Синехии у девочек
Содержание:
- 4.Лечение
- 2.Причины
- Лечение внутриматочных синехий
- Симптомы
- Симптомы и диагностика
- Причины болезни
- Лапароскопический адгезиолизис малого таза
- Симптомы
- Симптомы Внутриматочных синехий (сращений):
- 2.Причины
- Генитальный уреаплазмоз, проявления
- Причины сращения
- Симптомы болезни
- Причины нарушения полового созревания у детей
- Информация о заболевании
- Осложнения
- Виды УЗИ в гинекологии
- Тактика лечения спаечного процесса
- Противопоказания к операции
- Причины синехии у девочек
- Передняя стенка влагалища
- Что может приводить к хроническому насморку?
- Лечение
- Подготовка к проведению операции гистероскопии
- Online-консультации врачей
4.Лечение
Консервативного лечения спаек не существует, их возможно только удалить, – хирургически или, что рекомендуется на современном этапе, с применением малоинвазивных технологий (лазерных, радиочастотных, электрокоагуляционных и пр.), которые имеют ряд бесспорных преимуществ. Однако в каждом индивидуальном случае решение должно приниматься с учетом множества факторов, и далеко не всегда оно принимается в пользу радикального вмешательства: в бессимптомных или малосимптомных случаях рецидивный послеоперационный спаечный процесс может привести к более тяжелым последствиям, чем исходная аномалия.
2.Причины
Врожденные синехии, к которым относится большинство костных и хрящевых перемычек, обусловлены тератогенными воздействиями на этапе внутриутробного развития и обычно сочетаются с другими анатомическими дефектами.
Наиболее распространенная причина появления приобретенных соединительнотканных спаек – прямое и достаточно длительное соприкосновение воспаленных слизистых оболочек. В свою очередь, причины таких воспалительных реакций чрезвычайно многообразны: хронические инфекции, ожоги, травмы, хирургические вмешательства и медицинские процедуры на ЛОР-органах, иммунопатологические расстройства, вредоносные экологические и профессиональные факторы.
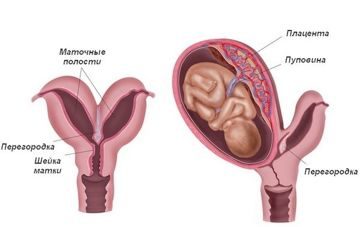
Лечение внутриматочных синехий
Цель терапии — устранение сращений в матке, восстановление менструальной и репродуктивной функций. Нужно подчеркнуть, что решить, как лечить внутриматочные синехии можно только после тщательного обследования. Сегодня единственным методом лечения является рассечение синехий. Характер операции зависит от вида сращений, а также от степени поражения. Слабые синехии рассекаются эндоскопическими щипцами, ножницами или корпусом гистероскопа, для удаления более плотных тяжей используется электронож или лазер. Данное вмешательство — сложная процедура, поэтому для предупреждения перфорации стенки матки проводится под визуальным контролем.
После операции показана гормонотерапия, в задачи которой входит восстановление эндометрия. В том случае, когда внутриматочные синехии возникли в результате инфекции, то после проведенной биопсии и бактериологического исследования назначаются антибактериальные препараты.
Легкая и средняя степень заболевания неплохо поддается лечению. В тех ситуациях, когда синехии расположены на ограниченном участке, эффективно экстракорпоральное оплодотворение.
Симптомы
Фото: hudsonvalleysinuscenter.com
Как правило, наличие внутриматочных синехий проявляется развитием гипоменструального синдрома. Для данного синдрома характерно следующее:
- редкие и короткие менструации;
- малая кровопотеря во время менструации по сравнению с физиологической нормой.
В редких случаях у женщин, имеющих внутриматочные синехии, отмечается вторичная аменорея (патологическое состояние, характеризующееся длительным отсутствий менструаций у женщин, которые раньше менструировали). При облитерации нижних отделов полости матки во время менструации может сформироваться гематометра — скопление крови в полости матки, возникающее вследствие нарушения ее оттока. Данное явление сопровождается появлением болевых ощущений в нижних отделах живота. В большинстве сучаев боль имеет схваткообразный характер.
Поскольку наличие внутриматочных синехий препятствует имплантации плодного яйца, женщины зачастую страдают бесплодием или невынашиванием беременности. Образование синехий в маточных трубах делает невозможным процесс оплодотворения, что также приводит к бесплодию. В таких случаях могут использоваться методики искусственного оплодотворения, однако, к сожалению, наличие в полости матки даже самых минимальных синехий нарушает процесс имплантации, что может стать причиной неэффективности экстракорпорального оплодотворения.
Симптомы и диагностика
Выраженность и проявление симптомов увеита глаза зависит от его локализации (переднее или заднее), степени патогенности возбудителя и общего состояния организма больного.
Передний увеит в острой форме проявляет себя ярким покраснением, так называемой перикорнеальной инъекцией – венчик гиперемии вокруг роговицы. Возможна смешанная инъекция – тотальное покраснение всего глазного яблока. Нарастает болезненность, затуманивается зрение, глаз слезится, больно смотреть на свет. Врач, осматривая пациента, отмечает сужение зрачка, выпот, клеточную взвесь в переднем отрезке. В большинстве случаев наблюдается офтальмогипертензия.
При подостром течении или обострении хронического увеита глаза симптоматика менее выраженная, сглаженная – отмечается незначительное покраснение глаза, слабая болезненность, плавающие помутнения в поле зрения.
Частые осложнения переднего увеита глаза – спайки зрачкового края радужки с капсулой хрусталика – задние синехии, вторичная глаукома, катаракта, отек макулярной зоны сетчатки.
При локализации преимущественно в задних отделах – заднем увеите глаза – симптоматика включает в себя ухудшение зрения, большое количество плавающих помутнений в поле зрения, меняющих свое расположение при перемене взгляда, искажение формы и размеров предметов.
Осложненния задних форм локализации увеита – отек и недостаток кровоснабжения в центре сетчатки, нарушение кровоснабжения сетчатки, ее отслойка, поражение зрительного нерва.
Исходом тяжелых форм заднего увеита или панувеита нередко становятся слепота или слабовидение, что ведет к инвалидизации пациента.
Диагностика
Диагностические мероприятия обязательно включают в себя не только осмотр офтальмолога, но и консультации смежных специалистов – терапевтов, ревматологов, дерматологов, аллергологов и пр.
В кабинете офтальмолога в обязательном порядке проводят:
-
авторефрактокератометрию и проверку зрения без коррекии/с коррекцией;
-
тонометрию – измерение внутриглазного давления;
-
осмотр переднего отрезка глаза под микроскопом (биомикроскопию). На этом этапе выявляют признаки переднего увеита – клеточную взвесь, экссудат, преципитаты на эндотелии роговицы, изменения в радужной оболочке, наличие спаечного процесса, изменения в секловидном теле;
-
офтальмоскопию –осмотр глазного дна. Наиболее информативна офтальмоскопия, проведенная после расширения зрачка. Кроме того, закапывание мидриатиков при увеите глаза, расширяя зрачок, «рвет» сращения между радужной оболочкой и хрусталиком, улучшая циркуляцию внутриглазной жидкости и служит профилактикой офтальмогипертензии. При осмотре глазного дна уточняют «заинтересованность» заднего отрезка в воспалительном процессе: очаговые изменения в сетчатке, ее отек, ишемию, вовлеченность диска зрительного нерва и т.п.
При непрозрачности оптических сред проводят УЗИ. Из дополнительных диагностических манипуляций при необходимости выполняют гониоскопию (определяют наличие экссудата, спаек, новообразованных сосудов в углу ПК), при прозрачных оптических средах — ОКТ (оптическую когеррентную томографию сетчатки и зрительного нерва).
Гониоскопия – осмотр угла передней камеры — при увеитах позволяет выявить экссудат, сращения, неоваскуляризацию радужки и угла передней камеры глаза.
Для адекватного лечения увеита крайне важна лабораторная диагностика: ИФА (определение антител классов M, G) к возбудителям токсоплазмоза, цитомегаловирусной, герпесной, хламидийной, микоплазменной и др. инфекциям. Выполняют общий и биохимический анализ крови, общий анализ мочи и пр.
При подозрении на туберкулезную этиологию процесса к диагностике и лечению увеита глаза привлекают фтизиатров, назначают рентгенографию легких, пробу Манту.
Причины болезни
В настоящее время различают инфекционные, травматические и нейровисцеральные причины внутриматочных синехий. Одним из основных факторов считается предшествующая травматизация базального слоя эндометрия. Это происходит, как правило, вследствие прерывания беременности, после диагностического выскабливания, операций в полости матки (миомэктомия, конизация шейки матки). Травма или воспаление приводят к повреждению эндометрия, что вызывает выделение фибрина. В результате стенки матки «слипаются», формируются спайки.
Также заболевание нередко развивается на фоне замершей беременности — остатки плаценты вызывают активность фибробластов и появление коллагена до регенерации эндометрия. Кроме того, на развитие болезни оказывает влияние использование внутриматочного контрацептива.
Сращения также появляются при генитальном туберкулезе, его наличие подтверждается методом бактериологического исследования или при биопсии эндометрия. Следует учитывать, что неблагоприятным фактором, который увеличивает риск развития недуга, могут быть внутриматочные инстилляции, радиотерапия при опухолях матки или яичников.
Лапароскопический адгезиолизис малого таза
Для лечения спаечного процесса сегодня широко применяется хирургическое вмешательство, но проводится оно преимущественно лапароскопическим методом. Применяется адгезиолизис – рассечение спаек малого таза при помощи специальных хирургических инструментов, которые вводятся сквозь проколы брюшной полости. Операцию проводят в условиях операционного блока с применением наркоза, но само вмешательство не столь травматично, как полноценная операция с разрезами. Спайки рассекаются, удаляются для того, чтобы восстановить функциональность органов женской репродуктивной системы, устранить проблемы с кишечником. Это наиболее безопасный и эффективный способ, после которого женщина быстро восстанавливается и может жить полноценной жизнью.
Симптомы
Заболевание не всегда проявляется симптоматически. Риск появления симптомов и осложнений зависит от обширности рубцевания тканей и первопричины недуга. Чаще всего первые признаки синдрома Ашермана связаны с менструальным циклом. Отсутствие специфических симптомов не всегда дает возможность своевременно поставить диагноз.
Возможные симптомы:
- Избыточное менструальное кровотечение.
- Изменение длительности менструального цикла.
- Боли в нижней части живота.
- Обильные выделения из шейки матки.
- Снижение настроения и бессонница.
- Увеличение массы тела.
- Снижение либидо.
- Отсутствие зачатия в течение 6-12 месяцев активной половой жизни (женское бесплодие.)
Проведение дифференциальной диагностики позволяет уточнить источник подобной симптоматики.
Симптомы Внутриматочных синехий (сращений):
В зависимости от степени заращения полости матки внутриматочные синехий проявляются гипоменструальным синдромом или аменореей и как следствие бесплодием, невынашиванием беременности. В случае заращения нижней части полости матки с нормальным функционирующим эндометрием в верхней части полости матки может развиться гематометра. Значительное заращение полости матки и недостаток нормально функционирующего эндометрия приводят к затруднению имплантации плодного яйца. Даже слабо выраженные внутриматочные синехий являются одной из причин неэффективности экстракорпорального оплодотворения.
У 1/3 женщин с внутриматочными синехиями происходят самопроизвольные выкидыши, у 1/3 — преждевременные роды и у 1/3 имеется патология плаценты (плотное прикрепление, предлежание). Таким образом, беременность у пациенток с внутриматочными синехиями должна рассматриваться как высокий риск, с большой возможностью осложнений беременности, родов и послеродового периода.
2.Причины
Одно из синонимических названий синдрома Ашермана – травматическая аменорея. Тем самым акцентируется наиболее значимый из всех этиопатогенетических факторов, а именно травматизация маточного эндометрия при искусственном прерывании беременности, диагностических выскабливаниях, хирургических вмешательствах, использовании внутриматочной контрацепции. Другим провокатором спаечного процесса являются инфекции, приводящие к эндометритам (воспалениям внутреннего слизистого покрытия матки). В группе риска находятся также женщины с замершей беременностью в анамнезе; по разным оценкам, внутриматочные синехии той или иной выраженности обнаруживаются у 10-40% пациенток после повторных спонтанных абортов.
Генитальный уреаплазмоз, проявления
Отличительная особенность уреаплазменной инфекции — это частое поражение мочевыделительной системы. Заболевание, как правило, начинается с симптомов уретрита (воспаление мочеиспускательного канала), следствием чего являются частые, болезненные позывы к мочеиспусканию, зуд и жжение при мочеиспускании, возможны выделения из половых путей, повышение температуры тела до небольших (субфебрильных) значений.
Клиническими проявлениями вульвита и вагинита, вызванных уреаплазменной инфекцией, являются: гиперемия наружных половых органов, отечность вульвы и влагалища. Вагинальные выделения, как правило, жидкие, появляются при физическом напряжении, дефекации, мочеиспускании, ходьбе, поднятии тяжестей. Зуд половых органов при изолированной уреаплазменной инфекции выражен слабо. Могут наблюдаться кровянистые выделения при мочеиспускании. В дальнейшем беспокоят сухость слизистой оболочки, расчесы, могут появиться синехии (сращение) больших и малых половых губ.
Воспалительный процесс во влагалищном сегменте шейки матки (цервицит) при остром течении заболевания характеризуется слизисто-гнойными выделениями, при хроническом течении – выделения чаще слизистые, жидкие, периодически усиливающиеся на фоне развития сопутствующих и простудных заболеваний.
Проявления хронического эндометрита часто характеризуются кровянистыми выделениями в период между месячными, болями в животе, а также диареей, тошнотой, рвотой. Больных хроническим генитальным микоплазмозом часто беспокоят длительные, периодически усиливающиеся, прозрачные или слизисто-гнойные выделения из половых органов.
Причины сращения
Причины формирования синехий могут быть различны. Если они заметны еще у новорожденного, то вполне вероятно были вызваны осложненной беременностью и внутриутробным инфицированием плода.
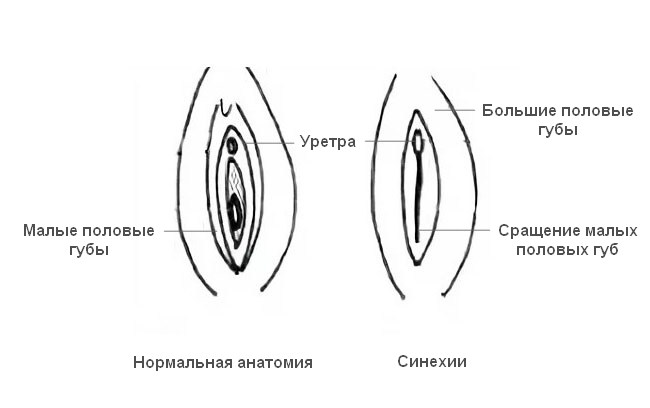
В дошкольном возрасте спайки у девочек могут появляться по следующим причинам:
- перенесенные инфекционные заболевания мочеполовой сферы (цистит, ), когда бактерии проникают в очаг воспаления, что провоцирует сращение малых губ;
- передача вирусов бытовым путем (через полотенца и другие предметы по уходу);
- неправильная гигиена половых органов, использование агрессивных косметических средств, которые устраняют необходимую бактериальную среду;
- склонность к аллергии, как результат соприкосновения кожи с остатками стирального порошка на белье, гигиеническими влажными салфетками, памперсами, приводящие к набуханию вульвы и дальнейшему появлению синехий;
- нарушения гормонального баланса, вызванные ;
- ношение нижнего белья из некачественных синтетических материалов;
- глистные инвазии, дискбактериоз кишечника, прием некоторых лекарственных препаратов.
Симптомы болезни
Существуют различные степени тяжести заболевания.
При легкой степени болезнь может протекать бессимптомно. Однако позднее, в зависимости от степени распространения, симптомы внутриматочных синехий становятся более разнообразными. У пациентки возникают болезненные ощущения внизу живота, интенсивность которых усиливается в критические дни. При этом длительность менструаций уменьшается, они становятся скудными, в тяжелых случаях развивается аменорея (отсутствие месячных у женщин фертильного возраста). Заращение нижнего участка в матке при нормально функционирующем эндометрии в верхней части приводит к нарушению оттока крови, в результате чего может развиться гематометра. Клиника при этом напоминает картину острого живота, в этой ситуации пациентке необходима экстренная хирургическая помощь.
При обширных поражениях в полости матки с недостаточно функционирующим эндометрием возникают трудности при имплантации плодного яйца. Кстати, одной из причин неэффективности ЭКО — экстракорпорального оплодотворения — являются даже слабо выраженные спайки. Следует учитывать, что внутриматочные синехии нередко сопровождаются эндометриозом (аденомиозом), что негативно влияет на прогноз лечения.
Нередко пациентки испытывают симптомы интоксикации, проявляющиеся слабостью, мышечными болями, учащенным сердцебиением, а также эмоциональной нестабильностью.
Причины нарушения полового созревания у детей
Нарушение последовательности нормальных половозрелых этапов проявляется патологическим ускорением либо задержкой полового созревания.
Факторы риска «аномального» полового развития:
- патологии эндокринной системы (особенно гипофиза и/или щитовидной железы);
- гормональные нарушения, в том числе синдром поликистоза яичников;
- занятия спортом (большие физические нагрузки);
- химиотерапия;
- травмы (включая родовые);
- недостаточное питание;
- конституционная задержка роста (особенно у мальчиков);
- инфекционные заболевания;
- генетические расстройства и хромосомные нарушения;
- заболевания: синдром Прадера–Вилли, синдром Барде–Бидля, пролактинома, краниофарингиома, гипогонадизм (недостаточность яичек), синдром Рейфенштейна, гиперплазия надпочечников и прочие.
Информация о заболевании
Внутриматочная синехия представляет собой приобретенную патологию эндометрия, характеризующуюся формированием спаек. В гинекологической практике это заболевание также называют синдромом Ашермана. Рубцевание внутренней поверхности шейки и тела матки приводит к негативным структурным изменениям, нарушающим функции органа. Синехия может быть причиной нарушения менструального цикла. Кроме того, у многих женщин рубцевание матки приводит к бесплодию. Нарушение фертильности в этом случае обусловлено возникновением естественного препятствия для проникновения сперматозоидов в маточные трубы и невозможностью развития эмбриона.
Первые случаи «склеивания» стенок матки у взрослых пациенток были описаны в 1894 году, однако только 54 года спустя Джозеф Ашерман изучил основные особенности этой болезни. Сегодня для описания этой патологии врачи также используют такие термины, как адгезия эндометрия или склероз матки. Длительное изучение недуга позволило открыть формы предрасположенности к появлению синехии, однако точные механизмы склероза тканей все еще неизвестны. Внутриматочная синехия может развиваться даже в том случае, если женщина не страдала от хронических гинекологических болезней и не переносила операции. У девочек и подростков подобное нарушение практически не встречается.
Осложнения

В результате недостатка функционирующего эндометрия, а также образовавшихся спаек плодное яйцо не может прикрепиться к стенке матки. Кроме того, сам процесс оплодотворения может быть нарушен из-за зарастания маточных труб. У 30% пациенток с диагностированными синехиями происходит самопроизвольное прерывание беременности, у 30% женщин наступают преждевременные роды. Нередко возникают патологии плаценты. Таким образом, осложнения внутриматочных синехий — весьма многочисленны, беременность у таких женщин сопряжена с большим риском. Но, кроме невынашивания, существует вероятность послеродового кровотечения.
Виды УЗИ в гинекологии
УЗИ в гинекологии может выполняться тремя способами. Различают следующие виды:
- трансректальное УЗИ (проводится через прямую кишку у девочек, не живущих половой жизнью);
- трансвагинальное УЗИ (осуществляется с помощью введения датчика во влагалище для точного обследования заболеваний органов малого таза);
- трансабдоминальное (или просто абдоминальное) УЗИ, или просто абдоминальное УЗИ (проводится через стенку живота при обнаружении признаков воспаления органов малого таза или у девушек, не живущих половой жизнью).
1
УЗИ в гинекологии
2
Ультразвуковой сканер Voluson 10
3
УЗИ в гинекологии
При каких показаниях делают УЗИ органов малого таза у женщин?
- выявление причин бесплодия;
- нарушения менструального цикла;
- оценка патологии матки и яичников;
- боли внизу живота;
- воспалительные заболевания органов малого таза: эндометрит, параметрит, вульвовагинит, сальпингоофарит;
- выделения из влагалища;
- исследование природы опухолей малого таза (рак мочевого пузыря, миома, рак матки);
- воспалительные заболевания мочевыделительной системы (цистит, пиелонефрит, мочекаменная болезнь);
- изучение состояния яичников и матки во время ЭКО;
- хирургические манипуляции на мочевом пузыре, матке, маточных трубах или яичниках;
- осложнения беременности;
- наблюдение за установленной внутриматочной спиралью (см. методы контрацепции).
Какие заболевания и состояния может выявить УЗИ в гинекологии?
- опухолевые процессы в области малого таза;
- перекрут кисты яичника; киста яичника;
- осложнения после беременности и родов;
- патология развития матки и придатков (удвоение маточных труб, недоразвитая «инфантильная» матка, двурогая, седловидная матка);
- полипы эндометрия;
- непроходимость маточных труб (образование спаек и перетяжек);
- наличие жидкости в органах малого таза;
- миома матки;
- воспалительные заболевания органов малого таза, эндометриоз;
- беременность (маточная и внематочная).
1
УЗИ в гинекологии
2
Ультразвуковой сканер Voluson 10
3
УЗИ в гинекологии
Женское УЗИ поможет определить следующие показатели:
- размеры яичников;
- наличие и разновидность кист яичников (фолликулярные, лютеиновые, эндометриоидные);
- размер и форма матки;
- толщина слизистой оболочки матки (изменяется в зависимости от дня цикла);
- наличие опухолей матки и придатков, их расположение и природа образования (доброкачественные или злокачественные).
Тактика лечения спаечного процесса
При выявлении спаечного процесса тактика лечения будет зависеть от тяжести и степени выраженности. Если речь идет об остром спаечном процессе или интермиттирующей форме патологии, хирургическое вмешательство будет единственным эффективным способом решения проблемы. Обычно проводится диагностическая лапароскопия маточных труб, матки, яичников и одновременное удаление спаек. Этот метод очень эффективен и не требует длительной реабилитации, дает выраженный эффект.
При выраженных спайках в малом тазу проводится диагностическая лапароскопия с одновременным иссечением спаек, их удалением, которые были выявлены в ходе полного обследования органов малого таза. Сегодня наиболее эффективным методом устранения спаечной болезни считают адгезиолизис малого таза. Процедура малоинвазивна, эффективна и не требует длительного периода реабилитации.
Противопоказания к операции
Список противопоказаний к лапароскопическому рассечению спаек:
- острые инфекции и заболевания;
- обострение хронической патологии;
- тяжелые поражения сердца, сосудов и респираторного тракта (из-за проблем с наркозом);
- тяжелые поражения почек, печени, пищеварения до стабилизации состояния;
- серьезные и некорректирующиеся проблемы обмена веществ;
- нарушения свертывания крови;
- период беременности.
После обследования врач может определить и другие индивидуальные противопоказания, например, аллергию или непереносимость наркоза или лекарственных препаратов, и тогда вопрос о вмешательстве решается индивидуально.
Причины синехии у девочек
Причинами, что могут спровоцировать синехии есть:
- пищевая аллергия у ребенка на некоторые продукты в питании малыша или мамы кормящей грудью
- бытовая аллергия может возникнуть на подгузники, порошок, крем, мыло, салфетки, масло
- недостаточное подмывание
- слишком частое подмывание
- использование при подмывании мыла
- неправильное подмывание
- инфекции мочеполовой системы
- гормональные препараты, принимаемые во время вынашивания малышки мамой
- дисбактериоз
- глисты
Для того чтобы найти причину образования синехий, специалист назначит ряд анализов
:
- мазки из влагалища
- анализ крови и мочи
- кал на дисбактериоз и яйца глистов
- соскоб на энтеробиоз
Передняя стенка влагалища
Под передней стенкой влагалища в гинекологии принято понимать анатомическое образование толщиной 3-4 мм, которое вместе с задней стенкой образуют, так называемый свод влагалища. Передняя стенка влагалища своей верхней третью прилежит ко дну мочевого пузыря, а на остальном участке сращена со стенкой самого мочеиспускательного канала. Она несколько короче, чем задняя. Именно поэтому задняя часть влагалищного свода несколько глубже передней.
Нарушение положения ее относительно других органов получило название опущение. Давайте подробнее рассмотрим это заболевание.
Из-за чего происходит опущение передней стенки влагалища?
Данного рода нарушение провоцируется растяжением связок, которые удерживают органы малого таза в необходимом положении, и давлением их на область промежности. Данное явление усиливается еще и тем фактом, что происходит дисфункция гладкой мускулатуры. В результате этого, под давлением матки вместе с мочевым пузырем или кишечником, передняя стенка опускается за пределы половой щели.
Следующим этапом в случае отсутствия лечебных мероприятий, может быть выпадение передней стенки влагалища. Данное нарушение сопровождается, так называемым пролапсом матки, т.е. еще смещением, частичным или полным выходом ее за пределы половой щели наружу. Как правило, выпадение стенки наблюдается при:
- рождении крупного малыша;
- осложнении родового процесса;
- удалении матки без должной фиксации влагалищного купола;
- дисплазии соединительной ткани малого таза.
Как проявляется данное нарушение? Разобравшись с тем, где находится и как выглядит передняя стенка влагалища, необходимо рассказать о том, как женщина может диагностировать у себя ее опущение.
Выпадение передней влагалищной стенки в гинекологии принято называть термином цистоцеле. В результате избыточного давления мочевого пузыря на ослабленную мышечную перегородку и стенку влагалища, происходит ее выдавливание через половую щель наружу.
На ранних стадиях заболевания женщина узнает о нем лишь при физических нагрузках или при прохождении профилактического гинекологического осмотра. На более поздних стадиях женщины жалуются на ощущение инородного тела во влагалище, испытывают жжение и жалуются на сухость интимной зоны. При проведении гигиенических процедур можно нащупать что-то выпирающее из влагалища.
Как поднять переднюю стенку влагалища и что делать, если она ослабла?
Лечение данного рода нарушения начинают с проведения лечебной физкультуры, упражнения которой позволяют повысить тонус мышц. Основу такой гимнастики составляют упражнения Кегеля.
Гимнастика при опущении передней стенки влагалища проводится в 3 этапа. Первый предполагает медленное напряжение и сжатие мышц, которые задействуются при мочеиспускании. Второй этап предполагает более динамичные сокращения мышц той же области. На 3 этапе проводят выталкивания – женщине необходимо напрягать мышцы брюшного пресса, как при родах, и при этом в момент напряжения задерживаться на несколько секунд.
Если подобная гимнастика не дала должного результата, прибегают к хирургическому вмешательству. При невозможности его проведения устанавливают пессарий.
Что может приводить к хроническому насморку?
Хронический насморк – это полиэтиологичная патология, а значит к нему могут приводить множество причин, таких как:
- Анатомические особенности строения носовой полости: врожденные и приобретенные искривления носовой перегородки, деформация других анатомических образований.
- Нерациональное лечение острого ринита, с самовольным использованием различных препаратов и народных средств, несоблюдением рекомендаций врача. Это приводит к присоединению вторичной бактериальной инфекции с развитием осложнений в виде синуситов и затяжных ринофарингитов.
- Злоупотребление местными сосудосуживающими препаратами в течение длительного времени.
- Аллергия.
- Нарушение работы вегетативной нервной системы, с преобладанием активности ее парасимпатического звена. Это рассматривается как ключевой патогенетический механизм вазомоторного хронического ринита.
- Хронические эндогенные интоксикации и сосудистые расстройства (при почечной и печеночной недостаточности, сердечно-сосудистой патологии, диабете, подагре и пр.). Особенно выделяют гормональный дисбаланс в период беременности.
Также предрасполагают к формированию хронического ринита проживание в экологически неблагоприятной местности, работа в условиях запыленности и повышенной загрязненности воздуха, курение. Избыток пылевых частиц во вдыхаемом воздухе парализует работу ресничек эпителия носовой полости, провоцирует избыточную секрецию слизи, травмирует слизистую оболочку.
К достаточно редким причинам хронического ринита относят специфические инфекции, если они протекают с поражением тканей носа и придаточных пазух. Это может быть туберкулез, сифилис и некоторые другие заболевания.
Лечение
Синехии бывают неполные и полные. Если сращение произошло на небольшом участке малых половых губ, проблема может быть решена соблюдением правил гигиены и ухода. Большую опасность представляет полное сращение малых половых губ, вылечить которое можно только при своевременном обращении к врачу.
Перед тем, как определить лечение, пациентке назначают общие анализы крови и мочи, берут мазок на бакпосев из влагалища или анализы на скрытые инфекции.
Если синехии вызваны аллергией, требуется консультация аллерголога.
Местная терапия
В лечении используют мази и кремы, содержащие .
Овестин
Гормональное средство, используемое при различных заболеваниях, связанных с недостатком эстрогена. Главное действующее вещество – эстриол.
Лечение Овестином производят в течение 20 дней, затем делают небольшой перерыв в 10 дней. После перерыва курс повторяют. Овестин рекомендован к применению не чаще 1 раза в день. Лучше обрабатывать синехии перед тем, как ребенок ляжет спать. Если малышка спит в подгузнике, его нельзя надевать до полного всасывания крема.
В некоторых случаях возможны негативные реакции: зуд во влагалище, выделение слизи, кожные высыпания
С осторожностью крем назначают пациенткам с бронхиальной астмой, эпилепсией, заболеваниями печени
Мазь наносят тонким слоем. Обработку производят осторожными втирающими движениями. Нельзя давить на половые органы или пытаться разъединить синехии самостоятельно. Категорически запрещено использовать с этой целью различные подручные средства, которые могут служить источником инфекции.
Контрактубекс
Крем часто назначают при синехиях у девочек. Оптимальное сочетание действующих веществ (экстракт лука, гепарин натрия, аллантоин) оказывает бактерицидное действие, противовоспалительный эффект, заживляет раневые поверхности.
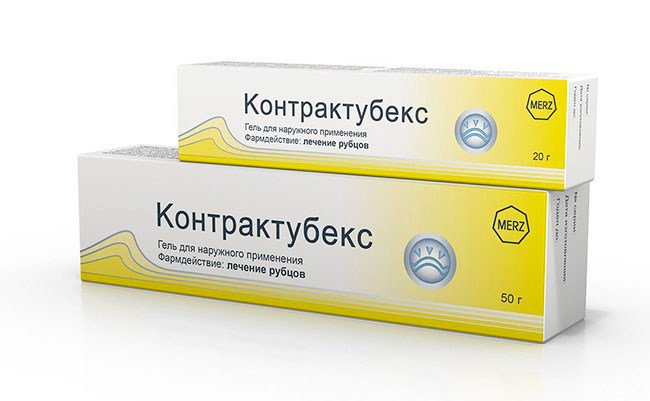
Средство наносится на сращенную область дважды в день тонким слоем. Большего эффекта можно добиться, сочетая данный препарат с Траумель С или Бепантеном. Курс лечения составляет 20 дней, затем после паузы его повторяют. Поскольку синехии – явление рецидивное, применять Контрактубекс можно и с профилактической целью.
У препарата практически нет противопоказаний. Единственное препятствие к его применению – повышенная непереносимость или чувствительность к отдельным компонентам.
Бепантен
Мазь или крем Бепантен эффективен в том случае, если заболевание осложняется воспалением. Бепантен устраняет язвочки, трещины, эрозии нежной кожи. Его применение предотвращает развитие инфекции.

Бепантен принадлежит к безопасным препаратам, он подойдет как новорожденным девочкам, так и детям постарше. Обработку производят после подмывания и тщательного высушивания половых органов.
Помочь предотвратить рецидив помогут ванночки с добавлением ромашки, календулы, дубовой коры. При лечении синехий у девочек в домашних условиях используются масла растительного происхождения (облепихового, персикового, миндального, виноградных косточек).
Хирургическое лечение
Как лечить полное сращение, если консервативное лечение не дало ожидаемых результатов? В этом случае производят рассечение. Операцию проводят при местной анестезии. Процедура не представляет опасности, не вызывает у девочки чувства дискомфорта и кровотечения.
Длительность операции составляет всего несколько минут. После процедуры ранка обрабатывается антисептическим раствором и через 15-20 минут девочка вместе с мамой может отправляться домой.
После хирургического разделения синехий на протяжении некоторого времени необходима регулярная обработка половых органов. Для этого используют как креми и мази, так и растительные масла. Подойдет и обычный детский крем. Назначаются успокаивающие ванночки на основе отваров ромашки, календулы, шалфея, череды.
Обрабатывать малые губы кремом придется в течении как минимум месяца. В дальнейшем эта процедура проводится 1 раз в неделю с целью профилактики.
Подготовка к проведению операции гистероскопии
Необходимо записаться на консультацию к гинекологу для осмотра. Выбрать с доктором наиболее оптимальный день для проведения операции и назначения предоперационного обследования, которое включает в себя следующее:
- ЭКГ;
- флюорография;
- мазок на микробиоценоз влагалища, онкоцитологию;
- УЗИ органов малого таза;
- клинический анализ крови с лейкоцитарной формулой;
- общий анализ мочи;
- биохимический анализ крови (общий белок, АЛТ, АСТ, общий билирубин, прямой билирубин, глюкоза, холестерин, креатинин, мочевина, натрий, калий крови);
- коагулограмма;
- ВИЧ, HBsAg, HCV, Treponema pallidum;
- заключительная консультация терапевта;
- ГРУППА КРОВИ и РЕЗУС ФАКТОР (надо сдать ИСКЛЮЧИТЕЛЬНО в нашем учреждении).
Несмотря на то, что гистероскопия — достаточно безопасная диагностическая и оперативная процедура, тем не менее, в 1 % случаев иногда встречаются осложнения.
Наиболее распространенные осложнения
- травмирование (перфорация, прокол) матки или цервикального канала,
- возникновение сильных кровотечений,
- аллергические реакции, связанные с введением препаратов для наркоза.
При возникновении подобных осложнений пациентке оказывается квалифицированная помощь, при необходимости — осуществляется перевод в стационар.
Так как длительное локальное давление на икры голеней в связи с положением в гинекологическом кресле может привести к воспалению или тромбозу глубоких вен голеней, для профилактики этого осложнения все пациентки оперируются в компрессионных чулках. А при наличии варикозной болезни пациентке перед операцией рекомендуется консультация флеболога.
Online-консультации врачей
| Консультация сосудистого хирурга |
| Консультация анестезиолога |
| Консультация семейного доктора |
| Консультация гомеопата |
| Консультация массажиста |
| Консультация педиатра-аллерголога |
| Консультация детского психолога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация инфекциониста |
| Консультация сексолога |
| Консультация сурдолога (аудиолога) |
| Консультация психоневролога |
| Консультация специалиста банка пуповинной крови |
| Консультация косметолога |
| Консультация эндоскописта |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020