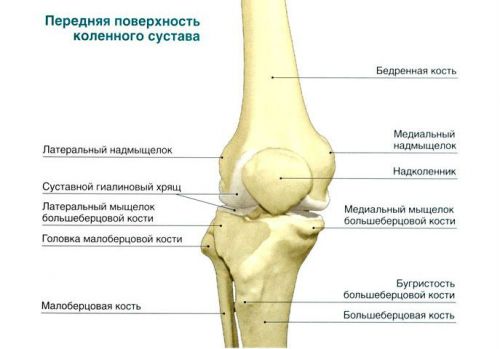
Что такое артроскопия коленного сустава
Содержание:
- Лапароскопия в онкологии
- Что можно и нельзя после лапароскопии?
- Лапароскопия в гинекологии
- Что такое эндоскопическая хирургия
- Как проходит реабилитация после лапароскопии маточных труб
- Часто задаваемые вопросы
- Бескровная хирургия
- Особенности техники герниопластики при больших и гигантских пахово-мошоночных грыжах
- В ЖЕЛЧНОМ ПУЗЫРЕ ЧАЩЕ ВСЕГО ВЫЯВЛЯЮТ ЧЕТЫРЕ ВИДА ПОЛИПОВ
- Основные противопоказания
- Виды лапароскопических операций
- Частые вопросы и ответы на них
- Что такое киста яичника?
- Подготовка к процедуре
- Особенности проведения лапароскопии в ЦЭЛТ
- Наши врачи
- Сэкономить время
- Материалы и методы
Лапароскопия в онкологии
Эндоскопическое исследование часто становится лучшим выбором при проведении диагностики раковых заболеваний. Особенно велика ценность метода в начальных стадиях, для уточнения вида опухоли, ее распространенности. Во время лапароскопии проводится биопсия подозрительных очагов, часто цифровые технологии используются для записи изображения патологических участков в процессе ревизии брюшной полости. Диагностику применяют при малых формах рака, выявлении предраковых процессов, первично-множественных опухолях, оценке эффективности лечения. Очень информативен метод флуоресцентной эндоскопии – когда выявляется специфическое свечение аномальных (злокачественных) участков тканей при попадании на них лазерного луча или УФ лучей.
Лапароскопически возможно выполнить множество операций по резецированию (удалению) пораженных участков кишечника, желудка, желчных протоков, стентирование при опухолях пищевода и желудка. При помощи малоинвазивного метода можно устранить метастазы, в том числе в печени, регионарных лимфоузлах вокруг опухоли.
Что можно и нельзя после лапароскопии?
- Лапароскопия отличается меньшей травматичностью мышц и прочих тканей, поэтому на физическую активность ограничения практически не накладываются.
- Ходить разрешается спустя несколько часов после лапароскопии.
- Следует начинать с маленьких прогулок, а расстояние увеличивать постепенно.
- В строгой диете необходимости нет, обезболивающие препараты принимают при наличии показания и соответственно указаниям доктора.
Длительность лапароскопии
- Время проведения операции зависит от патологии;
- Сорок минут – при коагуляции очагов эндометриоза или разделении спаек;
- Полтора-два часа – при удалении миоматозных узлов.
 Фото Pexels
Фото Pexels
Снятие швов, питание и половая жизнь после лапароскопии
Вставать после операции разрешено уже вечером того же дня. Активный образ жизни следует начинать на следующий день. Необходимы:
- Дробное полноценное питание;
- Подвижность;
- Нормальное функционирование кишечника;
- Швы после операции снимаются через 7-10 дней.
- А половая жизнь разрешена только через месяц.
Лапароскопия в гинекологии
Лапароскоп и эндоскопические инструменты позволяют проводить лечение и диагностику большинства заболеваний женских репродуктивных органов без больших разрезов на коже. В настоящее время лапароскопия применяется при:
- Диагностике опухолей яичников и матки.
- Уточнении диагноза СПКЯ – синдрома поликистоза яичников.
- Диагностическом поиске при бесплодии и хронических болях в области малого таза.
- Коррекции непроходимости маточных труб при бесплодии.
- Диагностике и лечении наружного эндометриоза.
- Установлении точного диагноза и лечении при острых гинекологических заболеваниях – внематочной беременности, перекруте ножки кисты яичника или субсерозной миомы, апоплексии яичника.
- Воспалительных заболеваниях матки, яичников.
- Экстирпации матки или гистерэктомии (при опухолевых процессах с помощью эндоскопической техники возможно радикальное удаление матки с придатками или без).
- Реконструктивно-пластических операциях (в том числе кольпопексии – лечение т.н. выпадения влагалища).
При лапароскопии возможно как проведение тщательного осмотра органов малого таза, биопсии, так и проведение радикального лечения органов женской половой системы.
Что такое эндоскопическая хирургия
Говоря общими словами, эндоскопическая хирургия – это новый вид оперативной техники, предполагающий использование специального деликатного инструментария.
При проведении эндоскопической операции в полость оперируемого органа или в брюшную полость вводятся специальные инструменты-манипуляторы.
Введение инструментария не требует разрезов большого размера – лапароскоп (оптический инструмент с видеокамерой для проведения эндоскопических операций на органах брюшной полости) и другие инструменты вводятся через проколы в пупке или других точках брюшной стенки пациента. Размер проколов составляет не более 0,5-1 см, их заживление после операции происходит гораздо быстрее, и через некоторое время они практически незаметны на коже пациента.
Как проходит реабилитация после лапароскопии маточных труб
Если соблюдать все рекомендации врача после операции лапароскопия маточных труб, реабилитация проходит достаточно быстро и без осложнений. Учитывая отзывы, большинство пациенток выписывается из стационара уже на 2-3 день, а полное восстановление после лапароскопии маточных труб занимает около месяца. Различают ранний и поздний период реабилитации.
Ранняя реабилитация после лапароскопии маточных труб направлена на предотвращение образование спаек в малом тазу, присоединения инфекции и развития воспалительных процессов.
Для этого женщине назначаются медикаментозные препараты (противовоспалительные средства, антибиотики, рассасывающие средства и др.) и физиопроцедуры.
- Поздняя реабилитация после лапароскопии маточных труб предусматривает соблюдение женщиной некоторых ограничений, а именно:
- Избегание тяжелых физических нагрузок.
- Воздержание от половой жизни на протяжении месяца.
- Специальная диета с ограничением тяжелой и жирной пищи, алкогольных напитков.
Не следует забывать, что при операции лапароскопия маточных труб, восстановление невозможно и без правильного, тщательного ухода за ранами. Только при соблюдении вышеперечисленных рекомендаций возможно своевременное, полное восстановление после лапароскопии маточных труб.
Часто задаваемые вопросы
Как долго необходимо оставаться в клинике после операции?
После того, как операция будет закончена, пациента переводят в палату, где за ним продолжается динамическое наблюдение. Можно провести в стационаре три дня, но если нет никаких осложнений, пациент чувствует себя неплохо, и врач не видит причин для дальнейшего пребывания в клинике, отправиться домой можно будет и раньше
Очень важно, чтобы в первые сутки пациент начал мочиться. Сразу после лапароскопии не должно наблюдаться никаких болевых ощущений, появление болей на следующий день в области проведения операции считается нормальным явлением
В первые сутки пациент должен вставать с постели, пить воду, пробовать есть. При выписке будут даны рекомендации, назначены антибиотики и обезболивающие препараты, которые необходимо принимать.
Когда можно осуществлять водные процедуры после операции?
После проведения лапароскопии принимать ванну нельзя в течение недели, зато мыться под душем можно уже на второй день. В первые дни сильно мочить швы не рекомендуется. Необходимо следить за тем, чтобы швы оставались сухими. Не стоит забывать, что в открытую рану может попасть инфекция. Если вы заметите, что количество отделяемого увеличилось, рана покраснела, отекла, кожа вокруг стала горячей на ощупь, следует обязательно обратиться к врачу.
Как ухаживать за раной?
Уход за швами не представляет особой сложности. Швы снимают еще в стационаре, затем на рану накладываются стерильные повязки, которые можно снять самостоятельно через 2-3 дня.
Когда можно будет заниматься спортом?
После проведения операции организму необходимо от четырех до шести недель на полное восстановление, после чего можно будет вернуться к обычному образу жизни и к спортивным занятиям. В этот период нельзя поднимать тяжести свыше 4,5 кг. Если вы будете чувствовать себя хорошо, допускается умеренная физическая нагрузка без утяжеления через 2-3 недели после операции.
Бескровная хирургия
Возможно, вы уже слышали такой термин — лапароскопическая хирургия. Ее называют «щадящей», «малотравматичной», «бескровной», «хирургией XXI века». Что это за методика и чем она отличается от традиционных открытых хирургических методик, когда человеку на операционном столе делают огромный разрез, который необходим только для того, чтобы добраться до пораженного органа? Что следует после обычной открытой операции, тоже понятно: опасность послеоперационных осложнений, длительный период восстановления, болевой синдром, огромный шрам, остающийся для человека как постоянное напоминание о перенесенных страданиях. Возможно, знакомство с современными хирургическими методиками изменит всю вашу жизнь, избавив от мучительного страха перед необходимой операцией.
Особенности техники герниопластики при больших и гигантских пахово-мошоночных грыжах
При наличии большой пахово-мошоночной грыжи выделение грыжевого мешка с использованием только лапароскопической техники представляет значительные технические трудности. В таких ситуациях мы использовали комбинацию открытого и лапароскопического доступов. Выделение и иссечение большого грыжевого мешка мы производили открытым доступом через небольшой (не более 4 см) разрез в паховой области (рис.3,4).
| Рис.3.Вид грыжевого мешка, выделенного через мини-разрез в процессе выполнения открытого этапа комбинированной лапароскопической герниопластики |
| Рис.4. Грыжесечение. Открытый этап комбинированной лапароскопической герниопластики |
| Рис.5. Завершение открытого этапа комбинированной лапароскопической герниопластики. Вид послеоперационного шва |
| Рис.6. Тот же больной после лапароскопической герниоплатики справа и комбинированной лапароскопической герниопластики слева |
В ЖЕЛЧНОМ ПУЗЫРЕ ЧАЩЕ ВСЕГО ВЫЯВЛЯЮТ ЧЕТЫРЕ ВИДА ПОЛИПОВ
-
Холестериновые полипы— гиперплазия слизистой желчного пузыря с отложениями холестерина.
-
Воспалительные полипы— воспалительная реакция слизистой оболочки желчного пузыря в виде разрастаний грануляционной ткани.
-
Аденоматозные полипы— доброкачественная опухоль в виде полиповидного разрастания железистой ткани.
-
Папиллома— доброкачественная опухоль слизистой оболочки желчного пузыря в виде сосочковых разрастаний.
Клинических проявлений чаще всего сами полипы не имеют и специфических жалоб у пациентов с полипами желчного пузыря нет. Симптоматика обычно связана с сопутствующими заболеваниями желчного пузыря: дискинезией, хроническим холециститом. Обычно полипы желчного пузыря являются случайной находкой при ультразвуковом исследовании.
Наиболее распространенным методом диагностики полипов желчного пузыря являетсяультразвуковое исследование(УЗИ). Полип в желчном пузыре виден в виде округлого или овального образования, не дающего акустической тени, связанного со стенкой желчного пузыря и не смещающегося при смене положения тела пациента.
Также полипы можно увидеть и более точно описать их структуру при использовании других визуализационных технологий. Эндоскопическая ультрасонография (эндосонография), благодаря высокой частоте датчика (чем выше частота, тем более мелкие детали возможно рассмотреть) и близости желчного пузыря к двенадцатиперстной кишке, через которую проводится исследование, позволяет уточнить структуру и локализацию полипа.
Магнитно-резонансная холангиография позволяет не только обнаружить и оценить структуру и локализацию полипа, но и убедиться в отсутствии другой патологии желчных путей. Компьютерная томография позволяет оценить накопление контрастного вещества полипом, а также выявить и дифференцировать объемные образования в печени, которые могут сопутствовать полипу при его переходе в злокачественную опухоль. Некоторые из этих технологий диагностики доступны в Украине только в клинике «Оберіг» и могут быть произведены в одном лечебном учреждении (эндосонография +МРТ+МСКТ).
Полипы не представляют опасность сами по себе, однако частота их малигнизации (развитии злокачественных опухолей) достаточно высока – от 10 до 33%. Именно риск малигнизации и обуславливает лечебную тактику при выявлении полипов. Единственным методом лечения полипов является оперативное лечение – холецистэктомия.
Это, однако, не значит, что при выявлении полипа желчного пузыря следует выполнять немедленную операцию. Если размер полипа менее 1 см, и полип имеет ножку – показано наблюдение с УЗИ контролем одни раз в 6 месяцев в течение двух лет, после этого – раз в год. Иногда подобные полипы могут самостоятельно исчезать.
Если размер полипа не превышает 1 см, но он находится на широком основании, частота УЗИ контроля возрастает до 1 раза в три месяца (это связано с большей частотой перехода в злокачественные опухоли таких полипов).
Если на каком-либо из контрольных исследований обнаруживают, что полип увеличивается – необходимо его оперативное удаление. Желательно УЗ исследование проводить на одном аппарате и у одного и того же врача, так как ошибка в 1-2 мм при измерении, обусловленная характеристиками аппарата и плоскостью сканирования может привести к ложноположительному результату роста полипа.
Полипы более 10 мм в диаметре, а также с четко определенной при допплеровском исследовании сосудистой ножкой следует удалять из-за высокого риска малигнизации.
Если у полипов имеются клинические проявления – также следует рассматривать вопрос об их удалении независимо от размеров.
Чаще всего хирургическое лечение полипов желчного пузыря проводят лапароскопическим методом, однако возможно применение как малоинвазивного открытого доступа (минидоступа), так и стандартной открытой холецистэктомии (по показаниям).
Все указанные технологии успешно применяются в универсальной клинике «Оберіг», которая также предлагает пациентам программу реабилитации послехолецистэктомии.
Все виды хирургии на желчном пузыре и желчевыводящих путях (билиарной хирургии) по мировым стандартам в клинике «Оберіг». Звоните:
Основные противопоказания
В зависимости от состояния здоровья пациента могут устанавливаться определённые противопоказания, абсолютные, либо относительные. В первом случае диагностика проводиться не будет, во втором – только после устранения патологий организма.
Абсолютными противопоказаниями к диагностической лапароскопии являются:
- шоковое состояние;
- заболевания сердечно-сосудистой системы;
- нарушение свёртываемости крови;
- интоксикация печени;
- нарушения в работе почек;
- злокачественная опухоль яичника и/или матки.
Относительные ограничения устанавливаются в следующих ситуациях:
- повышенная чувствительность ко многим аллергенам;
- поражение перитонитом в двух и более зонах;
- постоперационные спайки;
- беременность от 4 месяцев и более;
- подозрения на новообразование придатков;
- недавно перенесённые инфекционные болезни в острой форме;
- патогенная микрофлора влагалища.
Виды лапароскопических операций
Лапароскопия используется для проведения оперативных вмешательств, направленных на удаление либо восстановление пораженных органов. На сегодняшний день с помощью данного метода проводятся следующие операции:
- удаляют желчный пузырь (пациентам с холециститом и желчнокаменной болезнью);
- удаляют аппендикс;
- удаляют почки, мочевой пузырь и мочеточник, или восстанавливают их функции;
- удаляют или перевязывают маточные трубы (стерилизация);
- удаляют внематочную беременность;
- проводят лечение эндометриоза;
- проводят лечение СПКЯ (синдром поликистозных яичников);
- проводят лечение грыж;
- выполняют оперативные вмешательства на печени, желудке и поджелудочной железе;
- обследуют и удаляют кисты яичников;
- удаляют миому матки;
- удаляют спаечный процесс в маточных трубах;
- диагностируют и останавливают внутренние кровотечения.
Частые вопросы и ответы на них
Как делают операцию по удалению кисты яичника?
При кисте яичника проводят как полостные, так и лапароскопические операции. Первые делаются чаще при крупных кистозных образованиях, подозрительных в отношении злокачественного новообразования, вторые – для удаления мелких кист.
Полостная операция проводится под общим наркозом в несколько этапов. Вначале хирург обеспечивает себе доступ к проблемной области путём разреза в нижней части живота. Второй этап основной – удаление самой кисты. В зависимости от её размеров и злокачественного потенциала может проводиться резекция яичника (от него «отрезают» кисту), овариэктомия (удаление всего яичника), аднексэктомия (удаление яичника вместе с маточной трубой) и лимфодиссекция (удаление регионарных лимфатических узлов). На заключительном этапе врач устанавливает в брюшную полость дренаж и зашивает операционную рану.
Лапароскопическая операция также проводится под общим наркозом. На передней стенке живота делается несколько небольших отверстий, через которые в тело вводится необходимый инструментарий. Затем в брюшную полость подаётся газ, чтобы отодвинуть внутренние органы друг от друга и обеспечить хирургу большее поле зрения. Дальнейшие действия врача аналогичны таковым при полостной операции.
Сколько длится операция по удалению кисты яичника?
Как правило, оперативное вмешательство длится не более 2-х часов. При возникновении осложнений, а также в случае большого размера кисты и подозрений на её злокачественный характер, операция может затянуться до 3-4-х часов.
Сколько лежать в больнице при удалении кисты яичника?
Подготовка в среднем занимает 2-3 дня. Послеоперационный период при открытом хирургическом вмешательстве составляет 1-2 недели. Таким образом, общая продолжительность лечения при кисте яичника составляет не более 2-х недель. Это усреднённые цифры – сроки пребывания в больнице в каждом случае определяются индивидуально.
Какие последствия удаления кисты яичника?
В первые сутки после операции возможны следующие симптомы, которые совершенно нормальны:
- Сонливость, вялость, озноб, что связано с остаточным эффектом от наркоза.
- Боль в горле от наркозной трубки.
- Неприятные ощущения в области послеоперационной раны.
С сонливостью бороться не стоит – если пациентка хочет спать, то ей лучше отдыхать. Боль в горле проходит в течение суток, но если этого не произошло, то можно порекомендовать тёплое питьё и полоскание горла растворами антисептиков. При ознобе достаточно укрыться тёплым пледом или одеялом, чтобы согреться.
После операции возможны нарушения месячного цикла. Менструация может прийти на следующий день, а может отсутствовать в течение 1-2 месяцев. Всё это обусловлено некоторыми гормональными сдвигами, но со временем цикл, как правило, восстанавливается.
В течение 2-3 дней после операции следует соблюдать постельный режим и не совершать лишних движений. Если этого не делать, то возникает большой риск расхождения швов и развития послеоперационной грыжи.
Возможна ли беременность после удаления кисты яичника?
Да, возможна. Не следует расценивать такую операцию как стерилизацию – это совершенно не так. Сотни тысяч женщин смогли родить нормальных детей после данного оперативного вмешательства.
Но нужно иметь в виду, что беременность наступит не сразу. Из-за прямого действия на яичник во время хирургического вмешательства в течение 2-3 месяцев после него могут наблюдаться сбои в гормональном фоне, что проявляется нерегулярными менструациями. Как только цикл восстановится, можно думать о планировании беременности.
Сколько стоит удаление кисты яичника в вашей клинике?
Лечебная тактика определяется индивидуально в каждом отдельном случае, поскольку у всех женщин заболевание протекает по-разному. Вследствие этого ориентировочная стоимость операции составляет от $7000 до $14000.
Сотни женщин доверили своё здоровье специалистам клиники Ассута, и не пожалели об этом. Благодаря многочисленным положительным отзывам мы можем гордиться профессионализмом наших врачей – действительно лучших гинекологов в Израиле.
Записаться на лечение
Что такое киста яичника?
Эта патология заключается в появлении в яичнике доброкачественного новообразования, состоящего из четко выраженной оболочки, заполненной жидким или кашеобразным содержимым. В зависимости от причин появления выделяют следующие виды кисты:
- Функциональная. Такая киста образуется у женщин детородного возраста (реже – климактерического) из фолликулов яичника при нарушении процесса овуляции (например, из-за гормонального сбоя). При этом яйцевой мешок не рассасывается, давая выход созревшей яйцеклетке, а сохраняется и увеличивается в объеме. Функциональная киста в большинстве случаев доставляет только дискомфорт и не угрожает здоровью женщины. В течение примерно 2-3 менструальных циклов она самостоятельно уменьшается в размерах, рассасывается и пропадает.
- Органическая. Киста этого типа уже не проходит сама собой и является полноценной патологией. От функциональной она отличается более плотной стенкой и различными типами содержимого. Единственным способом ее лечения является аккуратная операция по удалению кисты яичника с сохранением неповрежденной ткани органа (насколько это возможно).
Механизм появления органической кисты бывает различным, что также обуславливает и разницу в строении ее подвидов – например:
- дермоидная разновидность (тератома) образуется из-за нарушения процесса эмбриогенеза в яичнике и представляет собой капсулу, содержащую нетипичные для этого органа ткани – волосы, кожу, зубы, кости, иногда даже зачатки полноценных органов;
- эндометриоидная киста образуется из-за заноса клеток маточного эндометрия в яичники, в ее полости содержится характерная темно-коричневая густая жидкость, состоящая из старой менструальной крови;
- паровариальная киста образуется из тканей связочного аппарата яичников, может располагаться около самих яичников или ближе к маточным трубам.
Причинами появления кисты яичника могут быть:
случайные или насильственные травмы, неосторожное хирургическое вмешательство и т. д.;
гормональные сбои, вызванные приемом медицинских гормонов, контрацептивов, нарушениями питания, различными заболеваниями, стрессом;
воспалительные заболевания органов малого таза, вызванные инфекционными возбудителями, воздействием негативных факторов внешней среды (например, холодом);
различные обменные нарушения – в частности, сахарный диабет.. В подавляющем большинстве случаев киста является доброкачественным образованием, не угрожающим жизни женщины
Однако, при отсутствии лечения она может вызвать следующие осложнения:
В подавляющем большинстве случаев киста является доброкачественным образованием, не угрожающим жизни женщины. Однако, при отсутствии лечения она может вызвать следующие осложнения:
- Разрыв кисты. Это нарушение целостности оболочки, из-за которого ее содержимое попадает в брюшную полость. В зависимости от типа новообразования, его размера и других факторов разрыв может сопровождаться как незначительной болью, так и тяжелым шоком.
- Перекручивание кисты. В этом случае новообразование не лопается, однако перекручивается связка, которая соединяет пораженный яичник с маткой. Из-за этого нарушается кровоснабжение органа, что приводит к его атрофии и, как следствие, нарушению репродуктивной функции.
- Малигнизация. Это трансформация кисты из доброкачественной в злокачественную. Малигнизация происходит достаточно редко и зависит от типа новообразования, его размера и других факторов. Чаще всего перерождается в злокачественную опухоль муцинозная киста, отличающаяся высоким темпом роста.
- Воздействие на окружающие органы. Увеличиваясь в размерах, киста яичника воздействует на маточные трубы и матку, мочевой пузырь, кишечник. Это часто приводит к дискомфорту, боли, нарушению мочеиспускания, дефекации, репродуктивной функции.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Очевидно, что патологию, способную потенциально привести к таким осложнениям, необходимо лечить. Вылечить функциональную кисту довольно просто: она либо проходит сама, либо с помощью медицинских препаратов. С органической кистой ситуация сложнее – как правило, медикаментозная терапия в этом случае неэффективна. Единственным способом ее удалить остается хирургическое лечение.
Подготовка к процедуре
Подготовка к операции начинается с лабораторных и инструментальных исследований:
- общий анализ крови и мочи;
- биохимический анализ;
- анализ на свертываемость крови;
- анализ на резус-фактор;
- анализ крови на RW, ВИЧ, онкомаркеры, гепатит;
- флюорография органов дыхания;
- ЭКГ;
- вторичное УЗИ органов брюшины и малого таза.
Число проводимых обследований уменьшается при экстренной хирургии. Проводится диагностирование по результатам ЭКГ, показателям крови по общим признакам, на свёртываемость и резус-фактор, а также по составу мочи.
Несмотря на то что лапароскопия относится к безопасным методам исследования брюшной полости, следует соблюдать определённые рекомендации во избежание осложнений.
К рекомендациям относятся:
- прием лекарств, разжижающих кровь (только по рекомендации врача);
- смена рациона питания хотя бы за две недели до вмешательства. Отказ от продуктов, повышающих газообразование (капуста, газированная вода, молочные продукты). Сократить употребление жареной, острой и солёной пищи. Уменьшить порции пищи за несколько дней до лапароскопии;
- приём слабительных препаратов;
- приём душа с использованием антибактериальных средств. Обработка живота антисептиком;
- бритьё лобка перед гинекологической операцией;
- последний приём пищи должен быть не менее, чем за 8 часов;
- использование клизмы вечером и утром.
Особенности проведения лапароскопии в ЦЭЛТ
Лапароскопическая резекция почки осуществляется через 3-4 небольших прокола (без разреза), под общим наркозом. После первого прокола хирург нагнетает газ в брюшную полость, что позволяет безопасно выполнить другие проколы. В одно из отверстий вводится лапароскоп, на конце которого расположена видеокамера. Таким образом, изображение выводится на экран. Через другие проколы вводят хирургический инструментарий для проведения операции. Все удаленные части выводятся из организма через те же отверстия.
С момента определения месторасположения новообразования временно останавливается кровоток в почке. Это позволяет провести операцию без большой потери крови. Выполняется резекция измененной части органа. После того, как опухоль удалена, зашивается край почки
При этом очень важно быстро восстановить собирательную систему почки, и запустить кровоток для эффективного возобновления функциональной деятельности органа
Раковая опухоль всегда вырезается вместе с прилегающей частью почки. Расположенную вблизи опухоли здоровую ткань называют хирургическим краем. Удаленная в пределах здоровых тканей часть органа отправляется в лабораторию для гистологического исследования.
После операции устанавливается дренаж, что поможет избежать накопления жидкости в местах проведения хирургического вмешательства. Дренаж представляет собой небольшую трубочку, которая извлекается сразу после того, как жидкость перестает выделяться. Обычно это происходит на следующий день.
Наши врачи

Луцевич Олег Эммануилович
Главный хирург ЦЭЛТ, заслуженный врач РФ, главный специалист ДЗ г. Москвы по эндохирургии и эндоскопии, членкор РАН, заведующий кафедрой факультетской хирургии № 1 ГБОУ БПО МГМСУ, доктор медицинских наук, врач высшей категории, профессор
Стаж 42 года
Записаться на прием

Прохоров Юрий Анатольевич
Врач-хирург, заведующий хирургической службой ЦЭЛТ, кандидат медицинских наук, врач высшей категории
Стаж 32 года
Записаться на прием

Гордеев Сергей Александрович
Врач-хирург, кандидат медицинских наук, врач высшей категории
Стаж 41 год
Записаться на прием
Сэкономить время
Лечение онкологических больных осуществляется, как правило, в специализированных учреждениях, где имеется все необходимое оборудование для оказания таким людям медицинской помощи в полном объеме. И если человек нуждается в комплексном лечении (операция, химиотерапия и др. манипуляции), то лучше ему обратиться туда.
Но, к сожалению, в связи с большой распространенностью онкологических заболеваний, в таких учреждениях зачастую скапливаются большие очереди из пациентов. Поэтому, если для избавления от злокачественной опухоли человеку не нужно проводить лучевую терапию, а достаточно одной только операции (что бывает при некоторых видах рака), то есть смысл обратиться в клинику, где имеются врачи, обладающие большим опытом проведения соответствующих хирургических вмешательств
Эта мера поможет выиграть время, что при данном заболевании очень важно. К тому же своевременная операция не только улучшает прогноз на излечение, но и позволяет по максимуму сберечь орган, частично пораженный раковыми клетками
Материалы и методы
С 1992 по 2005 годы в ЦЭЛТ было оперировано 159 пациентов с двусторонними паховыми и множественными грыжами передней брюшной стенки. Среди оперированных было 157 мужчин и 2 женщины. Возраст больных колебался от 31 до 88 лет, составляя в среднем 65+1,7 лет. Длительность грыженосительства составил от 1 года до 26 лет.
В подавляющем числе случаев имела место двусторонняя прямая паховая грыжа, которая была выявлена у 67 из 159 пациентов (таблица 1).
Двусторонняя косая паховая грыжа была отмечена у 35 больных. Сочетание косой и прямой паховой грыжи с контрлатеральной стороны по количеству случаев заняло третье место и было выявлено у 22 больных. У одной женщины имело место сочетание бедренной и прямой паховой грыжи с другой стороны. Двусторонняя рецидивная паховая грыжа была выявлена у 4 пациентов. Сочетание рецидивной грыжи с прямой грыжей противоположной паховой области имело место у 7 пациентов и – рецидивной с косой паховой – у 10 больных.Таблица 1. Характер основной и сопутствующей патологии.
Таблица 2. Характер сопутствующей патологии у больных с грыжами паховой локализации больших размеров
| Рис.1 Вид больного с двусторонней паховой грыжей |
| Сопутствующие заболевания | Число больных |
| Хроническая ИБС | 68 |
| Гипертоническая болезнь | 188 |
| Хронические заболевания легких | 46 |
| Язвенная болезнь желудка и двенадцатиперстной кишки | 12 |
| Заболевания желез эндокринной системы | 14 |
| Сахарный диабет | 21 |
| Хронический пиелонефрит | 17 |