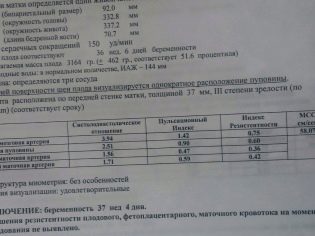
Предлежание плаценты — симптомы и лечение
Содержание:
- Изменения в организме мамы
- Опасность низкой плацентации для течения беременности
- Как выявить?
- Предлежание плаценты – что это такое?
- Лечение и профилактика низкой плацентации
- УЗНАТЬ И ПОБЕДИТЬ!
- Профилактика
- Диагностика тазового предлежания плода
- Тревожные симптомы во время беременности
- Причины
- Осложнения
- Причины предлежания плаценты
- Одноплодная
- Роды при краевом предлежании плаценты
- Виды расположения плаценты
- Патогенез
- Может, врач сделает это сам?
Изменения в организме мамы
Некоторые мамочки, особенно ждущие первенца, начинают чувствовать, что дышать стало легче, живот опустился.
Именно поэтому возвращается ощущение, что вам постоянно хочется в туалет.
Механическое давление на мочевую систему увеличенной маткой создает условия для застоя мочи, для развития болезнетворных микроорганизмов. Для исключения такого опасного состояния под названием гестационный пиелонефрит, вы каждую неделю сдаете общий анализ мочи. Важными показателями в общем анализе мочи являются: уровень лейкоцитов, эритроцитов, белка.
Опасность воспаления почек, мочеточников, мочевого пузыря состоит в том, что эти органы очень близко расположены к половой системе беременной и, соответственно, к плоду. Возникает опасность внутриутробного инфицирования ребенка.
При развитии гестационного пиелонефрита есть необходимость в назначении антибиотиков и чаще всего назначаются они длительно, до 14 дней. Критерии подбора антибиотика: его относительная безопасность для плода и эффективность для бактерий, вызвавших воспаление. Хорошая динамика лечения отслеживается по анализу мочи по Нечипоренко. Антибиотики ? это основные препараты для лечения пиелонефрита, вспомогательно назначаются средства, улучшающие работу почечных канальцев, обильное питье, щадящая диета с исключением острого.
читайте далее: 36 неделя беременности
Мы вполняем все виды узи-диагностики:
3D и 4D узи при беременности
Данные фетометрии в различных сроках
Узи-диагностика синдрома Дауна и других хромосомных аномалий
Оценка правильного развития плода по УЗИ
Гидротубация (эхогидротубация): исследование проходимости маточных труб (ультразвуковая гистеросальпингоскопия)
Трансвагинальное
Яичников
Матки
Молочных желез
Дуплексное сканирование
Сосудов головного мозга
Сосудов шеи (дуплексное ангиосканирование магистральных артерий головы)
Вен нижних конечностей
Трансректальное (трузи): предстательной железы
Мошонки (яичек)
Сосудов полового члена
Аппендицит
Брюшной полости
Желчного пузыря
Желудка
Кишечника
Мочевого пузыря
Мягких тканей
Поджелудочной железы
Печени
Почек
Суставов
Щитовидной железы
Эхокардиография (узи сердца)
Варикоз: УЗИ-диагностика варикозного расширения вен
Гипертония: УЗИ-диагностика гипертонии
Тромбоз: УЗИ-диагностика тромбоза вен
Узи диагностика хронического панкреатита
при камнях в почках
при холецистите
Опасность низкой плацентации для течения беременности
Если опущена плацента, то плод по мере роста давит на нее. Это может привести к кровотечениям и отслойке плаценты. Последнее – серьезная угроза не только для жизни будущего малыша, но и для жизни беременной.
Еще чем грозит низкая плацентация, так это угрозой выкидыша и другими осложнениями. По мере роста плода плацента сдвигается. При низкой плацентации по передней стенке не исключено обвитие пуповиной и перекрытие выхода из матки.
Если у беременной низкая плацентация по задней стенке, то осложнений может быть больше. Субъективно женщина может чувствовать давление внизу живота, жаловаться на боль, которая по мере роста плода будет усиливаться. Так как в нижней части матки мало сосудов, из-за опущенной плаценты плод может недополучать кислород и полезные вещества.
Как выявить?
В настоящее время установить локализацию плаценты довольно просто. В этом врачам может помочь как обычное влагалищное обследование, так и проведение ультразвукового теста. Более точным методом диагностики данной патологии, безусловно, является УЗИ. Современные аппараты, при помощи которых проводятся данные обследования, позволяют рассчитать расстояние между плацентой и маточным зевом с точностью до доли сантиметра. Полное предлежание плаценты — это патология, которая обязательно требует динамического наблюдения со стороны врачей. С этой целью специалисты обычно назначают будущей маме пройти несколько ультразвуковых обследований с определенной периодичностью.
Для оценки локализации плаценты при полном предлежании врачи чаще всего пользуются трансабдоминальным УЗИ. Проведение трансвагинальных исследований и влагалищных обследований может быть чревато развитием кровотечений.
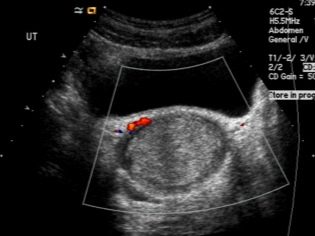
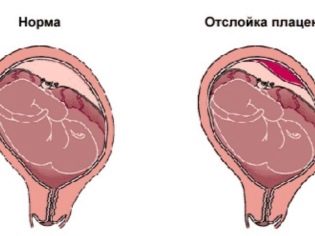
Предлежание плаценты – что это такое?
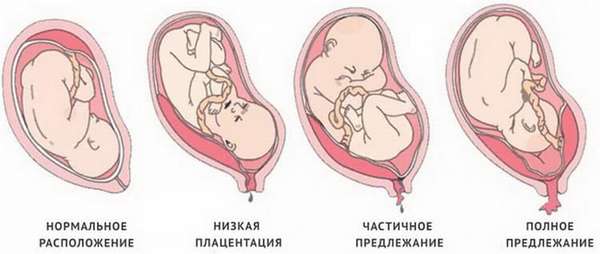 При нормальном течении беременности плацента располагается на задней или передней стенке матки на расстоянии от маточного зева. Самым оптимальным и часто встречающимся считается заднее прикрепление. При нем лучше всего происходит кровообращение, а само место меньше подвержено различным травмам. Но иногда она находится ближе к выходу, чем положено, или полностью его перекрывает. Это и называется предлежанием, которое, соответственно, и бывает полным (центральным) или неполным.
При нормальном течении беременности плацента располагается на задней или передней стенке матки на расстоянии от маточного зева. Самым оптимальным и часто встречающимся считается заднее прикрепление. При нем лучше всего происходит кровообращение, а само место меньше подвержено различным травмам. Но иногда она находится ближе к выходу, чем положено, или полностью его перекрывает. Это и называется предлежанием, которое, соответственно, и бывает полным (центральным) или неполным.
Самое опасное – это полное предлежание. При нем полностью перекрыты родовые пути, вследствие чего ребенок может появиться на свет исключительно путем кесарева сечения.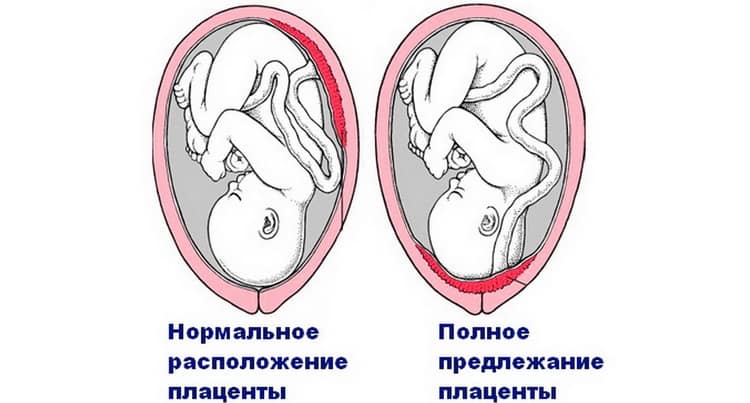 При неполном предлежании плацента находится в нижнем сегменте и частично перекрывает выход из матки в шейку. Различают два типа: боковое предлежание, при котором зев перекрывается на две трети, и краевое, когда нижняя часть плаценты нависает над выходом и заслоняет его не больше, чем на треть.
При неполном предлежании плацента находится в нижнем сегменте и частично перекрывает выход из матки в шейку. Различают два типа: боковое предлежание, при котором зев перекрывается на две трети, и краевое, когда нижняя часть плаценты нависает над выходом и заслоняет его не больше, чем на треть.
Краевое предлежание плаценты в свою очередь бывает по задней и передней стенке, и от расположения имеет разные прогнозы:
На самом деле, в мире от данной патологии 3-25% беременностей заканчиваются трагически, либо малыш появляется на свет с некоторыми отклонениями. Поэтому нужно серьезно относиться к краевому и другому типу, регулярно следить за динамикой и выполнять все рекомендации врача.
Лечение и профилактика низкой плацентации
Ведение беременности при низкой плацентации всегда очень внимательное. Женщине предстоит много раз пройти УЗИ, ограничивать физическую активность и прекратить половую жизнь. Продолжительное время повышенный тонус матки может провоцировать отслойку неправильно расположенной плаценты, оттуда и кровотечения, и возможно смерть плода в результате острой гипоксии, если отслойка плаценты большая. Кровотечение может спровоцировать даже гинекологический осмотр шейки матки, потому без особых на то причин врачи стараются не проводить осмотры на кресле.
Слушайтесь врачей и надейтесь на лучшее. Многие женщины рожают самостоятельно или с помощью операции кесарева сечения здоровых деток при низком предлежании плаценты.
Если Вам необходима помощь опытного гинеколога, записывайтесь на консультацию по телефонам 8 (49244) 9-32-49, 8 (910) 174-77-72.
УЗНАТЬ И ПОБЕДИТЬ!
Если вас беспокоит проблема, связанная с гинекологией, не откладывайте визит к врачу! Гинекологические заболевания в начальной стадии часто протекают незаметно, без болей и ярко выраженных симптомов.
Все мы знаем, что заболевание легче предупредить, чем вылечить. А если оно уже началось, то чем раньше мы начнем лечение, тем легче оно пройдет, и тем меньший вред организму успеет нанести болезнь. Чтобы точно определить проблему – наша клиника проводит гинекологические диагностические исследования, такие как биопсия шейки матки и эндометрия, цитологическое исследование мазков с шейки матки, PAP-мазок, исследование микрофлоры (Фемофлор, бакпосев, мазок на флору), гистероскопия, ультразвуковое исследование и другие.
В нашей клинике также можно провести установку и удаление ВМК (внутриматочного контрацептива), сделать биопсию и гинекологическое УЗИ, определить проходимость маточных труб.
Профилактика
Профилактика направлена на борьбу с абортами, предупреждение и своевременное лечение послеродовых, послеабортных, гинекологических воспалительных заболеваний, на раннее выявление и лечение инфантилизма.
Библиография: Анисимова М. И., Соколов Е. В. и Фой А. М. Опыт ведения беременности и родов при предлежании детского места, Вопр. охр. мат. и дет., т. 16, № 9, с. 43, 1971;
Беккер С. М. Патология беременности, с. 94, Л., 1975; Многотомное руководство по акушерству и гинекологии, под ред. Л. С. Персианинова, т. 3, кн. 2, с. 233, М., 1964; Орлов В. И. Некоторые вопросы течения беременности при предлежании плаценты, в кн.: Вопр, акуш., гинек, и гиг. женского труда, под ред. П. Я. Лельчука, в. 7, с. 32, Ростов н/Д., 1974- Персианинов Л. С. Акушерский семинар, т. 1, с. 219, Ташкент, 1973; Савельева Г. М. Ведение беременности и родов при преждевременной отслойке и предлежании плаценты, Сов. мед., №6, с. 106, 1977; Hibbard L. Т. Placenta praevia, в кн.: Benson В. С. а. о. Current obstet, а. gynec, diagnosis a. treatment, p. 668, Los Altos, 1978.
Диагностика тазового предлежания плода
Разумеется, многих женщин интересуют, какие бывают признаки тазового предлежания плода. Дело в том, что женщина, у которой диагностировали тазовое предлежание плода, признаки патологии может не заметить. Никакие боли или выделения не свидетельствуют о том, что малыш занял неправильное положение. В связи с этим можно сказать, что обнаружить патологию может только врач. Для этой цели чаще всего используют методы наружного акушерского и влагалищного исследований.
Во время наружного исследования врач определяет предлежащую ко входу в таз крупную, мягкую и малоподвижную часть. В то же время в дне матки легко определяется твердая, круглая и подвижная часть, которая является головкой плода. Наблюдается также более высокое стояние дна матки, которое совершенно не соответствует сроку беременности. Что касается сердцебиения, то оно прослушивается на уровне с пупком или немного выше его.
Влагалищное исследование показывает при ягодичном предлежании мягковатую и объемную часть, на которой можно определить крестец, копчик и паховый сгиб. В случае смешанного или ножного предлежания врач определяет легко стопы плода. Стоит также отметить и то, что диагностировать патологию можно довольно легко с помощью УЗИ. Этот метод позволяет даже определить вид тазового предлежания плода. Во время диагностики также оценивается положение головки и степень ее разгибания. Кстати, чрезмерное разгибание головки может стать причиной осложнений во время родов вроде травм мозжечка, шейного отдела спинного мозга и других повреждений.
Тревожные симптомы во время беременности
Кровотечения — одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, — это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» — это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины — это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.
Причины
Предлежание плаценты может быть обусловлено множеством факторов, среди которых выделяют:
- Патологические изменения внутреннего слоя стенки матки (эндометрия), обусловленные инфекционно-воспалительным процессом, способствующего развитию атрофических/дистрофических изменений в эндометрии.
- Аномалии полости матки/половых органов (недоразвитие матки, двурогая /однорогая матка, половой инфантилизм).
- Миома матки с деформацией её полости.
- Беременность после хирургических вмешательств (аборты, кесарево сечение, удаления миом матки).
- Повторная беременность после осложнений в послеродовом периоде.
- Экстрагенитальные заболевания беременных женщин, протекающих на фоне развития застойных явлений в малом тазу и матки в том числе.
- Использование вспомогательных репродуктивных технологий (ЭКО).
- Возраст беременной – старше 30 лет.
Вызвать кровотечение при прилежании плаценты могут гинекологические манипуляции, чрезмерная физическая нагрузка/напряжение при акте дефекации, половой акт, тепловые процедуры (горячая ванна, посещение бани).
Осложнения
Беременность, осложненная предлежанием плаценты, зачастую протекает не совсем гладко. Лишь в редких случаях вынашивание малыша не доставляет будущей маме никакого дискомфорта. Как правило, у беременной женщины проявляются различные осложнения, которые усугубляют течение беременности. Наиболее опасными из них являются следующие:
- развитие кровотечений из половых путей;
- отслойка плаценты от маточной стенки;
- нарушение внутриутробного процесса развития плода вследствие нарушенного кровотока по маточно-плацентарным сосудам;
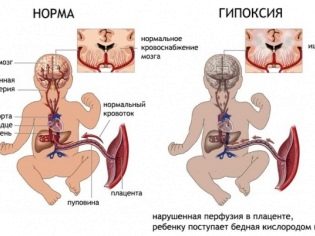
- развитие гипоксии плода.
Эти клинические состояния обычно развиваются сочетано. Степень выраженности неблагоприятных симптомов во многом зависит от того, насколько сильно выражено предлежание плаценты. При полном предлежании данные симптомы развиваются довольно часто. Течение данной патологии бывает труднопредсказуемым. К развитию осложнений могут приводить самые различные причины.
Кровотечение из половых путей – это один из наиболее часто встречаемых и неблагоприятных осложнений. Появление крови на нижнем белье обычно замечает и сама будущая мама. Кровяные сгустки при этом могут иметь различную окраску: от темно-коричневой до ярко-красной.
При беременности, осложненной полным предлежанием плаценты, очень важно помнить, что при появлении крови из половых путей следует сразу же обратиться за медицинской помощью. Если кровотечение не останавливается на протяжении нескольких часов, а самочувствие беременной женщины ухудшается, то в такой ситуации следует немедленно вызывать бригаду скорой медицинской помощи
Прибывший врач может оценить общее состояние будущей мамы и при необходимости направит ее на госпитализацию в стационар.

Во время нахождения в больнице будущей маме будет проведено лечение, направленное на улучшение ее самочувствия. При этом врачи обязательно оценят и общее состояние плода. Если угроза жизни для ребенка слишком велика, а срок беременности уже достаточный для проведения родов, то в такой ситуации, скорее всего, будет принято решение о срочном проведении хирургического родовспоможения.
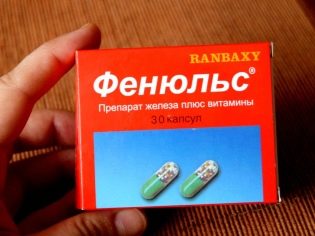
Частые кровотечения из половых путей опасны развитием для будущей мамы и ее малыша крайне неблагоприятного состояния – анемии. Анемическое состояние характеризуется снижением количества гемоглобина или эритроцитов в крови. Анемия оказывает негативное воздействие на интенсивность внутриутробного развития плода, а также существенно ухудшает общее самочувствие беременной женщины. Для компенсации возникших нарушений будущей маме назначаются лекарственные препараты, содержащие в своем составе железо.
Еще одним опасным осложнением предлежания является отслойка плаценты. Обычно она развивается после какого-либо механического воздействия. Отслойка плацентарной ткани может быть незначительной или весьма массивной.
Оттого, насколько сильно произошло отслоение плаценты от маточных стенок и будет зависеть степень тяжести данной патологии. В некоторых случаях плацента отслаивается настолько сильно, что стремительно нарушается и кровоснабжение плода. В таком случае у ребенка может возникнуть гипоксия – это кислородное голодание внутренних органов.
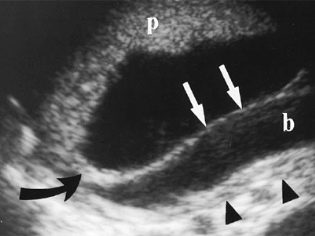

Причины предлежания плаценты
Предлежание плаценты наиболее часто возникает у повторнобеременных и повторнородящих, перенесших ранее аборты, послеабортные и послеродовые септические заболевания. На основании этого считают, что главной причиной неправильного прикрепления плаценты являются дистрофические изменения слизистой оболочки матки. Предлежение плаценты может быть также обусловлено пороком развития матки, наличием подслизистой миомы матки или рубца после перенесенной операции на матке. Возникновение предлежания плаценты у первобеременных связывают с половым инфантилизмом, застойными явлениями в малом тазу при заболеваниях сердца, печени, почек.
Вследствие особенностей строения мышечной и слизистой оболочек нижнего сегмента матки ворсины плаценты проникают глубже, чем при ее локализации в теле матки. В связи с этим часто возникает частичное плотное прикрепление, а иногда даже истинное приращение плаценты. В результате нижний сегмент матки превращается в своеобразную кавернозную ткань, которая плохо сокращается и легко травмируется; процесс отслойки плаценты в родах нарушается, что приводит к маточному кровотечению.
Одноплодная
Самым распространенным предлежанием, при котором плод расположен продольно оси матки головкой вниз, является головное. Оно встречается в акушерской практике чаще всего. Самый оптимальный вариант – если ребенок находится в головном предлежании затылком вниз. В этом случае его прохождение по родовым путям происходит физиологично, угроза развития родовых повреждений при этом ничтожно мала.
Если ребенок находится в лобном предлежании, то в таком случае естественные роды бывают возможны, но уже могут осложняться развитием определенных патологий. У женщин, имеющих узкий таз, риск развития родовых повреждений при таком варианте предлежания увеличивается.
Для того чтобы избежать опасных патологий, врачи вынуждены иногда прибегать к хирургическому способу родовспоможения и выполнять кесарево сечение.
При лицевом предлежании ближе к родовому каналу находится лицо плода. Как правило, при таком положении малыш находится в несколько разогнутом состоянии. Естественные роды при таком предлежании могут быть опасны как для беременной женщины, так и для ее малыша. Лучшая тактика при этом – кесарево сечение.
Гораздо реже в медицинской практике встречается тазовое предлежание плода. В этом случае ближе к родовому каналу находится таз ребенка, головка малыша при этом расположена в области дна матки. Тазовое предлежание, по статистике, встречается в 4-5% случаев.
Будущей маме, у которой во время беременности было определено тазовое предлежание плода, следует быть более внимательной к собственному здоровью. Такое расположение ребенка может протекать с развитием патологий, а также приводить к появлению неблагоприятных симптомов.
Течение беременности при тазовом предлежании усугубляется.
Одним из вариантов тазового предлежания является ножное. В этом случае при естественных родах первыми должны родиться ножки ребенка, а не его головка. Однако такой вариант родов не является физиологичным с точки зрения природы. Хрупкие маленькие косточки малыша могут травмироваться при движении по родовому каналу. Более того, они также могут сильно повредить и половые пути мамы.
Для того чтобы уменьшить вероятность развития родовых травм и повреждений, врачи прибегают к проведению хирургических методов родовспоможения. Это позволяет избежать развития опасных патологий во время родового процесса.
Еще одним вариантом тазового предлежания является ягодичное. В этом случае ребенок как бы «приседает на корточки». В такой ситуации при рождении первым появляется таз, затем рождаются ручки и ножки, а голова рождается последней. Роды при ягодичном предлежании протекают довольно тяжело. Для того чтобы минимизировать угрозу развития опасных патологий, врачи могут прибегнуть к выполнению кесарева сечения.
Тактика родовспоможения при тазовом предлежании определяется ближе к родам. До третьего триместра беременности врачи еще не торопятся принять решение о том, как будут проводить роды. Если тазовое предлежание определено на достаточно ранних сроках, то к моменту родов оно может еще измениться. Торопиться с выбором тактики родоразрешения в такой ситуации не стоит.
Одним из довольно опасных осложнений при тазовом предлежании плода является возможное развитие кровотечений из половых путей. Это состояние может быть очень опасно как для будущей мамы, так и для ее малыша. Для того чтобы предупредить развитие грозных осложнений, врачи составляют для беременной женщины комплекс рекомендаций. Он обязательно включает в себя советы по коррекции режима дня и отдыха, ограничения по подъему тяжестей, а также исключение интенсивных физических нагрузок.
Многие будущие мамочки, услышав о том, что ребенок находится в тазовом предлежании, прибегают к выполнению различных упражнений. Они направлены на то, чтобы плод изменил свое положение в матке.
Выполнять такие упражнения можно лишь только после консультации с акушером-гинекологом. В некоторых случаях такая «гимнастика» может лишь навредить, а не способствовать улучшению ситуации.
К изменению положения ребенка в матке могут помочь даже занятия в бассейне. Водная среда, в которой находится будущая мама во время плавания, оказывает воздействие и на малыша, находящегося в ее животике. Случается так, что после плавания в бассейне положение ребенка в матке может поменяться.
Роды при краевом предлежании плаценты
При всей сложности диагноза, в некоторых случаях женщине все же разрешают родить самостоятельно, но только при небольшом предлежании. Главными условиями для этого является хорошая родовая деятельность, зрелая шейка матки и головное расположение плода. При открытии шейки более, чем на 4 см или пальца определяется степень расположения органа и вскрывается околоплодный пузырь и дальнейшие роды протекают естественным образом. Если после вскрытия не прекращается кровотечение, то проводится экстренное кесарево. Чаще всего врачи предпочитают не рисковать и при краевом расположении любой стадии проводят родоразрешение хирургическим путем. Планово это происходит на 38-39 неделе, когда малыш полностью сформировался и готов к появлению на свет.
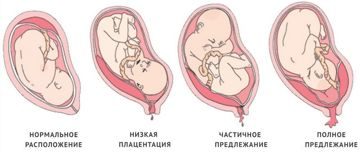
Виды расположения плаценты
Обычно плацента крепится на задней стенке матки ближе к ее дну. Стоит заметить, что матка – сосуд перевернутый, и дно у нее расположено сверху. Это самый оптимальный вариант расположения плаценты. Однако так получается не всегда. В некоторых случаях плацента крепится к передней стенке. Что так же не является патологией.
Низкое расположение плаценты при беременности гораздо опаснее. Если плацента расположена низко, она подвергается более сильному давлению со стороны плода, да и при любом внешнем воздействии риск повреждения плаценты или ее отслоения возрастает. Кроме того, на поздних сроках активно двигающийся ребенок тоже может повредить плаценту, или же пережать пуповину.
Низким называется такое расположение плаценты, когда между ее нижним краем и зевом матки менее 6 см.
Если плацента расположена низко, но по задней стенке матки, то скорее всего, ситуация выправится самостоятельно, и плацента мигрирует в более высокое положение. Передняя стенка имеет большую склонность к растяжению, и миграция для нее также характерна, однако направление миграции противоположно: обычно плацента движется наоборот, вниз, к шейке матки.
Еще более сложной и опасной патологией расположения плаценты является ее частичное или полное предлежание. Предлежанием называется такое состояние, когда плацента частично или полностью заслоняет зев матки.
Патогенез
Плодное яйцо в норме прикрепляется в области дна матки (верхней трети полости матки). Но при его неполноценности плодное яйцо своевременно прикрепиться в этой области не может, что способствует его имплантации в эндометрий, когда оно уже переместилось в нижние отделы матки. Это происходит при позднем появлении ферментативных процессов в трофобласте, наличии атрофических/дистрофических процессов в слизистой матки, которые нарушают процесс имплантации.
По мере развития беременности стенки нижнего отдела матки начинают растягиваться. При этом, мышечные волокна нижних отделах матки начинают сокращаются, а поскольку плацента сокращаться/растягиваться вслед за стенками матки неспособна, это приводит к смещению участка плаценты и участка нижнего сегмента матки.
Соответственно, ворсинки, покрывающие плаценту от стенок матки отрываются, что вызывает кровотечение из сосудистого русла плацентарной ткани. При прекращении сокращения мышц отслойка плаценты также прекращается, происходит тромбоз сосудов и остановка кровотечения. При повторных сокращениях матки возникают повторяющиеся кровотечения.
Когда начинаются роды (родовая деятельность) появление кровотечений вызвано натяжением плодных оболочек, удерживающих край плаценты, что не позволяет ей сокращаться с нижними отделами матки. Такое натяжение нарушается связь между плацентой и маткой, вызывая кровотечение. При разрыве плодных оболочек плацента сокращается вместе с мышцами нижнего сегмента матки и процесс отслаивания останавливается. Кроме того, при неполном предлежании головка плода во время родов, опустившаяся в таз после разрыва плодных оболочек, поджимает края плаценты, что способствует остановке кровотечения, а в случаях полного предлежания кровотечение продолжается, поскольку плацента в процессе сглаживания шейки матки продолжает отслаиваться.
Может, врач сделает это сам?
Ранее акушеры активно пытались развернуть ребенка руками, надавливая на живот мамы. Сегодня такие методы не практикуются – слишком велик риск возникновения осложнений: отслойки плаценты и преждевременных родов.
Не менее опасно и акушерское вмешательство, проводимое непосредственно в процессе родов, так называемый «поворот на ножку». При этом врач при полном раскрытии шейки матки вводит в матку рожающей женщины руку и захватывает ножку малыша, другой рукой через стенку живота стараясь зафиксировать вверху голову ребенка. Затем младенца фактически вытягивают за ножки наружу – роды проходят также, как при ножном предлежании. Сегодня этот способ применяется только в исключительных случаях, при родах двоен, когда после рождения первого малыша второй внезапно занял поперечное положение.
В любом случае операция кесарева сечения считается более безопасной и менее травматичной, чем попытки акушера изменить позу ребенка.
24.02.2014
для беременных, подготовка к родам Другие статьи автора