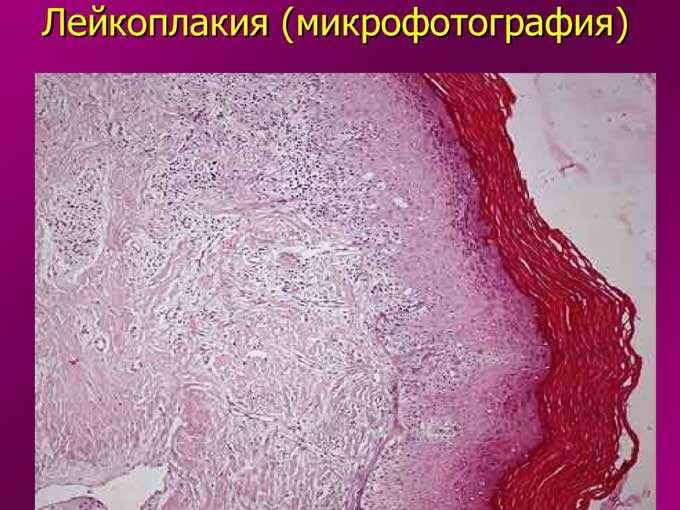
Лейкоплакия шейки матки
Содержание:
- Атрофические изменения.
- Тактика лечения спаечного процесса
- Хронические грибковые инфекции: симптомы
- Как проводится процедура?
- Диагностика рака вульвы
- Пролактин, чрезвычайно важный женский гормон во время беременности и кормления грудью
- Лечение лейкоплакии
- Лечение лейкоплакии шейки матки
- Реабилитационный период
- Лейкоплакия шейки матки – диагностика и лечение в Санкт-Петербурге
- Лечение лейкоплакии
- Лечение
- Симптомы
- ЛЕЧЕНИЕ ЛЕЙКОПЛАКИИ
- Как лечить лейкоплакию шейки матки
- Профилактика и прогноз
Атрофические изменения.
Атрофия матки и шейки в большинстве случаев диагностируется у женщин в климактерическом периоде. Результатом данной патологии становится регресс эпителиальной ткани. Однако женщины детородного возраста также не застрахованы от атрофии шейки матки. Заболевание может развиться при дефиците эстрогенов, после оперативных вмешательств на шейке матки, при системных патологиях соединительной ткани. Атрофия шейки матки – один из факторов, вызывающих женское бесплодие.
В основном атрофические изменения происходят в период менопаузы. Снижение выработки гормонов приводит к исчезновению слизистой секреции, изменению бактериальной флоры. В результате происходит поэтапное сокращение толщины эпителия, что приводит ткани к раздражениям, травмам.
Тактика лечения спаечного процесса
При выявлении спаечного процесса тактика лечения будет зависеть от тяжести и степени выраженности. Если речь идет об остром спаечном процессе или интермиттирующей форме патологии, хирургическое вмешательство будет единственным эффективным способом решения проблемы. Обычно проводится диагностическая лапароскопия маточных труб, матки, яичников и одновременное удаление спаек. Этот метод очень эффективен и не требует длительной реабилитации, дает выраженный эффект.
При выраженных спайках в малом тазу проводится диагностическая лапароскопия с одновременным иссечением спаек, их удалением, которые были выявлены в ходе полного обследования органов малого таза. Сегодня наиболее эффективным методом устранения спаечной болезни считают адгезиолизис малого таза. Процедура малоинвазивна, эффективна и не требует длительного периода реабилитации.
Хронические грибковые инфекции: симптомы
Среди микозов, которые поражают женские половые органы, выделяют два вида заболевания – молочницу или кандидоз (вызывается микроорганизмами рода Candida) и актиномикоз (причина – поражение организма грибками актиномицетами). Обе болезни относятся к рецидивирующим патологиям. Их возбудители могут присутствовать в организме годами. Именно поэтому микоз и актиномикоз требуют тщательного лечения для того, чтобы не допустить их перехода в запущенную форму. Также следует отметить возможное развитие дерматомикозов – поражение кожного покрова в области вульвы, паховых складок (в паху), внутренней поверхности бёдер различными группами: трихофитов, эпидермофитов и грибов рода кандида.
Кандидоз передается половым путем или развивается в результате нарушения вагинальной микрофлоры, вызванного приемом антибиотиков и некоторых оральных контрацептивов, гормональными дисбалансами, эндокринными нарушениями, иногда беременностью, несбалансированным питанием, недостаточным соблюдением правил интимной гигиены, ношением синтетического нижнего белья. У мужчин кандидоз развивается редко, в основном после интимной близости с инфицированной партнершей и при условии снижения защитных сил организма.
Актиномикозом можно заразиться при травмировании кожи или слизистых оболочек и попадании в образовавшиеся микротравмы возбудителя патологии. Кроме того, инфекционный процесс способен распространяться с током крови и захватывать другие органы.
Кандидоз у женщин имеет следующие симптомы:
- Наличие хлопьеобразного налета на женских гениталиях: стенках влагалища, слизистой оболочке малых и больших половых губ. Цвет творожистых выделений варьируется от белого до кремового и серого. Запах – выраженный, кисловатый.
- Стенки влагалища краснеют и отекают.
- Женщина ощущает сухость, жжение и зуд во влагалище. Эти неприятные ощущения усиливаются при мочеиспускании и занятиях сексом.
Молочница поражает не только женщин, но и мужчин (хотя и не так часто). В большинстве случаев кандидоз передается им от партнерш, поэтому лечиться должны оба партнера. Проявления первичной инфекции у мужчин такие: покраснение и отечность наружных половых органов – головки пениса, крайней плоти и яичек, белые творожистые выделения с кисловатым запахом, жжение при эрекции, эякуляции и мочеиспускании. На фоне кандидоза у мужчин может развиться баланопостит – вид воспалительного процесса, затрагивающего головку члена.
Мнение эксперта
Многие женщины ошибочно считают кандидоз ИППП. Однако это не так. Данное состояние способно развиться в том числе у девственниц, не имевших прежде половых контактов. Что касается возможности распространения молочницы на мужчин во время полового акта, то в этом случае речь идет о нарушении их собственной интимной микрофлоры, которое может спровоцировать секс с носительницей кандидоза.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб
- В том месте, где произошло внедрение актиномицет, образуется актиномикома – специфический нарыв, имеющий синюшный оттенок. Со временем внутри него скапливается гнойное содержимое.
- Возможно повышение температуры тела.
- Присутствуют ноющие боли в месте образования актиномикомы.
Как проводится процедура?
Аргоноплазменная коагуляция во время эндоскопии со стороны выглядит как обычное эндоскопическое исследование. Как правило, процедура продолжается не дольше часа, она может быть выполнена без госпитализации в стационар.
Инструмент для коагуляции представляет собой электрод в виде металлического стержня, находящийся внутри трубки, заполненной аргоном. Когда на электрод подают переменный ток, аргон переходит в состояние плазмы, и в нем возникает вспышка, напоминающая искру или миниатюрную молнию. Эта «молния» используется вместо скальпеля. Сам инструмент с тканями не соприкасается, он находится на расстоянии 2–10 мм.
На изображении слева показана схема устройства инструмента для аргоноплазменной коагуляции. Справа — фото, на котором видна «молния», возникающая во время подачи электрического тока.
Аргоноплазменная коагуляция шейки матки
Аргоноплазменная коагуляция может применяться при следующих патологиях шейки матки:
- полипы;
- эрозии;
- дисплазия;
- папилломатоз;
- гиперкератоз;
- кондиломы;
- лейкоплакия.
Процедуру выполняют на 5–9 день менструального цикла, и она, в зависимости от размеров патологического образования, может продолжаться всего 5–10 минут. Преимущество метода в том, что он максимально щадящий, позволяет сохранить эластичность тканей и поэтому хорошо подходит даже для нерожавших женщин.
Аргоноплазменная коагуляция при пищеводе Барретта
Аргоноплазменная коагуляция — наиболее эффективный метод эндоскопического лечения при пищеводе Барретта, не сопровождающегося тяжелой дисплазией (выраженными изменениями клеток слизистой оболочки) и злокачественным перерождением. Как показывают исследования, если длина пораженного участка органа не более 3–4 см, эффективность применения аргоноплазменной коагуляции составляет 80–90%.
Аргоноплазменная коагуляция прямой кишки
Аргоноплазменная коагуляция очень эффективна при хроническом лучевом проктите — осложнении лучевой терапии органов малого таза. Это состояние приводит к кровотечениям в прямой кишке, которые с трудом поддаются лечению. На данный момент аргоноплазменная коагуляция считается самым эффективным методом лечения кровотечений из прямой кишки после лучевой терапии. Эксперты рекомендуют рассматривать ее при этих состояниях в качестве терапии первой линии.
Также аргоноплазменную коагуляцию успешно применяют при полипах и других доброкачественных новообразованиях толстой и прямой кишки. При злокачественных опухолях кишечника эта методика, как правило, используется на поздних стадиях, для паллиативного лечения.
Диагностика рака вульвы
Целью диагностики является не только обнаружение опухоли
Важно также узнать на какой стадии развития находится рак
Первое, что делается — это учитывается клиническая картина. На ранних стадиях рак вульвы может иметь схожее начало и симптоматику с другими патологиями. Если пациентка обратилась на самой ранней стадии, то врач скорее всего пока не подозревает о заболевании. А начнет подозревать уже после лечения, так как оно по каким-то причинам не эффективно.
Особенно начинают подозревать рак вульвы, когда при гинекологическом осмотре не было обнаружено характерных изменений, а в лабораторных анализах крови и мочи отсутствовали какие-либо изменения.
На последующих стадиях при такой клинической картине (если врач опытный), то уже может назначать биопсию тканей вульвы. Это специальная процедура с взятием кусочка пораженной ткани для гистологического исследования. Необходимо для определения стадии заболевания, из каких клеток происходит рост и самое главное — для подтверждения злокачественного процесса. После результатов назначается соответствующее лечение.
Пролактин, чрезвычайно важный женский гормон во время беременности и кормления грудью
Гормон, который как у женщин, так и мужчин связан с влиянием на репродуктивную функцию, – это пролактин (ПРЛ).
Это пептидный гормон, также известный как лютеотропный гормон (ЛТГ), который вырабатывается в основном в передней доле гипофиза и в меньшей степени в матке и груди у женщин, в простате у мужчин и в коже или в жировой ткани.
На протяжении многих лет ученые поставили перед этим гормоном более 300 различных задач, которые можно разделить на:
- репродуктивные,
- метаболические,
- регуляторные – в области жидкостей (осморегуляция), иммунной системы или поведенческих функций.
Почему пролактин называют женским гормоном? В основном потому, что он отвечает за многие важные функции во время беременности и кормления грудью. Прежде всего, соответствующая концентрация этого гормона поддерживает работу желтого тела, которое отвечает за выработку прогестерона, еще одного необходимого гормона. для поддержания беременности.
Также стоит знать, что само название пролактин происходит от прямой связи с лактацией, то есть с функцией стимулирования выработки молока, которая возникает в ответ на грудное вскармливание. Пролактин стимулирует рост молочных желез во время беременности и вызывает лактацию.
Более того, у кормящих женщин он подавляет секрецию фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ), тем самым блокируя овуляцию и менструацию, особенно в первые месяцы послеродового периода.
На регуляцию уровня пролактина влияют допамин (гормон, секретируемый гипоталамусом) и эстрогены.
Каковы нормы пролактина? Концентрация должна быть в пределах 5-25 нг / мл, однако ее следует оценивать на основе стандартов, представленных по результатам конкретного теста. Другое дело, что пролактин не всегда остается одинаковым. Вполне естественно, например, повышение пролактина при беременности и в период кормления грудью.
Колебания этого гормона также наблюдаются во время менструального цикла. Вначале он немного повышается, а во второй половине постепенно снижается. Таким образом, можно выделить разные нормы пролактина для женщин. Он должен быть:
- в фолликулярной фазе ниже 23 мкг / л,
- в лютеиновой фазе ниже 40 мкг / л,
- а в третьем триместре беременности до 400 мкг / л.
Также стоит упомянуть, что значения пролактина могут выражаться в разных единицах. В основном в мл / мл и в ульях / мл. Их пересчитывают по формуле 1 нг / мл = 20 мМЕ / л.
Более того, концентрация пролактина также связана с циркадным циклом. Во второй половине ночи уровень гормона повышается, достигает пика ранним утром, а затем постепенно снижается.
На изменения уровня этого гормона также влияют стресс, половой акт, обильная пища или физические упражнения.
Любые нарушения требуют проведения теста на уровень пролактина. Обследование включает анализ образца крови, взятого утром натощак, предпочтительно между 8 и 12 часами.
Что может означать избыток пролактина? Все зависит, конечно, от описанных выше условий. Однако, если женщина даже не беременна, повышенный уровень пролактина может означать:
- более 25 нг / мл – возникновение нерегулярных периодов и неовуляторных циклов,
- более 50 нг / мл – полную остановку менструации,
- более 100 нг / мл – риск опухоли гипофиза.
Слишком высокий уровень пролактина может проявляться как:
- нарушения менструального цикла, в том числе скудные кровотечения с тенденцией к полной остановке,
- боль и чувствительность груди,
- галакторея, то есть подтекание молока из сосков, даже вне беременности или кормления грудью,
- снижение полового влечения,
- сухость влагалища, которая может привести к боли во время полового акта.
Снижение полового влечения
Стоит знать, что избыток пролактина у женщин может привести к проблемам с беременностью. Гиперпролактинемия, так называемое повышение уровня гормона пролактина, может иметь вышеупомянутый физиологический фон:
- во время беременности или кормления грудью, во время сна или физических упражнений,
- при патологических состояниях, вызванных различными заболеваниями, включая аденому гипофиза, почечную или печеночную недостаточность, гипотиреоз или прием определенных лекарств.
Гипопролактинемия, то есть снижение концентрации пролактина ниже нормы, диагностируется гораздо реже. В основном это происходит у людей, страдающих гипопитуитаризмом.
Лечение лейкоплакии
Если известна причина, то изначально лечат ее — нормализуют гормональный фон, восстанавливают нормальный состав флоры влагалища и т.д.
Очаги лейкоплакии удаляют одним из способов:
- диатермокоагуляция — прижигание высокочастотным током;
- криодеструкция — прижигание азотом;
- лазеротерапия — выпаривание клеток лазером;
- химическая коагуляция — прижигание химическим раствором;
- радиоволновая терапия — разрушение клеток радиоволнами.
Лучшими считаются два способа — лазеро- и радиоволновая терапия.
Для устранения сухости и зуда применяют смягчающие кремы с обезболивающими и противовоспалительными компонентами.
Лечение лейкоплакии шейки матки
Как лечить лейкоплакию шейки матки? В зависимости от клинической ситуации и общего состояния здоровья женщины врач делает выбор в пользу одного из следующих методов:
- электрохирургия;
- лазерное удаление пораженных участков;
- криодеструкция.
Хирургическое разрушение пораженных клеток сопровождается приемом лекарственных препаратов для восстановления защитных функций слизистой, укрепления иммунитета. Если лейкоплакия была вызвана инфекционным заболеванием, параллельно проводится его лечение. Могут быть назначены витамины, гормональные препараты, физиотерапия, специальная диета.
Отзывы
Реабилитационный период
Период восстановления после кольпорафии
Первые 2-3 дня нужно провести в стационаре, после этого можно возвращаться домой, но еще 2 недели надо находиться только в горизонтальном положении и ни в коем случае не сидеть. Врач назначает курс антибиотиков и обезболивающий препарат. Также рекомендована физиотерапия и ношение поддерживающего компрессионного трикотажа, бандажа. Нужно заниматься легкой ЛФК, если назначит врач.
В первые два месяца нельзя:
- заниматься спортом или по-другому нагружать себя физически;
- вести половую жизнь;
- поднимать тяжелые предметы;
- напрягать брюшной пресс.
Другие рекомендации:
- делать профилактику запоров;
- обеспечивать тщательную гигиену наружных половых органов;
- не допускать кишечных расстройств или своевременно лечить их;
- исключить баню, сауну, бассейн;
- полгода носить лечебное нижнее белье.
Леваторопластика – советы на период реабилитации
Швы снимают на 6-7 день. В течение 2 недель требуется избегать положения сидя. Планировать беременность можно только через год и после консультации с гинекологом. Если планируются естественные роды, то нужно учитывать, что есть вероятность разрыва по послеоперационному рубцу. Это сведет на нет результат пластики, и потребуется еще одно хирургическое вмешательство.
Рекомендации на период восстановления:
- соблюдать постельный режим;
- не садиться;
- придерживаться диеты для профилактики запоров;
- на протяжении месяца отказаться от половой жизни;
в первые две недели не заниматься спортом и другими видами физической активности.
Вопрос-ответ
Какие существуют стадии опущения стенок влагалища? Как понять, какая у меня?
Согласно наиболее распространенной классификации, выделяют четыре стадии опущения стенок влагалища. Если первая стадия характеризуется дискомфортом при половом акте, слишком емким влагалищем и расположением влагалища выше девственной плевы (гимена) на 1 см, то на четвертой стадии влагалище и матка выпадают полностью. Определить степень опущения стенок влагалища, подобрать лечение и назначить операцию может только квалифицированный врач-гинеколог после осмотра пациентки и диагностики патологии.
Что мне нужно сделать перед процедурой самостоятельно? Какая предварительная подготовка необходима?
Операция не требует длительной и сложной подготовки. Помимо прохождения стандартного предоперационного обследования в «СМ-Клиника» пациентке нужно сделать две очистительные клизмы накануне операции. Также следует провести депиляцию, так как в зоне операции волосы должны отсутствовать. За две недели до вмешательства рекомендуется исключить прием алкоголя и препаратов, которые влияют на свертываемость крови. Подробную консультацию по подготовке к операции обязательно проведет лечащий врач «СМ-Клиника».
Что нужно взять с собой в больницу?
В больнице пациентке потребуются прокладки, спринцовка, компрессионное белье. На консультации врач «СМ-Клиника» предоставит подробный перечень необходимых лекарственных препаратов и дополнительных требований. Более того, по предварительному запросу администраторы клиники подготовят необходимый набор к моменту госпитализации пациентки.
Нужно ли после операции соблюдать половой покой? Можно ли возбуждаться?
Операция достаточно травматична и требует длительного реабилитационного периода. Вести половую жизнь после кольпорафии нельзя в течение двух месяцев. Леваторопластика также требует соблюдения полового покоя на протяжении как минимум одного месяца. Это нужно для того, чтобы между прилегающими органами и влагалищем сформировался адекватный и нежный послеоперационный рубец. Следует также учесть, что планировать беременность можно только после консультации с гинекологом и не менее чем через год после вмешательства. В противном случае существует вероятность разрыва по послеоперационному рубцу, который сведет на нет результаты вмешательства.
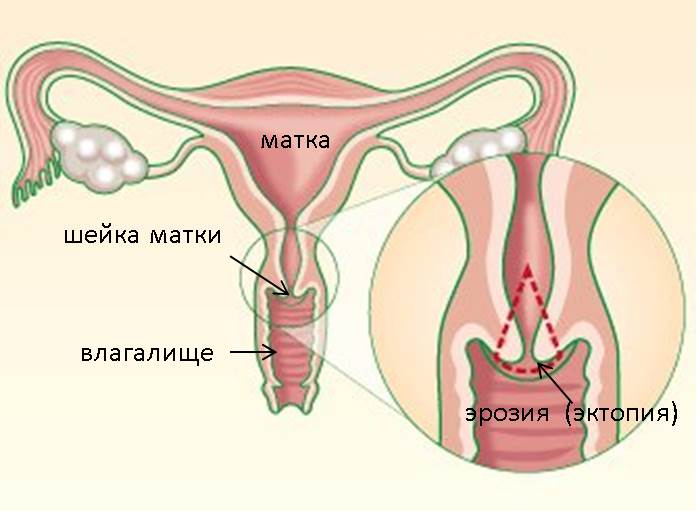
Лейкоплакия шейки матки – диагностика и лечение в Санкт-Петербурге
Процесс образования на плоском эпителии ороговевших участков может протекать скрыто, и это основная причина беспокойства гинекологов. Если пролиферативная очаговая лейкоплакия шейки матки длительно остается незамеченной, она может перерасти в рак. Регулярные обследования у гинеколога гарантируют своевременное выявление даже скрыто протекающих патологий, а современные методики лечения позволяют бороться с заболеванием практически без побочных эффектов. Но только тогда, когда все делается вовремя.
Приходите на прием к гинекологу нашего Центра, даже если у вас нет жалоб на патологические симптомы. Возможно, вы услышите от врача, что у вас все в порядке. Но если и обнаружится проблема, помните, что своевременная диагностика многократно повышает шансы на выздоровление.
Лечение лейкоплакии
Лечение лейкоплакии шейки матки проводится после обязательной биопсии.
В случае простой лейкоплакии лечением занимается врач-гинеколог, если же выявлены признаки атипии, терапию заболевания определяет и проводит гинеколог-онколог.
Цель лечения – устранение пораженных очагов шейки матки.
Диатермокоагуляция
Прижигание очагов лейкоплакии электрическим током является довольно эффективным методом лечения, но в последнее время потерял свою популярность из-за большого количества послеоперационных осложнений.
Криодеструкция
Замораживание поврежденных участков жидким азотом. Эффективный и достаточно безопасный метод, но имеет недостаток: невозможность обработки глубоких слоев эпителии шейки матки (рецидив заболевания).
Лазеротерапия
Обработка участков лейкоплакии лазерным лучом (патологические клетки выпариваются и исчезают). Безболезненный, надежный метод и допускается его применение у нерожавших женщин.
Химическая коагуляция
Обработка патологических участков химическими препаратами, которые содержат кислоты. Безболезненный и эффективный способ.
Радиоволновая хирургия
В аппарате «Сургитрон» имеется электрод, который подводится к очагу лейкоплакии, но не касается его. Из электрода к участку лейкоплакии поступают радиоволны, разрушающие патологические клетки.
Все перечисленные методы лечения проводятся амбулаторно, на 5-7 день менструального цикла. Процесс заживления длится от 2 недель до 2 месяцев. В послеоперационном периоде рекомендуется ограничение подъема тяжестей, принятие ванн, запрещается инсоляция.
При грубой деформации шейки матки и выраженности процессов ороговения с атипией, производятся более радикальные операции (например, ампутация шейки матки).
Лечение
Фото: pbs.twimg.com
Лечение следует начинать как можно скорее, поскольку, как известно, лейкоплакия шейки матки может привести к развитию онкологического процесса
Именно поэтому настоятельно рекомендуется не забывать о важности профилактических гинекологических осмотров. Кроме того, при появлении характерных симптомов следует незамедлительно обратиться за помощью к специалисту, поскольку лечение на начальных стадиях патологического процесса имеет наиболее благоприятный исход
Наиболее распространены следующие методы лечения лейкоплакии шейки матки:
криодеструкция – участок патологического ороговения эпителиальных клеток слизистой оболочки шейки матки уничтожается с помощью воздействия холодом. Преимущество криодеструкции заключается в эффективности и безболезненности. Как правило, развитие каких-либо осложнений после проведения процедуры не наблюдается. Данный метод лечения не используется, если имеется глубокое проникновение патологического процесса в ткани слизистой оболочки;
радиоволновая деструкция – удаление патологического участка осуществляется с помощью использования высокочастотного электромагнитного излучения. После применения данного метода лечения не остаются рубцы, а также отсутствует изменение формы шейки матки. Именно поэтому радиоволновая деструкция является безопасной для нерожавших женщин;
лазерная коагуляция – лечение основано на использовании специального лазерного луча
Важно отметить, что после лазерной коагуляции возможно образование рубцов, однако в скором времени эпителий восстанавливается.
В зависимости от причины возникновения лейкоплакии шейки матки могут использоваться следующие группы лекарственных средств: антибиотики широкого спектра действия, нестероидные противовоспалительные средства, противогрибковые препараты, противовирусные средства, иммуностимуляторы, витаминно-минеральные комплексы.
В тяжелых ситуациях, когда выявляется значительная степень атипии клеток эпителия, используются радикальные методы лечения. К ним относятся:
- конизация шейки матки – удаление наружной части шейки матки. Удаленный участок в большинстве случаев имеет форму конуса, в связи с чем процедура приобрела такое название.
- ампутация шейки матки.
Симптомы
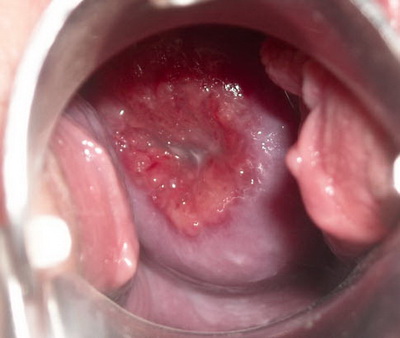
В большинстве случаев заболевание не проявляется симптоматически. Само по себе огрубение наружного эпителия шейки матки не приводит к нарушению функций органа, поэтому патология может долго оставаться недиагностированной. Обычно лейкоплакия становится случайной находкой во время гинекологического обследования.
Возможные симптомы:
- неприятные ощущения во время полового акта;
- боли во время менструации;
- кровянистые выделения;
- избыточные вагинальные выделения.
Появление частых маточных кровотечений, не связанных с менструацией, и боли может свидетельствовать о трансформации лейкоплакии в злокачественную опухоль.
ЛЕЧЕНИЕ ЛЕЙКОПЛАКИИ
Составление плана лечения обычно подразумевает учет возраста, состояние репродуктивной функции пациентки, а также вида и обширности развития лейкоплакии.
При консервативном лечении лейкоплакий устраняются, в первую очередь, провоцирующие ороговение эпителия фоновые факторы: авитаминозы, влагалищный дисбактериоз, бактериальные и вирусные инфекции, проводится специальное лечение для повышения защитных сил организма.
Что касается хирургического лечения, то при простой форме (гипер- или паракератозе) у молодых женщин применяют щадящую лазерную вапоризацию, криодеструкцию и радиохирургическое лечение – эти методы позволяют избежать рубцов на шейке матки.
Пролиферирующая лейкоплакия с атипическими клетками требует к себе более серьезного и комплексного подхода, поскольку в данном случае важен гистологический контроль за поведением атипичных клеток. Такой контроль возможен при диатермоэлектроконизации и радиохирургической конизации шейки матки.
Как лечить лейкоплакию шейки матки
Диагностические и терапевтический подход отличается при разных формах заболевания. Белесые наросты (основной симптом лейкоплакии шейки матки) видны при осмотре в кресле с зеркалами. Более точные данные о характере и особенностях патологии дают:
- кольпоскопия – осмотр на аппарате со значительным увеличением;
- цитология соскоба, чтобы выявить ороговевшие чешуйки при их незначительном количестве;
- биопсия и гистологическое исследование образа ткани;
- ПЦР-тест для определения ВПЧ;
- микробиологический анализ мазка на ЗППП, инфекции половых путей;
- проба Шиллера для обнаружения атипичных клеток.
Как именно лечить лейкоплакию шейки матки решает гинеколог после полного обследования. Консервативные методики малоэффективны и назначаются только для терапии сопутствующих заболеваний. Применяют антибиотики, препараты для снятия воспаления, иммуномодуляторы, гормональные, противовирусные лекарства.
Для лечения лейкоплакии шейки матки выполняют:
- криодеструкцию – обработка наростов жидким азотом при неглубоком проникновении измененных клеток;
- коагуляцию лазером, радиоволнами, химическими веществами для удаления образований;
- конизацию – удаление части или всей шейки при запущенности процесса и неэффективности других методов.
Большинство процедур малоинвазивные и проводятся амбулаторно. Грамотный выбор методики, опыт врача, позволяют не оставить рубцов, сохранить возможность естественных родов у женщины.
Лечение лейкоплакии шейки матки опасно откладывать, проводить народными методами или самостоятельно. Есть шанс злокачественного перерождения, поэтому обращение к врачам обязательно. Не последнюю роль в выздоровлении играет ранняя диагностика, которая возможна при ежегодных гинекологических осмотрах.
Профилактика и прогноз
В большинстве случаев прогноз благоприятный. Отсутствие папилломавирусной инфекции и дисплазии указывает на низкий риск злокачественного перерождения тканей. Проведение хирургического вмешательства позволяет не только устранить риск озлокачествления органа, но и сохранить репродуктивную функцию. После лечения гинеколог регулярно проводит обследования для исключения риска рецидива.
Простые врачебные рекомендации позволяют уменьшить вероятность возникновения лейкоплакии и других заболеваний половой системы. Методы профилактики направлены на изменение образа жизни и устранение негативных внешних факторов.
Основные методы профилактики:
- использование гормональных препаратов только под контролем врача;
- регулярное прохождение гинекологических обследований;
- ведение календаря менструального цикла и обращение к врачу при появлении расстройств;
- отказ от алкогольных напитков и сигарет;
- своевременное лечение хронических заболеваний половых и эндокринных органов;
- использование латексного презерватива;
- половой акт только с проверенным партнером (ВПЧ-инфекция может передаваться даже при использовании презерватива).