Митральная регургитация (митральная недостаточность). информация для пациентов
Содержание:
- Симптомы врожденного ПМК
- Суть и классификация порока
- Клиника
- Возможные осложнения
- Причины
- Хирургическое лечение недостаточности митрального клапана
- Методы диагностики сердечных пороков
- Пролапс митрального клапана
- Питание
- Особенности регургитации у детей
- Классификация
- Лечение
- Диагностика
- Причины и степени заболевания
- Диагностирование
- Стеноз левого атриовентрикулярного отверстия
- Что такое и как протекает митральная регургитация 1 степени
- Изменения гемодинамики (движения крови) при патологии
- Беременность при пролапсе 2 степени
Симптомы врожденного ПМК
При врожденном ПМК симптомы, вызванные нарушением гемодинамики, наблюдаются крайне редко. Такой порок сердца чаще обнаруживается у худощавых людей с высоким ростом, длинными конечностями, повышенной эластичностью кожи и гиперподвижностью суставов. Сопутствующей патологией врожденного пролапса митрального клапана часто является вегето-сосудистая дистония, которая и вызывает ряд симптомов, часто ошибочно «приписываемых» именно пороку сердца.
Такие больные часто жалуются на боли в грудной клетке и области сердца, которая, в большинстве случаев, провоцируется нарушениями в функционировании нервной системы и не связана с гемодинамическими расстройствами. Она возникает на фоне стрессовой ситуации или эмоционального перенапряжения, носит покалывающий или ноющий характер и не сопровождается одышкой, предобморочными состояниями, головокружениями и увеличением интенсивности болевых ощущений при физической нагрузке. Продолжительность боли может составлять от нескольких секунд до нескольких суток. Данный симптом требует обращения к врачу только при присоединении к нему ряда других признаков: одышки, головокружения, усиления болезненных ощущений при физической нагрузке и предобморочного состояния.
При повышенной нервной возбудимости больные с ПМК могут ощущать сердцебиение и «перебои в работе сердца». Как правило, они не вызываются нарушениями в функционировании сердца, длятся кратковременно, не сопровождаются внезапным обмороком и быстро исчезают самостоятельно.
Так же у больных с ПМК могут наблюдаться другие признаки вегето-сосудистой дистонии:
- боли в животе;
- головные боли;
- «беспричинный» субфебрилитет (повышение температуры тела в пределах 37-37,9 °С);
- ощущения комка в горле и чувства нехватки воздуха;
- частые мочеиспускания;
- повышенная утомляемость;
- низкая выносливость к физическим нагрузкам;
- чувствительность к колебаниям погоды.
В редких случаях при врожденном ПМК у больного наблюдаются обмороки. Как правило, они вызываются сильными стрессовыми ситуациями или появляются в душном и плохо проветриваемом помещении. Для их устранения бывает достаточно устранить их причину: обеспечить приток свежего воздуха, нормализовать температурные условия, успокоить больного и пр.
У больных с врожденным пороком митрального клапана на фоне вегето-сосудистой дистонии при отсутствии коррекции патологического психоэмоционального состояния могут наблюдаться панические атаки, депрессии, преобладание ипохондрии и астеничности. Иногда такие нарушения вызывают развитие истеричности или психопатии.
Также у пациентов с врожденным ПМК часто наблюдаются другие заболевания, связанные с патологией соединительной ткани (косоглазие, близорукость, нарушения осанки, плоскостопие и др.).
Выраженность симптомов ПМК во многом зависит от степени провисания клапанных створок в левое предсердие:
- I степень – до 5 мм;
- II степень – на 6-9 мм;
- III степень – до 10 мм.
В большинстве случаев при I-II степени данная аномалия строения митрального клапана не приводит к существенным нарушениям в гемодинамике и не вызывает тяжелых симптомов.
Суть и классификация порока
При ПМК на стадии систолы ЛЖ происходит прогибание створок клапана в полость левого желудочка.
При наступлении систолы левого желудочка половинки клапана смыкаются, выталкивая тем самым кровь из желудочка в аорту.
За счет того, что створки клапана находятся в состоянии пролабирования, часть крови возвращается назад в предсердие.
В современной медицине практикуется классификация РМК согласно ее тяжести:
- 1 степени – митральная регургитация 1 ст. считается незначительной и является нормой. Ее можно встретить как у людей молодого, так и пожилого возраста. Для диагностирования используется самый простой метод – аускультация. Как правило, в этой ситуации патология не требует специального лечения. Достаточно того, что пациент будет несколько раз на протяжении года проходить обследование у специалистов. Это необходимо для того, чтобы избежать возможности развития сопутствующих заболеваний либо каких-либо осложнений;
- 2 степени – умеренная МР — характеризуется развитием нарушений кровообращения, а также сокращения сердца. Диагностировать патологию этой тяжести можно посредством применения таких методов обследования, как электрокардиограмма или электрофизиологический осмотр сердца и системы. При прослушивании сокращения сердца пациента специалисты имеют возможность услышать специфический щелчок, который образуется во время пребывания сердца в фазе систолы;
- 3 степени – регургитация такой тяжести считается наиболее сложной и опасной. Среди симптомов, которые могут проявляться у пациентов, можно выделить наличие отеков верхних и нижних конечностей, увеличение объема печени, значительное повышение показателей венозного давления. Пациенты, у которых диагностирована РМК 3 ст. получают инвалидность 1 группы.
Хотелось бы также отметить, что регургитация МК 2 степени классифицируется по причине ее развития на такие группы:
- Первичная. Основная причина ее развития заключается в нарушениях строения соединительной ткани, оказывающих негативное влияние на конструкции створок митрального клапана. Эти нарушения развиваются в период внутриутробного развития ребенка. В результате таких нарушений клапан становится более эластичным и податливым.
- Вторичная. Этот дефект развивается в результате дистрофии миокарда, имеющей под собой ревматическое происхождение. Нередко причиной вторичной регургитации 2 степени является также механическое повреждение целостности грудной клетки, которое влечет за собой нарушение целостности сердца.
Максимально точное определение степени регургитации и причин ее происхождения поможет выбрать эффективный метод лечения.
Клиника
У большинства людей с пролапсом митрального клапана симптомы не определяются. Все же в некоторых случаях отмечаются следующие признаки:
- Нерегулярное сердцебиение или частое биение сердца, особенно при лежании на левой стороне.
- Боль в груди — резкая, тупая или сжимающая, длительностью от нескольких секунд до нескольких часов, как правило, не связанная с ишемией миокарда (то есть не является угрозой сердечного приступа).
- Усталость и слабость, даже после небольшого напряжения.
- Головокружение.
- Тяжесть при поднятии со стула или кровати.
- Прерывистое дыхание.
- Низкий уровень энергии, часто ошибочно связываемый с синдромом хронической усталости.
У некоторых больных становятся более выраженными симптомы дистонии, которыми могут считаться:
- Повышенная тревожность
- Нарушение пищеварения
- Выраженная усталость
- Панические атаки
- Депрессия
- Мигрени
Также могут определяться симптомы, связанные с сопутствующими заболеваниями, такими как синдром Марфана или гипертиреоз (повышенное количество гормонов щитовидной железы).
Когда обращаться за медицинской помощью при пролапсе митрального клапана
- Нужно обращаться к врачу, если симптомы сохраняются или повторяются, например, боли в груди появляются и исчезают, учащенное сердцебиение или головокружение время от времени беспокоит.
- После того, как пролапс митрального клапана был диагностирован, нужно обратиться к врачу, если признаки болезни ухудшаются или не исчезают, или же появились симптомы застойной сердечной недостаточности (отек ног или одышка). Это означает, что имеется выраженная митральная регургитация, вследствие которой кровь в большом объеме устремляется из левого желудочка в предсердие.
- Люди, у которых есть сердечные шумы, должны проконсультироваться с врачом относительно использования антибиотиков для предотвращения заражения сердечного клапана во время незначительных хирургических процедур или стоматологического лечения.
- Женщины, которые находятся в положении, должны регулярно проходить обследования, на которые направляют врачи женской консультации.
В скорую помощь нужно немедленно обращаться в следующих случаях:
- Симптомы сердечной недостаточности внезапно ухудшились.
- Отмечается расстройство сердечного ритма, сопровождаемое головокружение, потемнением в глазах или обморочным состоянием, или же имеется постоянное и неудобное чувство о том, что сердце “трепещет” или “колотит”.
- Боль в груди сильная и не проходит.
Возможные осложнения
Вероятные последствия таковы:
- Остановка сердца. Считается лидером по частоте. Причина смерти пациентов с митральной регургитацией в 80% случаев именно острая приостановка работы мышечного органа.
- Инфаркт миокарда. В результате нарушения питания кардиальных структур. При длительно текущем процессе, но не достигающем критической массы вероятна недостаточность, дисфункциональное расстройство.
- Ишемическая болезнь сердца (ИБС).
- Инсульт. Острое отклонение кровоснабжения структур головного мозга.
- Аритмии различного рода. Фибрилляция, парные или групповые экстрасистолии.
Причины
Митральная регургитация 1 степени имеет свойство проявляться как в хронической, так и в острой формах. Среди наиболее значимых факторов, которые могут спровоцировать заболевание, можно назвать следующие:
- эндокардит инфекционный;
- ревматизм;
- развитие физиологичеких патологий митрального клапана;
- врожденный порок сердца;
- острая форма инфаркта миокарда;
- травмирование грудной клетки;
- стенокардия;
- наличие у пациента хронических заболеваний сердца или легких.
Один или несколько провоцирующих факторов, приведенных выше, рано или поздно приводит к провисанию стенок митрального клапана.
Диагностирование митральной регургитации нередко сопровождается и сопутствующими недугами:
- нарушение функционирования и анатомии сосочковых мышц;
- процесс поражения эндодермиса сердца разного рода инфекциями;
- увеличение объема левого сердечного желудочка;
- ишемия сердца;
- развитие ревматоидных процессов.
Не исключена возможность обнаружения митральной регургитации у маленьких детей или же новорожденных.
В этом случае могут попутно проявляться такие процессы:
- миокардит;
- образование достаточно толстого слоя белка на внутренней стенке оболочки сердца или его приклапанной области;
- трикуспидальные врожденные пороки сердца;
- тромбирование;
- мерцательная сердечная аритмия.
Хотелось бы отметить, что диагностирование митральной регургитации 1 степени – процесс довольно сложный и кропотливый.
При развитии острой формы болезни, у пациентов можно попутно обнаружить отек легких, а также недостаточность желудочков сердца.
Постановка диагноза митральной регургитации 1 степени сопровождается довольно большим количеством сопутствующих недугов.
При несвоевременной постановке диагноза или в случае неправильно назначенного курса лечения, эти заболевания значительно усугубляют состояние больного.
Хирургическое лечение недостаточности митрального клапана
КЛАСС I
-
1. Пациенты с острой тяжелой митральной недостаточностью (Уровень достоверности: B)
-
2. Пациенты с хронической тяжелой недостаточностью митрального клапана и СН II, III, IV ФК по NYHA, при отсутствии тяжелой дисфункции ЛЖ (тяжелая дисфункция ЛЖ определяется как фракция выброса меньше 30%) и/или КСР больше 55 мм. (Уровень достоверности: B)
-
3. Асимптомные пациенты с хронической тяжелой митральной недостаточностью и легкой, умеренной дисфункцией ЛЖ, фракция выброса 30-60% и/или КСР больше или равно 40 мм. (Уровень достоверности: B)
-
4. Более показана пластика, чем протезирование митрального клапана у большинства пациентов с тяжелой хронической митральной недостаточностью, которым необходима операция, и пациенты должны быть направлены в хирургические центры с большим опытом по восстановлению МК. (Уровень достоверности: C)
КЛАСС IIА
-
1. Показана пластика МК у асимптомных пациентов с тяжелой хронической митральной недостаточностью и нормальной функцией ЛЖ (фракция выброса больше 60% и КСР меньше 40 мм), у которых вероятность хороших результатов пластики клапана больше 90 %. (Уровень достоверности: B)
-
2. Показано вмешательство на МК у асимптомных пациентов с тяжелой хронической митральной недостаточностью с нормальной функцией ЛЖ и пароксизмом фибрилляции предсердий. (Уровень достоверности: C)
-
3. Показано вмешательство на МК у асимптомных пациентов с тяжелой хронической митральной недостаточностью с сохраненной функцией ЛЖ и легочной гипертензией (систолическое давление ЛА больше 50 мм рт.ст. в покое или больше 60 мм рт.ст. при нагрузке). (Уровень достоверности: C)
-
4. Показано вмешательство на МК у пациентов с тяжелой хронической МР*, развившейся в результате первичной патологии митральных структур, симптомами III-IV ФК по NYHA и тяжелой дисфункцией ЛЖ (фракция выброса мене 30% или КСР больше 55 мм), которым больше подходит восстановление МК. (Уровень достоверности: C)
КЛАСС IIБ
- Возможна пластика митрального клапана у пациентов с хронической тяжелой недостаточностью митрального клапана, вследствие тяжелой дисфункции ЛЖ (фракция выброса менее 30%), у кого, несмотря на оптимальную терапию СН, включая бивентрикулярный кардиостимулятор, присутствуют симптомы III-IV ФК по NYHA. (Уровень достоверности: C)
КЛАСС III
-
1. Вмешательство на митральный клапан не показано асимптомным пациентам с митральной недостаточностью и нормальной функцией ЛЖ (фракция выброса более 60% и КСР менее 40 мм), у которых есть существенные сомнения о возможности пластики МК. (Уровень достоверности: C)
-
2. Изолированная операция МК не показана пациентам с легкой или умеренной митральной недостаточностью. (Уровень достоверности: C)
Во многих случаях, тип операции — пластика или протезирование МК важна в выборе времени операции. Хотя тип оперативного вмешательства до операции фактически никогда не определяется, во многих случаях выбор оперативного вмешательства может быть определен заранее. Летальность при плановых операциях по поводу митральной недостаточности после протезирования митрального клапана составляет 2 – 7%, после пластики митрального клапана 1 – 4%. В настоящее время используют три основных метода коррекции митральной недостаточности: пластика клапана, протезирование митрального клапана с частичным или полным сохранением хордального аппарата и протезирование митрального клапана без сохранения хордального аппарата. В большинстве случаев пластика клапана является операцией выбора и должна выполняться всегда, когда это возможно.
Своевременность оперативного вмешательства позволяет добиться хороших результатов хирургической коррекции пороков сердца, уменьшает степень оперативного риска и улучшает отдаленные результаты хирургического лечения.
Методы диагностики сердечных пороков
Для того чтобы установить диагноз порока сердца, собирается анамнез, выявляется наличие заболеваний, которые могли привести к деформации сердечного клапана: ревматические болезни, инфекционные, воспалительные процессы, аутоиммунные заболевания, травмы.
-
Обязательно проводится осмотр пациента, выявляется присутствие одышки, цианоза, отеков, пульсации периферических вен. С помощью перкуссии выявляют границы сердца, проводят прослушивание тонов и шумов в сердце. Выявляют размеры печени и селезенки.
-
Основным методом диагностики клапанной патологии является эхокардиография, которая позволяет выявить порок, определить площадь отверстия между предсердием и желудочком, размеры клапанов, сердечную фракцию, давление в легочной артерии. Более точную информацию о состоянии клапанов можно получить при проведении чреспищеводной эхокардиографии.
-
Также используется в диагностике электрокардиография, которая позволяет оценить наличие гипертрофии предсердий и желудочков, выявить признаки перегрузки отделов сердца. Суточное холтеровское мониторирование ЭКГ позволяет выявить нарушения ритма и проводимости.
-
Высокоинформативными методами диагностики пороков сердца являются МРТ сердца или МСКТ сердца. Компьютерные томографии дают точные и многочисленные срезы, по которым можно точно диагностировать порок и его вид.
-
Не последнюю роль в диагностике занимают лабораторные исследования, среди которых – анализы мочи, крови, определение сахара в крови, уровня холестерина, ревматоидные пробы. Лабораторные анализы позволяют выявить причину заболевания, что играет важную роль для последующего лечения и поведения больного.
Пролапс митрального клапана
Различают первичный (идиопатический) и вторичный пролапс митрального
клапана (ПМК).
Первичный ПМК — состояние аппарата митрального клапана, при
котором прогибание митральных створок в левое предсердие не связано
с каким-либо системным заболеванием соединительной ткани или другими
заболеваниями сердца, приводящими к уменьшению полости левого желудочка
(рис.136).
ЭхоКГ критерии
Одномерная ЭхоКГ:
Рис.136
Пролапс митрального
клапана.
- Позднесистолическое или голосистолическое выгибание
одной или обеих створок по направлению к задней стенке левого предсердия
более 3 мм. - Диастолическое трепетание створок митрального клапана.
- Увеличение диастолической экскурсии передней митральной
створки. - Увеличение скорости раннего диастолического прикрытия
передней митральной створки. - Увеличение систолической экскурсии межжелудочковой
перегородки. - Увеличение систолической экскурсии задней стенки
левого желудочка. - Дилатация аорты и увеличение ее систолической экскурсии.
Двухмерная ЭхоКГ:
- Выгибание одной или обоих створок за линию коаптации
(проекцию митрального отверстия) в парастернальной проекции длинной
оси левого желудочка или проекции 4-х камер с верхушки. - Утолщенность и избыточность створок.
- Избыточная экскурсия левого атриовентрикулярного
кольца. - Увеличение площади митрального отверстия (более
чем 4 см2). - Эктопическое крепление или нарушенное распределение
сухожильных нитей к створкам (преимущественное их крепление у основания
или в центре). - Изменение конфигурации и положения сосочковых мышц.
Допплер-ЭхоКГ:
- Оценка запирательной функции клапана (исключение
или подтверждение митральной регургитации. - Определение площади левого атриовентрикулярного
отверстия.
Ложноположительные результаты исследования (псевдопролапс) могут быть
обусловлены следующими причинами.
- Высокая позиция датчика, напротив низкая позиция
датчика может препятствовать выявлению пролапса. - Перикардиальный выпот.
- Небольшое переднесистолическое движение передней
митральной створки.
Питание
Диагноз «болезнь Барлоу» требует от пациента пересмотра своих привычек и образа жизни. Чтобы избежать чрезмерных нагрузок, необходимо отказаться от злоупотребления алкоголем и кофеином, избегать курения, интенсивных физических перегрузок.
На сердечно-сосудистую систему негативно влияет избыток жиров, соли. При ПМК стоит отказаться или свести к минимуму употребление жирных мясных блюд, магазинных кондитерских изделий, копченостей, маринадов, жирных и острых соусов, закусок с большим содержанием соли. Выбор продуктов при ПМК довольно широк. В организм должно поступать достаточное количество калия и магния, витаминов. Оптимальной является диета, которая включает нежирное мясо, свежие и запеченные овощи, фрукты, растительные масла, рыбу и морепродукты, орехи, молоко и молочные продукты с низкой жирностью, злаки. Вместо сдобы и мучных изделий промышленного производства стоит употреблять хлеб из муки грубого помола.
В качестве десерта подойдет мед, курага, чернослив, изюм, финики. Чай и кофе лучше пить с молоком.
Источником полезного для сердца магния является миндаль, овсяная крупа, кешью, семена тыквы, гречневая крупа. Калий содержится в кураге, изюме, фасоли, семенах тыквы и льна, бананах, картофеле.
Особенности регургитации у детей
В детском возрасте весьма важно правильное развитие и функционирование сердца и кровеносной системы, но нарушения, к сожалению, нередки. Наиболее часто пороки клапанов с недостаточностью и возвратом крови у детей обусловлены врожденными аномалиями развития (тетрада Фалло, гипоплазия клапана легочной артерии, дефекты перегородок между предсердиями и желудочками и др.)
https://youtube.com/watch?v=Ssq6tz1jiGU
Выраженная регургитация при неправильном строении сердца проявляется практически сразу после рождения ребенка симптомами дыхательных расстройств, синюшностью, правожелудочковой недостаточностью.
Часто значительные нарушения заканчиваются фатально, поэтому каждой будущей маме нужно не только заботиться о своем здоровье до предполагаемой беременности, но и своевременно посещать специалиста УЗ-диагностики во время вынашивания плода.
Классификация
Механизм развития патологии митрального клапана. Английский с русскими субтитрами.
Предложено множество классификаций приобретённых пороков.
- По этиологии: ревматический, атеросклеротический, в исходе бактериального эндокардита, сифилитический и т. д.
- по степени выраженности порока, определяющей степень нарушений внутрисердечной гемодинамики: порок без существенного влияния на внутрисердечную гемодинамику, умеренной и резкой степени выраженности
- по состоянию общей гемодинамики: компенсированные, субкомпенсированные и декомпенсированные пороки
По локализации поражения сердца
- Моноклапанные пороки (поражён один клапан)
- Митральный порок
- Аортальный порок
- Трикуспидальный порок
- Комбинированные пороки (поражены два клапана и более)
- Двухклапанные пороки
- Митрально-аортальный порок
- Аортально-митральный порок
- Митрально-трикуспидальный порок
- Аортально-трикуспидальный порок
- Трёхклапанные пороки
- Аортально-митрально-трикуспидальный порок
- Митрально-аортально-трикуспидальный порок
- Двухклапанные пороки
По функциональной форме
- Простые пороки
- Стеноз
- Недостаточность
- Комбинированные пороки — наличие стеноза и недостаточности на нескольких клапанах.
- Сочетанный — наличие стеноза и недостаточности на одном клапане.
Типы пороков
| Поражённый клапан | Стеноз | Недостаточность |
| Аортальный | Стеноз аортального клапана | Недостаточность аортального клапана |
| Митральный | Стеноз митрального клапана | Недостаточность митрального клапана |
| Трикуспидальный | Стеноз трикуспидального клапана | Недостаточность трикуспидального клапана |
| Клапан лёгочного ствола | Стеноз клапана лёгочного ствола | Недостаточность клапана лёгочного ствола |
Лечение
Митральную регургитацию лечат оперативно: либо делая пластику клапана, либо заменяя его протезом – методику определяет кардиохирург.
Митральная регургитация 1 степени не требует особых методов лечения, необходимо лишь регулярно наблюдаться у кардиолога.
При декомпенсации показано хирургическое лечение. В случаях, когда восстановление митрального клапана невозможно, прибегают к его пересадке.
Протезы могут быть как биологическими (преимущественно изготовленными из аорты животных), так и механическими. Митральная регургитация 2-3 степени и незначительные изменения папиллярных мышц позволяют провести пластическую операцию, восстанавливающую целостность створок собственного клапана.
Прогноз заболевания связан со многими факторами: степенью выраженности недостаточности клапана, предшествующей причиной — но в целом благоприятный. Внимательное отношение к своему здоровью, соблюдение рекомендаций кардиолога гарантируют быстрое восстановление гемодинамики и возвращение к активному образу жизни.
asosudy.ru
Лечение недостаточности этого клапана в незначительной или относительной степени не проводится. В острой фазе пролапса проводится хирургическое вмешательство. Операции могут быть направлены на замену клапана или его пластики. Лечение медикаментами проводится при осложнениях.
Возможна как хирургическая коррекция нарушений строения клапанов (различные виды пластики, протезирование), так и медикаментозная консервативная терапия, направленная на нормализацию кровотока в органах, борьбу с аритмией и недостаточностью кровообращения.
Большинство больных с выраженной регургитацией и поражением обоих кругов кровообращения нуждаются в постоянном контроле со стороны кардиолога, назначении мочегонных препаратов, бета-адреноблокаторов, гипотензивных и антиаритмических средств, которые подберет специалист..
Прогноз клапанной регургитации зависит от многих факторов: ее степени, причины, возраста пациента, наличия заболеваний других органов и т. д. При заботливом отношении к своему здоровью и регулярном посещении врача незначительная регургитация не грозит осложнениями, а при выраженных изменениях коррекция их, в том числе хирургическая, позволяет продлить пациентам жизнь.
Диагностика
В настоящее время наиболее эффективным методом диагностики является ЭХО-кардиоскопия с доплерографией, которая позволяет оценить выраженность порока и степень его декомпенсации.
Помимо этого, проводится ЭКГ и суточный мониторинг ЭКГ для установления ритма сердца, а также фонокардиография для регистрации тонов и шумов сердца. Для уточнения вида порока сердца проводится рентгенограмма.
Не стоит забывать о 4 стандартных методах диагностики: осмотре, пальпации, перкуссии, аускультации. В частности, при митральном стенозе можно выслушать трёхчленный тон — ритм перепела.
Причины и степени заболевания
Данная патология в незначительной степени встречается и у абсолютно здоровых людей. А вот выраженная, начиная от умеренной и заканчивая тяжелой, уже является редким явлением и провоцируется следующими причинами:
- врожденными и приобретенными пороками главного «мотора» организма;
- пролапсом митрального клапана;
- перенесенным эндокардитом инфекционной природы;
- перенесенным инфарктом миокарда;
- травмами.
При этом выделяют несколько степеней приклапанной патологии. Митральная регургитация первой степени, при которой обратный поток имеет вид завихрения на клапане. В медицине она считается практически нормой и не требует коррекции медицинскими препаратами, а только лишь наблюдения.
При патологии второй степени поток проникает в предсердие на расстояние, не превышающее половины его длины. При третьей степени это расстояние увеличивается больше, чем на половину, а при четвертой поток достигает задней стенки, проникает за ушко или в вены легкого.
Кроме того, регургитация митрального клапана может быть острой и хронической. К острой приводит дисфункция сосочковых мышц или их разрыв, острая ревматическая лихорадка и др. Хронический недуг развивается по тем же самым причинам. Реже его вызывает миксома предсердия, кальциноз митрального кольца, характерный для пожилых женщин и др.
Диагностирование
Несмотря на то, что регургитация митрального клапана довльно сложно диагностируется, опытный специалист может обнаружить недуг посредством простого метода – аускультация.
В этом случае наблюдаются следующие изменения:
- 1 тон прослушивается достаточно сложно или совсем не слышен;
- стадия расслабления сердца (11 тон) отличается увеличением периода;
- 111 тон слышен очень сильно. Чем сильнее тон, тем меньше вероятность умеренной митральной регургитации;
- Стадия наполнения сердечных желудочков (1V тон) специалист может хорошо и четко услышать в статоскоп только в том случае, если соединительная ткань желудочков сердца подверглась разрывам. В этом случае увеличение желудочка в объеме еще не происходит.
Если больной лежит на левом боку аускультативно отчетливо слышен шум немного выше места расположения сердца, также можно говорить и развитии недуга.Кроме прослушивания специалистами также используются такие методы диагностирования:
- Электрокардиограмма. При расшифровке результатов ЭКГ хорошо видно увеличение в объеме предсердий и желудочка сердца.
- Рентген. Этот метод является одним из самых простых. С его помощью можно определить лишь незначительную регургитацию.
- Эхокардиография. Использование этой методики дает возможность определить нарушение тока крови у пациента, установить точные факторы, которые спровоцировали заболевание сердца, а также измерить уровень давления артерий легких.
- Общий анализ крови и мочи.
- Ультразвуковое обследование. Его проводят посредством внедрения зонда через пищеварительную систему. Использование УЗИ сердца позволяет утверждать о том, что у больного развивается отек внутренней сердечной оболочки. Кроме этого, УЗИ точно покажет наличие или отсутствие у человека тромбов.
Доказано, что такое комплексное обследование, при котором специалистами используется не один, а несколько метолов обследования, покажет максимально точную картину патологий сердца и митрального клапана, а также укажет на факторы, которые спровоцировали заболевание.
Стеноз левого атриовентрикулярного отверстия
Рис.133
Стеноз левого
атриовентрикулярного
отверстия: изменение
кинетики клапана,
левопредсердная мегалия.
Рис.134
Стеноз левого
атриовентрикулярного
отверстия.
Причины:
- Врожденная аномалия.
- Кальциноз (идиопатический) левого атриовентрикулярного отверстия.
- Ревматизм.
- Синдром Лютембаше.
ЭхоКГ критерии
Одномерная ЭхоКГ (рис.133):
- Увеличение плотности эхоструктур от митральных створок.
- Пологий EF наклон митрального клапана.
- Аномальное (конкордантное) движение задней митральной
створки. - Плотные, усиленные эхосигналы от хорд в I стандартной
позиции. - Уменьшение СЕ и ДЕ амплитуды створок митрального
клапана. - Уменьшение или отсутствие А волны митрального клапана.
- Задержка закрытия митрального клапана (Q-C 70 мс).
- Дилатация левого предсердия.
- Дилатация правого желудочка.
- Раннее диастолическое выгибание межжелудочковой
перегородки (этот феномен связан с более ранним наполнением правого
желудочка). - Уменьшение полости левого желудочка (наблюдается
только при изолированном стенозе левого атриовентрикулярного отверстия). - Аномальное движение корня аорты (быстрое движение
назад задней аортальной стенки в начале диастолы, наблюдаемое в норме,
сменяется более медленным движением, продолжающимся на протяжении
всей диастолы, так что плато, обычно имеющееся в конце диастолы, отсутствует. - Уменьшение экскурсии аорты.
Двухмерная ЭхоКГ (рис.134):
- Диастолическое выбухание передней митральной створки
в проекции длинной парастернальной оси левого желудочка. - Сращение комиссур в поперечном парастернальном сечении
на уровне митрального клапана. - Уменьшение размера левого атриовентрикулярного отверстия
(рис.135).
Рис.135
Критический стеноз
левого
атриовентрикулярного
отверстия.
Допплер-ЭхоКГ:
- Увеличение скорости максимального диастолического
потока более 1,3 м/с. - Определение величины трансмитрального потока (MF).
- Вычисление площади митрального отверстия (MVA).
Оценка тяжести митрального стеноза:
-
Пологий EF наклон (наклон EF передней митральной
створки в мм/c): Тяжелый стеноз — 0-8 мм/с; Умеренный стеноз — 8-20
мм/с; Легкий стеноз — 20-40 мм/c; При EF наклоне меньше 15 мм/с
площадь атриовентрикулярного отверстия меньше 1,3 см2: если
EF наклон 35 мм S митральногоотверстия 1,8 см2.
- Степень утолщения и кальцификации митральных створок.
- Амплитуда движения передней митральной створки.
- Отсутствие или уменьшение А волны митрального клапана.
- Размер левого предсердия.
- Размер правого желудочка.
- Наличие проявлений легочной гипертензии.
- Пологий EF наклон — псевдостеноз: наблюдается
при всех состояниях, связанных с уменьшением наполнения левого желудочка. - Нормальное движение задней створки митрального клапана
может быть в 10% случаев при митральном стенозе. - Миксома левого предсердия.
- Кальцификация левого атриовентрикулярного отверстия.
- Низкий сердечный выброс.
- Аортальная недостаточность.
- Тромб левого предсердия.
Что такое и как протекает митральная регургитация 1 степени
Сердце состоит из четырех камер, две из которых являются предсердиями, две — желудочками. Вначале кровь поступает в правое предсердие через правый желудочек, далее осуществляется ее транспортировка в легкие.
В них происходит обмен: кровь получает кислород и отдает находящийся в ней углекислый газ. Далее происходит транспортировка крови в левое предсердие.
после него она оказывается в левом желудочке, затем — в аорте. От последней осуществляется транспортировка жидкости к органам тела.
Первый процесс происходит при расслаблении сердца, второй — когда оно сокращается. С помощью клапанов внутреннего органа осуществляется транспортировка крови в необходимом направлении.
Изменения гемодинамики (движения крови) при патологии
Если эластичность предсердия невелика, давление в нем возрастает относительно быстро, повышая, в свою очередь давление в легочной вене, потом артерии и вызывая проявления сердечной недостаточности.
Если же ткани предсердия податливы – такое часто бывает при постинфарктном кардиосклерозе – левое предсердие начинает растягиваться, компенсируя избыток давления и объема, а следом растягивается и желудочек. Камеры сердца могут удвоить свой объем прежде, чем появятся первые симптомы заболевания.
По протяженности во времени болезнь может быть:
- врожденных аномалий развития или генетически обусловленных патологий соединительной ткани;
- воспаления эндокарда неинфекционной (ревматизм, системная красная волчанка) или инфекционной (бактериальный, грибковый эндокардит) природы;
- структурные изменения: нарушение функций сосочковых мышц, надрывы или разрывы хорды, расширение митрального кольца, кардиомиопатия, возникающая при гипертрофии левого желудочка.
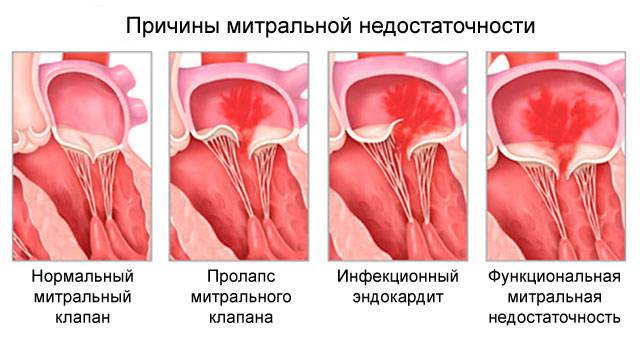
Нажмите на фото для увеличения
Беременность при пролапсе 2 степени
При наличии данного диагноза беременность возможна при отсутствии симптомов. Как правило, в этом случае беременность и роды проходят без каких-либо осложнений. На протяжении всего срока вынашивания женщина должна наблюдаться у кардиолога во избежание неблагоприятного влияния на плод.
Дети с врожденным выбуханием створки митрального клапана могут иметь следующие патологии:
- дисплазия тазобедренных суставов;
- сколиоз;
- плоскостопие;
- косоглазие;
- нефроптоз;
- варикоцеле;
- грыжи пупочные и паховые.
Дети с вторичным пролапсом митрального клапана второй степени осенью и зимой часто простужаются осенью и зимой, постоянно болеют тонзиллитами. Они могут испытывать слабость и головокружения, быстро устают, у них появляется одышка, иногда случаются обмороки. Дети становятся излишне ранимыми и раздражительными, быстро возбуждаются, впадают в уныние. Такое состояние требует вмешательства врача-кардиолога.