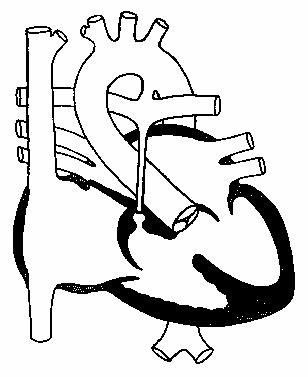
Дефект межпредсердной перегородки
Содержание:
Методы исследования
Заболевание может быть выявлено на плановом обследовании у кардиолога в первый год жизни ребенка. Если этого не произошло и появились явные симптомы, производится сбор анамнеза, пациент осматривается на предмет оценки цвета кожных покровов, характера дыхания, внутригрудных шумов. Далее требуется аппаратная диагностика, которая проводится следующими способами:
- ЭКГ. Показывает перегрузку в работе правосторонней части органа.
- Рентгенография. Проявляет усиленный легочный рисунок, увеличение легочной артерии и сердечной тени на снимках.
- Рентгеноскопия. Фиксирует усиление пульсации легочных корней, что является специфическим симптомом ДМПП.
- ЭхоКГ. Визуально показывает локализацию просвета, определяет его размеры, а также левосторонний сброс кровяной массы.
- Зондирование сердечных полостей. Фиксирует повышение внутрисердечного давления в правосторонних сегментах.
- МРТ сердца. Наиболее информативная методика, способная предоставить полный объем информации о состоянии сердечно-легочной системы, если остальные диагностические методики не показали эффективности.
Лучшим вариантом исследования при врожденных дефектах строения внутренних органов служит МРТ. Без травмирования и болезненности, которые присущи стандартным эндоскопическим и зондирующим методикам, без повышенного радиационного излучения в противовес рентгену, можно сделать полноценное сканирование в любом возрасте, начиная с первых дней жизни. За один короткий сеанс врачи получат исчерпывающие данные об имеющихся нарушениях, что поможет вовремя приступить к лечению, избежать тяжелых последствия в будущем.
Причины
- Синдром Дауна — пациенты с синдромом Дауна чаще страдают РАС, особенно определенного типа, который затрагивает стенку желудочка . Примерно половина пациентов с синдромом Дауна имеют дефект перегородки.
- Аномалия Эбштейна — около 50% людей с аномалией Эбштейна имеют связанный шунт между правым и левым предсердиями, либо дефект межпредсердной перегородки, либо открытое овальное отверстие .
- Алкогольный синдром плода — примерно у каждой четвертой пациентки с алкогольным синдромом плода имеется РАС или дефект межжелудочковой перегородки .
- Синдром Холта-Орама — типы ASD, связанные с osteium secundum и osteum primum, связаны с синдромом Холта-Орама.
- Синдром Лютембахера — наличие врожденного ASD наряду с приобретенным митральным стенозом
Клиническая картина по возрастам
У новорожденных течение аневризмы без сброса крови скрытое. Симптомы при наличии патологического шунта:
- Плаксивость;
- Отказ от кормления;
- Плач;
- Недобор веса;
- Частое поверхностное дыхание;
- Посинение кожных покровов (лицо может быть красным от плача);
- Лихорадка (отражает общую реакцию организма младенца на недомогание).
У детей и подростков заболевание, не сопровождающееся сбросом крови, протекает бессимптомно. При наличии шунта характерны следующие проявления:
- Замедленное физическое развитие;
- Одышка;
- Непереносимость физической нагрузки;
- Жалобы на колющие боли в сердце, ощущение перебоев и сердцебиения;
- Эпизоды потери сознания;
- Бессонница;
- Цианоз губ, кончика носа, пальцев.
Зачастую даже при наличии шунта симптоматика и жалобы у детей отсутствуют.
У взрослых клиника определяется сердечно-легочной недостаточностью, которая развивается в течение многих лет, часто – в комплексе с другими сердечными заболеваниями. Симптомы:
- Одышка;
- Быстрая утомляемость;
- Боли за грудиной;
- Непереносимость физической нагрузки;
- Боли в правом подреберье;
- Отеки ног;
- Расширение поверхностных вен.
Для взрослых также характерно бессимптомное течение, несмотря на наличие сброса крови, поскольку дефект в перегородке может быть незначительным (2-3 мм).
Что провоцирует / Причины Аневризмы межпредсердной перегородки:
Аневризма межпредсердной перегородки развивается из-за наследственного фактора, а также при нарушениях формирования соединительной ткани в сердце ещё, когда ребенок находится в утробе матери. Данное расстройство вызывается чаще всего внутриутробными инфекциями.
У детей дошкольного возраста аневризматическое выпячивание перегородки появляется после спонтанного позднего закрытия дефекта межпредсердной перегородки. Часто аномалия имеет благоприятный исход и у детей не наблюдаются гемодинамические расстройства и клинические манифестации, поэтому принадлежит к вторичным находкам при эхокардиографическом исследовании больного.
9.8. ВРОЖДЁННЫЙ СТЕНОЗ УСТЬЯ АОРТЫ
Врождённый стеноз устья аорты — сужение выносящего тракта левого желудочка в области аортального клапана. В зависимости от уровня расположения обструкции стеноз может быть клапанным, подклапанным, надклапанным.
Распространённость
Врождённый стеноз устья аорты составляет 6% от всех врождённых пороков сердца. Наиболее часто отмечают клапанный стеноз (80%), реже подклапанный и надклапанный. У мужчин стеноз устья аорты наблюдают в 4 раза чаще, чем у женщин.
ГЕМОДИНАМИКА
• Клапанный стеноз (см. рис. 9-7). Наиболее часто аортальный клапан двустворчатый, при этом отверстие расположено эксцентрично. Иногда клапан состоит из одной створки. Реже клапан состоит из трёх створок, сращённых между собой одной или двумя спайками.
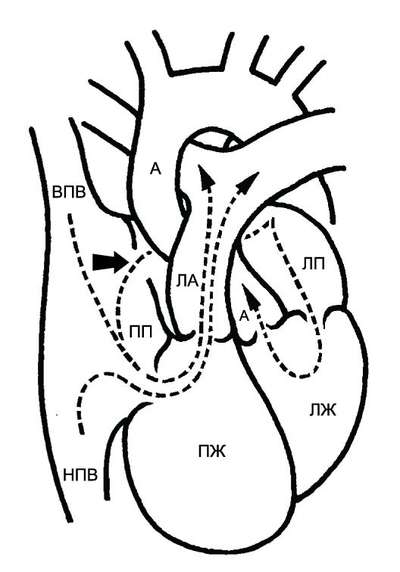
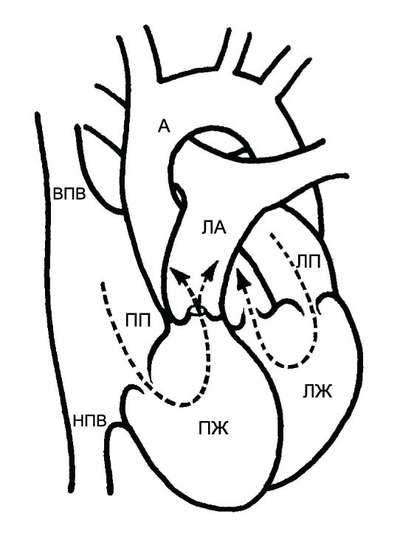 Рис. 9-7. Гемодинамика при стенозе устья лёгочной артерии. А — аорта; ЛА — лёгочная артерия; ЛП — левое предсердие; ЛЖ — левый желудочек; ПП — правое предсердие; ПЖ — правый желудочек; НПВ — нижняя полая вена; ВПВ — верхняя полая вена.
Рис. 9-7. Гемодинамика при стенозе устья лёгочной артерии. А — аорта; ЛА — лёгочная артерия; ЛП — левое предсердие; ЛЖ — левый желудочек; ПП — правое предсердие; ПЖ — правый желудочек; НПВ — нижняя полая вена; ВПВ — верхняя полая вена.
• При подклапанном стенозе отмечают три вида изменений: дискретную мембрану под аортальными створками, туннель, мышечное сужение (субаортальная гипертрофическая кардиомиопатия, см. главу 12 «Кардиомиопатии и миокардиты»).
• Надклапанный стеноз устья аорты может быть в виде мембраны или гипоплазии восходящей части аорты. Признаком гипоплазии восходящей аорты считают отношение диаметра дуги аорты к диаметру восходящей аорты менее 0,7. Нередко надклапанный стеноз устья аорты сочетается со стенозом ветвей лёгочной артерии.
Надклапанный стеноз устья аорты в сочетании с умственной отсталостью называется синдромом Уильямса.
Стеноз устья аорты часто сочетается с другими врождёнными пороками сердца — ДМЖП, ДМПП, открытым артериальным протоком, коарктацией аорты.
В любом случае создаётся препятствие кровотоку и развиваются изменения, приведённые в главе 8 «Приобретённые пороки сердца». Со временем развивается кальцификация клапана. Характерно развитие постстенотического расширения аорты.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Жалобы
Большинство больных при незначительном стенозе жалоб не предъявляют. Появление жалоб свидетельствует о выраженном стенозе устья аорты. Возникают жалобы на одышку при физической нагрузке, быструю утомляемость (из-за сниженного сердечного выброса), обмороки (в результате гипоперфузии мозга), загрудинные боли при физической нагрузке (из-за гипоперфузии миокарда). Возможно возникновение внезапной сердечной смерти, но в большинстве случаев этому предшествуют жалобы или изменения на ЭКГ.
Осмотр, перкуссия
См. раздел «Стеноз устья аорты» в главе 8 «Приобретённые пороки сердца».
Пальпация
Определяют систолическое дрожание вдоль правого края верхней части грудины и над сонными артериями. При пиковом систолическом градиенте давления менее 30 мм рт.ст. (по данным ЭхоКГ) дрожание не выявляется. Низкое пульсовое давление (менее 20 мм рт.ст.) свидетельствует о значительной выраженности стеноза устья аорты. При клапанном стенозе обнаруживают малый медленный пульс.
Аускультация сердца
Характерно ослабление II тона или его полное исчезновение вследствие ослабления (исчезновения) аортального компонента. При надклапанном стенозе устья аорты II тон сохранён. При клапанном стенозе устья аорты выслушивают ранний систолический клик на верхушке сердца, отсутствующий при над- и подклапанных стенозах. Он исчезает при выраженном клапанном стенозе устья аорты.
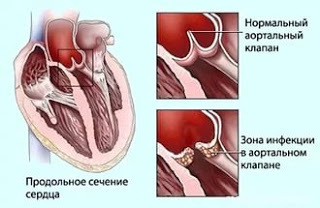
Инфекционный эндокардит
Что такое инфекционный эндокардит?
Инфекционный эндокардит, или так называемый бактериальный эндокардит – это воспаление внутренней оболочки сердца. Заболевание вызванное, как правило, бактериями, которые с током крови попадают в сердце и вызывают серьезные изменения клапанов и других структур сердца. Заболевание это довольно редкое. Существует категория пациентов склонных к развитию инфекционного эндокардита
Таким пациентам крайне важно проводить профилактику инфекционного эндокардита
Какие симптомы должны насторожить?
Необъяснимая длительно существующая, часто не высокая (37,5 °C) температура, бледность кожи, потеря в весе, излишняя потливость.
Кому необходимо проводить антибиотикопрофилактику инфекционного эндокардита?
- Всем пациентам с неоперированными врожденными пороками сердца за исключением вторичного дефекта межпредсердной перегородки, не нуждающихся в коррекции маленьких дефектов межжелудочковой перегородки (менее 2 мм) и маленьких боталловых протоков (менее 2 мм).
- Всем пациентам после радикальной хирургической коррекции врожденных пороков сердца с искусственными сосудистыми или клапанными протезами и синтетическими заплатами (кондуитами, в некоторых случаях коарктацией аорты) на протяжении 6 месяцев после операции.
- Всем пациентам после паллиативного хирургического лечения врожденных пороков сердца (анастомоз Блелока, суживания легочной артерии).
- Пациентам после эндоваскулярных вмешательств (включая диагностическую катетеризацию полостей сердца) на протяжении 6 месяцев после вмешательства.
Все выше перечисленные категории пациентов являются пациентами группы риска по развитию инфекционного эндокардита.
Когда проводится профилактика инфекционного эндокардита?
- Стоматологические процедуры с риском кровотечения (кроме стоматологических процедур на молочных зубах).
- Все хирургические и эндоскопические процедуры с риском повреждения слизистых оболочек и кровотечения (например, тонзилэктомия — удаление миндалин, аденэктомия, бронхоскопия с биопсией).
- Не проводится профилактика инфекционного эндокардита перед родоразрешением естественным путем.
Как проводится профилактика инфекционного эндокардита?
Профилактика инфекционного эндокардита проводится пациентам группы риска за 30-60 минут до предполагаемой процедуры с риском кровотечения путем однократного назначения антибиотиков перорально (через рот):
- Амоксициллин, Амоксиклав, Аугментин, Уназин 50мг/кг (максимально 2 г.)
- При аллергии к ампицилину — Клиндамицин 20 мг/кг
При невозможности перорального приема те же дозы вводятся внутривенно.
Нецелесообразно проводить антибиотикопрофилактику инфекционного эндокардита при наличии вирусной инфекции (ОРВИ). Подъем температуры выше, чем 38,5 °C, которая держится более 2-х дней, следует расценивать как присоединение бактериальной инфекции. В данном случае необходимо назначение антибиотиков курсом на 5 — 7 дней. Антибиотики назначаются участковыми врачами по месту жительства.
Так как наиболее частой причиной возникновения инфекционного эндокардита являются микроорганизмы, живущие в полости рта и носоглотки, тщательная гигиена ротовой полости является обязательной (чистка зубов не менее 2-х раз в день).
Вакцинация
Вакцинация является своеобразной профилактикой инфекционного эндокардита вирусного происхождения. Всем детям с врожденными пороками сердца, входящих в группу риска по возникновению инфекционного эндокардита показана плановая вакцинация согласно календарю прививок. Кроме того рекомендуется проходить ежегодную противогриппозную вакцинацию. Наиболее оптимальный период проведения противогриппозной вакцинации сентябрь-ноябрь всем пациентам группы риска старше 6 месяцев. Рекомендуется не проводить вакцинацию за 14 дней до кардиохирургического вмешательства и 14 дней после кардиохирургического вмешательства.
Если у Вас остались вопросы звоните — 044 2756148, пишите — occluder.com.ua@gmail.com или спрашивайте на сайте — occluder.com.ua.
Ящук Н.С.
Инфекционный эндокардит (скачать)
Инфекционный эндокардит (PDF)
Важная информация для пациентов
Мы специализируемся на лечении сердца современным методом с применением лучших технологий
Посмотрите, чем мы
можем вам помочь
Более 300 имплантаций окклюдеров, стентов и спиралей ежегодно
Наибольшее количество операций среди кардиоцентров Украины
Описание ревматической болезни сердца
Ревматическая болезнь сердца может развиться после одного приступа острой ревматической лихорадки (ОРЛ), но чаще всего она ассоциируется с повторяющимися эпизодами ОРЛ.
Среднегодовая частота острой ревматической лихорадки у детей в возрасте 5-15 лет составляет 15,2 случая на 100 000 населения в Фиджи по сравнению с 3,4 случая на 100 000 населения в Новой Зеландии, и это менее 1 случая на 100 000 населения в Соединенные Штаты.
Ранее ОРЛ была самой распространенной причиной замены или реконструкции сердечного клапана. В настоящее время эта болезнь является относительно редко встречающейся, поскольку по частоте возникновения отстает от стеноза аорты из-за дегенеративного кальцифицированного заболевания, заболевания бикуспидального аортального клапана и пролапса митрального клапана.
Факторы риска:
- Бедность.
- Перенаселенность.
- Сокращение доступа к медицинской помощи.
- Молекулярно-генетические факторы. Семейные исследования ревматической болезни сердца указывают на связь между развитием ОРЛ и подтипами человеческого лейкоцитарного антигена (HLA) -DR.
Клиническая картина, диагностика и прогностическое заключение хронической РБС очень сходно с ОРЛ, но существуют некоторые особенности развития патологического процесса:
- Экстракардиальные проявления болезни становятся менее выраженными.
- Кардиальная патология в виде сердечных пороков является более тяжелой.
- Возрастные ревмокардиты чаще осложняются сердечной недостаточностью, при этом чем больше склеротические изменения, тем выраженнее СН.
- Клинические показатели (лабораторные и иммунологические) медленно приходят в норму.
Ревматическая лихорадка
Без лечения антибиотиками инфекционное заболевание горла, возникшее из-за стрептококка группы A (гемолитического стрептококка) может вызвать ОРЛ. У восприимчивых людей иммунная реакция возникает через две-три недели после нелеченной инфекции горла. Этот ответ может затронуть головной мозг, кожные покровы, суставы и сердце, при этом чаще всего возникает воспаление.
Острая ревматическая лихорадка может быть недиагностирована, и это приводит к неспособности предотвратить или распознать ревматическую болезнь сердца. В результате существенно возрастает риск развития различных осложнений, и в первую очередь — пороков сердца.
Влияние РБС на клапаны сердца
Сердце — это четырехкамерный насос, разделенный на две половины. Каждая камера в нормальном состоянии плотно закрывается клапаном. Клапанные створки открываются и закрываются только в одном направлении, так что кровь не может течь обратно.
РБС часто включает повреждение сердечных клапанов. При этом нарушается нормальное открытие и закрытие клапанных створок. Это мешает правильному потоку крови через сердце. Без специфического лечения состояние поврежденного клапана незамедлительно продолжает ухудшаться, и в конечном итоге развивается сердечная недостаточность и смерть.
Немного статистики
Острая вовлеченность сердца в ревматическую лихорадку вызывает панкардит с воспалением миокарда, перикарда и эндокарда.
- Кардиты встречаются примерно у 40-50% пациентов при первой атаке.
- Перикардит возникает у 5-10% пациентов с ОРЛ.
- Изолированный миокардит встречается редко.
Современные виды операций при ДМЖП
Каждая из операций имеет свои показания и предпочтительна в определенных клинических ситуациях. Решение о выборе вмешательства принимается коллегиально с учетом всех обстоятельств. Выполняется:
- Традиционная торакотомическая операция с вскрытием грудной клетки и подключением аппарата искусственного кровообращения. Продолжается около 6 часов и требует довольно длительной реабилитации. Но позволяет одновременно устранить другие аномалии сердца и ликвидировать ДМЖП при любом расположении дефекта. В зависимости от положения и размеров его ушивают или накладывают «заплату» из тканей сердечной сумки (перикарда) пациента или синтетического материала.
- Рентгенхирургическая эндоваскулярная (внутрисосудистая) операция показана в шести случаях из десяти. Может быть выполнена, если ДМЖП – единственный порок сердца у ребенка, дефект расположен не ближе нескольких миллиметров от края перегородки, и вес пациента не менее 5 кг. У совсем маленьких детей настолько узкие сосуды, что не позволяют ввести в них катетер и доставить с его помощью к сердцу окклюдер для закрытия дефекта. Это синтетическое приспособление подбирается в соответствии с размером и расположением дефекта, доставляется в катетере к месту назначения в сложенном виде и там расправляется, перекрывая патологический кровоток. На протяжении полугода, пока окклюдер врастает в окружающие ткани, небольшое просачивание крови сохраняется, но оно не имеет существенного значения. А через шесть месяцев отверстие оказывается уже герметично закрытым, и ребенок становится практически здоровым.
- Гибридная операция проводится кардиохирургом и эндоваскулярным хирургом. Выполняется у маленьких детей с узкими для катетера сосудами, на работающем сердце, без аппарата искусственного кровообращения. Кардиохирург вскрывает грудную клетку, делает прокол в сердце для катетера. Далее эндоваскулярный хирург вводит его и устанавливает окклюдер, как при эндоваскулярной операции.
Симптомы
Как и любая другая болезнь, аневризма межпредсердной перегородки у маленьких детей имеет свои симптомы. Обычно, малыши до года не чувствуют никаких симптомов. Да и при их наличии узнать о них родителям будет крайне сложно, ведь ребенок примерно до 2 лет не сможет внятно объяснить, то с ним происходит и что его беспокоит.
- Кашель. Если у ребенка наблюдается сильный лающий кашель, а других признаков ОРЗ нет, то в этом случае родителям стоит взять на заметку такой симптом;
- Одышка. Если малыш не страдает избытком лишнего веса, а его все же беспокоит одышка, то это свидетельствует лишь об одном, что существуют сбои в работе сердца;
- Храп. Конечно такой безобидный симптом не может свидетельствовать об аневризме мпп, но если он сопровождается с вышеперечисленными симптомами в сумме, то скорее всего ребенка стоит показать кардиологу.
Дети постарше, примерно начиная с 3 лет, уже могут объяснить родителю, что его беспокоит, при аневризме ребенок будет жаловаться на болевые ощущения в области груди или спине, а также при глотании.
Помимо симптомов, которые указывают на наличие аневризмы перегородки у ребенка, существуют симптому, которые говорят о разрыве аневризмы. В этом случае нельзя упустить никакую мелочь, действовать необходимо быстро, иначе такая ситуация может привести к летальному исходу.
- Симптомы разрыва аневризмы:
- Резкое и значительное снижение давления. При разрыве аневризмы кровь свободно вытекает из сосуда, от чего давление на стенки резко падает;
- Возникновение очень резкой и сильной боли в области сердца или лопаток;
- Затрудненное дыхание;
- Тахикардия;
- Появление бледности кожи;
- Ребенок перестает реагировать на различные раздражители;
- Ребенок не шевелится и не говорит.
МПП не имеет специфической симптоматики, поэтому заболевание трудно обнаружить. Для разных групп возрастов признаки различаются:
- До 3 лет. Заторможенное развитие, недобор по весу, плохой иммунитет, общее недомогание. Иногда можно наблюдать увеличение объёмов правого желудочка и перегрузку малого круга кровообращения.
- До 7 лет. Отставание в росте, быстрая утомляемость, слабость, усиление первого тона при прослушивании, редко аритмия.
- Подростковый период. Усиление второго тона при прослушивании, бледность кожи, увеличение лёгочного ствола и правого предсердия, выпячивание в зоне сердца, снижение пульса и АД.
- У взрослых наблюдается одышка, сердечная недостаточность, головокружение, высокая утомляемость.
В любом возрасте МПП характеризуется загрудинными болями. Боли могут разной силы и характера, обычно, острые и ноющие.
Признаки аневризматического состояния у детей и взрослых различаются. Интенсивность симптоматической картины зависит и от степени патологического процесса. У взрослых людей МПП может не иметь никаких клинических проявлений.
Часто приобретенный малый порок обнаруживается случайно в ходе проведения комплексного обследования. Возможно появление таких признаков, как одышка, учащенное сердцебиение, повышенная усталость.
Аневризма межпредсердной перегородки у детей имеет различные проявления и зависит от возраста ребенка:
- У грудничка до 3 месяцев: медленное увеличение массы тела, заторможенность в физическом и умственном развитии.
- От 3 до 7 лет: быстрая усталость, аритмия, при прослушивании сердца отмечается усиление первого тона.
Аневризматическое выпячивание у подростков имеет следующие общие проявления:
- учащение сердечного ритма;
- повышенная усталость, возникающая после незначительной физической нагрузки;
- патологический характер сердечного ритма;
- дискомфортные ощущения в грудине;
- приступы головокружения;
- повышенное потоотделение;
- тошнота;
- обморочные состояния;
- возникновение частой боли в животе;
- продолжительная головная боль;
- сильная сонливость.
Диагностика
Аневризма МПП определяется на ультразвуковой диагностике.
Зная, что такое аневризма межпредсердной перегородки, можно спрогнозировать возможные осложнения. Для их обнаружения проводится расширенная диагностика — ЭХГ, КТ.
Аортальный стеноз
Что такое аортальный стеноз?
Аортальный стеноз — это сужение аорты, самого крупного сосуда в нашем организме, который выполняет функцию транспортных путей и несет насыщенную кислородом кровь от сердца ко всем нашим органам и тканям.
Это сужение может встречаться на разных уровнях, и в зависимости от места сужения, различают следующие виды аортального стеноза: клапанный (сужение клапана аорты), надклапанный (собственно самой аорты), подклапанный (сужение, обусловленное чрезмерным разрастанием мышц левого желудочка, препятствующее выходу крови в аорту).
Наиболее часто встречается клапанный стеноз аорты (Рис 1). В норме аортальный клапан позволяет насыщенной кислородом (артериальной) крови свободно поступать из левого желудочка (насос) в аорту, которая несет кровь ко всем органам и тканям нашего организма. Клапан аорты состоит из трех створок. Когда левый желудочек сокращается, створки клапана полностью раскрываются и кровь свободно поступает в аорту; когда левый желудочек расслабляется и наполняется артериальной кровью, притекающей из легких, створки клапана полностью смыкаются и препятствуют обратному току крови из аорты в левый желудочек. При клапанном стенозе створки клапана частично сращены между собой, и их полное открытие становится невозможным.
Естественное течение порока. Или к чему приводит аортальный стеноз?
Аортальный стеноз заставляет левый желудочек работать в режиме сверх усилий, чтобы притолкнуть кровь через сужение в аорту. Постепенно левый желудочек устает работать в таком режиме, что приводит к растяжению его стенки, увеличению полости и развитию сердечной недостаточности.
Клинические проявления аортального стеноза зависят от выраженности сужения. Так, у некоторых новорожденных с очень выраженным (критическим) стенозом, у которых еще до их рождения сердце работало против большого сопротивления, симптоматика явно выраженная. У таких детей частое дыхание и большая частота сердечных сокращений, вялость, отказ от пищи. В самых тяжелых случаях эти пациенты могут нуждаться в искусственной вентиляции легких и лечении в отделении реанимации. Им показано немедленное эндоваскулярное или оперативное лечение. Невыраженные стенозы могут не проявляться. Такие пациенты не нуждаются в лечении. Чаще всего им рекомендуют плановое наблюдение кардиолога и периодическое УЗИ сердца, которое поможет отследить прогрессирование сужения.
Лечение аортального стеноза.
|
Рис 2 – Баллоны для дилятации. Вверху в сложенном состоянии, внизу – в раздутом. |
Выбор операции зависит от места сужения. Так эндоваскулярному лечению подлежат только клапанные аортальные стенозы. Лечение клапанного аортального стеноза начинается в рентген-операционной. Такая операция называется баллонной аортальной вальвулопластикой. Через бедренную артерию в аорту под контролем рентгена вводится тонкая трубочка (катетер), через которую вводится контрастное вещество (Видео 1). Данная манипуляция позволяет определить место и степени сужения. Затем в аорту заводят катетер, на конце которого находится баллон в сложенном состоянии (Рис 2). Когда баллон достигает места сужения, его раздувают, разделяя при этом сращенные между собой створки клапана (Видео 2). Баллон сдувают, а катетер извлекают из тела пациента. С помощью другого катетера проводят измерение давления в левом желудочке и аорте и оценку эффективности процедуры. Длится данная процедура в среднем около одного часа. На теле пациента после такой операции остается только след от прокола бедренной артерии.
Реабилитация после процедуры.
Как правило, пациентов выписывают на следующий день после процедуры. Если стеноз был критическим, ребенок задерживается в клинике дольше. На месте введения катетера в сосуд еще некоторое время должна оставаться стерильная повязка. В течение шести месяцев после процедуры необходимо воздержаться от плановой вакцинации.
|
Видео 1 – Видео из операционной. Контрастное вещество вводиться через диагностический катетер в корень аорты. |
|
Видео 2 – Видео из операционной. Баллон-катетер раздувает зауженный клапан. |
Причины ВПС
В качестве основных ведущих причины в формировании пороков, чаще всего, выступают структурные и количественные хромосомные аномалии, и мутации, т.е. первичные генетические факторы.
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).. Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
-
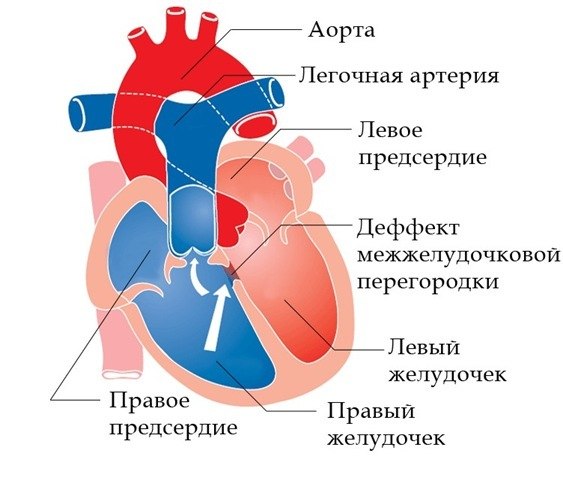
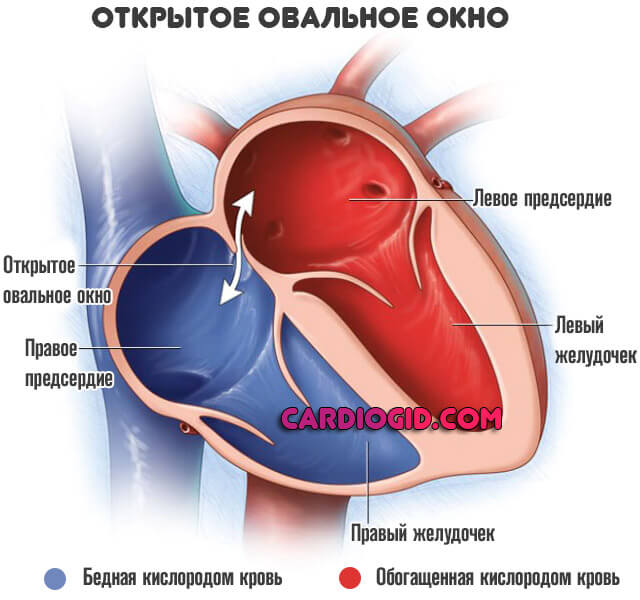
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
-
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии. ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
-
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
-
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
-
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка. В последующем приводит к недостаточному кровоснабжению легких.
-
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
-
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
-
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
-
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца. Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
-
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме — от предсердно-желудочкового фиброзного кольца, при аномалии — от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.