Сердечная недостаточность
Содержание:
- Клиническая картина
- Профилактика и прогноз
- Возможные виды
- Симптомы хронической сердечной недостаточности
- Систолическая сердечная недостаточность — лечение
- Характеристика и симптомы недуга
- Особенности лечения
- Профилактика заболевания и прогноз пациентов с ХСН
- Также в разделе
- Лечение сердечной недостаточности
- Прогноз
- Диагностика
- «Барахлит», «кашляет», «чихает»… Кто виноват?
- Как лечить?
- По подвигу и награда…
- Что такое сердечная недостаточность?
- Механизм развития ХСН
Клиническая картина
Как известно, практически все заболевания кардиологической природы имеют общую симптоматику, то есть выражаются болью в области сердца. Она может отдавать в локоть, шею или лопатку. Это явление обычно наблюдается и при таком заболевании, как левожелудочковая недостаточность. Симптомы дополняются лихорадкой, одышкой, резкими скачками давления и нарушением температурного режима.
Характер и интенсивность признаков патологии напрямую зависят от того, какой именно участок сердечной мышцы поврежден. Для левожелудочковой формы, помимо основных симптомов, характерно появление обмороков, приступов аритмии, головокружения, отечности конечностей, увеличение шейных вен.
Постепенно все признаки левожелудочковой недостаточности усиливаются, проявляясь теперь не только в стадии активности, но и в покое. Если не отреагировать на эту проблему своевременно, не исключен летальный исход.
Профилактика и прогноз
Основные профилактические меры направлены на борьбу с развитием возможных осложнений, обострений или прогрессирования патологического процесса. Человеку следует четко соблюдать режим физической активности, обеспечить правильную трудовую обстановку.
Левожелудочковая недостаточность причиной смерти становится в 70% случаев. Исход напрямую зависит от множества факторов:
- Общее состояние здоровья.
- Наличие соматических патологий.
- Рабочий уровень артериального давления.
- Семейная история.
- Время течения ЛЖН и прочих заболеваний.
- Качество проводимого лечения.
- Возраст.
- Пол.
- Телосложение, масса, наличие лишнего веса и ожирения.
- Характер питания.
- Вредные привычки, образ жизни.
- Эмоциональное состояние.
- Гормональный фон.
- Тип профессиональной активности.
В сочетании эти факторы дают неповторимую, уникальную картину. Соответственно, прогноз зависит от массы моментов.
Если примерно формализовать цифры: вероятность выживания на первой стадии — 95% при грамотном лечении. Процесс купируется полностью.
Начиная со второй, значения пропорционально снижаются:
| Стадия | Процент выживаемости |
|---|---|
| 2А | 75% |
| 2В | 30% |
| 3 | 5% |
https://youtube.com/watch?v=-8ucWv8XX08
Возможные виды
Острая левожелудочковая недостаточность проявляется резким нарастанием симптомов. Синдром вызывает осложнения, такие как отек легких, сердечная астма или кардиогенный шок. Отек легких способна вызвать и правожелудочковая недостаточность. Это очень тяжелые симптомы, при которых человеку должна быть оказана неотложная помощь.
https://youtube.com/watch?v=hwDYjVBY1II
Кровь содержит малую концентрацию кислорода, из-за чего страдают другие органы. Прежде всего, это касается почек.
Нарушение их работы влечет за собой отек нижних конечностей. Если симптомы продолжают нарастать, то отек поднимается в брюшную полость и проявляется асцитом.
Симптомы хронической сердечной недостаточности
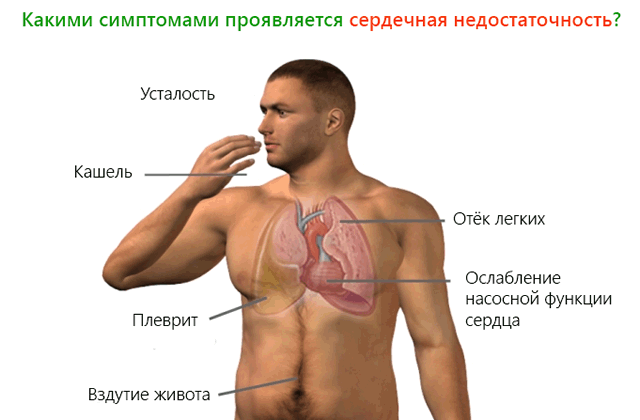
Как клинический синдром ХСН характеризуется типичными симптомами, в связи с развитием которых пациент приходит на прием к врачу (рис. 2). Компенсаторные механизмы обеспечивают долгое бессимптомное течение болезни, поэтому первые проявления патологии люди часто связывают с переутомлением или другими заболеваниями.
Основные симптомы хронической сердечной недостаточности:
- повышенная утомляемость, слабость;
- одышка;
- отечность нижних конечностей;
- перебои в работе сердца.
Субъективные ощущения пациентов зависят от того, какой желудочек сердца поражен, как долго происходят патологические изменения.
При левожелудочковой ХСН пациентов беспокоят:
- постоянная усталость;
- одышка (на первых стадиях возникает при нагрузке и пропадает в покое, затем появляется даже ночью);
- ночной кашель;
- внезапные остановки дыхания во время сна — ночное апноэ;
- различные виды нарушения дыхания даже в покое;
- постоянная раздражительность, эмоциональная нестабильность.
Наиболее частый симптом правожелудочковой ХСН — отеки. Избыточное скопление межклеточной жидкости начинается со стоп, перерастает в отечность лодыжек, голеней, может переходить на бедро и верхние конечности. Также пациенты при недостаточности ПЖ часто жалуются на ощущение распирания в венах шеи и чувство переполнения в брюшной полости.
Менее характерные симптомы ХСН:
тахикардия — увеличение количества сердечных сокращений в минуту;
тахипноэ — увеличение частоты дыхательных движений;
ортопноэ — одышка в положении «лежа» и вынужденное сидячее положение, которое занимает человек, чтобы облегчить состояние;
акроцианоз — изменение цвета конечностей на синюшный в связи с недостаточным поступлением кислорода;
похолодание пальцев рук и ног;
бледность кожи, цианоз — изменение цвета кожи конечностей, носогубного треугольника на синюшный;
повышение диастолического («нижнего») давления;
потливость;
головокружения;
уменьшение количества мочи;
потеря веса;
сонливость, потеря способности концентрировать внимание;
нарушения сна;
апатия, депрессия.
Также ХСН отличается определенными признаками — объективными симптомами, которые позволяют врачу выявить заболевание и оценить состояние пациента во время обследования.
Основные признаки ХСН:
- шумы в сердце;
- смещение верхушечного толчка сердца в левую сторону — расширение камер сердца и его деформация;
- развитие хрипов в легких в связи с застойными явлениями;
- повышение центрального давления в венозной системе — набухание шейных вен;
- увеличение печени.
Объективные проявления во многом зависят от желудочка сердца, который преимущественно поражен у пациентов с ХСН:
- Главный признак левожелудочковой ХСН — это увеличение легочного венозного давления. Нарушение функции ЛЖ характеризуется недостаточным поступлением кислорода в ткани и неспособностью переносить физические нагрузки. Для левостороннего поражения сердца при ХСН характерно частое дыхание, отек бронхов и их сужение. Поэтому для таких пациентов характерны свистящие хрипы в легких, которые врач может выслушать стетоскопом. Заболевание по левожелудочковому типу также отличается значительным нарушением кровоснабжения мозга. Это приводит к кислородному голоданию мозговых структур и развитию психоневрологических нарушений.
- Для правожелудочкового поражения сердца характерно скопление жидкости в пространстве вокруг легких — плевральный выпот, увеличение печени, желтуха, избыточное давление на яремные вены шеи.
Систолическая сердечная недостаточность — лечение
От сердечной недостаточности нет излечения. Однако при определенных методах лечения и изменении образа жизни симптомы могут уменьшиться, а сердце может стать сильнее.
Изменения образа жизни
Врач может посоветовать придерживаться следующих полезных привычек:
- употребление меньшего количества натрия
- поддержание умеренного веса
- регулярные физические нагрузки
- отказ от курения
- ограничение употребления алкоголя
- ограничение стресса
- хороший сон
- лечение апноэ во сне
Лекарственные препараты
Лекарства от систолической сердечной недостаточности могут включать:
- Диуретики: например фуросемид.
- Антагонисты альдо: эти препараты прерывают химические процессы, которые могут повредить сердце. Врач может назначить спиринолактон.
-
Препараты, расслабляющие кровеносные сосуды: эти лекарственные средства помогают сердцу перекачивать кровь. Они могут включать:
- ингибиторы ангиотензинпревращающего фермента
- блокаторы рецепторов ангиотензина
- ингибиторы ангиотензина и неприлизина
-
Лекарственные средства, замедляющие частоту сердечных сокращений: эти препараты помогают облегчить сердцу перекачивание крови и включают:
- бета-блокаторы
- ивабрадин
- Дигоксин: помогает заставить сердце биться сильнее и перекачивать больше крови. Это может быть полезно при тяжелой сердечной недостаточности, когда другие препараты не помогли.
- Ингибиторы SGLT2помогают снизить риск смерти или госпитализации у людей с сердечной недостаточностью.
Хирургия
В некоторых случаях основные факторы могут способствовать систолической сердечной недостаточности, с которой врачи могут справиться хирургическим путем. Врач может выбрать сердечную ресинхронизирующую терапию. Эта операция включает установку кардиостимулятора, чтобы сердце билось в нужном ритме.
Другой хирургический вариант — имплантируемый сердечно-сосудистый дефибриллятор. Данная операция включает размещение электронного устройства, которое может контролировать и регулировать работу сердца. Врач также может порекомендовать следующие операции:
- операция коронарного шунтирования
- замена сердечного клапана
- пересадка сердца
Характеристика и симптомы недуга
В нескольких формах может проявляться левожелудочковая недостаточность, симптомы для каждой из них отличаются. Неудивительно, что мы решили объединить симптоматику и классификацию заболевания в один раздел. Но прежде поговорим немного о симптоматике. По характеру проявления патология делится на несколько стадий:
- на начальной стадии клинические проявления имеют незначительное выражение, а проявляются они исключительно при высоких нагрузках;
- среднетяжёлая форма характеризуется наличием симптоматики независимо от состояния покоя или выполнения тяжёлой физической работы;
- терминальная — это самая опасная форма патологии, при которой во внутренних органах происходят необратимые изменения.
Такой вариант сердечной недостаточности – это, зачастую, исход многих хронических сердечных заболеваний. Он протекает по право- или левожелудочковому типу, а может быть тотальным. Механизмы ее развития аналогичны острым формам, но растянуты во времени, за счет чего на первое место выступает кислородное голодание и дистрофия органов и тканей.
Особенности лечения
Терапию ОЛЖН на догоспитальном и госпитальном этапах условно можно подразделить на этиотропную и патогенетическую. Первое понятие означает правильное и своевременное лечение основного заболевания, приведшего к ОЛЖН. Так, например, применение тромболитиков, нитратов и наркотических анальгетиков позволяют значительно уменьшить зону некроза при остром инфаркте и стабилизировать гемодинамику.
Медикаментозная терапия
Соответственно, при нарушениях ритма должны быть назначены антиаритмики, при кризе – гипотензивные препараты, при миокардите – нестероидные противовоспалительные препараты или глюкокортикостероиды и т. д.
Патогенетическая терапия должна помочь «разгрузить» малый круг кровообращения, то есть убрать из легочных сосудов лишнюю жидкость. Конечно, это осуществимо с помощью мочегонных препаратов. Обычно используется Фуросемид (Лазикс) внутривенно струйно или капельно с другими растворами в дозировке 60-120 мг. Чтобы не допустить «наводнения» легких, объем вводимых в вену растворов должен быть рассчитан по минимуму. Для функциональной разгрузки миокарда левого желудочка используется прием таблетки Нитроглицерина (или одного впрыскивания Нитроминта, Нитроспрея) под язык. Через 10-15 минут можно повторить, если давление не сильно снизилось.
После купирования отека легких назначается лечение основного заболевания, спровоцировавшего его развитие.
Терапия хронической левожелудочковой сердечной недостаточности связана с концентрацией внимания на управлении симптомами и лечении основных причин заболевания. Каждому больному составляется индивидуальный план лечения, который может включать медикаменты, изменение образа жизни, а также операции по имплантации устройств, реконструкции или трансплантации сердца.
Лекарства могут помочь улучшить сердечную функцию и вылечить симптомы, такие как нарушенный сердечный ритм, высокое артериальное давление и увеличение задержки жидкости. В частности, препараты назначаются для решения следующих задач:
- Уменьшить задержку жидкости в организме и потерю калия.
- Открыть суженные кровеносные сосуды для улучшения кровотока.
- Уменьшить артериальное давление.
- Замедлить быстрый сердечный ритм.
- Увеличить кровоток по всему телу.
- Способствовать мочеиспусканию.
- Предотвращать образование тромбов.
- Снижать уровень холестерина.
Изменение образа жизни
Некоторая корректировка образа жизни позволяет улучшить симптомы и качество жизни больного. Для этого следует выполнять ряд рекомендаций:
- Соблюдать диету с низким содержанием натрия, жира и холестерина
- Выполнять допустимые физические упражнения.
Хирургическое лечение
Если препараты не эффективны при левожелудочковой сердечной недостаточности или если клиника очень серьезна, может потребоваться хирургическое вмешательство. В зависимости от состояния сердца и основной причины ЛЖСН варианты операций могут включать в себя имплантацию устройств, восстановление сердца или его трансплантацию.
Операция по имплантации устройства
Вспомогательное устройство для левого желудочка может быть имплантировано, чтобы помочь слабому сердцу более эффективно работать. В зависимости от обстоятельств рассматривается как основной способ лечения или временная мера при ожидании пересадки сердца.
Кардиостимулятор – устройство, используемое в процессе имплантации. Может быть имплантировано во время незначительной операции, после чего правый и левый желудочки могут более эффективно работать.
Операции по реконструкции или трансплантации сердца
При врожденных дефектах сердца используется:
- Восстановление дефекта, что помогает улучшить кровоток.
- Коронарное шунтирование — эта операция создает обходной путь вокруг суженных коронарных артерий путем приживления артерий или вен, взятых из других частей тела больного. В результате улучшается кровообращение, устраняется боль в груди и предотвращается развитие инфаркта миокарда.
- Операция по восстановлению формы сердца. Основывается на проведении электрических сигналов через сердце неправильной формы , заставляя его сжиматься. Реконструкция формы сердца может улучшить его электропроводность и работу. Основные виды реконструкции: установка искусственного сердечного клапана, динамическая кардиомиопластика, процедура Dor (сшивание расширенной артерии или аневризмы), процедура Acorn (предотвращение расширения сердца).
- Операция по пересадке сердца. Проводится в тех случаях, когда все другие хирургические способы лечения ЛЖСН потерпели неудачу. Поврежденное сердце удаляется хирургическим путем и заменяется здоровым от умершего донора.
Профилактика заболевания и прогноз пациентов с ХСН
Профилактика патологии заключается в предупреждении развития сердечной недостаточности как следствия других заболеваний, а также в предупреждении прогрессирования стадий ХСН.
В случае, если известна причина развития болезни, ее нужно незамедлительно устранить с помощью лекарственных или хирургических методов лечения.
Если заболевание, которое привело к развитию ХСН, не поддается лечению, прогноз пациентов с патологией неблагоприятный. Постоянно прогрессируя, сердечная недостаточность вызывает развитие новых симптомов, нарушает функции сердечно-сосудистой и других систем организма.
Согласно данным , которое проходило с 1948 по 1988 год, средняя продолжительность жизни пациентов с тяжелой ХСН с момента определения диагноза составляет 1,7 и 3,2 года для мужчин и женщин соответственно. Несмотря на стремительное развитие методов лечения, выживаемость пациентов с ХСН в течение 5 лет после выявления патологии ниже, чем у пациентов с онкологическими заболеваниями.
Однако на ранних стадиях пациенты могут самостоятельно улучшить прогноз заболевания, повысить качество жизни и предупредить прогрессирование ХСН. Для этого достаточно строго соблюдать все рекомендации врачей — использовать медикаментозные и немедикаментозные методы коррекции ХСН.
Регулярные умеренные кардионагрузки полезны для сердца. Фото:
Также в разделе
|
Запор (от симптома к диагнозу, от диагноза к лечению) Григорьева Г.А. В медицинской практике задержку стула более трех дней на протяжении определенного периода времени в году было принято считать запором. Вопрос… |
|
|
Непсихотические психические расстройства при эпилепсии Максутова Э.Л., Железнова Е.В. НИИ психиатрии МЗ РФ, Москва Эпилепсия относится к числу распространенных нервно-психических заболеваний: показатель ее… |
|
| Натрійуретична функція нирок у хворих на есенціальну гіпертензію з різними типами реакції артеріального тиску на сольове навантаження. Як у здорових осіб, так і в пацієнтів з артеріальною гіпертензією (АГ) вплив натрію хлориду на рівень артеріального тиску (АТ) є гетерогенним . У деяких… | |
|
Первая помощь себе. Таблетку — под язык и нет приступа Раповец В.А. Врач-кардиолог Стенокардия — это внезапно возникающий приступ сердечной боли. Чтобы снять его, применяют нитроглицерин. Медицинская… |
|
|
Тержинан у беременных с генитальной патологией проф. Н.В. Анастасиева Кафедра акушерства и гинекологии Новосибирского медицинского института В настоящее время проблема генитальной инфекции может быть… |
|
|
Первоначальные сведения о кариесе и его профилактике Кариес — разрушение тканей зуба — широко распространённое заболевание и у нас в стране и за рубежом. Причин, вызывающих кариес, очень много: длительное… |
|
|
Миастения детского возраста: дифференциально-диагностические критерии аутоиммунной и врожденной форм Е.Ю. Мененкова, отдел нервно-мышечной патологии человека НИИ общей патологии и патофизиологии РАМН, Центральная клиническая больница МПС РФ, Москва Миастения… |
|
|
Ревматологические аспекты стрептококкового тонзиллита и современные подходы к его антибактериальной терапии Б.С. Белов, В.А. Насонова, Т.П. Гришаева Институт ревматологии РАМН, Москва Введение Острый тонзиллит (ангина) — заболевание, которое характеризуется… |
|
|
Акушерская патология и синдром системного воспалительного ответа Серов В.Н. С 1992 г. после исследования Вone оформилось понятие синдрома системного воспалительного ответа (ССВО). Еще в высказываниях И.И. Мечникова указывалось… |
|
|
Кларитромицин в лечении обострений хронической обструктивной болезни легких Зыков К.А., Аверьянов А.В. Лечение хронической обструктивной болезни легких (ХОБЛ) является серьезной проблемой для современной медицины. Еще 20-30 лет назад… |
Лечение сердечной недостаточности
При развитии острой сердечной недостаточности необходима госпитализация. Основной акцент в лечении делается как на устранении причин сердечной недостаточности (стресс, избыточное употребление поваренной соли, злоупотребление алкоголем, курение, повышенное кровяное давление, а также прием препаратов, способствующих задержке жидкости в организме и т.д.), так и на коррекцию ее проявлений. Ограничение физических нагрузок. Физическая нагрузка допустима и желательна, однако она не должна вызывать значительной усталости и неприятных ощущений. Диета должна быть с пониженным содержанием соли, с большим количеством фруктов и овощей
Очень важно добиться снижения избыточного веса, так как он создает значительную дополнительную нагрузку на больное сердце
В настоящее время для лечения сердечной недостаточности применяют следующие лекарственные средства, способствующие:
- повышению сократимости миокарда;
- снижению тонуса сосудов;
- уменьшению задержки жидкости в организме;
- устранению синусовой тахикардии;
- профилактике тромбообразования в полостях сердца.
Прогноз
Каким бы сложным ни был патогенез, синдром может иметь благоприятный исход. И пусть полного выздоровления не наступает, но лечение может существенно улучшить качество жизни больного. В отдельных случаях требуется операция на сердце или его сосудах, или даже замена сердца донорским.
Осложнения встречаются часто, но пациент способен их предотвратить. Ему поможет в этом презентация здорового образа жизни: отказ от курения и алкоголя, контроль веса, специальная диета.
Лево- или правожелудочковая недостаточность — это причина нарушения здоровья большого числа людей. Однако, правильно подобранное лечение, а также контроль за внешними факторами способны улучшить показатели ЭКГ больных и предотвратить необратимые осложнения.
Острая форма не позволяет давать положительного прогноза. Присутствует высокий риск возвращения лёгочной отёчности после её устранения. Даже после оперативного вмешательства прогноз нельзя назвать благоприятным, хотя улучшения, несомненно, присутствуют.
Причина смерти при левожелудочковой недостаточности примерно в 88% случаев — это кардиогенный шок. Человек чаще всего умирает из-за несвоевременно оказанной первой помощи.
Диагностика
При наличии симптомов СН и повышенного артериального давления важно как можно раньше обратиться к врачу — терапевту или кардиологу. Самые ранние признаки — одышка при физической нагрузке и снижение толерантности к нагрузкам
Для постановки диагноза ХСН специалист уточнит:
- Характерные жалобы — одышка, повышенная утомляемость, отеки ног, сердцебиение в покое и при умеренных физических нагрузках.
- Анамнез: длительность гипертонии, ИБС, перенесенные инфаркты, миокардиты и другие болезни сердца, наличие патологии органов дыхания.
- Объективные признаки: увеличение размеров сердца, частота сердечных сокращений и дыхательных движений, величина АД, нарушение сердечного ритма, наличие отеков и увеличения печени, хрипов в легких, патологических тонов в сердце.
Для подтверждения систолической или диастолической дисфункции врачи назначают лабораторные и инструментальные методы диагностики:
- Исследование крови на натрийуретические пептиды. Это биологические маркеры ХСН. Нужны для контроля лечения. Нормальный уровень натрийуретических пептидов у нелеченных пациентов практически исключает поражение сердца.
- Всем пациентам при подозрении на СН проводят клинический анализ крови с подсчетом тромбоцитов, определение сахара крови и гликированного гемоглобина (определяет среднее значение сахара крови за последние 3 месяца), общий анализ мочи, креатинин крови, скорость клубочковой фильтрации, показатели работы печени (билирубин, АСТ, АЛТ, ЩФ, ГГТ), исследование липидограммы (уровень холестерина, триглицеридов, липопротеидов), натрия и калия крови, общего белка, гормонов щитовидной железы (ТТГ, Т3 и Т4), трансферрина крови (для диагностики скрытых анемий).
- Эхокардиография — ультразвуковой метод диагностики сердца, который позволяет определить толщину миокарда и объем камер сердца, характеристику всех клапанов, состояние межпредсердной перегородки, давление в легочной артерии, сократительную способность миокарда с определением фракции выброса желудочков.
- ЭКГ (электрокардиограмма) — исследование электрических потенциалов работы сердца в 12 отведениях. При этом оценивается частота сердечных сокращений, правильность ритма, наличие нарушений проводимости сердца в виде блокад, ишемии миокарда, гипертрофии левого желудочка, свежие и рубцовые изменения при инфарктах. При нормальной ЭКГ диагноз ХСН маловероятен.
- Рентгенография грудной клетки. Нужна для выявления увеличения размеров сердца (кардиомегалии) и возможной патологии бронхолегочной системы.
- Коронарография — рентгеноконтрастное исследование коронарных артерий, питающих сердечную мышцу. Проводят при сердечной недостаточности или стенокардии, которые не поддаются лекарственной терапии. Помогает определить степень стенозов коронарных артерий для необходимости дальнейших оперативных вмешательств.
- МРТ сердца и магистральных сосудов. Проводится в сложных диагностических случаях, когда ЭхоКГ недостаточно информативна. Особенная роль МРТ принадлежит диагностике кардиомиопатий и сложных пороков сердца.
Когда записаться к врачу?
Симптомы, возникающие при СН, могут быть разные. Одни из них опасны и требуют вызова скорой помощи, другие выступают поводом для очередного посещения врача или первичного обращения на амбулаторный прием.
Скорую помощь надо вызвать при:
- тяжелой и продолжительной одышке;
- стойкой боли за грудиной, которая не проходит после приема нитроглицерина;
- гипертоническом кризе, который не поддается коррекции таблетками;
- обмороке.
Записаться на прием к врачу необходимо при таких симптомах, как:
- одышка и кашель по ночам, необходимость дополнительных подушек для комфортного сна;
- усиление одышки и ухудшение переносимости физических нагрузок;
- появление перебоев в деятельности сердца, учащение сердцебиений (более 90 в минуту), появление брадикардии;
- нарастание отеков нижних конечностей;
- быстрая прибавка в весе (2 и более килограмм за 3 дня);
- нарастание утомляемости и слабости;
- нарастание кашля, появление сопутствующей ОРВИ.
«Барахлит», «кашляет», «чихает»… Кто виноват?
Существует множество причин развития сердечной недостаточности
Среди них наиболее важное место занимает или недостаточность кровоснабжения сердечной мышцы. Ишемия, в свою очередь, бывает вызвана закупоркой сосудов сердца жироподобными веществами.
Инфаркт также может стать причиной сердечной недостаточности вследствие того, что какая-то часть ткани сердца отмирает и зарубцовывается.
Артериальная гипертония — еще одна распространенная причина развития недостаточности
Сердцу требуется намного больше усилий, чтобы продвигать кровь по спазмированным сосудам, что приводит, в результате, к увеличению его размеров, в частности, левого желудочка. В дальнейшем развивается слабость сердечной мышцы или сердечная недостаточность.
К причинам, влияющим на развитие сердечной недостаточности, относятся и сердечные аритмии (нерегулярные сокращения). Опасным для развития заболевания считается количество ударов более 140 в минуту, т.к. при этом нарушаются процессы наполнения и выброса крови сердцем.
Изменения со стороны клапанов сердца приводят к нарушениям наполнения сердца кровью и также могут явиться причиной развития сердечной недостаточности. Проблема обычно бывает вызвана внутренним инфекционным процессом (эндокардитом) или ревматическим заболеванием.
К факторам риска развития заболеваний сердечно-сосудистой системы, а, в конечном счете — сердечной недостаточности можно также отнести избыточный вес, малоподвижный образ жизни, алкогольную и наркотическую зависимость, гормональные нарушения.
Как лечить?
Если сердечно-легочная недостаточность вошла в острую форму, лечение проводится в стационаре под наблюдением кардиологов. Зачастую пациента определяют в реанимацию. Здесь больной соблюдает полный покой, дышит обогащенным кислородом.
Если обнаружена тромбоэмболия применяют стрептокиназы и актилизы, помогающие растворить тромботическую массу. При использовании данных препаратов в первые два-три часа от начала обострения недуга, можно добиться отличных результатов быстрого выздоровления. В некоторых случаях осуществляется хирургическое вмешательство. Однако, учитывая тяжелое состояние больного, этот метод не всегда уместен.
Если легочно-сердечная недостаточность перешла в хроническую форму, для избегания развития инфекционных заболеваний используют антибиотики, гормоносодержащие препараты.
Одновременно с лечением легочного недуга, проводят терапию, направленную на поддержание сердечной активности. Назначаются диуретики, позволяющие выводить лишнюю жидкость из организма, препараты, стабилизирующие артериальное давление.
Таким образом, сердечно-легочная недостаточность – серьезное заболевание, требующее комплексного подхода в лечении
Кроме медикаментозного поддержания организма, важно, чтобы сам пациент соблюдал все рекомендации кардиологов, придерживался определенной диеты питания, отказался от употребления алкоголя и курения. При первых проявлениях недуга, следует сразу же обращаться за медицинской помощью
В случае обнаружения серьезных заболеваний, большую роль играет своевременно начатое лечение и последующая профилактика.
По подвигу и награда…
Ангиопластика и стентирование артерий
- Стоимость: 100 000 — 250 000 руб.
- Продолжительность: 40 минут
- Госпитализация: 1-2 дня в стационаре
Подробнее
Не скрою, лечение таких больных, помимо опыта, требует немалых сил и времени от врача и большого педантизма в выполнении назначений от пациента. Однако было бы слишком самонадеянно приписывать все успехи в лечении сердечной недостаточности только себе, как лечащему врачу. Огромную роль имеет возможность быстро и точно диагностировать основное заболевание, ставшее причиной сердечной недостаточности. В 50% случаев – это ишемическая болезнь сердца, выявление и лечение которой с помощью и значительно облегчает последующую коррекцию миокардиальной слабости
Не менее важно для успешного лечения выявление самых ранних, так называемых «доклинических» (т.е. до проявления жалоб) форм сердечной недостаточности, что возможно только при применении инструментальных методов исследования: эхокардиографии, Холтер-мониторирования, нагрузочных проб.
Центр эндохирургии и литотрипсии обладает не только самой современной аппаратурой, но и специалистами высокой квалификации, что необходимо для выявления и своевременного лечения сердечной недостаточности
Все эти условия помогают успешно осуществить задачу длительного сохранения активной жизни у одной их самых тяжелых категорий пациентов с болезнями сердца – больных сердечной недостаточностью. Но и награда высока: за последние 5 лет среди 187 моих пациентов с сердечной недостаточностью не было ни одного летального исхода!
Что такое сердечная недостаточность?
Наше сердце подобно насосу, качающему кровь и поставляющему кислород и питательные вещества во все отделы организма. Нарушение способности сердца перекачивать кровь приводит к ее застою и влечет за собой развитие сердечной недостаточности. Плохое снабжение кровью ставит под удар и другие органы и ткани.
По распространенности сердечная недостаточность соперничает с самыми известными инфекционными заболеваниями.
По статистике, во всей Европе сердечной недостаточностью страдают около 28 миллионов человек. В нашей стране число больных этим недугом превышает 9 миллионов (более 25% из них моложе 60 лет)! При этом умирают от него россияне в 10 раз чаще, чем от инфаркта миокарда.
1
Анализы при сердечной недостаточности
2
Анализы при сердечной недостаточности
3
Анализы при сердечной недостаточности
Механизм развития ХСН
Все механизмы формирования ХСН можно разделить на две группы:
- увеличение нагрузки на сердце;
- нарушение способности сердца выполнять свою привычную работу.
Часто эти события представляют собой причинно-следственную связь. Повышение нагрузки становится причиной увеличения интенсивности сокращения сердца, потребности сердечной мышцы в кислороде, а мышечных волокон сердца – в объеме. Чтобы обеспечить движение крови по сосудам малого и большого кругов кровообращения, сердце работает на грани своих возможностей.
Большое значение в формировании систолической ХСН играет систолическая дисфункция — снижение способности сердца эффективно сокращаться. Левый желудочек при этом сокращается недостаточно: кровь попадает в аорту не в полном объеме и частично остается в камере сердца. Это приводит к увеличению камеры сердца во время расслабления органа, нарастанию нагрузки на желудочек и ослаблению сердечной мышцы.
При диастолической ХСН ухудшается кровенаполнение ЛЖ. Это приводит к повышению давления в соответствующем предсердии и застойным явлениям в легких (рис. 1).
Главным звеном патогенеза СН считается нарушение насосной функции сердца с последующими нарушениями кровообращения. Мобилизация компенсаторных возможностей сердца до определенного момента обеспечивает нормализацию кровообращения на ранних стадиях ХСН.
В дальнейшем прогрессировании патологии важную роль играет воздействие специфических биологически активных агентов на ткани организма, а также неадекватный иммунный ответ и развитие хронического системного воспаления. В связи с неэффективным кровообращением нарушаются функции других органов, в том числе почек — развивается хроническая почечная недостаточность.
Скорость ухудшения состояния при ХСН зависит от особенностей организма и времени, в течение которого он сможет компенсировать нарушения сердечной деятельности.