Недостаточность митрального клапана
Содержание:
- Патофизиология
- Профилактика и прогноз при ППС
- Признаки и симптомы
- Симптомы
- Причины
- Причины возникновения недостаточности митрального клапана I степени
- Питание
- Классификация
- Хирургическое лечение недостаточности митрального клапана
- Особенности лечения
- Симптомы Недостаточности митрального клапана:
- Описание
- Лечение Недостаточности митрального клапана:
- Лечение
- Диагностика заболевания
Патофизиология
Патофизиологию МР можно разделить на три фазы болезненного процесса: острая фаза, хроническая компенсированная фаза и хроническая декомпенсированная фаза.
Острая фаза
Острая МР (что может произойти из-за внезапного разрыва сухожильной хорды или сосочковой мышцы) вызывает внезапную перегрузку объемом как левого предсердия, так и левого желудочка. Левый желудочек развивает перегрузку объемом, потому что при каждом сокращении он теперь должен откачивать не только объем крови, который поступает в аорту (прямой сердечный выброс или прямой ударный объем), но также кровь, которая срыгивает в левое предсердие (регургитация). объем). Комбинация прямого ударного объема и объема регургитации известна как общий ударный объем левого желудочка.
В острой стадии ударный объем левого желудочка увеличивается (увеличивается фракция выброса ); это происходит из-за более полного опустошения сердца. Однако по мере прогрессирования объем ЛЖ увеличивается, а сократительная функция ухудшается, что приводит к дисфункциональному ЛЖ и снижению фракции выброса. Увеличение ударного объема объясняется механизмом Франка-Старлинга , в котором повышенная предварительная нагрузка желудочков растягивает миокард так, что сокращения становятся более сильными.
Объем регургитации вызывает перегрузку объемом и перегрузку давлением левого предсердия и левого желудочка. Повышенное давление в левой части сердца может препятствовать оттоку крови из легких через легочные вены и приводить к застою в легких .
С компенсацией
Если MR развивается медленно в течение нескольких месяцев или лет или если острая фаза не может быть купирована с помощью медикаментозной терапии, человек войдет в хроническую компенсированную фазу заболевания. В этой фазе левый желудочек развивает эксцентрическую гипертрофию, чтобы лучше управлять ударным объемом, превышающим нормальный. Эксцентрическая гипертрофия и увеличенный диастолический объем в совокупности увеличивают ударный объем (до уровней, значительно превышающих норму), так что прямой ударный объем (прямой сердечный выброс) приближается к нормальному уровню.
В левом предсердии объемная перегрузка вызывает расширение левого предсердия, что позволяет снизить давление наполнения в левом предсердии. Это улучшает отток из легочных вен, а признаки и симптомы легочной недостаточности уменьшаются.
Эти изменения в левом желудочке и левом предсердии улучшают состояние низкого прямого сердечного выброса и застой в легких, которые возникают в острой фазе заболевания. Люди в хронической компенсированной фазе могут быть бессимптомными и иметь нормальную переносимость физической нагрузки.
Декомпенсированный
Человек может находиться в компенсированной фазе МР в течение многих лет, но в конечном итоге у него разовьется дисфункция левого желудочка, что является признаком хронической декомпенсированной фазы МР. В настоящее время неясно, что заставляет человека вступать в декомпенсированную фазу этого заболевания. Однако декомпенсированная фаза характеризуется перегрузкой кальцием сердечных миоцитов .
В этой фазе миокард желудочков больше не может адекватно сокращаться, чтобы компенсировать объемную перегрузку митральной регургитации, и ударный объем левого желудочка будет уменьшаться. Уменьшение ударного объема вызывает снижение прямого сердечного выброса и увеличение конечного систолического объема. Повышенный конечный систолический объем приводит к увеличению давления наполнения левого желудочка и увеличению легочного венозного застоя. У человека могут снова появиться симптомы застойной сердечной недостаточности.
На этом этапе левый желудочек начинает расширяться. Это вызывает расширение кольца митрального клапана, что может ухудшить степень MR. Расширенный левый желудочек также вызывает увеличение напряжения стенки камеры сердца.
Хотя фракция выброса меньше в хронической фазе декомпенсации, чем в острой фазе или хронической компенсированной фазе, она может оставаться в пределах нормы (т.е.> 50 процентов) и может не снижаться до поздних стадий течения болезни. Снижение фракции выброса у человека с МР и отсутствие других сердечных аномалий должны предупреждать врача о том, что болезнь может находиться в декомпенсированной фазе.
Профилактика и прогноз при ППС
Таких мер профилактики, которые бы на сто процентов спасали бы от приобретенного порока сердца, нет. Но есть ряд мер, которые позволят снизить риск развития пороков сердца. Имеются ввиду следующие:
- своевременная терапия инфекций, вызванных стрептококком (в частности ангины);
- бициллинопрофилактика при факте ревматической атаки;
- прием антибиотиков перед хирургическими и стоматологическими манипуляциями при наличии риска инфекционного эндокардита;
- профилактика сифилиса, сепсиса, ревматизма: санация инфекционных очагов, правильное питание, режим труда и отдыха;
- отказ от вредных привычек;
- наличие умеренной физической нагрузки, доступные физические упражнения;
- закаливание.
Прогноз для жизни и трудоспособности людей с пороками сердца зависит от общего состояния, тренированности человека, физической выносливости. Если отсутствуют симптомы декомпенсации, человек может жить и работать в обычном режиме. Если же развивается недостаточность кровообращения, труд должен быть или облегчен, или прекращен, показано санаторное лечение на специализированных курортах.
Необходимо наблюдаться у кардиолога, чтобы отслеживать динамику процесса и при прогрессировании заболевания вовремя определить показания к кардиохирургическому лечению порока сердца.
Признаки и симптомы
Фонокардиограммы нормальных и аномальных тонов сердца
Митральная регургитация может сохраняться в течение многих лет, прежде чем появятся какие-либо симптомы.
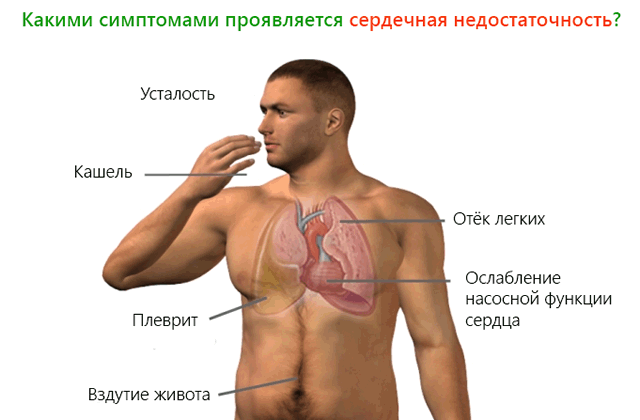
Симптомы, связанные с МР, зависят от того, в какой фазе болезненного процесса находится человек. Лица с острой МР обычно имеют тяжелые симптомы и имеют признаки и симптомы острой декомпенсированной застойной сердечной недостаточности (например, одышка , отек легких , ортопноэ). , пароксизмальная ночная одышка ), а также симптомы кардиогенного шока (т. е. одышка в покое). Сердечно-сосудистый коллапс с шоком ( кардиогенный шок ) может наблюдаться у лиц с острой МР из-за разрыва сосочковой мышцы , разрыва сухожильной хорды или инфекционного эндокардита митрального клапана.
Лица с хронической компенсированной МР могут протекать бессимптомно в течение длительных периодов времени, с нормальной переносимостью физических нагрузок и без признаков сердечной недостаточности. Однако со временем может наступить декомпенсация, и у пациентов может развиться перегрузка объемом ( застойная сердечная недостаточность ). Симптомы перехода в декомпенсированную фазу могут включать усталость, одышку, особенно при физической нагрузке, и отек ног. Также может наблюдаться нарушение сердечного ритма, известное как фибрилляция предсердий .
Результаты клинического обследования зависят от тяжести и продолжительности МР. Митральный компонент первого тона сердца обычно мягкий и с боковым смещением верхушки сердца , часто с приподнятостью . За первым тоном сердца следует пронзительный голосистолический шум на верхушке, иррадиирующий в спину или ключичную область. Его продолжительность, как следует из названия, составляет всю систолу. Громкость шума плохо коррелирует с тяжестью срыгивания. Это может сопровождаться громкой, ощутимой P 2 , рассмотренной лучше , когда лежал на левой стороне. Третий звук сердца обычно слышал.
В острых случаях единственными отличительными признаками могут быть шум и тахикардия .
Пациенты с пролапсом митрального клапана могут иметь голосистолический шум или часто средне-поздний систолический щелчок и поздний систолический шум. Случаи позднего систолического шума регургитации могут быть связаны со значительными гемодинамическими последствиями.
Симптомы
Длительное время митральная недостаточность никак себя не проявляет и не вызывает какого-либо дискомфорта благодаря тому, что успешно компенсируется возможностями сердца. Больные не обращаются к врачу на протяжении нескольких лет, поскольку симптомы отсутствуют. Обнаружить дефект можно при выслушивании по характерным шумам в сердце, возникающим при поступлении крови назад в левое предсердие при сокращении левого желудочка.
При митральной недостаточности левый желудочек постепенно увеличивается в размерах, поскольку вынужден качать больше крови. В итоге усиливается каждое сердечное сокращение, и человек испытывает сердцебиение, особенно в положении лежа на левом боку.
Чтобы вместить лишнюю кровь, поступающую из левого желудочка, левое предсердие увеличивается в размере, начинает неправильно и слишком быстро сокращаться по причине фибрилляции предсердий. Насосная функция сердечной мышцы при митральной недостаточности нарушается в связи с неправильным ритмом. Предсердия не сокращаются, а дрожат. Нарушение кровотока приводит к тромбообразованию. При выраженной регургитации развивается сердечная недостаточность.
Таким образом, можно назвать следующие возможные признаки болезни, которые обычно появляются на поздней стадии недостаточности митрального клапана:
- сердцебиение;
- непродуктивный сухой кашель, который невозможно вылечить;
- отеки ног;
- одышка возникает при нагрузках, а затем и в покое в результате застоя крови в легочных сосудах.
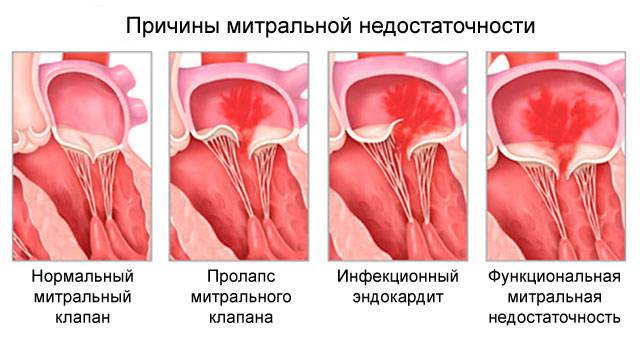
Причины
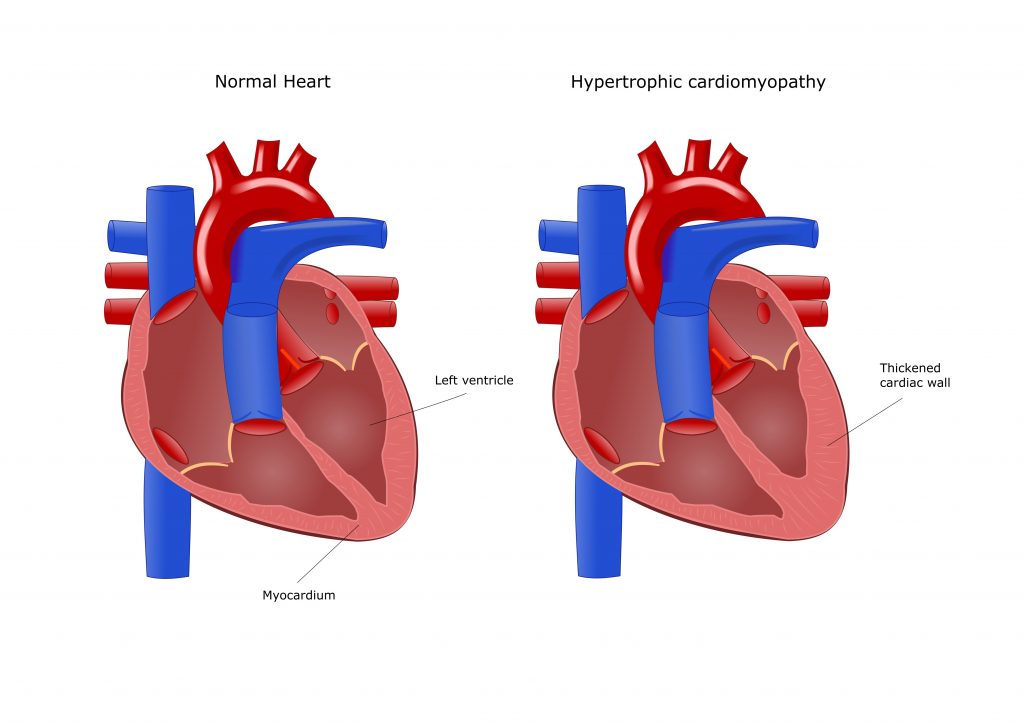
В большинстве случаев гипертрофия левого желудочка становится следствием гипертонической болезни или длительно протекающей артериальной гипертензии, вызванной другими заболеваниями. Она может протекать в двух формах:
- ассиметричная гипертрофия: наблюдается более часто (почти в 50% случаев) и характеризуется утолщением миокарда в нижней, верхней или средней части левого желудочка и перегородки между правым и левым желудочком, при этом толщина миокарда на некоторых участках может достигать 60 мм;
- концентрическая (или симметричная) гипертрофия: наблюдается примерно у 30% больных с данной патологией и характеризуется выраженным изменением левого желудочка, сопровождается уменьшением его объема, нарушением сердечного ритма и диастолической функции желудочка.
Предрасполагающими факторами для увеличения размеров и массы левого желудочка могут становиться:
- врожденные пороки развития сердца: стеноз или коартикация аорты, легочная артезия или гипоплазия левого желудочка, отсутствие сообщения между правым предсердием и желудочком, единственный желудочек сердца, общий аортальный ствол;
- приобретенные пороки сердца: митральная недостаточность, сужение (стеноз) аортального клапана;
- кардиомиопатии;
- ИБС;
- интенсивные и продолжительные физические нагрузки (у спортсменов или людей, профессия которых связана с интенсивными физическими действиями);
- болезнь Фабри;
- атеросклероз;
- ожирение;
- сахарный диабет;
- адинамия;
- резкие интенсивные физические нагрузки;
- апноэ сна (часто наблюдается у женщин и мужчин в постклимактерическом периоде);
- курение, алкоголизм и др.
Формирование гипертрофии левого желудочка вызывается затрудненным или нарушенным оттоком крови из сердца в большой круг кровообращения. Вследствие этого стенки левого желудочка постоянно испытывают дополнительную нагрузку, и адаптирующееся сердце начинает «наращивать свою массу» за счет роста кардиомиоцитов. Коронарные сосуды «не успевают» так же быстро расти вслед за миокардом, и питание сердца становится недостаточным. Также вследствие увеличения массы миокарда в его толще могут образовываться зоны аномальной проводимости и активности, что в свою очередь приводит к развитию аритмий.
В некоторых случаях гипертрофия миокарда наблюдается и у абсолютно здоровых людей (спортсменов или у людей, занимающихся тяжелым физическим трудом). Она вызывается значительными физическими нагрузками, которые приводят к интенсивной работе сердца. В таких случаях физиологическая гипертрофия левого желудочка при соблюдении рационального режима нагрузок, как правило, не переходит в патологическую стадию, но риск развития различных сердечно-сосудистых патологий все же возрастает.
Причины возникновения недостаточности митрального клапана I степени
Митральная патология возникает в случае атеросклероза, ревматизма, туберкулеза, сифилиса, инфекционного миокардита и иных длительных процессов, относящихся к органическим заболеваниям. Функциональную недостаточность вызывает сочетание пороков сердца ( артериальная гипертензия, кардиомегалия, инфаркт), приводящие к расширению фиброзного кольца. Пациентов с врожденной недостаточностью насчитывается 0,6%. С помощью рентгеновского обследования определяется легочная гипертензия и чрезмерное скопление крови в малом круге. Вентрикулография (внутрисердечное исследование) позволяет определить объем заполнения левого желудочка и уровень возврата крови.
Питание
Диагноз «болезнь Барлоу» требует от пациента пересмотра своих привычек и образа жизни. Чтобы избежать чрезмерных нагрузок, необходимо отказаться от злоупотребления алкоголем и кофеином, избегать курения, интенсивных физических перегрузок.
На сердечно-сосудистую систему негативно влияет избыток жиров, соли. При ПМК стоит отказаться или свести к минимуму употребление жирных мясных блюд, магазинных кондитерских изделий, копченостей, маринадов, жирных и острых соусов, закусок с большим содержанием соли. Выбор продуктов при ПМК довольно широк. В организм должно поступать достаточное количество калия и магния, витаминов. Оптимальной является диета, которая включает нежирное мясо, свежие и запеченные овощи, фрукты, растительные масла, рыбу и морепродукты, орехи, молоко и молочные продукты с низкой жирностью, злаки. Вместо сдобы и мучных изделий промышленного производства стоит употреблять хлеб из муки грубого помола.
В качестве десерта подойдет мед, курага, чернослив, изюм, финики. Чай и кофе лучше пить с молоком.
Источником полезного для сердца магния является миндаль, овсяная крупа, кешью, семена тыквы, гречневая крупа. Калий содержится в кураге, изюме, фасоли, семенах тыквы и льна, бананах, картофеле.
Классификация
Выделяют три степени митральной недостаточности в зависимости от того, насколько сильно выражена ригургитация.
- При 1 степени ток крови в левое предсердие незначительный (около 25 %) и наблюдается лишь у клапана. В связи с компенсацией порока пациент нормально себя чувствует, симптомы и жалобы отсутствуют. ЭКГ не показывает никаких изменений, при обследовании обнаруживаются шумы при систоле и слегка расширенные влево границы сердца.
- При 2 степени обратный поток крови достигает середины предсердия, крови забрасывается больше — от 25 до 50 % . Предсердие не может вытолкнуть кровь без повышения давления. Развивается легочная гипертензия. В этот период появляется одышка, частое сердцебиение во время нагрузок и в покое, кашель. На ЭКГ видны изменения в предсердии, при обследовании выявляются систолические шумы и расширение сердечных границ: влево — до 2 см, вверх и вправо — на 0,5 см.
- При 3 степени кровь доходит до задней стенки предсердия и может составлять до 90% систолического объема. Это стадия декомпенсации. Наблюдается гипертрофия левого предсердия, которое не может вытолкнуть все количество крови. Появляются отеки, увеличивается печень, повышается венозное давление. ЭКГ показывает наличие гипертрофии левого желудочка и митрального зубца. Прослушивается выраженный систолический шум, границы сердца значительно расширены.
Хирургическое лечение недостаточности митрального клапана
КЛАСС I
-
1. Пациенты с острой тяжелой митральной недостаточностью (Уровень достоверности: B)
-
2. Пациенты с хронической тяжелой недостаточностью митрального клапана и СН II, III, IV ФК по NYHA, при отсутствии тяжелой дисфункции ЛЖ (тяжелая дисфункция ЛЖ определяется как фракция выброса меньше 30%) и/или КСР больше 55 мм. (Уровень достоверности: B)
-
3. Асимптомные пациенты с хронической тяжелой митральной недостаточностью и легкой, умеренной дисфункцией ЛЖ, фракция выброса 30-60% и/или КСР больше или равно 40 мм. (Уровень достоверности: B)
-
4. Более показана пластика, чем протезирование митрального клапана у большинства пациентов с тяжелой хронической митральной недостаточностью, которым необходима операция, и пациенты должны быть направлены в хирургические центры с большим опытом по восстановлению МК. (Уровень достоверности: C)
КЛАСС IIА
-
1. Показана пластика МК у асимптомных пациентов с тяжелой хронической митральной недостаточностью и нормальной функцией ЛЖ (фракция выброса больше 60% и КСР меньше 40 мм), у которых вероятность хороших результатов пластики клапана больше 90 %. (Уровень достоверности: B)
-
2. Показано вмешательство на МК у асимптомных пациентов с тяжелой хронической митральной недостаточностью с нормальной функцией ЛЖ и пароксизмом фибрилляции предсердий. (Уровень достоверности: C)
-
3. Показано вмешательство на МК у асимптомных пациентов с тяжелой хронической митральной недостаточностью с сохраненной функцией ЛЖ и легочной гипертензией (систолическое давление ЛА больше 50 мм рт.ст. в покое или больше 60 мм рт.ст. при нагрузке). (Уровень достоверности: C)
-
4. Показано вмешательство на МК у пациентов с тяжелой хронической МР*, развившейся в результате первичной патологии митральных структур, симптомами III-IV ФК по NYHA и тяжелой дисфункцией ЛЖ (фракция выброса мене 30% или КСР больше 55 мм), которым больше подходит восстановление МК. (Уровень достоверности: C)
КЛАСС IIБ
- Возможна пластика митрального клапана у пациентов с хронической тяжелой недостаточностью митрального клапана, вследствие тяжелой дисфункции ЛЖ (фракция выброса менее 30%), у кого, несмотря на оптимальную терапию СН, включая бивентрикулярный кардиостимулятор, присутствуют симптомы III-IV ФК по NYHA. (Уровень достоверности: C)
КЛАСС III
-
1. Вмешательство на митральный клапан не показано асимптомным пациентам с митральной недостаточностью и нормальной функцией ЛЖ (фракция выброса более 60% и КСР менее 40 мм), у которых есть существенные сомнения о возможности пластики МК. (Уровень достоверности: C)
-
2. Изолированная операция МК не показана пациентам с легкой или умеренной митральной недостаточностью. (Уровень достоверности: C)
Во многих случаях, тип операции — пластика или протезирование МК важна в выборе времени операции. Хотя тип оперативного вмешательства до операции фактически никогда не определяется, во многих случаях выбор оперативного вмешательства может быть определен заранее. Летальность при плановых операциях по поводу митральной недостаточности после протезирования митрального клапана составляет 2 – 7%, после пластики митрального клапана 1 – 4%. В настоящее время используют три основных метода коррекции митральной недостаточности: пластика клапана, протезирование митрального клапана с частичным или полным сохранением хордального аппарата и протезирование митрального клапана без сохранения хордального аппарата. В большинстве случаев пластика клапана является операцией выбора и должна выполняться всегда, когда это возможно.
Своевременность оперативного вмешательства позволяет добиться хороших результатов хирургической коррекции пороков сердца, уменьшает степень оперативного риска и улучшает отдаленные результаты хирургического лечения.
Особенности лечения
Лечение ПМК зависит от степени выраженности патологии. Какое-либо специальное лечение пролапс митрального клапана 1 степени не требует. Нет ограничений по физической нагрузке. Возможны занятия любым видом спорта, за исключением тяжелой атлетики, силовых тренажеров. Даже от армии пациент не освобождается.
Основное лечение при ПМК 1 степени – здоровый образ жизни, профилактика инфекций, диспансеризация. Но иногда врачи принимают решение о протезировании митрального клапана уже на этой стадии болезни. Такое случается, если причина патологии – аутоиммунные процессы в организме, которые обязательно будут прогрессировать, создавать риск фатальных осложнений. Удовлетворительное состояние пациента в данный отрезок времени позволяет прогнозировать хороший эффект от операции, отсутствие негативных последствий. Затягивание оперативного вмешательства может привести к невозможности его выполнения даже по жизненным показаниям.
ПМК 2 степени сопровождается негативной симптоматикой, требует не просто постоянного наблюдения за больным, но и симптоматического медикаментозного лечения: наличие признаков недостаточности кровообращения, аритмии, синкопальные состояния. Схема терапии строго индивидуальна, является исключительной прерогативой врача. Физические нагрузки не запрещены, но вид и дозировку подбирает врач. От армии освобождения нет, за исключением пролапса МК 2 степени с регургитацией выше 2-ой степени или при наличии аритмии, нарушении проводимости сердца. Спортом можно заниматься, если отсутствуют:
- синкопы;
- нет аритмии (суточный мониторинг);
- отсутствует регургитация (допплерография);
- сохранена сократительная способность сердца (ЭхоКГ);
- не было тромбоэмболий в анамнезе. все показатели системы свертываемости в норме;
- в роду никто не погибал от внезапной остановки сердца на фоне ПМК.
Для профилактики прогрессирования патологии рекомендуют:
- успокоительные средства: настойку пустырника, валерианы, боярышника, Новопассит, Персен;
- митральная недостаточность или аритмия предполагают назначение бета-блокаторов (Дилтиазем, Сотагексал, Бисопролол, Аденозин, Пропанорм, Аллапинин, Амиодарон), антикоагулянтов (Кардиомагнил, Варфарин, Финилин, Гиpyгeн, Гиpyлoг, Apгaтpoбaн), которые купируют загрудинный дискомфорт, учащенное сердцебиение, тревожность.
Показаны при ПМК физиотерапевтические процедуры (электрофорез с бромом, магнием на воротниковую зону), массаж, бальнеотерапия, гирудотерапия, иглоукалывание, акупунктура. Хирургическое вмешательство применяется по тем же показаниям для коррекции клапана или его замены. При планировании небольших оперативных вмешательств обязательна превентивная антибиотикотерапия (удаление зуба, полипы в гайморовых пазухах, миндалины) показаны курсы превентивной антибиотикотерапии.
https://youtube.com/watch?v=nC9rbH7l3qs
ПМК 3 степени характеризуется серьезными структурными нарушениями в сердце, которые вызывают недостаточность МК, стойкую аритмию: расширение полости левого предсердия, утолщение стенок желудочка, нарушения в работе кровеносной системы. Эта степень патологии требует оперативной коррекции клапана, его ушивания или протезирования. Вместо занятий физкультурой, спортом рекомендуются специальные гимнастические упражнения, ЛФК, необходим здоровый, крепкий сон.
Симптоматическое лечение заключается в использовании:
- витаминов группы В, РР, Е, С;
- тахикардия купируется Беталоком, Атенололом, Пропранололом, которые улучшают питание коллагеновых волокон;
- вегетососудистую дистонию лечат адаптогенами (элеутерококк, лимонник, женьшень), витаминно-минеральными комплексами (Магне В6, Магнелис В6, Витрум, ДоппельГерц, Пиковит).
Используют сеансы психотерапии (групповые и индивидуальные), снимающие эмоциональное перенапряжение. Под запретом находится табак, алкоголь, поднятие тяжестей, силовые нагрузки.
Симптомы Недостаточности митрального клапана:
Клиническая симптоматика при недостаточности митрального клапана зависит от степени выраженности клапанного дефекта, вторичных изменений внутрисердечной и центральной гемодинамики, давления в МКК, включения адаптационно-компенсаторных механизмов, состояния сократимости миокарда, активности и остроты проявлений основного заболевания.
В 1-й стадии компенсации порока отсутствуют признаки НМК, дети выполняют все физические нагрузки легко, пульс и артериальное давление в норме, верхушечный толчок обычной силы,
Во 2-й стадии компенсации порока дети могут выполнять ежедневные бытовые нагрузки, но при интенсивной нагрузке у детей наблюдается одышка, тахикардия, боли в сердце, неравномерное сердцебиение, дискомфорт, при выслушивании тон может быть усиленным, наблюдается шумовая характеристика аномалии,
3-я стадия компенсации порока сопровождается левожелудочковой сердечной недостаточностью, гемодинамическими нарушениями, на правые отделы сердца осуществляется повышенная нагрузка, у больных наблюдаются ортопноэ, одышка, усиленное сердцебиение, чувство дискомфорта, бледность кожи.
Описание
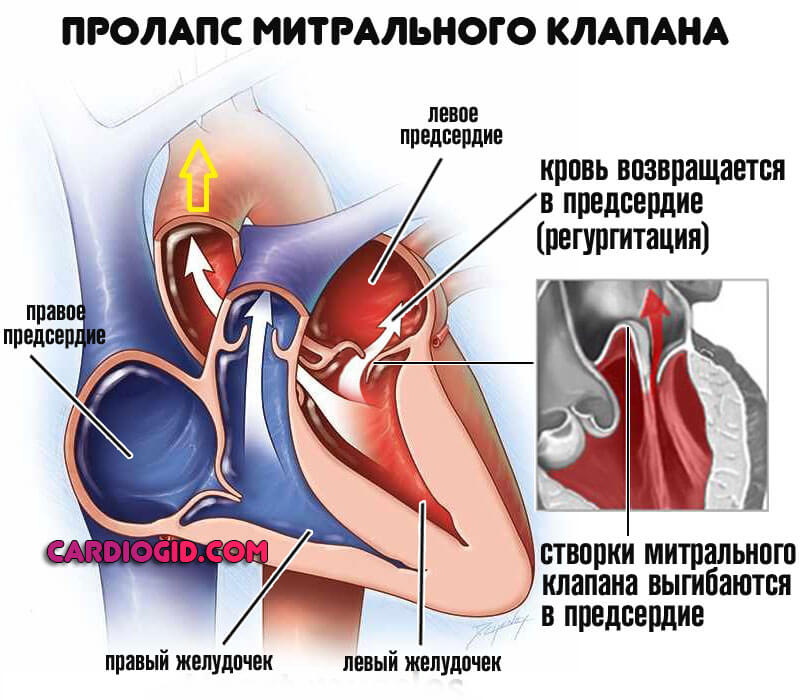
Пролапс митрального клапана — это патология, при которой происходит нарушение работы клапана, находящегося между желудочком сердца и левым предсердием.
При сокращении предсердия клапан раскрывается, благодаря чему кровь может попасть в желудочек. После этого клапан закрывается, желудочек сокращается, и кровь забрасывается в аорту.
В некоторых случаях митральный клапан может прогибать створки в сторону левого предсердия. Обычно это наблюдается при сокращении левого желудочка, и приводит к тому, что небольшой процент крови попадает обратно в предсердие. Исходя из того, какое количество крови забрасывается в предсердие, и судят о степени патологического процесса.
Всего существует 3 стадии пролапса митрального клапана:
- 1 — выдавливание клапана не больше чем на 6 мм;
- 2 — не больше чем на 9 мм;
- 3 — превышает 9 мм.
Пролапс митрального клапана у женщин и мужчин встречается одинаково часто. Существует миф о том, что данному заболеванию больше подвержены люди молодого возраста, однако, в ходе Фремингеймского исследования это мнение было опровергнуто. Наиболее часто патология у пациентов присутствует в легкой форме и никак себя не проявляет. Очень редко пролапс митрального клапана требует тяжелого лечения и хирургического вмешательства. В целом, данная патология не слишком распространена. Согласно статистике она имеется у 2,5% населения планеты.
Существует 2 вида пролапса митрального клапана:
- Первичный — возникает в результате врожденных нарушений в организме. Такая форма заболевания обычно имеет благоприятное течение.
- Вторичный — является следствием приобретенных заболеваний. Отличается тем, что патологический процесс негативно отражается на мышцах и связках, основная роль которых заключается в удержании клапана. Само строение клапана при этом не меняется.
Причины
Причины развития пролапса митрального клапана бывают:
- Врожденные. В данном случае заболевание является следствием генетической мутации. Нередко пролапс митрального клапана передается по наследству. При врожденной форме заболевания в организме нарушается выработка соединительной ткани и изменяется ее структура. Это приводит к тому, что скелет клапанной створки изначально неверно формируется. Кроме того, при врожденной патологии митральный скелет истончается и становится менее прочным.
- Приобретенные:
- нарушение кровоснабжения миокарда;
- воспаление сердечной оболочки;
- некроз некоторых участков сердца;
- кардиомиопатия;
- избыточное отложение кальция в клапанном кольце, приводящее к его уплотнению.
Осложнения пролапса митрального клапана
К наиболее распространенным последствиям пролапса митрального клапана можно отнести:
- недостаточность митрального клапана, которая выражается в недостаточном соединении створок органа. Обычно является результатом отрыва связок, которые удерживают клапан;
- инфекционное поражение оболочки сердца с внутренней стороны;
- Сбои в сердечном ритме, внеочередное сокращение сердца;
- Внезапная смерть — является самым опасным, но и в то же время самым редким осложнением патологии. Обычно она возникает, если пролапс митрального клапана сочетается с другими серьезными заболеваниями сердца.
Профилактика заболевания
Профилактика данной патологии включает в себя:
- регулярное обследование у кардиолога;
- проведение антибактериальной терапии при различных хирургических или стоматологических процедурах (после совета с лечащим врачом);
- своевременное лечение различных заболеваний сердца;
- ведение правильного образа жизни, исключение пагубных привычек.
Лечение Недостаточности митрального клапана:
Лечение недостаточности митрального клапана подразумевает медикаментозную и хирургическую терапию.
Медикаментозная терапия назначается больным, у которых наблюдается мягкая и умеренная регургитация и сердечная недостаточность I–II ФК. В неё входят:
- лечение и профилактика первичного заболевания – ДЗСТ, ревматизм, инфекционный эндокардит;
- лечение и профилактика развития недостаточности кровообращения. Для этого назначаются кардиотоники, ингибиторы АПФ, мочегонные, кардиотрофики, антиоксиданты.
- лечение и профилактика нарушений сердечного ритма при помощи адреноблокаторов (метопролол, соталол, верапамил, сердечные гликозиды), коррекции электролитных нарушений.
- профилактика развития тромбоэмболических осложнений показана при выраженной дилатации левого предсердия (более 35–40 мм) и фибрилляции предсердия.
Хирургическое вмешательство показано:
- на 2–3-й стадиях, когда объем регургитации равняется 40% сердечного выброса;
- в случае недостижения эффекта после сильной терапии антибиотиками и агрессивного течения первичного инфекционного эндокардита;
- если наблюдается выраженная фиброзная деформация, склероз створок и подклапанных структур;
- если имеются признаки значительной систолической дисфункции дилатированного левого желудочка с сердечной недостаточностью III–IV ФК;
- при сердечной недостаточности I–II ФК, но с эпизодами тромбоэмболии в сосуды большого круга кровообращения.
У детей применяют клапаносохраняющие реконструктивные операции. При недостаточности метрального клапана проводят комиссуропластику и декальцинацию створок. Чтобы увеличить подвижность створок, доктора проводят хордопластику при помощи папиллотомии и фенестрации утолщенных и спаянных основных хорд. В случае отрава хорд прибегают к транслокации хорд, а при отрыве головки папиллярной мышцы – фиксируют оторванный участок к сохранившейся головке мышцы, при помощи тефлоновых прокладок.
Также существует метод протезирования хорд при помощи ксеноперикардиальных и синтетических материалов. Ригидность створок можно устранить при помощи вальвулопластики. Метод анулопластики используется для устранения регургитации.
Если метральный клапан деформирован и имеется выраженный фибросклероз проводится протезировании митрального клапана при помощи механических и биопротезов.
По возможности доктора стараются сохранить нативный клапан больного, поскольку это имеет ряд преимуществ:
- нативный клапан влияет на функционирование левого желудочка
- отсутствует риск прогрессированиия тромбоэмбоелии с нативного клапана
- снижается опасность появления наслоения, частота возникновения и тяжесть течения инфекционного эндокардита нативного клапана
- сохраненный нативный клапан повышает качество жизни
Операбельными являются больные с НМК II и III стадии, поскольку ещё сохраняется сократимость сердечной мышцы, отсутствует выраженная легочная гипертензия, нет тяжелых нарушений сердечного ритма и застойной сердечной недостаточности.
Прежде чем проводится операция, больной проходит медикаментозную терапию антибиотиками, а также кардиопротекторную и кардиотоническую терапии.
Отметим, что размер клапана не зависит от возраста ребенка, поскольку левые полости сердца увеличены в 2-3 раза, и размер зависит от велечины и состояния клапана. Поэтому детям могут подходить и протезы по размеру, которые применяются для взрослых.
Лечение
Лечение митральной недостаточности зависит от тяжести порока и от причин возникновения. Лекарственные препараты применяются при фибрилляции предсердий, аритмии, для уменьшения ЧСС. Легкая и умеренная митральная недостаточность требует ограничения эмоциональных и физических нагрузок. Необходим здоровый образ жизни, от курения и употребления алкоголя нужно отказаться.
При выраженной НМК назначают хирургическое лечение. Операция по восстановлению клапана должна проводиться как можно раньше, пока не появились необратимые изменения левого желудочка.
При оперативном лечении недостаточности митрального клапана происходит его восстановление. Данная операция показана, если изменения клапана сердца незначительны. Это может быть пластика кольца, пластика створок, сужение кольца, замещение створок.
Есть и другой вариант — удаление поврежденного клапана и замена его на механический. Клапаносохраняющая операция не всегда может устранить регургитацию, но она позволяет уменьшить ее, а значит, и облегчить симптомы. В результате процесс дальнейшего повреждения сердца приостанавливается. Более эффективным методом считается протезирование. Однако при искусственном клапане есть риск тромбообразования, поэтому пациент вынужден постоянно принимать средства, препятствующие быстрому свертыванию крови. В случае повреждения протеза, необходимо сразу же его заменить.
Диагностика заболевания
- наличие систолического шума в верхней части сердца ( основной признак);
- хорошая слышимость патологического явления в IV межреберье;
- на сонных артериях быстро нарастает пульсовая волна;
- сердечные тоны I ослаблены;
- усиление II тона на легочной артерии;
- возможно появление III тона;
- при пальпации ощущается смещение верхушечного толчка влево и наличие систолического дрожания на сердечной верхушке;
- появление отеков и увеличение массы тела;
- увеличение печени и сдавливание соседних органов ( на поздних стадиях).
Недостаточность митрального клапана 1 степени сопровождается быстрой утомляемостью даже при небольшой физической нагрузке, застойными явлениями в легких, кровохарканием и одышкой, исчезающей в состоянии покоя. Патологию можно определить с помощью эхокардиографии. Заболевание сопровождается утолщением сухожилий и створок митрального клапана, провисанием их стенок на величину менее 5 мм.