Рак печени
Содержание:
- Паразитарные кисты печени
- Диагностика кист
- Лечение кисты печени в домашних условиях
- Методы хирургического лечения
- Традиционные методы лечения непаразитарных кист печени
- К каким докторам обращаться, если у Вас кисту печени
- Как лечить кисту печени?
- M20-M25 Другие поражения суставов[править | править код]
- M20 Приобретенные деформации пальцев рук и ногправить | править код
- M21 Другие приобретенные деформации конечностейправить | править код
- M22 Поражения надколенникаправить | править код
- M23 Внутрисуставные поражения коленаправить | править код
- M24 Другие специфические поражения суставовправить | править код
- M25 Другие поражения суставов, не классифицированные в других рубрикахправить | править код
- M00-M03 Инфекционные артропатии[править | править код]
- Клиническая картина
- Как лечить психосоматические заболевания?
- Симптомы кисты небной миндалины
- Хирургическое вмешательство (вскрытие кисты небной миндалины)
- Предпосылки появления
- Разновидности и классификация
- Диагностика
- Распространенные осложнения
Паразитарные кисты печени
Среди паразитарных кист выделяют эхинококковые и альвеококковые.
Эхинококкоз относят к одному из наиболее тяжёлых паразитарных заболеваний организма человека. Заболевание развивается при внедрении и росте в различных органах личинки ленточного глиста — эхинококка Echinococcus granulosus. Первичным хозяином его являются собаки, волки, шакалы, лисы и др. О географической распространённости заболевания может говорить тот факт, что оно не выявлено только в Антарктиде. Заболеваемость эхинококкозом печени у населения данного региона составляет 1,2 — 1,4 на 100000 населения.
Основной проблемой выявления эхинококкоза остаётся факт длительного бессимптомного течения. Молодое население, страдающее данной патологией, редко обращается к врачу. При сборе анамнеза трудно выявить факт контакта с больным животным в течение последних 5 лет. Нередко пациенты указывают на контакты подобного рода более 10 лет назад, либо вспомнить о них не могут вообще. Размеры кист для пациента при их обнаружении являются неожиданностью, кисты вмещают от 1,5 до 6 л жидкости.
Алвеококкоз печени возникает при паразитировании цестоды Echinococcus multilocularis в личиночной стадии. Эти два указанных вида эхинококка резко отличаются между собой как в морфологическом, биологическом, экологическом, так и в патогенетическом отношении. Поражение Echinococcus multilocularis для европейской части России не характерно.
Современные УЗИ-аппараты, обладающие высокой разрешающей способностью, цветным контрастированием и возможностью трёхмерной реконструкции изображения, позволяют специалистам выявить точное расположение кисты печени.
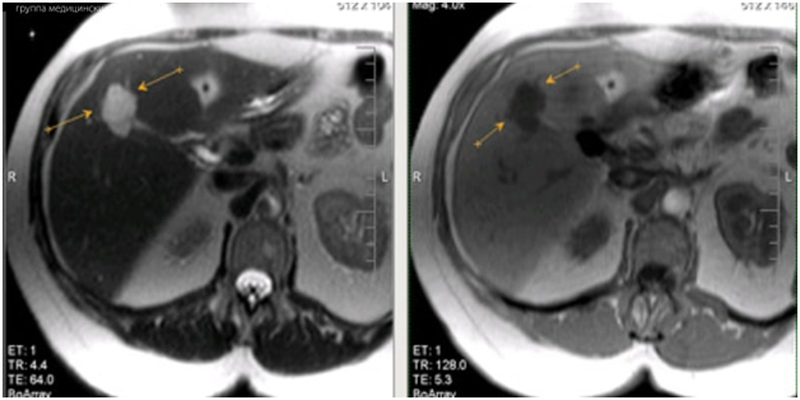
При небольших кистах более информативна магнитно-резонансная томография МРТ (в режиме жёсткой гидрографии), позволяющая выявить описанные выше характеристики паразитарной кисты или компьютерная томография (КТ) на томографах последнего поколения.
Иммунологические методы в диагностике эхинококкоза имеют большое, едва ли не решающее значение. Наиболее информативным является иммунно-ферментный анализ (РИФА, ELIZA). Реакция практически не имеет противопоказаний и применима для выявления эхинококкозов и рецидивов заболевания посредством их неоднократного проведения. При одновременном использовании нескольких иммунологических тестов диагностическая эффективность их составляет более 80%.
Диагностика кист
Для выявления кисты гайморовой пазухи диагностика должна проводиться хорошими специалистами в медицинском учреждении. Чтобы диагностика кисты гайморовой пазухи была наиболее точной, в медицинском центре CONSILIUM MEDICAL проводятся следующие исследования:
- Составление анамнеза болезни.
- Магнитно-резонансная томография.
- Риноскопия.
- Рентгеновские снимки.
- Компьютерная томография.
- Диагностическая пункция, проводимая под местным наркозом.
- Лабораторные анализы носовой слизи.
- Общий анализ крови.
В трудных случаях диагностика кисты гайморовой пазухи потребует осуществления диагностического зондирования. Для выявления наличия злокачественных клеток проводится пункция и биопсия тканей кисты.
Лечение кисты печени в домашних условиях
В домашних условиях лечение кисты печени не проводиться. В послеоперационном периоде рекомендовано на протяжении полугода соблюдать строгую диету, а потом придерживаться щадящей диеты в течение жизни. Первое время после операции следует избегать тяжелых физических нагрузок. Рекомендуется обязательно проведение УЗИ каждые полгода, а затем не реже чем один раз в год.
Образование кист печени в ряде случаев, как и развившийся поликистоз, оценивается медиками без неблагоприятного прогноза, болезнь обычно не уменьшает продолжительности жизни. У больных с массивным и распространенным процессом, при котором происходят замещение и дегенерация большей части паренхимы печени, рискует развиться печеночная недостаточность.
При сочетанном поликистозе печени и почек прогноз обычно определяется тяжестью поражения почек, а скончаться больные могут от явлений почечной недостаточности.
Методы хирургического лечения
Подход «старой школы» — удалять матку у всех женщин с миомой — в настоящее время отвергнут. Гистерэктомия — крайняя мера, к ней прибегают только в самых тяжелых случаях, когда невозможны другие вмешательства. Матка выполняет в организме женщины важные функции, её всегда нужно стараться сохранить.
Более щадящая операция — миомэктомия, когда удаляют только миому. Это вмешательство можно выполнить разными способами.
Лапаротомическая операция (открытым способом, через разрез)
Вмешательство выполняют через горизонтальный разрез в нижней части живота, по линии бикини, или через вертикальный разрез по срединной линии. Операцию проводят под наркозом.
Этот вариант удаления миомы матки наиболее прост, не требует специального оборудования, но после него на стенке органа остается большой рубец, формируются спайки, которые могут привести к бесплодию. Если женщина в будущем захочет родить ребенка, скорее всего, придется выполнять кесарево сечение.
В некоторых случаях лапаротомическую миомэктомию можно выполнить через небольшой 5-сантиметровый разрез. При этом после удаления узла быстрее происходит заживление тканей, сокращается период восстановления.
Лапароскопическая операция (через проколы)
Удаление миомы матки лапароскопическим способом проводится без разрезов. В стенке брюшной полости делают четыре или пять проколов: один возле пупка, остальные — в нижней части живота. Через них вводят лапароскоп (инструмент с видеокамерой) и специальные хирургические инструменты. Для того чтобы улучшить визуализацию и создать свободное пространство для работы, в брюшную полость вводят углекислый газ. Во время операции женщина находится под наркозом.
После лапароскопических операций не остается больших рубцов, ниже риск образования спаек. Но таким способом могут быть удалены не все миомы.
В настоящее время выполняют робот-ассистированные лапароскопические удаления миомы матки с применением установок Da Vinci. Все манипуляции выполняют «руки» робота, а хирург управляет ими с помощью пульта, наблюдая за процессом на экране.
Гистероскопическая операция
Этот тип удаления узлов проводят без разрезов на коже. В полость матки через влагалище вводят специальный инструмент — гистероскопический резектоскоп. Его рабочая часть — проволочная петля, на которую подают электрический ток. Она рассекает и прижигает ткани, благодаря чему останавливается кровотечение. Процедуру проводят под общим наркозом. Нередко во время гистероскопического удаления узлов одновременно выполняют лапароскопию: она нужна для контроля, чтобы не вскрыть полость матки.
После гистероскопического удаления миомы матки не остается разрезов на коже, быстро происходит восстановление. Но возможны осложнения: перфорация (прокол) стенки матки, образование рубцов в её полости, кровотечение. Во время вмешательства матку заполняют жидкостью, и если эта жидкость в большом количестве всасывается в кровеносные сосуды, развивается «водная интоксикация» (ТУР-синдром).
Традиционные методы лечения непаразитарных кист печени
Размер и локализация кист печени являются определяющими параметрами для выбора способа хирургического лечения. Выявленные бессимптомные маленькие кисты печени стабильных размеров подлежат наблюдению в динамике, кроме тех случаев, когда они локализуются в области ворот печени и создают билиарный стаз.
Наиболее радикальным методом хирургического лечения является резекция печени. Однако, риск резекции органа достаточно высок и, по сравнению с лечебной необходимостью, является оправданным только при наличии многокамерной цистаденомы или при огромных кистах, обладающих потенциально высокой степенью озлокачествления.
Ведущее значение в хирургии кист печени принадлежит органосохраняющим операциям. В их числе следует назвать частичную резекцию стенки кисты или вскрытие кисты с дренированием оставшейся полости.
Фенестрация кист технически проста, дает значительно меньше осложнений, позволяет сохранять ткань печени, создает эффективную декомпрессию и дренаж кист, лежащих в глубине паренхимы органа. Суть метода заключается во вскрытии полости образования, эвакуации содержимого, удалении части стенки и коагуляции оставшейся части. Как правило выполняют при тотальном поликистозе. Также при поликистозе можно использовать чрескожную пункцию и склерозирование быстро растущих кист.
К каким докторам обращаться, если у Вас кисту печени
- Гастроэнтеролог
- Гепатолог
- Хирург
Поликистоз печени следует заподозрить у людей старше 30 лет при значительно увеличенной печени с узловатой поверхностью, хоть и без явных признаков нарушения функции. Обнаружение пальпируемой опухоли, смещающейся при дыхании вместе с печенью, является важным симптомом кисты этого органа.
Важную информацию дают эхолокация печени и компьютерная томография. Радиоизотопное сканирование в значительной степени заменено другими методами визуализации. Эхолокационное исследование позволяет осуществлять диагностику уже в детском возрасте. С помощью КТ с контрастированием и МРТ проводится дифференциальная диагностика с опухолями печени.
Для исключения эхинококкоза используют серологические реакции.
Окончательно диагноз подтверждается при лапароскопии или во время оперативного вмешательства.
Как лечить кисту печени?
Лечение кисты печени зависит от ее размера. При кисте менее 3 см, показано только диспансерное наблюдение с регулярным проведением УЗИ-диагностики.
В большинстве случаев при лечении кисты печени необходимости в специальной терапии нет.
Решение об экстренном оперативном лечении принимается в случаях:
- перфорация (или разрыв) кисты,
- нагноение кисты,
- интенсивный рост или большой размер кисты,
- постоянные боли,
- расположение кисты.
Операции могут быть открытыми с иссечением не только кисты, но и прилежащих пораженных тканей. Лапароскопическая операция проводится, когда киста изолирована. Обычно при хирургическом вмешательстве проводят:
- вскрытия и опорожнение кисты с ее последующим дренированием,
- вылущивание кисты,
- марсупиализацию,
- резекцию пораженной части печени.
Выбор операции определяется видом кисты, осложнениями, топографическими взаимоотношениями кисты и печени, состоянием больного. В некоторых случаях при множественных мелких и крупных кистах производят их опорожнение с последующей оментогепатопексией.
Особого медикаментозного лечения кисты не существует, может быть показана симптоматическая терапия, например назначение обезболивающих средств при выраженном болевом синдроме. При паразитарных кистах назначают противогельминтные препараты. При развитии портальной гипертензии вследствие операции показано наложение шунтов.
M20-M25 Другие поражения суставов[править | править код]
M20 Приобретенные деформации пальцев рук и ногправить | править код
- M20.0 Деформация пальцев
- M20.1 Наружное искривление большого пальца hallus valgus приобретенное
- M20.1 Ригидный большой палец стопы
- M20.3 Другие деформации большого пальца стопы приобретенные
- M20.4 Другие молоткообразные пальцы стопы приобретенные
- M20.5 Другие деформации пальца цев стопы приобретенные
- M20.6 Приобретенные деформации пальца цев стопы неуточненные
M21 Другие приобретенные деформации конечностейправить | править код
- M21.0 Вальгусная деформация, не классифицированная в других рубриках
- M21.1 Варусная деформация, не классифицированная в других рубриках
- M21.1 Сгибательная деформация
- M21.3 Свисание стопы или кисти приобретенное
- M21.4 Плоская стопа приобретенная
- M21.5 Приобретенная когтеобразная кисть, косорукость, полая стопа с высоким сводом и искривленная стопа косолапость
- M21.6 Другие приобретенные деформации лодыжки и стопы
- M21.7 Разная длина конечностей приобретенная
- M21.8 Другие уточненные приобретенные деформации конечностей
- M21.9 Приобретенная деформация конечностей неуточненная
M22 Поражения надколенникаправить | править код
- M22.0 Привычный вывих надколенника
- M22.1 Привычный подвывих надколенника
- M22.1 Нарушения между надколенником и бедренной костью
- M22.3 Другие поражения надколенника
- M22.4 Хондромаляция надколенника
- M22.8 Другие поражения надколенника
- M22.9 Поражение надколенника неуточненное
M23 Внутрисуставные поражения коленаправить | править код
- M23.0 Кистозный мениск
- M23.1 Дисковидный мениск врожденный
- M23.1 Поражение мениска в результате старого разрыва или травмы
- M23.3 Другие поражения мениска
- M23.4 Свободное тело в коленном суставе
- M23.5 Хроническая нестабильность коленного сустава
- M23.6 Другие спонтанные разрывы связки ок колена
- M23.8 Другие внутренние поражения колена
- M23.9 Внутреннее поражение коленного сустава неуточненное
M24 Другие специфические поражения суставовправить | править код
- M24.0 Свободное тело в суставе
- M24.1 Другие нарушения суставного хряща
- M24.1 Поражение связок
- M24.3 Патологическое смещение и подвывих сустава, не классифицированное в других рубриках
- M24.4 Повторяющиеся вывихи и подвывихи сустава
- M24.5 Контрактура сустава
- M24.6 Анкилоз сустава
- M24.7 Протрузия вертлужной впадины
- M24.8 Другие уточненные поражения суставов, не классифицированные в других рубриках
- M24.9 Поражение сустава неуточненное
M25 Другие поражения суставов, не классифицированные в других рубрикахправить | править код
- M25.0 Гемартроз
- M25.1 Фистула сустава
- M25.1 Болтающийся сустав
- M25.3 Другая нестабильность сустава
- M25.4 Выпот в суставе
- M25.5 Боль в суставе
- M25.6 Тугоподвижность сустава, не классифицированная в других рубриках
- M25.7 Остеофит
- M25.8 Другие уточненные болезни суставов
- M25.9 Болезнь сустава неуточненная
M00-M03 Инфекционные артропатии[править | править код]
M00 Пиогенный артритправить | править код
- M00.0 Стафилококковый артрит и полиартрит
- M00.1 Пневмококковый артрит и полиартрит
- M00.1 Другие стрептококковые артриты и полиартриты
- M00.8 Артриты и полиартриты, вызванные другими уточненными бактериальными возбудителями
- M00.9 Пиогенный артрит неуточненный
M02 Реактивные артропатииправить | править код
- M02.0 Артропатия, сопровождающая кишечный шунт
- M02.1 Постдизентерийная артропатия
- M02.1 Постиммунизационная артропатия
- M02.3 Болезнь Рейтера
- M02.8 Другие реактивные артропатии
- M02.9 Реактивная артропатия неуточненная
Клиническая картина
Клинически кисты печени размером до 3 см никак себя не проявляют и являются случайной находкой на УЗИ (Ультразвуковое исследование — неинвазивное исследование организма человека или животного с помощью ультразвуковых волн). При кистах огромных размеров появляются боли (переживание, связанное с истинным или потенциальным повреждением ткани) в правом подреберье без связи с физической перегрузкой, приемом еды. При нарушении оттока желчи возникает синдром (совокупность симптомов с общим патогенезом) желтухи. Более небезопасными отягощениями являются разрыв кисты с мощным кровотечением, при разрыве паразитической кисты наступает инфекционно-токсический шок, нагноение кисты.
Как лечить психосоматические заболевания?
Ведущую роль в терапии заболеваний данной группы должны занимать соматологии
Не менее важной является психотерапия, причем она должна осуществляться как в момент лечения, так и в период реабилитации.. Проведение личностно-ориентированный психотерапии в сочетании с точным определением характера личности являются важнейшим моментом профилактики заболеваний психосоматической направленности
Заниматься этим должен доктор-психотерапевт. Семейные психологи должны проводить автогенные тренировки, цель которых – обучение релаксации или мобилизации при мощных стрессах. Данный навык психической саморегуляции является для пациентов крайне полезным.
Проведение личностно-ориентированный психотерапии в сочетании с точным определением характера личности являются важнейшим моментом профилактики заболеваний психосоматической направленности. Заниматься этим должен доктор-психотерапевт. Семейные психологи должны проводить автогенные тренировки, цель которых – обучение релаксации или мобилизации при мощных стрессах. Данный навык психической саморегуляции является для пациентов крайне полезным.
Когда пациенты подвержены заболеваниям, выраженными функциональными соматическими расстройствами, терапией занимается психиатр. В качестве методики лечения наиболее предпочтительными являются психофармакотерапия и психотерапия.
Симптомы кисты небной миндалины
Кисту малого размера можно не заметить самостоятельно, в основном она не вызывает никакого дискомфорта. Часто это случайная находка врача оториноларинголога на профилактическом осмотре или при лечении другой патологии. Ощущения дискомфорта становятся явными, когда киста на миндалине становится крупнее от 0,5-0,7 см и более.
Чаще всего причиной возникновения кисты небной миндалины является хроническая инфекциям. В большинстве случаев она возникает на фоне хронического тонзиллита. В связи с этим частым и первым симптомом бывает неприятный запах из ротовой полости. Однако возможны и другие признаки кисты миндалины:
- ощущение инородного тела в горле, чувство комка, покалывания в горле;
- першение;
- болевые ощущения при глотании;
- изменение голоса;
- попадание воды или еды в нос.
Хирургическое вмешательство (вскрытие кисты небной миндалины)
В случае, когда медикаментозное лечение безрезультатно или когда у пациента возникают явные, постоянно беспокоящие симптомы, врач рекомендуют хирургическое вмешательство, что помогает предотвратить возникновение рецидивов в будущем.
Перед вскрытием кисты врач оториноларинголог проводит местную аппликационную (орошение, смазывание) анестезию, вскрывает кисту с помощью скальпеля и эвакуирует содержимое. После вмешательства врач обрабатывает место локализации процесса антибактериальными препаратами и назначает антисептическую терапию.
При необходимости по завершению вмешательства врач оториноларинголог может взять содержимое кисты на анализ или материал на гистологическое исследование.
Если возникает повторные кистозные образования, возникает повторного наполнения кисты содержимым, то наиболее эффективным методом считается оперативное вмешательство т. е. полное удаление кисты с её оболочками.
Предпосылки появления
Предпосылки появления кист печени до конца не исследованы. Принятая теория говорит, что в связи с неведомыми факторами в процессе внутриутробного развития некие сформировавшиеся внутридольковые и междольковые желчные ходы не врубаются в общее билиарное дерево, а остаются обособленными. Эпителий (слой клеток, выстилающий поверхность (эпидермис) и полости тела, а также слизистые оболочки внутренних органов, пищевого тракта, дыхательной системы, мочеполовые пути) желчных ходов производит секрет, который, оказавшись в замкнутом пространстве, начинает растягивать стены протока, формируя круглое образование — кисту.
Некие исследователи считают, что этот процесс быть может связан с внутриутробным воспалением желчных ходов (предпосылки которого также остаются неведомыми). Остальные считают, что на формирование кист оказывают воздействие препараты эстрогенов, в том числе гормональные (Гормоны — биологически активные вещества органической природы) контрацептивы.
Разновидности и классификация
Киста – это общее понятие для нескольких разных форм новообразования. В первую очередь кисты делятся на врожденные и приобретенные. Врожденные образования также называют «истинными», их стенки выстланы эпителиальными клетками. Они бывают разного размера, иногда многокамерные. Могут никак не проявляться, нередко их диагностируют случайно при обследовании. Приобретенные кисты называют «ложными».
Кисты бывают множественные и одиночные. Отличают не по количеству одиночных образований, а по количеству ограниченных стенкой полостей. Состояние, при котором наблюдается множество одиночных кист в одном сегменте печени, называется поликистозом.
В связи с тем, что при паразитарных инвазиях формируются кисты, важно дифференцировать патологию, вызванную эхинококком или простейшими. Дифференциация проводится только по наличию или отсутствию признаков эхинококкоза
Лечение паразитарного заболевания специфическое и направлено в первую очередь на устранение заражения и на предотвращение размножения паразита.
Диагностика
Чаще всего патологию обнаруживают при выполнении ультразвуковой диагностики органов брюшной полости.
Подобное заболевание нередко является одним из симптомов эхинококкоза или абсцесса, желчнокаменной болезни. При подтверждении одного из диагнозов сначала проводят лечение основного заболевания и лишь при положительной динамике – оперативное удаление образования.
Для уточнения диагноза гепатологом или гастроэнтерологом может назначаться УЗИ, компьютерная или магнитно-резонансная томография, сцинтиграфия пораженного органа, ангиография чревного ствола, серологическое исследование крови для исключения/подтверждения паразитарной этиологии, биопсия.
Распространенные осложнения
Аваскулярная киста печени лишена кровоснабжения, отличительно раковых опухолей. Они не перерождаются, но несут другие риски для здоровья:
- нарушение пищеварения
- воспаление ЖКТ
- печеночная недостаточность
- инфицирование
При отсутствии лечения, страдают органы пищеварения. Присоединяются новые заболевания: гастрит, панкреатит, цирроз, энтероколит, ЖКБ.
Инфекционная киста печени нагнаивается, вызывает некроз тканей. Ее разрыв осложняется септическим воспалением брюшной полости ― перитонитом.
Застой и сгущение желчи ведет к появлению конкрементов. Камни перекрывают протоки, растягивают стенки. Перфорация может закончиться летально.
Солитарная киста на ножке имеет сосуды, поэтому при ее перекруте возникает острая ишемия. Отмирание тканей сопровождается гнойно-септическим процессом.