Альвеолярный эхинококкоз: причины, симптомы, диагностика, лечение
Содержание:
- Что такое Эхинококкоз печени —
- Клиническая картина
- К каким докторам следует обращаться если у Вас Эхинококкоз печени:
- Этиология
- Лечение Эхинококкоза легких:
- Лечение эхинококковой кисты под УЗИ контролем
- Патологическая анатомия
- Этиология, патогенез и патологическая анатомия
- Online-консультации врачей
- Патогенез (что происходит?) во время Эхинококкоза печени:
- Что такое Эхинококкоз —
- Другие заболевания из группы Инфекционные и паразитарные болезни:
Что такое Эхинококкоз печени —
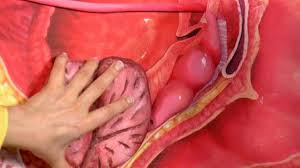
Эхинококкоз печени (echinococcosis hepatis) — гельминтоз человека, вызываемый внедрением и развитием в печени личинок ленточных червей Echinococcus granulosus и E. (Alveococcus) multilocularis.
Эхинококкоз печени встречается в двух разновидностях — пузырный и альвеолярный (многокамерный). В России и странах ближнего зарубежья эхинококкоз распространен главным образом в Средней Азии, Казахстане, Грузии, Крыму, Сибири (Новосибирская, Омская, Томская области), Якутии.
Пузырный (однокамерный, кистевидный, гидатидозный) эхинококкоз примерно в половине случаев протекает с поражением печени, причем киста чаще локализуется в правой доле, изредка наблюдается несколько кист. Болезнетворное влияние эхинококка на организм определяется механическим давлением эхинококковой кисты па печень и соседние органы, а также токсическим и сенсибилизирующим воздействием паразита.
Клиническая картина
Альвеококкоз в первые месяцы и даже годы протекает почти бессимптомно. Первый признак заболевания — увеличение печени. Больные чувствуют себя удовлетворительно и часто никаких жалоб не предъявляют. Позже возникает чувство давления в правом подреберье или эпигастрии, а затем тяжесть и тупая ноющая боль. К этому времени удается прощупать очень плотную («железную» — Н. М. Любимов) печень с неровной поверхностью. При пальпации болезненность отсутствует или бывает незначительной. Истощения, желтухи, увеличения селезенки и асцита в этом периоде не бывает. Через несколько лет печень еще больше увеличивается, становится бугристой и болезненной, у больных появляется слабость, снижается аппетит и наблюдается похудание, в дальнейшем развивается желтуха и очень редко асцит. Однако довольно часто, несмотря на давность процесса, выраженные общие расстройства у больных отсутствуют.
Из осложнений наблюдаются перигепатит, прорастание паразитарной «опухоли» в соседние органы и ткани, распад в паразитарных узлах. Метастазы преимущественно в легких и мозге. Наблюдалось прорастание паразитарной «опухоли» в желчный пузырь, печеночно-двенадцатиперстную связку, сальник, переднюю брюшную стенку, диафрагму, легкое, перикард, сердце, селезенку, поджелудочную железу, правый надпочечник и почку, в забрюшинную клетчатку, нижнюю полую вену и позвоночник. Прорастание в ворота печени или сдавление их сопровождается желтухой.
При распаде в центре паразитарной опухоли нередко наблюдается секвестрация, а иногда профузное кровотечение в полость распада. Может произойти прорыв в свободную брюшную полость, реже через диафрагму в полость плевры, а при спаянии с тканью легкого — в бронх, что приводит к образованию желчно-бронхиального свища.
Диагноз ставится обычно в поздней стадии заболевания. Врачам, знакомым с этим видом патологии и знающим места природной очаговости альвеококкоза, удается поставить диагноз и в ранней стадии заболевания.
Альвеококкоз печени необходимо дифференцировать с гидатидным эхинококковом, циррозом и новообразованиями печени. Трудно отличить альвеококкоз от гидатидного эхинококкоза, так как все симптомы и лабораторные тесты, характерные для последнего (реакции Касони и гемагглютннации с латексом, эозинофилия и другое), могут быть при обоих заболеваниях. Пробная пункция категорически запрещается при малейшем подозрении на гидатидный эхинококкоз. При дифференциальной диагностике альвеококкоза следует помнить, что симптом «железной плотности» Любимова ненадежен, так как подобная плотность может иметь место при обызвествившейся эхинококковой кисте.
Установить диагноз помогает знание особенностей эндемического очага. Легче дифференцировать альвеококкоз с циррозом, при котором, как правило, рано нарушаются функции печени, отсутствует эозинофилия, а реакция Касони и реакция гемагглютинации с латексом отрицательные. При дифференциации со злокачественными новообразованиями следует учитывать анамнез, а также то, что при альвеококкозе печень значительно плотнее, отсутствует кахексия, а специфические реакции дают положительный результат.
Для своевременного хирургического лечения альвеококкоза необходим правильный диагноз и уточнение локализации паразитарных узлов, их величины и так далее. Для этого применяют перитонеоскопию (см.), гепатографию (см.), спленопортографию (см.), вазографию печени, сканирование с помощью радиоактивных изотопов. Иногда на обзорных рентгенограммах можно увидеть мелкие очаги обызвествления — «известковые брызги».
Первичные внепеченочные локализации альвеококкоза исключительно редки. Встречающиеся в литературе описания их не достоверны, так как в большинстве случаев не было исключено первичное поражение печени при ревизии этого органа или на секции. Все описанные первичные поражения легких, мозга, позвонков, грудной клетки и другое являлись или метастазами (легкие, мозг), или прорастанием нераспознанного альвеококкоза печени. Достоверно описан альвеококкоз забрюшинных лимфатических узлов Е. Б. Оречкиной (1961).
К каким докторам следует обращаться если у Вас Эхинококкоз печени:
Хирург
Гепатолог
Инфекционист
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эхинококкоза печени, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Этиология
Карликовый цепень (натуральная величина от 0,5 до 5 мм): 1—общий вид гельминтов; 2— головка; 3 — венец крючьев.
Возбудитель — карликовый цепень, Hymenolepis nana (Siebold, 1852; Blanchard, 1891). Относится к типу плоских червей, классу ленточных червей (см. Плоские черви). Это мелкая цестода от 0,5 до 5 см длиной (рис.) Ее лентовидное тело состоит из головки (сколекса), шейки и стробилы. Последняя состоит из 160—1000 следующих друг за другом члеников (проглоттид). Овоидный сколекс (диам. 0,25— 0,32 мм) снабжен четырьмя полусферическими присосками и подвижным хоботком, вооруженным венцом из 25—30 крючьев. От шейки постоянно отрастают новые членики.
Кутикула цестоды снабжена микро-ворсинками и осуществляет функций всасывания и пищеварения. Паразит имеет сложно устроенную выделительную систему. Нервная система состоит из парного мозгового узла, от к-рого отходит 10 стволов, проходящих через все членики и содержащих двигательные и чувствительные волокна. Половая система в каждом членике самостоятельная, построена по гермафродитному типу. Сформировавшиеся яйца скапливаются в матке. Зрелое яйцо имеет эллипсоидную форму, редко — шаровидную. Размеры яйца от 0,040 до 0,050 мм. В выделившихся в просвет кишки яйцах содержится инвазионная личинка (онкосфера), к-рая может здесь же, в кишечнике, освободиться от оболочек яйца и внедриться в ворсинки тонкой кишки. При этом возникает внутрикишечная аутосуперинвазия. Внутритканевая стадия карликового цепня называется цистицеркоидом, который через 4—7 сут. достигает инвазионной стадии, называемой ларвоцистой. Срок развития паразита от внедрения онкосферы в ткани кишки до начала выделения яиц колеблется от 10 до 36 сут., иногда и больше. Длительность жизни одной генерации карликового цепня в большинстве случаев 1—2 мес., но иногда, по-видимому, до 8—12 мес.
Возбудитель может проходить все стадии развития в организме человека, мыши или крысы. Личиночная стадия может протекать также в теле некоторых насекомых — промежуточных хозяев (мучных хрущаков, некоторых видов блох и др.)- У мышей и крыс паразитирует карликовый цепень, неотличимый по морфол, признакам от человеческого штамма. Возможно перекрестное заражение Г. человека и грызунов. В связи с нек-рыми биол, различиями этих штаммов карликового цепня выделяют экол. расы гельминта: человеческую (H. nana var. hominis), крысиную (H. nana var. rattus) и мышиную (H. папа var. muris).
Лечение Эхинококкоза легких:
Лечение эхинококкоза легких только хирургическое. Оптимальной операцией, к выполнению которой следует стремиться во всех случаях, является “идеальная эхинококкэктомия” — это удаление, вылущивание из фиброзной капсулы паразита в хитиновой оболочке, не нарушая ее целостности (без вскрытия пузыря).
Традиционно применяют комбинированное лечение, которое включает операцию с проведением повторных курсов лечения гермицидами. При диссеминированных поражениях одного или нескольких органов и размерах кист до 3 см. получены обнадеживающие результаты при проведении химиотерапии без операции. Наибольшее применение получили препараты карбоматимидазола (альбендазол, эсказол, зентель). Препараты назначают в дозах 10-50 мг. на 1 кг. массы тела в сутки. Курс лечения длительностью 3 нед с повторением через 4 нед необходимо начинать в ранние сроки после операции. При проведении химиотерапии необходим контроль функций печени, красного и белого кровяных ростков.
Для оперативного удаления эхинококковых кист применяют различные методики.
• Эхинококкэктомия. После торакотомии кисту пунктируют толстой иглой, отсасывают содержимое. При отсутствии бронхиальных свищей в полость кисты водят такой же объем 80 % водного раствора глицерина с экспозицией 5 мин. В некоторых клиниках вместо глицерина вводят 20-30 % раствор натрия хлорида с экспозицией 25-30 мин. При наличии бронхиального свища обработку кисты производят после ее вскрытия тампонами, обильно смоченными раствором глицерина. После вскрытия кисты удаляют хитиновую оболочку. Полость обрабатывают 76 % спиртом или раствором глицерина, тщательно осматривают изнутри. При обнаружении открывающихся в нее бронхиальных свищей их отверстия ушивают. Затем иссекают избыток фиброзной капсулы и ушивают образовавшуюся полость, вворачивая края оставшейся оболочки в полость кисты (капитонаж). При глубоких полостях, когда ушивание трудно выполнимо и резко деформирует легкое, целесообразнее максимально иссечь фиброзную капсулу и обшить ее края отдельными гемостатическими швами. После этого, повышая давление в системе наркозного аппарата, легкое раздувают до тех пор, пока оно не приходит в соприкосновение с париетальной плеврой.
• Идеальная эхинококкэктомия (энуклеация кисты) . При этом способе эхинококковую кисту удаляют без нарушения целости хитиновой оболочки. После отгораживания кисты, расположенной в периферических отделах легкого, влажными марлевыми салфетками, смоченными 80 % раствором глицерина или 20-30 % раствором натрия хлорида, достаточно широко рассекают фиброзную оболочку (при необходимости и ткань легкого над ней). Легкое раздувают через интубационную трубку. При этом эхинококковая киста выдавливается неповрежденной через разрез в фиброзной капсуле. Затем бронхиальные свищи и образовавшуюся полость в легком тщательно ушивают. Идеальная эхинококкэктомия выполнима при небольших эхинококковых кистах и отсутствии перифокального воспаления.
• Перицистэктомия (радикальная эхинококкэктомия) — удаление паразита вместе с фиброзной капсулой. При этом максимально щадят легочную ткань, чтобы не повредить рядом расположенные крупные сосуды.
• Резекция легкого. Производят операцию по строго ограниченным показаниям, главным образом при обширных вторичных воспалительных процессах или сочетании эхинококкоза с другими заболеваниями, требующими резекции легкого. При двусторонних поражениях операцию на втором легком выполняют через 2-3 мес после первой. Летальность после операций составляет 0,5-1 %, рецидивы наблюдаются примерно у 1 % оперированных.
Лечение эхинококковой кисты под УЗИ контролем
Лечение эхинококкового паразита антигельминтными средствами (мебендазол или альбендазол) обладает переменным успехом и должны контролироваться с помощью УЗИ печени. Хороший ответ подтверждается уменьшением размеров кисты, отслойка внутренней части кисты от внешней, иногда с развитием кальцификации, а также изменения в эхотекструры содержимого кисты к появлению более однородному эхогенным псевдо-сплошному поражению. В тоже время есть сомнения в клинической эффективности такой терапии, однако, это означает, что такое лечение, как правило, должно быть зарезервировано для диссеминированного типа заболевания или случае, когда противопоказано хирургическое вмешательство.
Хотя операции по-прежнему рассматривается как окончательное лечение болезни внутрипеченочного эхинококкоза, появляется все больше доказательств, что процедуры чрескожной аспирации/дренажа не только безопасна, но и может быть предложена как весьма эффективное альтернативное лечение. Техника, известная как пара (чрескожная инъекция аспирации и ре-аспирация) и включает в себя введение тонкой иглы (размером 19G) в эхинококковую кисту под контролем УЗИ с последующим стремлением убрать половину объема кисты. Затем вводят гипертонический раствор в кисту, ждут до определенного периода, а затем все содержимое кисты отсасывают. Для больших кист (>6 см) дренажный катетер вводится в конце процедуры и оставляется на месте в течение 24 часов. Другие предлагают впрыскивать спирт в качестве склерозирующего агента с хорошими результатами, хотя должна быть проявлена точность под УЗИ контролем, чтобы не было свищевой связи с желчевыводящими путями. Согласно данным, уровень осложнений для этой процедуры составляет около 8%, и образование абсцесса печени является самым важным.
Озабоченность по поводу тяжелой анафилаксии от утечки содержимого кисты представляется необоснованной, но профилактически мебендазол часто назначают, чтобы уменьшить риск распространения. После успешного лечения УЗИ показывает постепенное уменьшение размера кисты, в итоге может сохраниться малая остаточная киста, эхогенный фокус в паренхиме печени или полное ее разрешения.
Патологическая анатомия
Пораженные цистицеркоидами ворсинки тонкой кишки утолщены, строма смещена к эпителию.
По мере созревания личинок явления некробиоза и некроза усиливаются, строма пропитывается экссудатом и инфильтрируется сегментоядерными лейкоцитами, эпителиальные клетки частично десквамируются. В местах фиксации головки цепня ворсинки разрушены, образующиеся язвочки достигают подслизистого слоя. Характерны полнокровие всех слоев тонкой кишки, гиперемия лимфоидных фолликулов, дистрофия нервных клеток кишечного сплетения. Г. сопровождается поражением и других органов. Характерны очаговая дистрофия миокарда, печени; пролиферация соединительной ткани печени, легких, поджелудочной железы, миокарда; лимфоидные и лимфоидоэозинофильные инфильтраты в легких, печени, поджелудочной железе, а в тяжелых случаях — ив мягкой мозговой оболочке.
Этиология, патогенез и патологическая анатомия
Возбудитель альвеококкоза — альвеококк Alveococcus multilocularis относится к роду Alveococcus, семейству Taeniidae, отряду Cyclophyllidea, классу Cestoidea. Возможно существование двух подвидов — A. multilocularis multilocularis, распространенного в Европе, и альвеококкоз multilocularis sibiricensis, распространенного в Арктике, Сибири, Японии.
Альвеококк — небольшой ленточный гельминт, достигающий в длину 1,3—2,2 мм. Состоит из головки (сколекса), снабженной 4 мышечными присосками и 28—32 хитиновыми крючками, расположенными в два ряда, шейки и 3—4 члеников. Из них первые два — бесполые, третий — гермафродитный и четвертый (крупный) — зрелый — содержит мешковидную матку, набитую яйцами. Личиночная форма представляет собой конгломерат мелких пузырьков (паразитарный узел), связанных соединительной тканью и характеризующихся экзогенным размножением и инфильтрирующим ростом. Полость пузырьков содержит небольшое количество вязкой жидкости или густой темной массы. Часть пузырьков имеет сколексы того же строения, что и у взрослых особей. На разрезе паразитарный узел имеет ячеистое строение с полостью распада в центре. Альвеококк — биогельминт, развивающийся со сменой хозяев. Окончательные хозяева — песец, лисица, собака, реже волк, койот, кошка. Промежуточные хозяева — дикие мышевидные грызуны Cricetidae.
Взрослые особи паразитируют в тонкой кишке окончательного хозяина, где после оплодотворения продуцируют яйца, сохраняющиеся в матке гельминта. Зрелые членики, содержащие матку, набитую яйцами, отторгаются от тела паразита и вместе с экскрементами выделяются наружу. Возможно и активное выползание члеников из анального отверстия. В этом случае из них выделяются яйца, которые остаются на шерсти зараженных животных. Членики, попавшие с фекалиями на почву, могут расползаться по ее поверхности, оставляя за собой яйца. Последние не нуждаются в развитии во внешней среде, так как содержат сформированную личинку — онкосферу. Дальнейшее развитие онкосферы происходит в теле промежуточного хозяина, проглотившего членик или яйца альвеококка. В его кишечнике онкосфера освобождается от яйцевых оболочек, с помощью 6 зародышевых крючков проникает в капилляры кишечной стенки и током крови заносится в печень, где формируется паразитарный узел. Развитие в теле грызунов длится около 2—3 месяцев; срок жизни в организме разных хозяев неодинаков, у человека альвеококк сохраняет жизнеспособность много лет.
Окончательный хозяин заражается в результате поедания печени промежуточных хозяев, содержащей сформированные пузырьки альвеококка со сколексами. Развитие альвеококка в теле собак длится 35—47 дней, срок жизни 3—31/2 месяца.
Онкосферы альвеококка очень устойчивы к внешним воздействиям и могут сохранять жизнеспособность и инвазионность под снегом в течение длительного периода времени, даже при температуре, близкой к 40° ниже нуля. Особенно долго они сохраняются в трупах павших животных. В условиях Западной Сибири (Барабинская низменность) яйца, выделенные у рыжих лисиц, перезимовывали во внешней среде и сохраняли инвазионные свойства. Они оставались также инвазионными в тушах лисиц, находившихся во внешней среде в течение 142 дней (ноябрь—март) при колебаниях температуры воздуха от —12 до —40°.
Online-консультации врачей
| Консультация педиатра-аллерголога |
| Консультация общих вопросов |
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация нефролога |
| Консультация анестезиолога |
| Консультация вертебролога |
| Консультация уролога |
| Консультация сосудистого хирурга |
| Консультация гастроэнтеролога |
| Консультация нейрохирурга |
| Консультация офтальмолога (окулиста) |
| Консультация специалиста по лечению за рубежом |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация хирурга |
| Консультация массажиста |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Патогенез (что происходит?) во время Эхинококкоза печени:
Эхинококкоз развивается в связи с внедрением и ростом в различных органах личинки ленточного глиста — эхинококка.
Человек заражается эхинококкозом преимущественно перорально, и в связи с гематогенным путем распространения онкосферы могут поражать любой орган, любую ткань, но чаще всего печень (44 — 85%), затем легкие (15 — 20%) в более редких случаях по большому кругу кровообращения — почки, кости, головной и спинной мозг и другие органы.
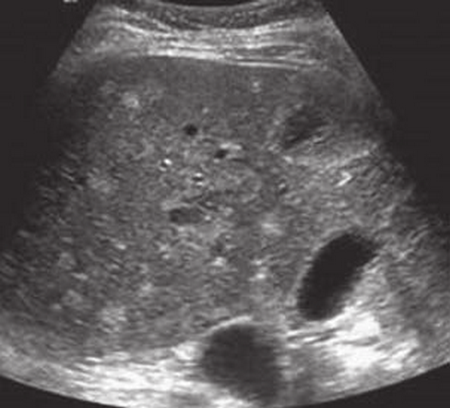
Патологическое влияние эхинококка обусловлено механическим и сенсибилизирующим влиянием растущей личинки. Размеры кист от 1 — 5 см в диаметре до гигантских кист, содержащих несколько литров жидкости. Механическое воздействие такой кисты приводит к нарушению функции пораженного органа. Локализация и размеры определяют основную симптоматологию и тяжесть заболевания.
Сенсибилизация организма продуктами обмена паразита ведет к развитию гиперчувствительности немедленного и замедленного типа. Ярким проявлением аллергической реакции немедленного типа являются эозинофилия и крапивница в результате просачивания эхинококковой жидкости, а в более тяжелых случаях (при вскрытии пузыря) анафилактический шок. В поздних стадиях болезни особенно при множественном эхинококкозе важную роль играют иммунопатологические реакции.
В начале развития паразита в организме человека он представляет собой заполненный бесцветной жидкостью пузырек диаметром около 1 мм, который со временем увеличивается в размерах. Стенка гидатиды состоит из внутренней (герминативной) и наружно (хитиновой или кутикулярной) оболочек. Снаружи к такой эхинококковой кисте предлежит плотная фиброзная оболочка, состоящая из соединительной ткани и являющаяся результатом реакции ткани печени в ответ на присутствие паразита. Эта оболочка очень плотная и практически неотделима от здоровой паренхимы печени, но может быть отделена от хитиновой оболочки. Единственно функционально активной является вяутренняя герминативная оболочка гидатиды, которая постоянно образует новые зародышевые сколексы. По мере их созревания в жидкости эхинококковой кисты образуются так называемые дочерние (а позже внутри них и внучатые) пузыри. Кроме того, герминативная оболочка в просвет кисты секретирует гидатидозную жидкость и участвует в образовании наружной хитиновой оболочки паразита. Более чем у 80% больных поражена правая доля печени, у 1/2 больных выявляют множественные кисты.
Что такое Эхинококкоз —
Эхинококкоз — редкое хронически протекающее паразитарное заболевание, возникающее в результате воздействия на организм личиночной формы ленточного гельминта Echinococcus granulosus.
Эхинококкоз имеет широкое распространение во всем мире. По статистике наиболее интенсивно поражено население и животные южных стран: страны Южной Америки (Уругвай, Парагвай, Аргентина, Чили, Бразилия), Австралия и Новая Зеландия, Северная Африка (Тунис, Алжир, Марокко, АРЕ), Южная Европа (Италия, Греция, Кипр, Турция, Испания, Югославия. Болгария, Франция), далее — южная часть США, Япония, Индия, бывший СССР. По мере продвижения с юга на север пораженность снижается. На территории бывшего Союза эхинококкоз распространен в тех республиках и областях, где развито животноводство, главным образом овцеводство — Северном Кавказе, Закавказье, Казахстане, Киргизстане, Узбекистане, Молдове (заболеваемость населения составляет 1,37 — 3,85 на 100 000), в России — Башкортостане, Татарстане, Ставропольском, Краснодарском, Алтайском, Красноярском, Хабаровском краях, Волгоградской, Самарской, Ростовской, Оренбургской, Челябинской, Томской, Омской, Камчатской, Магаданской, Амурской областях и Чукотском автономном округе.
В Украине эхинококкоз чаще регистрируется в южных областях — Одесской, Крымской, Херсонской, Николаевской, Донецкой, Запорожской, в остальных — спорадические случаи.
На территории Украины регистрируется 2 типа очагов: в степной южной зоне циркулирует «овечий» штамм, в полесской и лесостепной — преимущественно «свиной». Пораженность овец в Одесской области составила 32%, крупного рогатого скота — 20%, свиней — 9%.
Другие заболевания из группы Инфекционные и паразитарные болезни:
| Абдоминальный актиномикоз |
| Аденовирусная инфекция |
| Аденовирусный энтерит |
| Акантохейлонематоз (дипеталонематоз) |
| Актиномикоз |
| Амебиаз |
| Амебный абсцесс легкого |
| Амебный абсцесс печени |
| Анизакидоз |
| Анкилостомидоз |
| Анкилостомоз |
| Аргентинская геморрагическая лихорадка |
| Аскаридоз |
| Аспергиллез |
| Африканский трипаносомоз (сонная болезнь) |
| Бабезиоз |
| Балантидиаз |
| Бартонеллез |
| Беджель |
| Бешенство |
| Бластомикоз Гилкриста |
| Бластомикоз южно-американский |
| Болезнь (лихорадка) Росс-Ривер |
| Болезнь Брилла-Цинссера |
| Болезнь кошачьих царапин |
| Болезнь Кройцфельдта-Якоба |
| Болезнь Лайма |
| Болезнь Шагаса (американский трипаносомоз) |
| Боливианская геморрагическая лихорадка |
| Ботулизм |
| Бразильская пурпурная лихорадка |
| Бругиоз |
| Бруцеллёз |
| Брюшной тиф |
| Ветряная оспа (ветрянка) |
| Вирусные бородавки |
| Вирусный гепатит A |
| Вирусный гепатит В |
| Вирусный гепатит Е |
| Вирусный гепатит С |
| Вирусный конъюнктивит |
| Висцеральный лейшманиоз |
| Внезапная экзантема |
| Возвратный тиф |
| Вухерериоз (слоновая болезнь) |
| Газовая гангрена |
| Геморрагическая лихорадка с почечным синдромом |
| Геморрагическая лихорадка Эбола |
| Геморрагические лихорадки |
| Гемофильная инфекция |
| Герпетическая ангина (герпетический тонзиллит) |
| Герпетическая экзема |
| Герпетический менингит |
| Герпетический фарингит |
| Гименолепидоз |
| Гирудиноз |
| Гистоплазмоз легких |
| Гнатостомоз |
| Головной педикулёз |
| Грипп |
| Дикроцелиоз |
| Дипилидиоз |
| Дифиллоботриоз |
| Дифтерия |
| Дракункулёз |
| Жёлтая лихорадка |
| Зигомикоз (фикомикоз) |
| Иерсиниоз и псевдотуберкулез |
| Изоспороз |
| Инфекционная эритема (пятая болезнь) |
| Инфекционный мононуклеоз |
| Кампилобактериоз |
| Капилляриоз кишечника |
| Капилляриоз легочный |
| Капилляриоз печеночный |
| Кишечный интеркалатный шистосомоз |
| Кишечный шистосомоз Мэнсона |
| Клонорхоз |
| Кожно-слизистый лейшманиоз (эспундия) |
| Кожный лейшманиоз |
| Кожный миаз |
| Коклюш |
| Кокцидиоидомикоз |
| Колорадская клещевая лихорадка |
| Контагиозный моллюск |
| Корь |
| Краснуха |
| Криптококкоз |
| Криптоспоридиоз |
| Крымская геморрагическая лихорадка |
| Ку-лихорадка |
| Кьясанурская лесная болезнь |
| Легионеллёз (Болезнь легионеров) |
| Лейшманиоз |
| Лепра |
| Лептоспироз |
| Листериоз |
| Лихорадка Денге |
| Лихорадка Западного Нила |
| Лихорадка Ласса |
| Лихорадка Марбург |
| Лихорадка от укуса крыс (Содоку) |
| Лихорадка Рифт-Валли |
| Лихорадка Чикунгунья |
| Лоаоз |
| Лобковый педикулез |
| Лобомикоз |
| Лямблиоз |
| Малярия |
| Мансонеллез |
| Медленные вирусные инфекции |
| Мелиоидоз |
| Менингококковая инфекция |
| Миаз |
| Мицетома |
| Москитная лихорадка (лихорадка паппатачи) |
| Мочеполовой шистосомоз |
| Натуральная оспа |
| Некатороз |
| Нокардиоз |
| Окопная лихорадка |
| Омская геморрагическая лихорадка |
| Онхоцеркоз |
| Описторхоз |
| Опоясывающий лишай (опоясывающий герпес) |
| Оппортунистические микозы |
| ОРВИ |
| Осповидный риккетсиоз |
| Острый герпетический (афтозный) стоматит |
| Острый герпетический гингивостоматит |
| Острый полиомиелит |
| Парагонимоз человека |
| Паракокцидиоидомикоз |
| Паратиф С |
| Паратифы А и В |
| Парвовирусная инфекция |
| Паротитный менингит |
| Паротитный орхит |
| Паротитный панкреатит |
| Паротитный энцефалит (энцефалит при эпидемическом паротите) |
| Пастереллез |
| Педикулёз (вшивость) |
| Педикулёз тела |
| Пенициллоз |
| Пинта |
| Пищевые токсикоинфекции |
| Пневмоцистоз (пневмоцистная пневмония) |
| Простуда |
| Пятнистая лихорадка Скалистых гор |
| Ретровирусная инфекция |
| Рожа |
| Ротавирусный энтерит |
| Сальмонеллез |
| Сап |
| Сибирская язва |
| Синдром токсического шока |
| Синдром Уотерхауза-Фридериксена |
| Скарлатина |
| Спарганоз |
| СПИД (синдром приобретённого иммунного дефицита) |
| Спириллез |
| Споротрихоз |
| Стафилококковое пищевое отравление |
| Столбняк |
| Стрептобациллез |
| Стронгилоидоз |
| Тениоз |
| Токсоплазмоз |
| Трихинеллез |
| Трихостронгилоидоз |
| Трихоцефалёз (трихуроз) |
| Тропическая легочная эозинофилия |
| Туберкулез периферических лимфатических узлов |
| Туляремия |
| Тунгиоз |
| Фасциолез |
| Фасциолопсидоз |
| Филяриатоз (филяриоз) |
| Филяриатоз лимфатический |
| Фрамбезия |
| Холера |
| Хромомикоз |
| Хронический вирусный гепатит |
| Цистицеркоз |
| Цистицеркоз глаз |
| Цистицеркоз головного мозга |
| Цитомегаловирусная инфекция |
| Цитомегаловирусная пневмония |
| Цитомегаловирусный гепатит |
| Цитомегаловирусный мононуклеоз |
| Чесотка |
| Чума |
| Шейно-лицевой актиномикоз |
| Шигеллез |
| Шистосоматидный дерматит |
| Шистосомоз (бильгарциоз) |
| Шистосомоз японский |
| Энтеробиоз |
| Энтеровирусная инфекция |
| Эпидемическая миалгия |
| Эпидемический паротит (свинка) |
| Эпидемический сыпной тиф |
| Эризипелоид |
| Эхинококкоз легких |
| Эхинококкоз печени |
| Эшерихиоз |
| Язвенно-некротический стоматит Венсана |