Лечение заболеваний печени
Содержание:
- Диагностика
- Причины печеночных заболеваний
- Механизм развития болезней печени
- Функции печени
- Группы риска
- Диагностика заболеваний почек
- Доброкачественные опухоли печени
- Кисты печени на УЗИ
- Гемангиома печени на УЗИ
- Доброкачественные и злокачественные опухоли
- Симптомы и синдромы печени
- Какие существуют заболевания печени
- Причины
- Причины гастрита
- Где находится печень и может ли печень болеть?
Диагностика
При подозрении на гастрит, диагностические мероприятия направлены не только на установление заболевания, но и определение его формы, а также иных нарушений функциональности органов ЖКТ. Спектр диагностических мероприятий включает в себя:
Осмотр и сбор анамнеза. Пациента осматривают и анализируют жалобы. Это один из самых важных этапов диагностики, на котором врач может поставить предположительный диагноз и спланировать дальнейшую схему инструментальных и лабораторных исследований
Поэтому крайне важно точно описывать симптомы и отвечать на вопросы врача.
Эндоскопия. Эндоскопическое исследование проводится для оценки состояния слизистой желудка
В ходе исследования может быть взят небольшой фрагмент слизистой для проведения гистологического исследования. Гистология позволяет оценить характер изменений слизистой, а также установить наличие бактериального патогена (Helicobacter pylori).
- Дыхательные тесты. Это исследование позволяет уточнить наличие Helicobacter pylori. Суть теста сводится к приему мочевины внутрь. Затем при помощи газового анализатора определяется уровень аммиака в выдыхаемом воздухе.
- Лабораторные исследования. При подозрении на гастрит проводят общий и биохимический анализы крови. Также пациенту следует сдать анализ мочи и анализ кала. В частности, кал проверяют на Helicobacter pylori и скрытую кровь.
- Ультразвуковое исследование. УЗИ проводится для оценки состояния внутренних органов – поджелудочной железы, печени, желчного пузыря.
- Определение рН. Уровень кислотности в желудке определяется при помощи внутрижелудочной рН-метрии.
- Электрогастроэнтерография и манометрия. Это инструментальные методики, позволяющие оценить моторную функцию желудка и уровень давление в желудке и кишечнике.
Причины печеночных заболеваний
Существует ряд факторов, которые могут вызвать болезни печени. Самой частой причиной становятся вирусные инфекции, на втором месте находятся токсические поражения, на третьем – обменные нарушения.
Основные причины болезней печени:
Вирусы. Существует 5 типов гепатита инфекционного происхождения: гепатит А, В, С, D, Е. Из них самые распространенные и опасные – В и С. Передаются они через кровь, при половых контактах, от матери к ребенку во время родов. Токсические поражения. Хотя одна из функций печени – детоксикационная, но некоторые вещества и сами становятся токсинами для нее. Речь идет о продуктах распада алкоголя, ядах, химикатах, лекарствах. Например, ежедневная доза этанола в 120-160 г вызывает острое токсическое поражение. Обменные нарушения. К болезням печени принадлежат стеатоз и стеатогепатит. Жировой гепатоз приводит к воспалению, а затем к отмиранию тканей органа. Иммунные поражения. Болезни печени, вызванные аутоиммунными реакциями, лечить крайне тяжело
Важно понять, чем вызван сбой в работе иммунной системы. Нарушение кровообращения
Данная проблема появляется как при печеночных болезнях, так и при сердечно-сосудистых патологиях. Онкологические процессы. Опухоли возникают на фоне хронических заболеваний печени. Застой желчи, заболевания желчного пузыря, желчевыводящих протоков.
Кроме того, не менее важную роль в появлении болезней печени играют провоцирующие факторы. Потому что под их действием ускоряется процесс гибели гепатоцитов, из-за чего проблема приобретает глобальные масштабы.
Заболевания печени возникают под действием таких провоцирующих факторов: плохая наследственность, ожирение, сахарный диабет 2-го типа, злоупотребление фруктозой и глюкозой, бесконтрольный прием лекарств. Кроме того, повышают вероятность развития вирусных гепатитов незащищенные половые акты, инъекции наркотиков.
Механизм развития болезней печени
Для большинства печеночных заболеваний характерен единый механизм развития. Как известно, под действием провоцирующего фактора возникает воспаление, затем развивается фиброз, потом цирроз, а далее уже рак.
При нарушении обмена жиров, вирусном, токсическом или другом поражении органа появляется гепатит (воспаление печени). Он, в зависимости от причины, бывает вирусным, аутоиммунным, алкогольным, по характеру течения – острым и хроническим. Если воспаление не лечат более 6 месяцев, то на месте отмерших гепатоцитов появляются участки фиброза.
Фиброз – процесс замещения нормальной ткани соединительной. Появляются рубцы, которые не могут выполнять функции, положенные на гепатоциты. В результате нарушается функционирование печени. Если не остановится процесс рубцевания, развивается цирроз, и, орган уже не может нормально функционировать, в нем накапливаются токсины, которые отравляют весь организм.
Если процесс рубцевания значительный, то печень не может нормально функционировать. Потому на фоне этого развивается печеночная недостаточность. В результате, в сочетании с неблагоприятными факторами это приводит к раку.
Функции печени
Все многообразие процессов, в которых принимает участие печень, можно свести к нескольким основным функциям:
- Пищеварение. Печень синтезирует и выделяет желчь, без которой невозможно нормальное переваривание и усвоение жиров.
- Поддержание гомеостаза. Гомеостаз — это постоянство внутренней среды организма. Печень синтезирует белки, жиры и углеводы, поддерживая нормальный биохимический состав крови, ее текучесть и способность к свертыванию (белки-факторы свертывания синтезируются в печени). Она запасает витамины и минералы; инактивирует «излишки» гормонов и биогенных аминов (гистамин, серотонин), когда те выполнили свои функции; участвует в обмене холестерина и так далее.
- Дезинтоксикация. Печень очищает кровь от токсических соединений. Это одна из ключевых функций органа: если печень перестаёт работать, организм не может справляться с обилием шлаков и токсинов и погибает.
- Поддержание иммунитета. В печени синтезируются антитела и биологически активные вещества, регулирующие активность иммунокомпетентных клеток.
Группы риска
Далеко не у всех людей, злоупотребляющих алкоголем, развивается поражение печени. Например, употребление алкоголя время от времени (с периодами, за которые печень восстанавливается) не так опасно, как продолжительное ежедневное. При этом вредное воздействие алкоголя не зависит от вида употребляемого напитка и связано с содержанием в нем этанола.
Алкогольная болезнь печени развивается и при отсутствии зависимости от алкоголя — такие люди способны употреблять алкоголь в течение многих лет, часто у них отсутствует синдром отмены («похмелья»).
Высокий риск развития алкогольной болезни печени появляется при употреблении 50 г чистого спирта в день для мужчин и 30 г чистого спирта в день для женщин. Содержание спирта (г) = объем напитка (дл) х 0,8 х алкоголь в напитке (°). При этом меньшему риску подвергаются те люди, что употребляют алкоголь во время еды («полноценный, здоровый» обед или ужин) и без редких тяжелых «запоев», а максимально рискуют люди, употребляющие алкоголь с «закуской» или вовсе без еды.
Диагностика заболеваний почек
Опрос и общий осмотр пациента в стоячем и лежачем положении с пальпацией и перкуссией (постукиванием) области почек — начальный этап выявления почечной патологии. Далее поставленный доктором первичный диагноз должен быть подтвержден или опровергнут лабораторными и инструментальными методами.
В лабораторную диагностику заболеваний почек могут входить:
- общий анализ крови для определения актуального уровня кальция, креатинина, фосфата, электролитов и мочевины;
- общий анализ мочи;
- биохимический анализ крови;
- определение уровня C-реактивного белка;
- проба мочи по Нечипоренко;
- проба мочи по Зимницкому (при необходимости).
Часто назначаемые инструментальные методы:
- ангиография;
- УЗИ;
- КТ;
- МРT;
- сцинтиграфия;
- биопсия почки.
О чем говорят данные лабораторной диагностики заболеваний почек
Общий анализ крови — о наличии патологических изменений могут говорить повышенное значение скорости оседания эритроцитов (СОЭ), увеличенное содержание лейкоцитов, низкий уровень гемоглобина.
Биохимический анализ крови — на нарушение выделительной функции могут указывать повышенное содержание мочевой кислоты, креатинина, мочевины.
Общий анализ мочи — одно из ключевых исследований при диагностике почечной патологии. Рассматриваемые параметры: прозрачность, цвет, запах, рН-фактор, относительная плотность; наличие лейкоцитов, эпителиальных клеток, солей, эритроцитов, глюкозы, белка, бактерий. Например, повышенный белок в моче может означать указывать на наличие воспалительного процесса в мочевыделительной системе.
Проба по Нечипоренко проводится для обнаружения скрытого инфекционного процесса, если результаты общего анализа вызывают сомнения. Метод позволяет детально определить содержание и концентрацию в моче эритроцитов, лейкоцитов и цилиндров (белковые образования).
Проба по Зимницкому позволяет выявить патологические изменения в режиме мочеиспускания, определить плотность мочи, собранной в разное время суток.
Как готовиться к анализам
За 2-3 суток до сдачи любого анализа следует отказаться от приема спиртного, физических и душевных перегрузок, посещения бани, сауны.
Анализ крови: последний прием пищи — за 8-12 часов, вода — за 3-4 часа.
Анализ мочи: за 2 суток необходимо исключить из рациона продукты, которые могут изменить цвет мочи (ягоды, свекла, морковь, кофе, крепкий чай, поливитамины и пр.).
Если пациент постоянно принимает лекарства, об этом следует заранее предупредить врача. Некоторые препараты (особенно мочегонные) способны исказить результаты обследования.
В день анализа: пациент собирает утреннюю мочу, накопленную в мочевом пузыре за ночь. До мочеиспускания необходимо осуществить тщательную гигиену наружных половых органов. Биоматериал собирается в одноразовый контейнер (продается в аптеках). Собрать необходимо среднюю порцию мочи, слив первую порцию. Собранную мочу нужно в течение 1-2 часов сдать в лабораторию — позднее биоматериал может стать непригодным для исследования.
При назначении пробы по Зимницкому пациент собирает биоматериал в течение суток и в конце срока измеряет общее количество выделенной мочи.
Важно! Несмотря на обилие околомедицинских сайтов и форумов в интернете, не доверяйте трактовку результатов непрофессионалам. Диагностикой почечной патологии и интерпретацией данных всех обследований должен заниматься только врач!
Доброкачественные опухоли печени
Доброкачественные опухоли печени представляют собой малосимптомные образования, происходят как из эпителиальной ткани (гепатоцеллюлярная аденома и др.), так и из стромальных (узелковая гиперплазия печени) и сосудистых элементов (гемангиома и др.).
Аденома печени — редкая доброкачественная опухоль.
- печёночно-клеточная аденома состоит из клеток, напоминающих клетки печени
- цистаденома состоит из мелких пролиферирующих желчных протоков, выстланных изнутри эпителием с накоплением слизи и формированием кист.
Первый тип чаще встречается у женщин детородного возраста, второй — у мужчин. Встречается в виде одного или нескольких узлов, отграниченых от ткани печени, имеет капсулу (оболочку) диаметром от 1 до 20 см. При обнаружении аденомы в печени показано оперативное лечение, т.к. при её энергичном росте возможен разрыв опухоли с повреждением сосудов и кровотечением.
Гемангиома печени — доброкачественная опухоль, происходит преимущественно из венозных элементов печени, обычно находят случайно при УЗИ или КТ. Возможные осложнения: сдавление желчных протоков, сосудов, разрыв с обильным кровотечением, злокачественное перерождение. Необходимо отличать от метастазов, аденомы, лимфангиомы, нодулярной гиперплазии. Лечение строго в специализированных стационарах.
Нодулярная гиперплазия — редкое опухолеподобное поражение нецирротической печени; представлена множеством узлов диаметром 0,1-4,0 см, изменения печени минимальны, размеры обычно в пределах нормы. Необходимо отличать от цирроза, метастазов печени. Для диагностики применяют компьютерную томографию (КТ) с контрастным усилением или магнитно-резонансную томографию (МРТ).
Кисты печени на УЗИ
Кисты печени диагностируются у 0,8% населения, причём у женщин они выявляются чаще, чем у мужчин. Обычно сопровождаются такими заболеваниями, как поликистоз яичников, цирроз печени, желчекаменная болезнь.
При сужении протоков печени желчь не может проходить, она закупоривает канал, и в нём образуется полость, напоминающая по виду капсулу. Со временем она наполняется анэхогенной жидкостью, появляются новые кисты, имеющие диаметр до 25 см. В простой кисте кровоток отсутствует.
Эхинококковые кисты образуются в результате откладывания в печени личинок паразитов. Они имеют вид капсулы с плотными стенками, которые постепенно расширяются и оказывают давление на паренхиму, перекрывают протоки и кровеносные сосуды.
Растущая киста способна передавить печёночную вену, став причиной инфаркта миокарда. Опасность эхинококковой кисты заключается в том, что капсула может лопнуть и её содержимое распространится по всему организму.
Эхинококковое поражение достигает головного мозга, лёгких. Также при прорыве капсулы наступает анафилактический шок и летальный исход. Пустая капсула имеет свойство кальцинации, паренхима печени теряет функциональность, приводя к нарушению работы органа.
Если не лечить болезнь, развивается альвеококкоз, при котором паразитные узелки распространяются по всей печени. При выявлении признаков эхинококковой кисты пациента направляют для более детального обследования.
Гемангиома печени на УЗИ
Гемангиома – это сосудистое образование внутри печени, состоящее из сплетения кровеносных сосудов. Оно носит доброкачественный характер, но имеют склонность к увеличению в размерах. Кавернозная опухоль достигает в диаметре до 20 см, и при отсутствии лечения превращается в атипичную гемангиому, покрытую ороговевшей тканью.
Опухоль легко диагностируется на УЗИ, она имеет чёткие бугристые контуры и гиперэхогенность. Повышенный кровоток подтверждается при помощи допплеровского сканирования. Однако УЗИ только подтверждает сам факт наличия опухоли, но более достоверные сведения даёт МРТ.
Доброкачественные и злокачественные опухоли
Чаще всего рак печени диагностируется у мужчин в возрасте старше 40 лет и реже у женщин старше 55 лет. Самым распространённым является вторичный рак печени как следствие проникновения метастаз в органе. Риск развития первичного рака печени увеличивается у курящих и употребляющих алкоголь людей, а также работающих на вредном производстве, страдающих сахарным диабетом и ожирением.
Гемангиома представляет собой опухоль из сплетения кровеносных сосудов, которая имеет склонность к увеличению в размерах без склонности к перерастанию в злокачественное новообразование. Она встречается у женщин в 5 раз чаще, чем у мужчин. Считается, что закладка опухоли происходит ещё во внутриутробный период развития, когда на мать малыша оказывается неблагоприятное воздействие.
Пуском к росту опухоли служит гормональная перестройка, связанная с беременностью, климаксом, приёмом противозачаточных препаратов. Опухоль развивается бессимптомно и даёт о себе знать только по достижении 4 см, когда пациента беспокоят боли в правом боку. Однако в большинстве случаев гемангиома никак себя не проявляет и обнаруживается случайно во время медицинского осмотра.
Биохимический и общий анализы крови не выявляют нарушений, только при очень больших размерах опухоли увеличивается билирубин. Гемангиома сама по себе не опасна, но по мере роста опухоли перекрываются печёночные протоки, затрудняя выведение желчи.
Также высока вероятность перекрытия главной питающей артерии, что провоцирует инфаркт печени и нарушение в работе соседних органов. Осложнения гемангиомы встречаются у 15% пациентов, при разрыве опухоли в 85% возникает внутреннее кровотечение, приводящая к смерти пациента.
Симптомы и синдромы печени
Синдром — это всегда комплекс определенных симптомов, которые в совокупности образуют характерную клиническую картину. Для печеночной патологии характерны следующие синдромы:
- астеновегетативный синдром
- диспептический синдром
- гепатолиенальный синдром
- холестатический синдром
- синдром цитолиза
- синдром портальной гипертензии
- синдром печеночно-клеточной недостаточности
Астеновегетативный синдром характерен для всех заболеваний печени. Обычно он появляется на раннем этапе патологического процесса, когда болезнь только зарождается. Синдром включает в себя следующие симптомы:
- плохое настроение, вплоть до депрессии
- беспричинные перепады настроения
- беспричинная усталость, быстрая утомляемость
- нарушение сна — сонливость днем, бессонница ночью
- лень, потеря мотивации
Как правило, больной расценивает эти признаки как следствие стресса, переутомления или эмоционального выгорания, но не как первые проявления заболевания печени.
Диспептический синдром — это комплекс симптомов, характерных для нарушения пищеварения:
- тяжесть, дискомфорт в верхней части живота и/или правом подреберье
- тошнота, рвота
- потеря аппетита
- горечь во рту
- неустойчивый стул — чередование запоров и поносов
Гепатолиенальный синдром — это сочетанное увеличение печени и селезенки. Состояние обусловлено тесной связью систем кровооттока, лимфооттока и иннервации (ходом нервов) этих двух органов. Чаще всего возникает при инфекционных или паразитарных заболеваниях печени, болезнях накопления. Характерных жалоб при этом обычно нет, увеличение органов определяет врач во время пальпации живота или при проведении УЗИ органов брюшной полости.
Холестатический синдром. Вызван нарушением нормального оттока желчи. Внутрипеченочный холестаз характерен для заболеваний собственно печени, внепеченочный — для поражения желчных протоков или соседних органов (например, при раке поджелудочной железы). Холестатический синдром включает следующие симптомы:
Скопление жидкости в брюшной полости (асцит) и расширение подкожных вен живота
- желтуха
- кожный зуд
- темная моча
- неустойчивый стул (из-за недостаточного количества желчи в кишечнике)
- ксантомы, ксантелазмы
- изъязвления в желудке
- повышение уровня билирубина, щелочной фосфатазы, гамма-глутамилтранспептидазы, холестерина
Синдром цитолиза — последствия гибели печеночных клеток:
- желтуха
- повышение температуры (обычно не более 38, но при вирусных гепатитах может быть и выше)
- повышение уровня аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), гаммаглутамилтранспептидазы, билирубина.
Синдром портальной гипертензии. Вызван повышением давления в системе воротной вены из-за нарушения кровотока в области печени. Воротная вена собирает кровь из органов брюшной полости и доставляет в печень. Оттуда кровь оттекает в нижнюю полую вену по направлению к сердцу. Чаще всего синдром портальной гипертензии возникает при циррозе печени, когда кровоток внутри органа нарушается из-за разрастания цирротических узлов. Более редкий вариант — синдром Бадда-Киари, когда нарушается отток крови по печеночным венам. Портальная гипертензия проявляется следующими симптомами:
- асцит — скопление жидкости в брюшной полости
- увеличение селезенки
- варикозное расширение вен передней стенки живота и желудочно-кишечного тракта (геморрой, желудочное кровотечение, кровотечение из расширенных вен пищевода)
Синдром печеночно-клеточной недостаточности. Вызван, главным образом, нарушением нормальных биохимических процессов из-за гибели печеночных клеток.
Симптомы:
- отеки и асцит: из-за сниженного синтеза белка сосуды перестают «удерживать» жидкую часть крови
- подкожные кровоизлияния, желудочно-кишечные, маточные кровотечения, кровоточивость десен: нарушен синтез факторов свертываемости крови;
- нарушения гемодинамики (снижение артериального давления): недостаточно активно расщепляется гистамин и другие вещества, вызывающие расширение сосудов;
- гипотрофия мышц, истощение
- нарушение сознания: бред, заторможенность, вплоть до комы (печеночную энцефалопатию, вызванную отравлением мозга токсичными продуктами метаболизма, выделяют в отдельный синдром)
- желтуха
- эндокринные нарушения: снижение потенции, атрофия яичек, нарушение менструального цикла, потеря волос на теле у мужчин и на голове у женщин (вызваны нарушением синтеза половых и других гормонов)
Какие существуют заболевания печени
В зависимости от провоцирующего фактора болезни печени делятся на 4 группы:
Вызванные воздействием инородного микроорганизма (вирусные, бактериальные и паразитные).
Гепатит является самым распространённым вирусным заболеванием печени. Он имеет 6 разновидностей, каждая из которых характерна для определённого региона планеты.
- Гепатит А (болезнь Боткина) встречается в 28% случаев. Он передаётся через немытые руки, при питье или купании в заражённых водах, а также через кровь. Наиболее распространён в странах Латинской Америки, Африки и Юго-Восточной Азии.
- Гепатитом В страдает 18% от общего количества инфицированных, и это самый распространённый вид гепатита в России. Он передаётся через кровь, а также при родах от матери ребёнку.
- Гепатит С передаётся во время незащищённого сексуального контакта или при родах. Он имеет самые тяжёлые последствия для печени.
Остальные три разновидности вируса являются сопутствующими трём основным. Наиболее опасны гепатит В и гепатит С, они приводят к разрушению печени и смерти человека.
Вызванные нарушением обмена веществ:
Жировой гепатоз заключается в отмирании функциональных клеток печени гепатоцитов вследствие их поражения клетками жира. Это происходит по причине метаболических нарушений, когда поступивший с пищей жир накапливается в печени, вызывая воспаление и некроз клеток. В итоге они заменяются соединительной тканью, нарушая нормальную работу органа.
Жировой гепатоз имеет различную природу: у людей, страдающих алкогольной зависимостью, жировые клетки скапливаются в результате гибели клеток печени под воздействием альдегидов.
Холестатический гепатоз возникает как следствие избытка “вредного” холестерина. Неалкогольный гепатоз в 65% встречается у людей, имеющих превышение массы тела. Также у 1% женщин, ожидающих ребёнка, возникает гепатоз беременных.
Вызванные воспалительным процессом в печени:
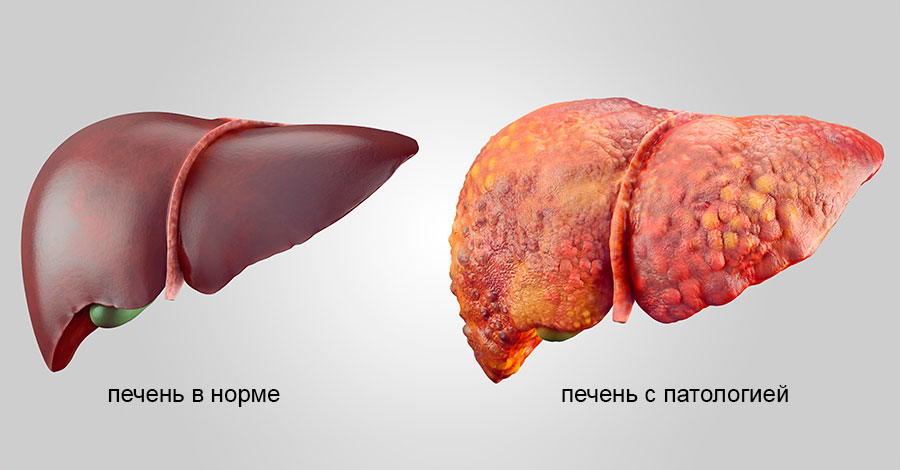
Цирроз печени – это воспаление органа, при котором паренхима (губчатая ткань) заменяется стромой (соединительной тканью). В 70% случаев цирроз является следствием злоупотребления алкоголем, остальное – это результат поражения вирусами, паразитами или инфекциями. Цирроз возникает и вследствие тяжёлой интоксикации, например, при употреблении ядовитых грибов. Однако в 10% случаев невозможно установить точную причину возникновения цирроза печени.
Причины
Каждое из вышеперечисленных заболеваний имеет свою этиологию:
Гепатит B
Гепатит B – вирусное заболевание, вызванное возбудителем вируса семейства гепаднавирусов. Передается парентеральным способом (через инфицированную кровь), а также со спермой и другими жидкостями организма. Передача инфекции возможна с переливанием крови или продуктов крови, от инфицированных гепатитом B, при инъекциях во время медицинских манипуляций, от матери к ребенку, при употреблении наркотиков через шприц.
Гепатит C
Гепатит C – инфекционное заболевание, которое вызывается РНК-содержащим вирусом из семейства флавивирусов. Инфицирование происходит парентеральным способом (через кровь) или половым путем. Также заразиться вирусом можно при прохождении процедуры гемодиализа, при переливании крови и её продуктов, при нарушении стерильности в кабинетах стоматолога, в тату-салонах и салонах красоты.
Токсический гепатит
Токсический гепатит вызван попаданием в организм токсических веществ в особо больших количествах. Сюда относится отравление грибами, растениями, ядами промышленных производств, алкоголем и лекарственными препаратами. При своевременном обращении за медицинской помощью человек полностью восстанавливается.
Алкогольный гепатит
Алкогольный гепатит – заболевание, при котором в печени возникает воспалительный процесс с развитием фиброза и цирроза. Поражение происходит в результате употребления алкоголя в больших количествах на протяжении длительного времени.
НАЖБП
Неалкогольная жировая болезнь печени (НАЖБП) – заболевание, в результате в печеночной ткани происходит накопление жира – стеатоз с пследующим развитием воспаления и фиброза. В группе риска находятся люди, страдающие от ожирения, метаболического синдрома, сахарного диабета, повышенного уровня холестерина, триглицеридов в крови, а также те, у кого увеличены показатели АЛТ, ГГТ, АСТ.
В результате всех этих болезней происходит поражение клеток печени (гепатоцитов) с дальнейшим развитием некровоспаления и фиброза тканей. Если не проведена адекватная диагностика и не назначена терапия, заболевание может перерасти в цирроз печени и в гепатоцеллюлярную карциному.
Какие симптомы должны вызвать тревогу
При всех заболеваниях печени есть общие симптомы, которые являются сигналом о том, что нужно как можно скорее обратиться к врачу.
Итак, основными клиническими проявлениями проблем с печенью могут стать:
- слабость и недомогание;
- дискомфорт в правом подреберье;
- повышенная потливость;
- озноб, повышение температуры тела;
- потемнение мочи;
- обесцвечивание кала, кровь в кале;
- головные боли;
- тошнота;
- вкус горечи во рту;
- кожный зуд, высыпания;
- желтушность склер и кожи;
- резкая потеря в весе;
- обложенность языка белым или коричневым налетом;
- увеличение печени в размерах.
Причины гастрита
Это заболевание относят к мультифакторным патологиям. Одну причину его развития выявить невозможно. Его развитие обусловлено воздействием сочетания внешних и внутренних факторов.
Экзогенные причины
В эту группу включаются факторы, воздействующие извне. Они включают следующие причины:
- Пищевые продукты. Некоторые виды пищи, при употреблении их в большом количестве, оказывают негативное воздействие на слизистую желудка. К этой группе относятся соленые, кислые,
маринованные, жирные и жареные блюда. Особенно вредны спиртные напитки. Алкогольный гастрит считают отдельной разновидностью заболевания. При нем симптомы проявляются после употребления
большого количества спиртного. - Химические вещества. Острый гастрит возникает при проникновении в полость желудка агрессивных кислот и щелочей. Разрушается поверхностный слой слизистой. Ткани желудка теряют способность защищаться от соляной кислоты. В эту группу входит прием определенных лекарств – кортикостероидов, аспирина, некоторых антибиотиков и нестероидных препаратов.
Воздействие никотина при курении тоже негативно влияет на слизистую. - Нарушение режима питания. В норме секреция пищеварительных ферментов и желудочного сока запускается до приема пищи. Когда пища не попадает в желудок, там возникает избыток кислоты.
За этим развивается поражение слизистой. - Нарушение процесса пережевывания пищи. Кариес, аномалии прикуса и разрушение зубов не позволяют человеку тщательно пережевывать пищу. Недостаточная обработка затрудняет процесс
переваривания, вызывая гастрит.
При воздействии этих факторов происходит обширное и более глубокое поражение тканей желудка. Такой гастрит протекает тяжелее других разновидностей. Стресс, депрессия, состояния постоянного
нервного напряжения, а также наличие паразитарных инвазий способно вызвать гастрит.
Эндогенные причины
Эндогенные факторы возникают внутри самого организма, а затем они вызывают развитие данной патологии. Основными внутренними причинами считают аутоиммунные процессы и расстройство иннервации.
К развитию воспаления в желудке приводят следующие процессы:
- Аутоиммунный. При нарушении работы иммунной системы происходит атака иммунных клеток на ткани слизистой желудка. Во внутренних стенках органа развиваются дистрофические процессы.
Затем развивается B12-дефицитная анемия. - Инфекция Helicobacter pylori. Медицинское сообщество полагает, что 85% случаев вызвано этой бактерией. Микроорганизмы попадают в организм и прикрепляются к эпителию. Активно размножаясь,
бактерии выделяют токсины. Они раздражают внутреннюю выстилку, провоцируя воспаление. - Рефлюкс-гастрит. Его развитие вызывает постоянный заброс желчного сока и панкреатического секрета из двенадцатиперстной кишки в желудок. В желчи находятся кислоты, которые при длительном
контакте с желудочными стенками сначала раздражают, а потом их разъедают.
Часто причиной воспаления становится сразу несколько эндогенных или экзогенных факторов.
Где находится печень и может ли печень болеть?
Печень – самая большая железа в организме. Орган расположен в правом подреберье и частично переходит в левое подреберье и верхний эпигастрий. Паренхима печени покрыта специальной фиброзной мембраной, называемой печеночной капсулой.
Строение печени
Эта очень важная железа выполняет ряд функций в организме, включая, среди прочего: выработку глюкозы, белков плазмы, нейтрализацию токсинов, выработку желчи, выполнение иммунных функций.
При нормальных условиях печень во время обследования без специального оборудования не обнаруживается – можно прощупать только ее нижний край, расположенный чуть ниже реберной дуги. Когда происходит увеличение печени, связанное с повреждением и увеличением гепатоцитов (клеток печени), воспалением или ростом опухоли, мембрана, покрывающая паренхиму или капсулу, растягивается. В этом случае гастроэнтеролог при осмотре чувствует орган.