Ицн
Содержание:
Привычное невынашивание беременности (привычный выкидыш)
Привычное невынашивание беременности, или привычный выкидыш, диагностируют в случае присутствия в анамнезе трех или более самопроизвольных выкидышей. Частота привычного невынашивания беременности не превышает 1% случаев. Риск самопроизвольного выкидыша (МВ) после 1 предварительного МВ равен 20-25%, после двух МВ — 25-30%, после трех — 30-35%.
Этиология привычного невынашивания беременности подобна таковой при самопроизвольных выкидышах:
- хромосомные аномалии,
- материнские системные болезни,
- анатомические дефекты матки,
- инфекции.
У 15% пациенток с привычным невынашиванием беременности обнаруживают антифосфолипидные антитела (антифосфолипидный синдром, АФС). У некоторых пациенток обнаруживают недостаточность лютеиновой фазы (НЛФ) менструального цикла, характеризующееся неадекватным уровнем прогестерона для поддержки беременности.
Диагностика. Пациентки с привычным выкидышем, а также при наличии в анамнезе двух самопроизвольных абортов подлежат обследованию по выявлению этиологического фактора этого осложнения. Алгоритм обследования этих пациенток состоит из следующих мероприятий:
1) исследование кариотипа родителей и кариотипов всех продуктов оплодотворения;
2) оценка анатомического строения половых органов матери (ультрасонография, гистеросальпингография (ГСГ));
3) эксплоративная гистероскопия и / или лапароскопия при аномальных или неопределенных результатах ГСГ;
4) проведение скрининговых тестов на гипотиреоидизм, сахарный диабет, АФС, коагулопатии, системная красная волчанка. Эти тесты включают анализ на волчаночный антикоагулянт (дополнительно — антикардиолипиновые антитела, протеин 8 и протеин С, дефицит фактора V, антиядерные антитела (АЯА);
5) определение сывороточного уровня прогестерона в лютеиновую фазу менструального цикла и измерения базальной температуры (снижение уровня прогестерона <10 нг / мл через 7 дней после овуляции свидетельствует о недостаточности лютеиновой фазы цикла, сокращение продолжительности лютеиновой фазы <11 дней);
6) исследование содержимого влагалища, шейки матки и эндометрия для исключения возможной инфекции;
7) биопсия эндометрия в лютеиновую фазу для определения соответствия его структуры дню менструального цикла, наличии децидуальной или пролиферативных изменений.
Диагноз недостаточности лютеиновой фазы цикла определяют, если при двух пробах эндометрия через 7 дней после овуляции задержка гистологических изменений превышает 2 дня.
Лечение больных с привычным выкидышем зависит от его этиологии и должно быть индивидуализированным. В 30-50% случаев причинный фактор выявить не удается. Пациенткам с хромосомными аномалиями, в частности сбалансированными транслокациями, предлагаются вспомогательные репродуктивные технологии (фертилизация с применением донорских сперматозоидов или яйцеклеток).
Анатомические аномалии по возможности корректируют хирургическим путем. При истмико-цервикальной недостаточности накладывают шов (серкляж) на шейку матки. Пациенткам с недостаточностью лютеиновой фазы цикла назначают лечение прогестинами (дюфастон, утрожестан, 17-оксипрогестерона капронат). При наличии АФС применяют низкие дозы аспирина (75-80 мг / сут) или гепарин.
Функциональная ИЦН
Функциональная ИЦН возникает при гормональных нарушениях в организме — как правило, при дефиците прогестерона или избытке андрогенов (мужских половых гормонов).
ИЦН проявляется на сроке 11–27 недель беременности, как правило, в 16–27 недель. Именно в этот период внутриутробного развития у плода начинают функционировать надпочечники — эндокринный орган, выделяющий среди прочих гормонов и андрогены. Если это дополнительное количество мужских половых гормонов «падает на почву» уже имеющегося у беременной женщины даже незначительно повышенного собственного уровня андрогенов (или у женщины имеется повышенная чувствительность к ним), то под их действием шейка матки размягчается, укорачивается и раскрывается. При этом тонус матки может быть нормальным, и женщина, если она не посещает регулярно врача, может не знать о формировании ИЦН.
Известно, что влагалище заселено множеством бактерий, а при кольпите (воспалении влагалища) их количество значительно увеличивается. Это обстоятельство имеет большое значение при уже сформировавшейся истмико-цервикальной недостаточности. Когда шейка матки укорачивается и приоткрывается, нижний полюс плодного яйца инфицируется, плодные оболочки теряют свою прочность — и происходит излитие околоплодных вод. Выкидыш при ИЦН, как правило, протекает безболезненно и начинается с отхождения вод.
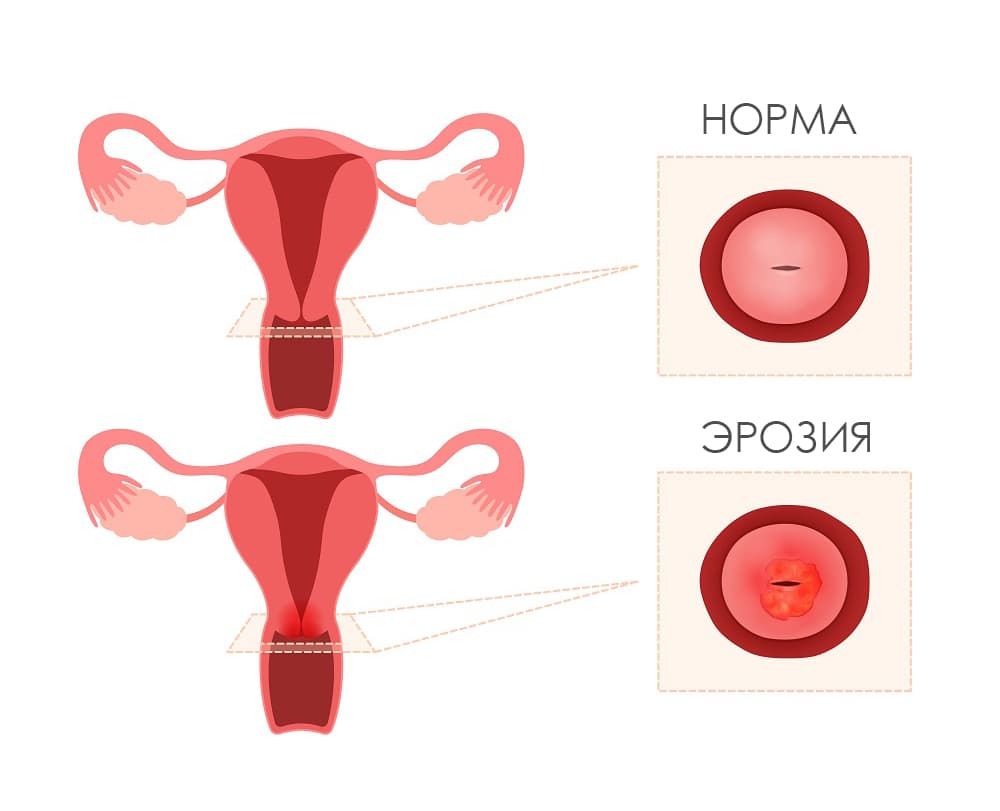
Лечение эрозии и дисплазии шейки матки
Лечение поверхностных эрозий небольших по размеру и дисплазии легкой степени проводят консервативными методами, которые требуют много времени и терпения. При наличии сопутствующих инфекций обязательно назначается противовоспалительное и антибактериальное лечение хламидиоза, уреаплазмоза, генитального герпеса и прочих заболеваний.
Местное лечение с помощью гинекологических ванночек и аппликаций лекарственных средств. Также используют воздействие на шейку матки с применением современных технологий — прижигание шейки матки.
Прижигание эрозии шейки матки относится к физиохирургическим методам лечения. К нему прибегают, если консервативные методы не дают результата, а также при наличии крупных эрозий. Прижигание при дисплазии шейки матки средней и тяжелой степени является единственным лечением.
Кроме того, подход к методу лечения зависит от возраста женщины. Если женщина не рожала, то от прижигания эрозии шейки матки лучше воздержаться, и начать лечение с консервативных методов. Во время родов коагулированная шейка после прижигания эрозии шейки матки плохо раскрывается и легко рвется.
Физиохирургическое лечение (прижигание шейки матки) при дисплазии и эрозии подразумевает воздействие на измененные ткани разными способами:
- электрокоагуляция (диатермокоагуляция), при которой на патологический участок ткани воздействуют электрическим током. Удаляются необходимые ткани, а полное заживление наступает через 2-3 месяца. После такого прижигания эрозии шейки матки возможно появление кровотечений. Шейка матки после прижигания электрическим током теряет эластичность, имеет рубцы, что в дальнейшем может осложнять беременность и роды. Электрокоагуляция применяется для лечения доброкачественных эрозий у рожавших женщин;
- криодеструкция — лечение при помощи жидкого азота. Это более щадящий метод лечения эрозии и дисплазии. Под воздействием жидкого азота происходит охлаждение (замораживание) участков ткани и разрушение клеток. Процедура безопасна и безболезненна. Длительность заживления — 8-10 недель. Криодеструкция не оставляет шрамов или рубцов и может быть рекомендована нерожавшим женщинам или женщинам, планирующим еще одного ребенка в будущем. Однако криодеструкция имеет отрицательные стороны — возможно недостаточное промораживание тканей и не все измененные клетки могут погибнуть;
- лазерная коагуляция, которая является одним из эффективных и безболезненных методов прижигания шейки матки. Репарация места операции происходит за 1-2 два месяца в зависимости от сложности операции. Данный метод прижигания шейки матки практически не дает осложнений и после него не остается рубцов. Данный вид прижигания дисплазии шейки матки абсолютно безболезнен и проводится без обезболивания. Прижигание дисплазии шейки матки лазером проводится в течение нескольких минут и не дает рецидивов;
- радиоволновая деструкция — прижигание шейки матки радиоволнами особой частоты. Радиоволновая хирургия является самым перспективным методом лечения патологии шейки матки, и особенно предраковых заболеваний. Радиоволны стимулируют внутреннюю энергию измененной клетки, с помощью которой клетка разрушается. Этот метод лечения быстрый и безболезненный. Прижигание шейки матки радиоволнами имеет неоспоримые преимущества: минимальное разрушение подлежащих тканей, сокращение времени проведения операции, полное заживление через 30 дней. При прижигании шейки матки радиоволнами устраняются очаги дисплазии, при этом структура мышц шейки матки после прижигания сохраняется. Это является главным достоинством метода — рубец в процессе заживления не возникает. Безрубцовая радиоволновая деструкция при дисплазии — это гарантия отсутствия разрывов шейки матки в родах. Поэтому данный метод лечения рекомендуется применять у нерожавших женщин.
- электроконизация, которая рекомендуется при тяжелой степени дисплазии. Данный метод лечения позволяет удалить атипичные клетки по всей толще эпителия. Конизация — это удаление конусовидного фрагмента шейки матки. К данному методу прибегают в том случае, если физиохирургические методы не устранили патологического очага дисплазии. Операция производится под местной анестезией. Женщина с удаленной частью шейки может выносить беременность, но в данном случае врачи рекомендуют наложение швов на шейку матки, чтобы избежать преждевременных родов.
Привычное невынашивание беременности (привычный выкидыш)
Привычное невынашивание беременности, или привычный выкидыш, диагностируют в случае присутствия в анамнезе трех или более самопроизвольных выкидышей. Частота привычного невынашивания беременности не превышает 1% случаев. Риск самопроизвольного выкидыша (МВ) после 1 предварительного МВ равен 20-25%, после двух МВ — 25-30%, после трех — 30-35%.
Этиология привычного невынашивания беременности подобна таковой при самопроизвольных выкидышах:
- хромосомные аномалии,
- материнские системные болезни,
- анатомические дефекты матки,
- инфекции.
У 15% пациенток с привычным невынашиванием беременности обнаруживают антифосфолипидные антитела (антифосфолипидный синдром, АФС). У некоторых пациенток обнаруживают недостаточность лютеиновой фазы (НЛФ) менструального цикла, характеризующееся неадекватным уровнем прогестерона для поддержки беременности.
Диагностика. Пациентки с привычным выкидышем, а также при наличии в анамнезе двух самопроизвольных абортов подлежат обследованию по выявлению этиологического фактора этого осложнения. Алгоритм обследования этих пациенток состоит из следующих мероприятий:
1) исследование кариотипа родителей и кариотипов всех продуктов оплодотворения;
2) оценка анатомического строения половых органов матери (ультрасонография, гистеросальпингография (ГСГ));
3) эксплоративная гистероскопия и / или лапароскопия при аномальных или неопределенных результатах ГСГ;
4) проведение скрининговых тестов на гипотиреоидизм, сахарный диабет, АФС, коагулопатии, системная красная волчанка. Эти тесты включают анализ на волчаночный антикоагулянт (дополнительно — антикардиолипиновые антитела, протеин 8 и протеин С, дефицит фактора V, антиядерные антитела (АЯА);
5) определение сывороточного уровня прогестерона в лютеиновую фазу менструального цикла и измерения базальной температуры (снижение уровня прогестерона <10 нг / мл через 7 дней после овуляции свидетельствует о недостаточности лютеиновой фазы цикла, сокращение продолжительности лютеиновой фазы <11 дней);
6) исследование содержимого влагалища, шейки матки и эндометрия для исключения возможной инфекции;
7) биопсия эндометрия в лютеиновую фазу для определения соответствия его структуры дню менструального цикла, наличии децидуальной или пролиферативных изменений.
Диагноз недостаточности лютеиновой фазы цикла определяют, если при двух пробах эндометрия через 7 дней после овуляции задержка гистологических изменений превышает 2 дня.
Лечение больных с привычным выкидышем зависит от его этиологии и должно быть индивидуализированным. В 30-50% случаев причинный фактор выявить не удается. Пациенткам с хромосомными аномалиями, в частности сбалансированными транслокациями, предлагаются вспомогательные репродуктивные технологии (фертилизация с применением донорских сперматозоидов или яйцеклеток).
Анатомические аномалии по возможности корректируют хирургическим путем. При истмико-цервикальной недостаточности накладывают шов (серкляж) на шейку матки. Пациенткам с недостаточностью лютеиновой фазы цикла назначают лечение прогестинами (дюфастон, утрожестан, 17-оксипрогестерона капронат). При наличии АФС применяют низкие дозы аспирина (75-80 мг / сут) или гепарин.
Функции околоплодных вод
Околоплодная жидкость способствует нормальному развитию малыша, защищает ребенка от давления стенками матки и от внешних физических воздействий. Кроме того, околоплодные воды являются надежным барьером от проникновения патогенных микроорганизмов. К основным функциям относятся:
- Защита от инфекции, которая может вертикальным путём (через половые органы матери) попасть к ребенку;
- Предотвращает сдавливание пуповины, тем самым создает свободный ток крови к ребенку;
- Механическая — защищает плод от неблагоприятных внешних воздействий (падение, толчок и др.), создает условия для свободных движений;
- Является биологически активной средой, в которой происходит постоянный обмен между матерью и ребенком и секреция химический веществ.
При излитии страдают все эти функции, однако самым опасным из осложнений является внутриутробное инфицирование плода, т.к. подтекание происходит вследствие нарушения целостности плодных оболочек, теряется герметичность защиты ребенка от внешней среды, нарушается её стерильность. Создается возможность для проникновения бактерии, вирусов, грибов и др.
Также в разделе
|
Удвоение матки и влагалища Наиболее часто встречающиеся варианты удвоений:
удвоение матки и влагалища; |
|
| Дисменорея: причины, симптомы, лечение Дисменорея — схваткообразные боли во время менструации, мешает нормальной дневной активности женщины. Несильная боль внизу живота и в области поясницы не… | |
| Хирургические методы контрацепции (стерилизация) Хирургические методы контрацепции (стерилизация) применяются как у мужчин, так и у женщин. Стерилизация у женщин обеспечивает непроходимость маточных труб, в… | |
| Инфекции шейки матки Микроорганизмы, которые наиболее часто вызывают цервицит и инфекции высших отделов репродуктивного тракта, отличаются от возбудителей воспалительных… | |
| Седловидная матка В гинекологии в последние годы стали обнаруживать всё больше врожденных аномалий развития внешних и наружных половых органов. Выявляется такой порок как… | |
| Гонорея у женщин Гонорея — инфекционное заболевание, вызываемое гонококком (Neisseria gonorrhoeae), с преимущественным поражением мочеполовых органов. Перенесенная гонорея нередко… | |
| Кольпит Кольпит — воспаление слизистой оболочки влагалища, вызывается различными микроорганизмами, может возникнуть в результате действия химических, термических,… | |
| Отслойка плаценты На сегодня в процессе беременности и при родах часто бывают осложнения. Очень опасно для малыша и для матери преждевременная отслойка плаценты. Это осложнение… | |
| Все о контрацепции Во всем мире ежегодно около 14 млн. молодых девушек до 20 лет имеют нежелательную беременность. Вероятность того, что эта беременность закончится ее прерыванием… | |
| Неотложные состояния при родах Беременность требует существенной физиологической адаптации всех органов и систем для обеспечения нормального роста и развития плода, а также родов и… |
Наши центры
Санкт-Петербург
14-Я ЛИНИЯ В. О.,
Д. 7
ВАСИЛЕОСТРОВСКАЯ
ПН-ВС 9:00-21:00
ПР. ТОРЕЗА, Д.
72
Удельная
Площадь Мужества
ПН-CБ 8:00-21:00
ВС 9:00-21:00
УЛ. БАДАЕВА, Д. 6,
К.1
ПРОСПЕКТ БОЛЬШЕВИКОВ
ПН-ВС 9:00-21:00
УЛ. ПУЛКОВСКАЯ, Д.
8, К. 1
ЗВЕЗДНАЯ
ПН-ВС 9:00-21:00
КОМЕНДАНТСКИЙ ПР.,
Д. 10, К. 1
КОМЕНДАНТСКИЙ ПРОСПЕКТ
ПИОНЕРСКАЯ
ПН-ВС 9:00-21:00
УЛ. ЛЕНИ ГОЛИКОВА,
Д. 29/3
ПРОСПЕКТ ВЕТЕРАНОВ
ПН-ВС 9:00-20:00
УЛ. СИКЕЙРОСА, Д.
10В
ОЗЕРКИ
ПН-СБ 9:00-20:00
УЛ. ГЖАТСКАЯ Д.
22, К. 4
АКАДЕМИЧЕСКАЯ
ПОЛИТЕХНИЧЕСКАЯ
ПН-ВС 9:00-21:00
УЛ. Дегтярная
23/25
Маяковская
площадь восстания
ПН-СБ 9:00-21:00
ВС 9:00-19:00
БОГАТЫРСКИЙ ПР.,
Д. 64 К. 1
СТАРАЯ ДЕРЕВНЯ
КОМЕНДАНТСКИЙ ПРОСПЕКТ
ПН-СБ 9:00-21:00
ВС 9:00-18:00
г. Выборг,
Ленинградский пр. 10
ПН-СБ 9:00-20:00
Москва
ул. Мясницкая, д.
32, стр. 1
ЧИСТЫЕ ПРУДЫ
Сретенский бульвар
Тургеневская
ПН-ВС 9:00-21:00
Результаты
Из 71 первородящей женщины в анамнезе у 31(43,66 %) были воспалительные заболевания женских половых органов, у 4 (5,63 %) — эрозия шейки матки, у 20 (28,17 %) — экстрагенитальная патология (сердечно-сосудистые заболевания), у 16 (22,54 %) пациенток — эндокринная патология (ожирение), женщин с благоприятным анамнезом не было (рис. 1).
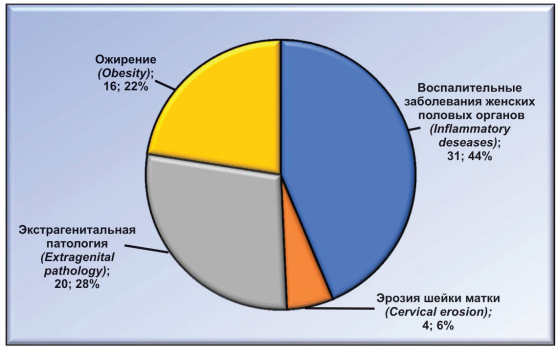
Рисунок 1. Распределение анамнестических данных у первородящих женщин.
Figure 1. Distribution of anamnestic data among primiparous women.
Из 87 повторнородящих женщин в анамнезе у 33 (37,93 %) был воспалительный процесс женских половых органов, у 9 (10,34 %) — эрозия шейки матки, у 18 (20,69 %) — экстрагенитальная патология (сердечно-сосудистые заболевания), у 20 (22,99 %) — эндокринная патология (ожирение), у 7 (8,05 %) женщин анамнез был благоприятный (рис. 2).
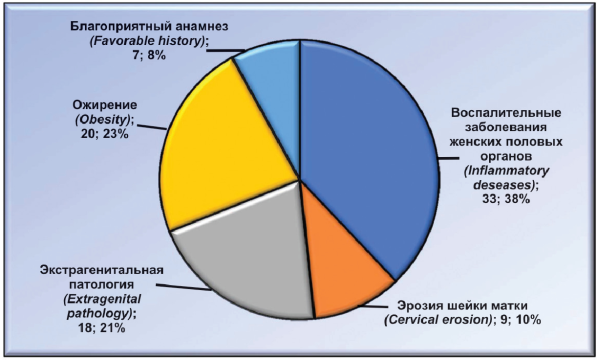
Рисунок 2. Распределение анамнестических данных у повторнородящих женщин.
Figure 2. Distribution of anamnestic data among multiparous women.
Беременность в первой группе у 12(16,90 %) из 71 женщины осложнилась анемией, у 9 (12,68 %) — гестационным пиелонефритом, у 15 (21,13 %) — фето-плацентарной недостаточностью (ФПН). Из 87 повторнородящих второй группы беременность осложнилась у 19 (21,84 %) анемией, у 13 (14,94 %) — ФПН, у 8 (9,20 %) — обострением хронического пиелонефрита. Диагноз истмико-цервикальной недостаточности ставился на основании совокупности данных гинекологического обследования и трансвагинального ультразвукового исследования шейки матки. Скрининг трансвагинального ультразвукового исследования шейки матки проводился на 13 — 14-й, 18 — 21-й, 30 — 31-й неделях беременности (согласно приказу № 572н МЗ России). Скрининг трансвагинального ультразвукового исследования выявил интересную картину. Так, у первородящих женщин первой клинической группы ИЦН была диагностирована у 32 (45,07 %) пациенток на 13 — 14-й неделе беременности, у 29 (40,85 %) — на 17 — 18-й неделе, у 10 (14,08 %) — на 33 — 34-й неделе. У повторнородящих второй клинической группы из 87 женщин ИЦН у 39 (44,83 %) была диагностирована на 13 — 14-й неделе беременности, у 34 (39,08 %) — на 18 — 21-й неделе, у 14 (16,09 %) — на 30 — 32-й неделе (рис. 3).
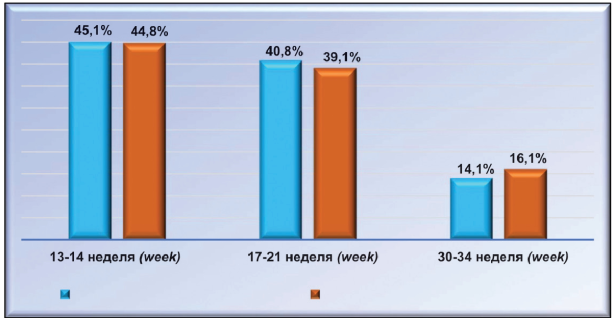
Рисунок 3. Время выявления ИЦН у первородящих и повторнородящих.
Figure 3. Time of identify ICN amongprimiparous and multiparous women.
Интересен тот факт, что морфологические изменения шейки матки, характерные для ИЦН не всегда сопровождались клиническими признаками угрожающего прерывания беременности. Так, из 71 женщины первой клинической группы у 29 (40,85 %) жалобы на ноющие боли внизу живота отсутствовали. У 42 (59,15 %) ИЦН сопровождалась болевым синдромом, причем у 18 (42,86 %) он появлялся на 13 — 14-й неделе беременности, у 15 (35,71%) — на 18 — 21-й неделе, у 9 (21,43%) — на 30 — 32-й неделе. Из 87 повторнородящих второй клинической группы у 41(47,13 %) женщины при наличии ИЦН болевой синдром отсутствовал, а у 46 (52,87 %) он имел место. Болевой синдром появлялся у 25 (54,35 %) на 13 — 14-й неделе, у 13 (28,26 %) — на 18 — 21-й неделе, y 8 (17,39 %) — на 30 — 32-й неделе беременности (рис. 4).
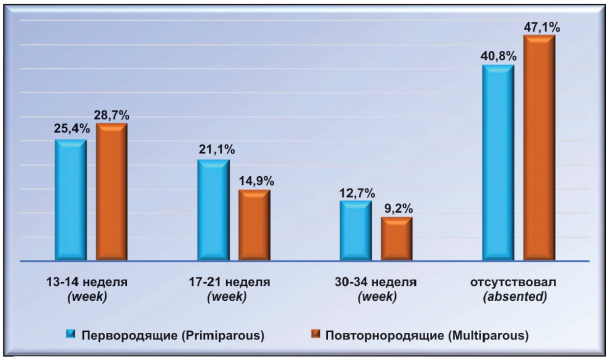
Рисунок 4. Сроки появления болевого синдрома при ИЦН у перво- и повторнородящих.
Figure 4. The timing of the onset of pain with ICI among primiparous and multiparous women.
Из 71 женщины первой клинической группы самостоятельно родили через естественные родовые пути 64 (90,14 %) беременных, у 7(9,86 %) было абдоминальное родоразрешение (рис. 5.)
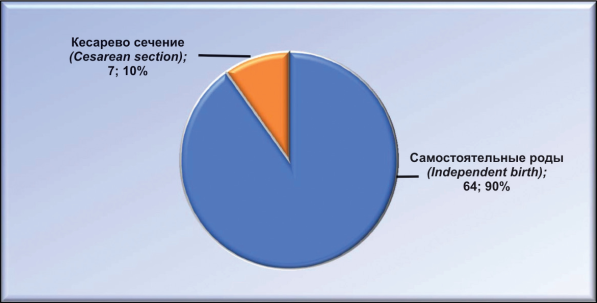
Рисунок 5. Исход родов у первородящих женщин.
Figure 5. Birth outcome among primiparous women.
Показанием к операции были тазовое предлежание плода, анатомический и клинически узкий таз. В срок родили из 71 беременной 46 (64,79 %), у 19 (26,76 %) роды произошли на 35 — 36-й неделе беременности, у 6 (8,45 %) женщин — после 41-й недели.
Из 87 женщин второй клинической группы 79 (90,80 %) родили через естественные родовые пути, 8 (9,20 %) — путем операции кесарево сечение (рис. 6).
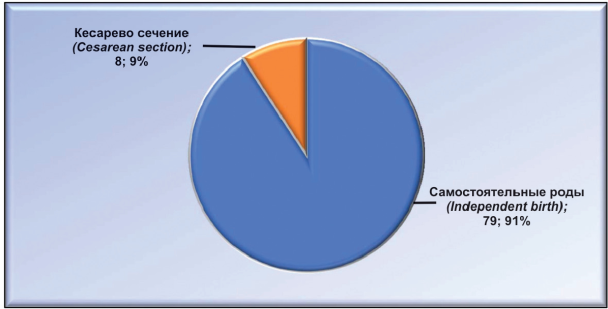
Рисунок 6. Исход родов у повторнородящих женщин.
Figure 6. The outcome of childbirth among multiparous women.
Показанием к операции были неправильное положение плода, миопия высокой степени, клинически узкий таз. В срок родили 69 (79,31 %) женщин, 11 (12,64 %) — на 35 — 36-й неделе, 7 (8,05 %) — после 41-й недели. Вес родивших детей у первородящих колебался от 2700 до 3900, у повторнородящих, соответственно, от 3400 до 4100.
Почему возникает ИЦН
Матка делится на две части – тело и шейку. Во время беременности шеечные мышцы сжаты в кольцо и раскрываются только во время родов. При ИЦН слабые мышцы не выдерживают веса плода и расслабляются, поэтому раскрытие шейки происходит задолго до срока. В результате плодный пузырь опускается вниз и разрывается, выбрасывая наружу нежизнеспособный плод.
Наиболее частыми причинами возникновения истмико-цервикальной (шеечной) недостаточности являются:
- врожденные аномалии развития, например, двурогая или седловидная матка, нарушения синтеза коллагена в мышцах и др.;
- тяжелые повреждения шейки при предыдущих родах;
- перенесенное лечение эрозии методом широкой конизации, когда доктор удаляет часть шейки матки, вырезая ткань в виде конуса (эта операция позволяет сохранить сам орган);
- недостаток половых гормонов;
- многоводие, крупный плод или многоплодная беременность.
У 30% женщин ИЦН сопровождает каждую беременность, причем риск потери ребенка постоянно возрастает.
Источники
- Chinese MDAOOHANS. . // Lin Chung Er Bi Yan Hou Tou Jing Wai Ke Za Zhi — 2021 — Vol35 — N3 — p.193-199; PMID:33794600
- Zhou Z., Ni H., Li Y., Jiang B. LncRNA XIST promotes inflammation by downregulating GRα expression in the adenoids of children with OSAHS. // Exp Ther Med — 2021 — Vol21 — N5 — p.500; PMID:33791009
- Çetkin M., Çetkin HE. Adjunctive Treatment of Pediatric Adenoidal Hypertrophy: A Review. // Altern Ther Health Med — 2021 — Vol — NNULL — p.; PMID:33711820
- Feng G., Gong X., Yu M., Huang X., Gao X. Differences of Craniofacial Characteristics in Oral Breathing and Pediatric Obstructive Sleep Apnea. // J Craniofac Surg — 2021 — Vol32 — N2 — p.564-568; PMID:33704981
- Lin SW., Jheng CH., Wang CL., Hsu CW., Lu MC., Koo M. Risk of dental malocclusion in children with upper respiratory tract disorders: A case-control study of a nationwide, population-based health claim database. // Int J Pediatr Otorhinolaryngol — 2021 — Vol143 — NNULL — p.110663; PMID:33689942
- Naqi SA., Ashfaq AH., Umar MA., Karmani JK., Arshad N. Clinical outcome of Montelukast Sodium in Children with Adenoid Hypertrophy. // Pak J Med Sci — 2021 — Vol37 — N2 — p.362-366; PMID:33679914
- Calvo-Henriquez C., Mayo-Yáñez M., Lechien JR., Moure JD., Faraldo-García A., Martinez-Capoccioni G., Esteller-More E., Neves JC., Martin-Martin C. Looking for a cutoff value for the decongestant test in children suffering with turbinate hypertrophy. // Eur Arch Otorhinolaryngol — 2021 — Vol — NNULL — p.; PMID:33566176
- Yang N., Liu Y. . // Lin Chung Er Bi Yan Hou Tou Jing Wai Ke Za Zhi — 2021 — Vol35 — N1 — p.42-43; PMID:33540971
- Beridze B., Gogniashvili G. MODERN METHODS IN OTORHINOLARYNGOLOGY: POWERED-SHAVER ADENOIDECTOMY. // Georgian Med News — 2020 — Vol — N309 — p.28-31; PMID:33526725
- Al-Jewair T., Marwah S., Preston CB., Wu Y., Yu G. Correlation between craniofacial structures, anthropometric measurements, and nasopharyngeal dimensions in black adolescents. // Int Orthod — 2021 — Vol19 — N1 — p.96-106; PMID:33516651