Тренировочный план в рамках менструального цикла
Содержание:
- «Мужские» половые гормоны
- Норма лютеинизирующего гормона в фолликулярной фазе
- Подготовка к процедуре ЭКО
- Строение женских половых органов
- Менструальный цикл и его фазы
- В каких случаях проводится ЭКО?
- Інтенсивність кровотеч
- Симптомы
- Лютеиновая фаза менструального цикла
- Регуляция менструального цикла: гинекология плюс фармакология
- Как делают ЭКО?
- Адреногенитальный синдром
- Яичники и яичниковый цикл
«Мужские» половые гормоны
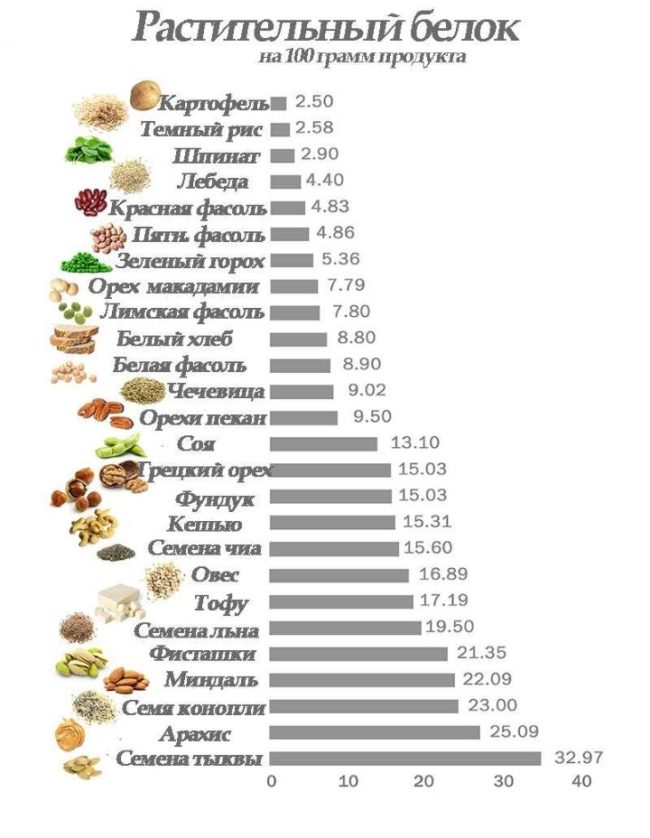
Расширенная диагностика гормональных нарушений предполагает оценку все показатели в комплексе, не только тестостерон или 17-ОН-прогестерон.Тестостерон – основной андрогенный гормон. У женщин он образуется в результате периферической трансформации, а также в яичниках и коре надпочечников. Андростендион – гормон-предшественник тестостерона и эстрона со слабой андрогенной активностью. Андростендион продуцируется как в надпочечниках, так и в яичниках. 17-ОН-прогестерон — стероид, синтезирующийся в надпочечниках, яичниках и плаценте.Дегидроэпиандростерон-сульфат вырабатывается в коре надпочечников, поэтому используется для определения источника гиперандрогении. SHBG и альбумин – белки, связывающие половые стероиды. Используются для точного расчета индексов, свободного и биодоступного тестостерона. Кортизол — стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.Если есть повышенный рост волос (гирсутизм), причиной может быть также не только повышенный уровень свободного тестостерона, но и высокая активность 5-альфа-редуказы в коже (фермента волосяных фолликулов, превращающего тестостерон в гораздо более активный дигидротестостерон).Активность 5-альфаредуктазы в организме точнее всего определяется анализом на андростандиол-глюкуронид — продукт превращения андрогенов в организме, главным источником которого является дигидротестостерон кожи.
Норма лютеинизирующего гормона в фолликулярной фазе
Анализ на лютеинизирующий гормон обычно проводят одновременно с ФСГ. ЛГ регулирует секрецию прогестерона и формирование жёлтого тела. Достижение критического уровня ЛГ приводит к овуляции и стимулирует синтез прогестерона для поддержания беременности.
Концентрация гормона меняется на протяжении всего менструального цикла и в фолликулярную фазу составляет не более 15 Ед/мл.
Отклонения значений ЛГ от нормы могут указывать на нарушение работы яичников, эндокринные нарушения, а также быть следствием приема ряда медикаментов. При этом может изменяться длительность менструального цикла.

Подготовка к процедуре ЭКО
- Отказаться от вредных привычек. Курение, употребление алкоголя и психоактивных препаратов негативно влияет на весь организм. В том числе на репродуктивную систему. В сигаретах, спиртных напитках, наркотиках содержится целый комплекс веществ, вызывающих клеточные мутации, интоксикацию и иные негативные последствия для здоровья. Даже в небольших дозах они способны нанести вред репродуктивной системе и снизить вероятность успешного зачатия. Более того, у женщин вредные привычки вызывают патологии, которые даже после наступления беременности провоцируют аномалии плода или делают невозможным вынашивание и рождение ребенка.
- Проверить вес тела. Недостаточная или избыточная масса нарушают нормальную работу как мужской, так и женской репродуктивной системы, отрицательно сказываются на качестве половых клеток. Для успешного оплодотворения необходимо контролировать индекс массы тела. Высчитать его можно, разделив вес (в кг) на квадрат роста (в м2) – допустимый интервал составляет 19-30 кг/м2. При выходе за пределы этих значений ЭКО лучше перенести до тех пор, пока индекс массы тела не вернется к нормальным значениям. Также необходимо пройти медобследование, чтобы выявить возможные эндокринные, психические и другие патологии, спровоцировавшие проблемы с весом.
- Придерживаться принципов здорового питания. Для успешного зачатия оба родителя должны получать весь комплекс питательных веществ – белки, жиры, витамины, углеводы, жирные кислоты и т. д. Поэтому перед ЭКО противопоказано соблюдение строгих и монодиет, употребление продуктов с большим количеством пищевых добавок, заменителей, растительных трансжиров. Рекомендуется включить в рацион свежие овощи и фрукты, морскую рыбу, запеченное или приготовленное на пару нежирное мясо (курицу, говядину), кисломолочные продукты.
- Принимать витаминно-минеральные комплексы. В период беременности и вынашивания плода женскому организму необходимы такие витамины, как В6 и В12, фолиевая кислота – без них возрастает вероятность развития детских патологий у плода. Также полезно увеличить потребление кальция, цинка, магния, фосфора, железа и других минералов. Точную дозировку должен назначить врач-диетолог, так как гипервитаминоз также может быть опасен для матери и ее ребенка, как и недостаток биологически-активных веществ.
- Вести активный образ жизни. Обоим будущим родителям рекомендуется увеличить физическую активность – это укрепляет организм и помогает справиться со стрессом. Однако, для женщины в период проведения ЭКО противопоказаны большие нагрузки, поэтому лучше выполнять легкие упражнения по 30-40 минут в день 3-4 раза в неделю. Хорошо подойдет легкий бег, пилатес, йога или простая прогулка на свежем воздухе.
- Сделать прививки. Некоторые бактериальные и вирусные инфекции (герпес, грипп, краснуха и т. д.) в пренатальный период способны вызвать генетические отклонения у плода. Перед ЭКО женщине необходимо пройти обследования на эти заболевания и, при отсутствии иммунитета к ним, сделать прививки. Также, при наличии хронических заболеваний, рекомендуется проконсультироваться с врачом, чтобы он скорректировал курс лечения и предложил наиболее оптимальный протокол ЭКО с учетом всех рисков для матери и ребенка.
- Ограничить сексуальную активность. Подготовка к ЭКО не оказывает значительного влияния на половую жизнь будущих родителей. Однако, им обоим стоит отказаться от всякой сексуальной активности за 3-4 дня до пункции фолликулов и в течение 7 дней после экстракорпорального оплодотворения. Это необходимо для получения достаточного количества спермы у мужчин и повышения вероятности успешного закрепления эмбриона в матке.
Полный перечень всех рекомендаций индивидуален и зависит от возраста будущих родителей, состояния их здоровья и многих других факторов. Поэтому перед процедурой ЭКО им обоим нужно проконсультироваться с врачом – только он может назначить все необходимые меры, повышающие шансы на успешное наступление беременности.
Строение женских половых органов
Наружные половые органы женщины включают большие (labia majora) и малые (labia minora) половые губы и клитор. Малые губы окаймляют отверстие мочеиспускательного канала (уретру) и преддверие влагалища. Точкой их соединения является клитор, покрытый тонкой слизистой мембраной, так называемой мукозой. Клитор ввиду своей чувствительности играет значительную роль в сексуальном возбуждении. Внутри влагалище соединено с шейкой матки, представляющей собой ее нижнюю часть. Дальше матка расширяется, и именно в нее поступает яйцеклетка, а эмбрион и утробный плод развиваются во время беременности.
Овуляция
Когда в Вашем организме вырабатывается достаточно половых гормонов, приблизительно каждые 4 недели в одном из Ваших яичников созревает одна яйцеклетка. Созревшая яйцеклетка покидает яичник и двигается к фаллопиевым трубам. Этот процесс называется «овуляцией». В этот период у Вас могут появляться более обильные и прозрачные выделения.
Место расположения яйцеклетки
Одновременно с этим эндометрий (слизистая оболочка матки) утолщается, чтобы создать максимально комфортное место для последующего размещения яйцеклетки, укрепленное кровеносными сосудами и снабжаемое питательными веществами.
Менструация
В случае, если яйцеклетка не оплодотворяется, то она выходит из организма вместе с менструальными выделениями. Место, подготовленное для развития оплодотворенной яйцеклетки тоже становится ненужным. Приблизительно спустя 2 недели после овуляции верхние слои эндометрия отторгаются и выводятся из организма в виде менструации. С началом менструальных выделений новая яйцеклетка начинает созревать и начинается новый цикл.
Менструальный цикл и его фазы
Продолжительность менструального цикла составляет около 28 дней. Однако признано, что нормальный цикл может длиться от 21 до 35 дней. Все происходящие в организме женщины процессы условно разделяют на несколько фаз.
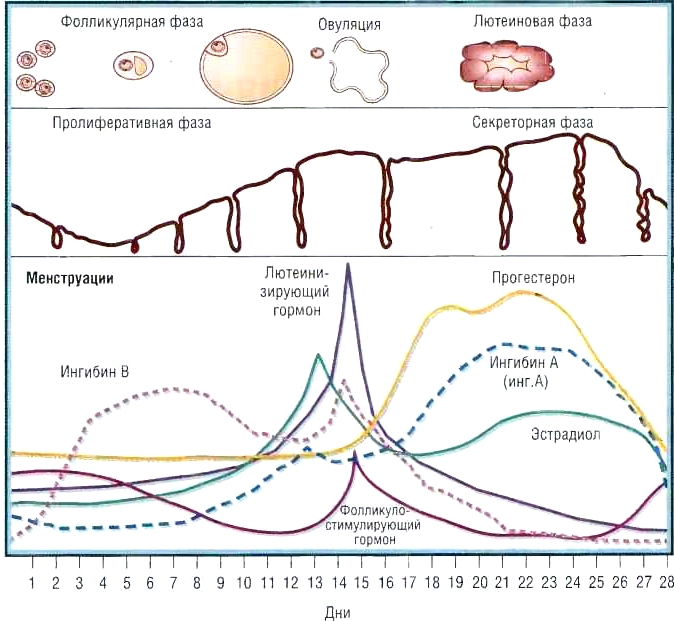
Менструальная фаза. Это время кровотечения из полости матки. В этот период длительностью от 3 до 6 дней происходит отторжение организмом слоя слизистой оболочки – эндометрия, к которому в случае наступления беременности должна была прикрепиться оплодотворенная яйцеклетка.
Фолликулярная фаза. Она начинается одновременно с менструальной и продолжается в среднем 14 суток. В этой фазе в яичниках происходит образование нового фолликула – особого компонента, в котором созревает новая яйцеклетка. Кроме того, начинается процесс обновления эндометрия в матке.
Овуляторная фаза. Она длится около 3 дней, за это время под воздействием гормонов созревший фолликул разрывается и из него выходит зрелая и готовая к оплодотворению яйцеклетка. Данный процесс называется овуляция. Во время овуляции некоторые женщины могут испытывать болевые ощущения внизу живота, с той стороны, где произошел выход яйцеклетки.
Лютеиновая фаза. Она продолжается 11–16 суток. В это время активно вырабатываются гормоны эстроген и прогестерон, которые подготавливают весь организм к беременности. В лютеиновой фазе часто встречается такое явление, как предменструальный синдром (ПМС). Это комплекс симптомов, связанных с естественным изменением гормонального фона: в норме перед днями месячных женщина может испытывать боли внизу живота, усиление аппетита, изменение настроения, набухание молочных желез и др.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии — врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии — нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
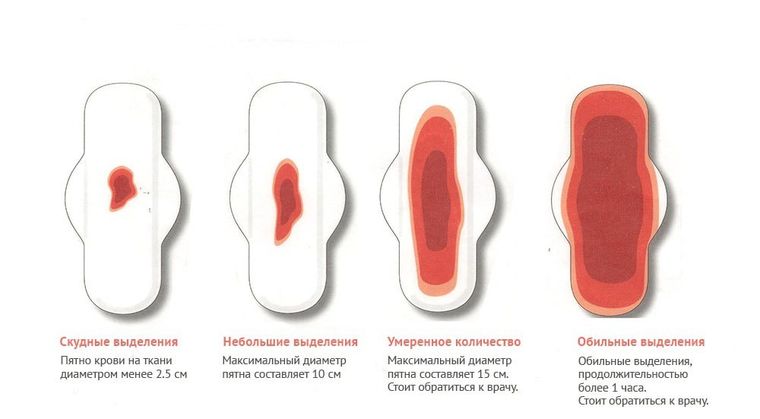
Інтенсивність кровотеч
Кровотеча, яку ми називаємо «виділеннями» або «місячними», не завжди однакова за інтенсивністю. Різні життєві обставини — народження дитини, дієта, стрес, різні методи контрацепції — можуть впливати на те, скільки тривають місячні, та на інтенсивність виділень у цей період. Він різний у різних жінок, а також іноді відрізняється у тієї самої жінки в різні менструальні цикли — все це не є відхиленням від норми. Тому тампони доступні в багатьох форматах і з різним ступенем поглинання. Вибравши правильний продукт, Ви будете захищені і зможете відчувати себе комфортно в будь-який день місяця — так, щоб ніщо не заважало насолоджуватися життям без компромісів, навіть під час менструації. Використовуйте наш селектор тампонів, щоб дізнатися, який тампон підходить саме Вам. Проконсультуйтеся зі своїм терапевтом або гінекологом, якщо у Вас виникнуть питання про місячні або проблеми з менструальним циклом.
Симптомы
В зависимости от этиологического фактора, нарушение менструального цикла может проявляться по — разному, поэтому в гинекологии выведена классификация клинических проявлений, среди которых:
- альгодисменорея – сопровождается тянущими болями низом живота, тошнотой, головными болями, сбоем менструации;
- дисменорея – нестабильный цикл, проявляется резко без сопутствующих симптомов;
- гиперменорея – обильное выделение менструации с нормальной продолжительностью;
- меноррагия – цикл продолжается до 12-ти дней с обильными кровянистыми выделениями;
- гипоменорея – скудные кровянистые выделения;
- полименорея – интервал между менструациями не больше 21 день;
- олигоменорея – короткие месячные с продолжительностью 1 – 2 дня;
- опсоменорея – редкие выделения с промежутками 1 раз в 3 месяца.
Помимо основных клинических признаков могут присутствовать и другие симптомы, ухудшающие самочувствие и качество жизни женщины:
- повышенная усталость;
- раздражительность;
- снижение или увеличение массы тела;
- боль в пояснице или низом живота разной интенсивности;
- тошнота;
- частые головные боли, мигрени.
Все вышеперечисленные симптомы не должны оставаться без внимания врача, который после результатов обследования сможет определить причину, поставить правильный диагноз, подобрать необходимую терапию, дать рекомендации.
Лютеиновая фаза менструального цикла
Период после окончания овуляции до начала следующего менструального цикла, который ознаменуется менструальным кровотечением, называется лютеиновой фазой менструального цикла. Продолжительность этого этапа составляет примерно две недели.
Клетки граафового пузырька в момент нарушения целостности его стенок начинают накапливать в себе пигмент лютеин и липиды. Вследствие этого граафов пузырек меняется и становится желтым телом. Желтое тело – это временная эндокринная железа, которая продуцирует такие важные для организма женщины гормоны, как эстрадиол, прогестерон и андрогены. Они необходимы в случае, если оплодотворение состоялось, для подготовки матки к принятию и успешной имплантации эмбриона в эндометрий. При благоприятном стечении обстоятельств беременность начинается.
Если же в матку не поступает оплодотворенная яйцеклетка, то гормоны желтого тела становятся стимуляторами отторжения эндометрия и начала менструального кровотечение, что будет означать начало нового менструального цикла.
Регуляция менструального цикла: гинекология плюс фармакология
Для начала следует ознакомиться со списком основных гормонов, регулирующих менструальный цикл:
- фолликулостимулирующий гормон;
- лютеинизирующий гормон;
- эстрадиол;
- прогестерон.
Большинству женщин известно, что вполне реально регулировать месячные таблетками. Иными словами, гормональную регуляцию менструального цикла можно обеспечить с помощью определенных препаратов. Но какие же КОК рекомендованы специалистами для непрерывного и длительного приема?
Как можно регулировать цикл месячных с помощью современных КОК?
Современная фармацевтическая промышленность производит несколько типов КОК для регуляции месячных. Препараты-производные тестостерона имеют андрогенный эффект: даже в маленьких дозах они способны провоцировать появление прыщей и избыточную массу тела. Кроме них, существуют препараты гормональной регуляции менструального цикла, содержащие крошечные дозы эстрогенов и вещество дроспиренон, который имеет
антиандрогенную активность — то есть не доставляет женщине тех самых неприятных симптомов в виде лишнего веса и высыпаний на коже. КОК, содержащий подобный состав, можно беспрерывно принимать 120 дней. При этом после приема 24-х обязательных таблеток женщина в любое время может приостановить использование такого КОК (при отмене препарата уже через 4 дня организм ответит приходом менструации), а затем снова в необходимом ей режиме продолжать регулировать месячные таблетками.
Безусловно, такой удобный и комфортный способ управления гормонами, регулирующими менструальный цикл, нравится многим современным женщинам. Однако многие переживают — насколько безопасным является длительное применение подобных КОК и как можно регулировать цикл месячных, чтобы не навредить своему здоровью? Понятно, что разовое «управление своей жизнью» и «отмена менструации» ради поездки в отпуск или романтического свидания никому не навредит. Но как долго можно непрерывно принимать КОК для регуляции менструального цикла?
Комментарий эксперта:
Определенные КОК можно безопасно применять в течение года с перерывом лишь на 7 дней — такие контрацептивы зарегистрированы уже в нескольких странах мира. В России для регуляции менструального цикла разрешено назначать препарат, содержащий микродозированный дроспиренон, только на 120 дней.
Как не пропустить прием КОК и как регулировать месячные с помощью современных гаджетов?
Современная женщина занята настолько, что часто забывает о том, что решила регулировать месячные таблетками. По этой причине пациентка просто отказывается принимать КОК. Как регулировать месячные, не пропуская прием КОК?
- Во-первых, чтобы не забывать о контрацептивах для регуляции менструального цикла, их можно принимать исключительно вечером — в период отдыха они усвоятся лучше.
- Во-вторых, можно наладить регуляцию менструального цикла в отпуске: во время спокойного режима дня можно оставлять себе различные «напоминалки», чтобы в течение суток не забыть принять таблетку.
- В третьих, можно перейти на иной вид контрацепции и регуляции месячных.
- В четвертых, можно ставить «напоминалки» на смартфоне и даже устанавливать приложения со схемой регуляции месячных.
- И, наконец, в пятых, не так давно фармкомпании стали выпускать КОК со специальным дозатором, где содержатся таблетки для регуляции месячных. Дозатор находится в специальном флекс-картридже, который напоминает женщине о необходимости принять препарат. Более того — он подсказывает ей, какой сейчас день цикла и как можно регулировать цикл месячных.
Как делают ЭКО?
Экстракорпоральный способ оплодотворения как репродуктивная технология появилась в 1977 году, когда британскими специалистами впервые успешно удалось применить ее на живом человеке, в результате чего на свет появился здоровый ребенок. Подобные попытки делались и ранее, однако предыдущие тесты на людях по тем или иным причинам были безуспешны. Постепенно из разряда научного эксперимента технология ЭКО по мере своего развития перешла в категорию общепринятых методов лечения бесплодия и сегодня используется во всем мире.
Суть этой технологии хорошо отражена в ее просторечном названии – «зачатие в пробирке». Традиционное ЭКО заключается в следующем:
- у будущих родителей извлекаются половые клетки (яйцеклетки и сперматозоиды), из которых отбираются наиболее жизнеспособные;
- в специальном инкубаторе половые клетки родителей соединяют и получают эмбрион, который развивается в искусственных условиях до определенного этапа;
- затем эмбрион имплантируется в матку будущей матери для его последующего вынашивания и рождения ребенка естественным путем.
Разумеется, данная схема сильно упрощена – на практике это долгий и кропотливый процесс, включающий дополнительные промежуточные этапы, необходимые для повышения вероятности успешного зачатия. ЭКО не следует путать с другой похожей процедурой – искусственным осеменением, которая заключается в принудительном введении спермы в матку. В этом случае само оплодотворение осуществляется естественным путем.
Адреногенитальный синдром
Адреногенитальный синдром возникает вследствие нарушения функции надпочечников и проявляется в виде вирилизации – развития мужских признаков.
- Врожденный. Возникает в результате наследственных нарушений. Проявляется в виде изменения наружных половых органов по мужскому типу. Иногда в родильном доме пол ребенка определяют ошибочно как мужской.
- Приобретенный. Является следствием чрезмерного развития коры надпочечников или (реже) её опухолей. У девочки развиваются мужские черты. Отсутствуют менструации, уменьшаются в размерах молочные железы, отмечается телосложение по мужскому типу, рост волос на лице и в других нехарактерных местах.
Яичники и яичниковый цикл
В яичниках женщины уже на момент ее рождения присутствует запас фолликулов, который будет расходоваться в течение всей жизни. Изначальное их количество огромно — около двух миллионов, но большинство этих фолликулов со временем атрофируется, лишь сравнительно небольшая часть пройдет полный цикл развития. Обычно в течение одного МЦ развивается и созревает один фолликул в одном из яичников. Реже созревает два фолликула в двух яичниках, и происходит одновременный выход яйцеклеток из них — в таком случае при их оплодотворении развивается многоплодная беременность, разнояйцевые близнецы. Кроме того, при гормональной стимуляции яичников (чаще всего искусственной — такая стимуляция, например, является составной частью технологии ЭКО) возможно одновременное созревание сразу нескольких фолликулов.
Процесс созревания фолликула начинается под влиянием ФСГ в конце лютеиновой фазы цикла, за 1-2 дня перед началом менструального кровотечения. В 1-4 день цикла, одновременно с кровотечением, несколько фолликулов вступают в рост, на 5-7 день среди них происходит отбор одного фолликула, который станет доминантным, то есть таким, развитие которого завершится овуляцией. Остальные вступившие в рост фолликулы проходят процесс обратного развития. В период с 8 по 12 день доминантный фолликул созревает, на 13-15 день происходит его разрыв и выход яйцеклетки — овуляция. Обычно это событие женщина никак не ощущает, в редких случаях возможны незначительные болевые ощущения внизу живота справа или слева и/или практически незаметные кровянистые выделения из половых путей.
В течение всей фолликулиновой фазы цикла уровень эстрогенов в крови женщины постепенно нарастает, и приблизительно к 14 дню (он может варьировать в зависимости от длительности МЦ у женщины) наступает пик подъема эстрогенов, результатом чего становится выброс ЛГ и наступление овуляции. После того, как яйцеклетка вышла из разорвавшегося фолликула, его полость быстро прорастает кровеносными капиллярами и образуется желтое тело — по своей сути временная железа, вырабатывающая в течение последующих двух недель прогестерон. Образование желтого тела и его активность также стимулируются ЛГ.
Если оплодотворения созревшей яйцеклетки не произошло, желтое тело исчезает на 12-14 день после овуляции. Если беременность наступила, оно сохраняется и продолжает «работать» в течение всего периода вынашивания плода, особенно интенсивно в первые 3-4 месяца, когда прогестерон жизненно необходим для сохранения беременности.
Яичники представляют собой не только резервуар для фолликулов, содержащих яйцеклетки, но и железистую ткань, которая продуцирует ряд гормонов:
- эстрогены (эстрадиол, эстриол, эстрон),
- прогестерон,
- небольшое количество андрогенов (основная их часть вырабатывается надпочечниками).
Исходным «сырьем» для синтеза стероидных гормонов, к которым относятся как эстрогены и прогестерон, так и андрогены, служит холестерин — об этом важно помнить каждой женщине, которая хочет быть здоровой. Строгие диеты с жестким ограничением жиров, «сидение» на обезжиренном кефире и листике салата допустимы только в качестве разгрузки на 1-3 дня
Если исключить поступление холестерина в организм надолго, железы могут буквально лишиться исходного материала для выработки гормонов, что неизбежно скажется на гормональном балансе, работе половой системы и состоянии здоровья женщины в целом.