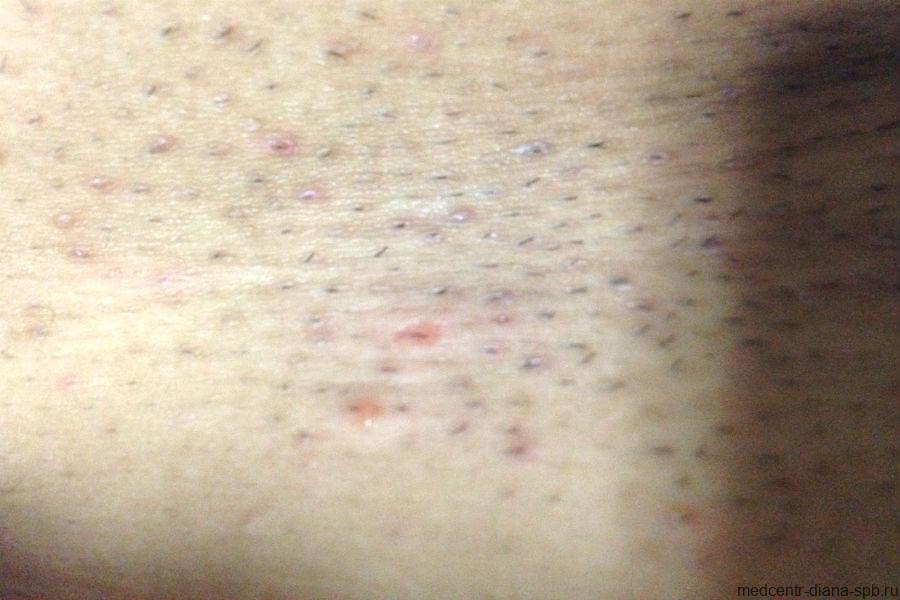
Гонорея у женщин
Содержание:
- Гонорея у девочек
- Что провоцирует / Причины Гонореи:
- Исследование биоценоза урогенитального тракта
- Демодекоз лечение
- Симптомы гонореи у мужчин и женщин
- Симптомы
- Последствия гонореи
- «Леопардовая» болезнь
- Какие существуют способы диагностики и лечения мочекаменной болезни?
- Занимаетесь ли вы онкологическими заболеваниями половых органов?
- Патогенез (что происходит?) во время Гонореи:
- К каким докторам следует обращаться если у Вас Гонорея:
- Гонорея у мужчин
- Хроническая гонорея у женщин
- Виды гонореи
Гонорея у девочек
Гонорея у девочек наиболее часто отмечается в возрасте 2 — 8 лет. Заражаются дети, как правило, через предметы туалета и домашнего обихода, причём в 3/4 случаев источником инфекции является мать, реже — ближайшие родственники и обслуживающий персонал детских учреждений. Вследствие возрастных анатомо-физиологических особенностей у девочек младшего возраста гонококки вызывают воспаление вульвы, влагалища, уретры. Внутренние половые органы поражаются крайне редко.
У заболевших девочек отмечаются
- покраснение и отёк больших половых губ,
- преддверия влагалища и промежности,
- обильные гнойные выделения из влагалища,
- их беспокоят жжение и зуд в области наружных половых органов,
- боль при мочеиспускании.
Перенесённая в детском возрасте гонорея может сказаться в дальнейшем на здоровье девушки, женщины, её менструальной и детородной функциях, быть причиной бесплодия. Родители должны постоянно помнить и прививать детям правила личной гигиены, особенно, гигиены половых органов. Чтобы исключить возможность заражения девочек от работников детских учреждений, последние тщательно обследуются при приёме на работу и в дальнейшем регулярно 1 раз в 3 месяца.
Лечение проводится в условиях стационара главным образом антибиотиками группы пенициллина, реже — сульфаниламидами.
Что провоцирует / Причины Гонореи:
Гонококк представляет собой парный кокк (диплококк) бобовидной формы, не окрашиваемый по Граму, располагается обязательно внутриклеточно (в цитоплазме лейкоцитов). Гонококки высокочувствительны к факторам внешней среды: погибают при температуре выше 55 С, при высыхании, обработке растворами антисептиков, под влиянием прямых солнечных лучей. Гонококк сохраняет жизнеспособность в свежем гное до высыхания. В связи с этим заражение происходит в основном половым путем (от инфицированного партнера). Контагиозность инфекции для женщин составляет 50-70%, для мужчин — 25-50%. Гораздо реже бывает заражение бытовым путем (через грязное белье, полотенца, мочалки), в основном у девочек. Возможность внутриутробного инфицирования остается спорной. Гонококк неподвижен, не образует спор, посредством тонких трубчатых нитей (пили) закрепляется на поверхности эпителиальных клеток, сперматозоидов, эритроцитов. Снаружи гонококки покрыты капсулоподобной субстанцией, затрудняющей их переваривание. Возбудитель может проживать внутри лейкоцитов, трихомонад, эпителиальных клеток (незавершенный фагоцитоз), что осложняет лечение. При неадекватном лечении могут образовываться L-формы гонококков различной величины и окраски. Они нечувствительны к препаратам, вызвавшим их образование, антителам и комплементу в результате утраты части антигенных свойств. Персистенция L-форм затрудняет диагностику и лечение, способствует выживанию инфекции в организме. В связи с широким использованием антибиотиков появилось множество штаммов гонококка, вырабатывающих фермент р-лактамазу и соответственно устойчивых к действию антибиотиков, содержащих бета-лактамное кольцо.
Гонококки поражают преимущественно отделы мочеполовой системы, выстланные цилиндрическим эпителием — слизистую оболочку цервикального канала, маточных труб, уретры, парауретральные и большие вестибулярные железы. При генитально-ораль-ных контактах могут развиваться гонорейный фарингит, тонзиллит и стоматит, при генитально-анальных — гонорейный проктит. При попадании инфекции на слизистую оболочку глаз, в том числе и при прохождении плода через инфицированные родовые пути, появляются признаки гонорейного конъюнктивита.
Стенка влагалища, покрытая многослойным плоским эпителием, устойчива к гонококковой инфекции. Однако, если эпителий истончается или становится рыхлым, возможно развитие гонорейного вагинита (при беременности, у девочек и у женщин в постменопаузе).
Гонококки быстро фиксируются на поверхности эпителиальных клеток при помощи пилей, а затем проникают в глубь клеток, в межклеточные щели и подэпителиальное пространство, вызывая деструкцию эпителия и воспалительную реакцию.
Гонорейная инфекция распространяется чаще по протяжению (каналикулярно) из нижних отделов мочеполовой системы в верхние. Продвижению нередко способствуют адгезия гонококка к поверхности сперматозоидов и энтеробиоз внутри трихомонад, являющихся активными переносчиками инфекции.
Иногда гонококки попадают в кровяное русло (обычно они гибнут из-за бактерицидных свойств сыворотки), приводя к генерализации инфекции и появлению экстрагенитальных очагов поражения, в первую очередь поражения суставов. Реже развиваются гонорейный эндокардит и менингит.
В ответ на внедрение гонорейной инфекции в организме вырабатываются антитела, но иммунитет при этом не развивается. Человек может заражаться и болеть гонореей многократно. Это объясняется антигенной вариабельностью гонококка.
Инкубационный период гонореи колеблется от 3 до 15 дней, реже до 1 мес.
Исследование биоценоза урогенитального тракта
| Исследования | Стоимость, руб. | Срок выполнения | |
|---|---|---|---|
| Фемофлор – 8 (общая бактериальная масса, лактобактерии, семейство энтеробактерий, стрептококки, гарднерелла вагиналис, превотелла бивиа, порфиромоны, эубактерии, микоплазмы хоминис и гениталиум, грибы рода кандида) | 42.59 | 3-5 дней | |
| Фемофлор – 16 (общая бактериальная масса, лактобактерии, семейств о энтеробактерий, стрептококки, стафилококки, гарднерелла вагиналис, превотелла бивиа, порфиромоны, эубактерии, снеатия, лептотрихии, фузобактерии, мегасферы, вейлонеллы, диалистеры, лахобактерии, клостридии, мобилункусы, коринебактерии, пептострептококки, вагинальный атопобиум, микоплазмы хоминис и гениталиум, уреаплазмы уреалитикум и парвум, грибы рода кандида) | 77.48 | 3-5 дней | |
| Фемофлор – Скрин (общая бактериальная масса, лактобактерии, гарднерелла вагиналис, превотелла бивиа, порфиромоны, микоплазмы хоминис и гениталиум, уреаплазмы уреалитикум и парвум, грибы рода кандида, вирус простого герпеса 1,2 типов, нейссерия гонореи, цитомегаловирус, хламидия трахоматис, трихомонада вагиналис) | 52.62 | 3-5 дней | |
| Андрофлор (общая бактериальная масса, лактобактерии, стрептококки, стафилококки, коринебактерии, гарднерелла вагиналис, уреаплазмы уреалитикум и парвум, микоплазмы хоминис и гениталиум, атопобиум кластер, мегасферы, вейлонеллы, диалистеры, снеатия, лептотрихии, фузобактерии, превотеллы, порфиромоны, бактероиды, анаэрококки, эубактерии, пептострептококки, парвимонасы, синегнойная палочка, ралстонии, буркхолдерии, гемофилы, энтеробактерии, энтерококки, грибы рода кандида, хламидия трахоматис, трихомонада вагиналис, нейссерия гонореи) | 94.05 | 3-5 дней | |
| Андрофлор – Скрин (общая бактериальная масса, лактобактерии, стрептококки, стафилококки, коринебактерии, гарднерелла вагиналис, уреаплазмы уреалитикум и парвум, микоплазмы хоминис и гениталиум, энтеробактерии, энтерококки, грибы рода кандида, хламидия трахоматис, трихомонада вагиналис, нейссерия гонореи) | 63.10 | 3-5 дней | |
| Бактериальная обсемененность материала из урогенитального тракта, урогенитальные микоплазмы (микоплазма хоминис, уреаплазма уреалитикум), полуколичественная оценка и чувствительность к антибиотикам | 38.02 | 1-3 дня | |
| Мазок на флору | 2.68 | 3-5 дней | |
| Микроскопия сока предстательной железы | 2.61 | 3-5 дней |
Демодекоз лечение
Схема лечения демодекоза представляет собой комплекс мероприятий, направленных устранение внешних симптомов и причины, которая их спровоцировала. Финальной стадией терапии является использование профилактических мероприятий, которые помогают закрепить терапевтический результат и предотвращают рецидив болезни
Важно понимать, что справиться с этой проблемой самостоятельно практически невозможно. Эта проблема нуждается в квалифицированной помощи и длительном медикаментозном лечении, так как зараженный человек является опасным для окружающих
Он представляет собой источник заражения, поэтому может инфицировать других людей.
Стандартная терапия, направленная на устранение демодекозной инфекции, состоит из нескольких частей:
- Диета при демодекозе. Больному потребуется отказаться от жирной, острой и копченой пищи. Также рекомендуется снизить потребление сахара, сладостей и молочных продуктов. В рационе питания должны преобладать нежирные сорта рыбы, овощи и фрукты;
- Местное лечение. С этой целью используется серная мазь при демодекозе, крема и спреи, обладающие антибактериальным и противопаразитарным свойством;
- Системное лечение. Оно направлено на нормализацию выработки кожного сала и устранение имеющихся дисбалансов (гормональных или обменных). Для этого возможно привлечение узких специалистов, назначение антибиотиков в таблетированной или инъекционной форме;
- Симптоматическое лечение. Оно нацелено на улучшение самочувствия больного, устранение активной симптоматики (воспаление, зуд, болезненность и покраснение). Для этого может назначаться специальная болтушка от демодекоза;
- Физиотерапия. Для улучшения состояния кожных покровов назначается электрофорез, лазерная терапия и озонотерапия.
Симптомы гонореи у мужчин и женщин
Заболевание развивается быстро. Особенно тяжело оно протекает у мужчин: уже через 3-5 дней после заражения появляется резь при мочеиспускании, болезненность внизу живота и в паху, муть в моче, вызванные воспалением мочевого пузыря и уретры. Часто возникают лихорадка и слабость. У женщин к слабовыраженному воспалению мочевыводящих путей добавляется воспаление влагалища с появлением гнойных выделений.
Иногда болезнь не дает ярко выраженных симптомов. В этом случае человек, не зная, что болен, становится источником инфекции, заражая половых партнеров.
Если рассмотреть симптомы гонореи подробнее, то признаки можно разделить на мужские и женские, так как у мужчин и женщин симптомы значительно отличаются:
Гонорея у мужчин
Это заболевание проходит с симптомами, характерными для острого уретрита. Наблюдаются отек уретры, зуд, желтовато-белые (гнойно-серозные) выделения из мочеиспускательного канала, частые позывы, сопровождающееся болью мочеиспускание. В период от месяца после заражения, который можно отнести к подострому, возникает покраснение головки полового члена, вплоть до синюшного оттенка.
Гонорея у женщин
Часто гонорея протекает практически без симптомов, поэтому они поздно обращаются за помощью к врачу, из-за чего вероятность осложнений болезни сильно возрастает. Болезнь коварна и тем, что ее на первом этапе не воспринимают всерьез, предполагая, что начался цистит или кандидоз. У девочек гонорея чаще проходит в острой форме. Симптомы острой гонореи: гнойные влагалищные выделения, язвы и отек на слизистых, кровотечения между критическими днями, частое мочеиспускание, сопровождающееся болью, жжением, резкие и частые боли внизу живота.
К этим симптомам может присоединяться повышенная температура до 38-40°, общее ухудшение состояния, тошнота, диарея и др.
Например, при фарингите отмечаются боль в горле, покраснение горла и миндалин. Проктит тоже редко протекает с выраженными симптомами, но может быть, что при акте дефекации отмечается резкая боль, отмечаются выделения из анального отверстия.
Симптомы
Основное отличие женской гонореи от мужской заключается в том, что почти у половины пациенток признаки заболевания выражены слабо или остаются вообще незамеченными. Диагноз выясняется при обращении к врачу с жалобами, характерными для других воспалительных патологий мочеполовой системы.
Жалобы пациенток в основном связаны с болезненным мочеиспусканием, выделениями зеленого или желтого цвета, дискомфортом во время интимной близости, боли внизу живота, нарушение менструального цикла.
Инкубационный период
Первые признаки инфицирования у женщин появляются через 3-5 дней после попадания бактерий в организм, но на длительность инкубационного периода влияет ряд факторов.
Например, если одновременно с гонококками произошло также заражение другой патогенной микрофлорой, первые симптомы могут появиться только через две недели, а иногда и через месяц. За время инкубационного периода возбудитель проникает из слизистого слоя в подслизистый и далее в лимфатическую систему.
Период инкубации увеличивается, если женщина на момент принимала антибактериальные препараты. В этом случае активность возбудителя гонореи может быть подавлена, и заболевание будет протекать в бессимптомной форме.
Клинические проявления
Симптоматика гонореи различается в зависимости от локализации воспаления и формы заболевания.
Если же болезнь проявилась сразу после окончания инкубационного периода, то к наиболее общим симптомам гонококкового поражения относят:
- обильные гнойные или гнойно-слизистые выделения из влагалища;
- неприятные ощущения, зуд в области наружных половых органов и влагалища;
- болезненное мочеиспускание;
- гиперемия и отечность в области половых губ.
Эти симптомы характерны при попадании инфекции во влагалище.
При инфицировании ротовой полости развивается гонококковая ангина, симптомы которой – повышенная температура, боль в горле и гнойный налет на миндалинах.
Если гонококки проникли в прямую кишку, то пациентки жалуются на острую боль при дефекации и гнойные выделения из ануса.
При переходе заболевания в хроническую форму его симптомы сохраняются, но становятся менее заметными, проявляясь только в период обострения. Активизировать процесс могут:
- сексуальный контакт;
- менструация;
- употребление острых приправ и спиртных напитков;
- переохлаждение.
В период ремиссии симптомы патологии практически незаметны, женщина считает себя здоровой. Поскольку никаких внешних проявлений болезни нет, она может легко согласиться на незащищенный секс, заразив ничего не подозревающего партнера.
Последствия гонореи
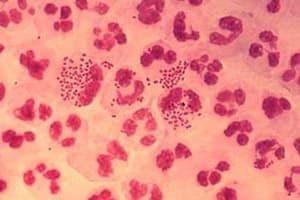
При отсутствии своевременного лечения гонореи возможны неприятные осложнения как у мужчин, так и у женщин. К последствиям гонореи у мужчин относят:
- воспаление предстательной железы или простатит;
- рубцовые сужения или стриктуры уретры;
- воспаление придатка яичка или эпидидимит;
- бесплодие.
У женщин встречаются не менее сложные состояния:
- воспаление придатков матки с последующей закупоркой маточных труб. Данное состояние, в свою очередь, ведет к повышенному риску развития внематочной беременности, невынашиванию плода или к бесплодию;
- воспаление шейки матки или цервицит;
- воспаление мочевого пузыря или цистит.
К редким осложнениям, общим для мужчин и женщин, относится генерализованная гонококковая инфекция. Это состояние наблюдается, если возбудитель гонореи выходит за пределы мочеполовой системы и проникает в другие органы и ткани организма. При этом поражается кожа, суставы (артрит), сердце (эндокардит), может развиться воспаление оболочек мозга (менингит).
«Леопардовая» болезнь
Не менее серьезно и такое заболевание, как сифилис
Здесь важно не упустить первую стадию заболевания: образование маленьких язвочек, так называемых «твердых шапок». Иногда они присутствуют в скрытых формах и совершенно не беспокоят человека
Пациент начинает ощущать неладное только тогда, когда на его коже появляются ярко-красные «леопардовые» высыпания, равномерно покрывающие все тело. Или если на ладонях возникнут пабулки – возвышающиеся над кожей специфические образования.
В случае сифилиса поставить диагноз непросто: его проявления разнообразны, к тому же часто болезнь развивается нетривиально. Да и серьезность заболевания требует обязательных лабораторных исследований. Самое надежное из них — выделить спирохету, но такое возможно, если на поверхности тела есть участки, пораженные эрозией.
Все остальные методы основаны на исследовании крови. При заражении в ней появляются специфические антитела — белки, вырабатываемые организмом для борьбы с возбудителем.
Такие антитела выявляет реакция Вассермана (РВ). Кровь для нее берут из вены. Результаты этой реакции достаточно надежны, однако, если человек был заражен недавно, необходимое для положительного результата количество антител еще не образовалось. Достоверный результат можно получить лишь через две недели после появления твердого шанкра.
В некоторых случаях возбудитель сифилиса – спирохета – проникает не только в кровь, но и в спинно-мозговой канал. Пройти этот гематоэнцефалический барьер обычный антибиотик уже не сможет, и тогда больному придется вводить в организм дополнительные вещества. После основательного лечения пациент в течение как минимум года должен регулярно сдавать контрольные анализы. Как видите, всего-то час-два радости в постели, а решение проблемы может затянуться надолго, поэтому всегда и во всех случаях нужно предохраняться, и только с помощью презерватива! Гигиена здесь уже ни причем.
Какие существуют способы диагностики и лечения мочекаменной болезни?
Мочекаменная болезнь это заболевание, при котором образуются камни в почках и в мочевых путях. Причины возникновения мочекаменной болезни очень разнообразны: это и наследственная предрасположенность, и особенности обмена веществ, и характер питания. Мочекаменная болезнь занимает лидирующую позицию среди всех урологических заболеваний у сибиряков.
Нередко мочекаменная болезнь имеет бессимптомное течение, и камни обнаруживаются случайно при УЗИ почек или рентгенологическом исследовании. Бессимптомное течение мочекаменной болезни зависит не от размера камня, а от его локализации если камень не нарушает оттока мочи, то никаких признаков болезни не будет. Основным симптомом мочекаменной болезни является боль. Боль может быть довольно терпимой, ноющей, а может проявляться почечной коликой в этом случае боль практически невыносима. Сильный болевой приступ сопровождается тошнотой, рвотой, беспокойством. Локализация боли зависит от расположения камня. Только применение специальных методов позволяет точно определить мочекаменную болезнь. Если камень располагается достаточно низко, боль отдает в ногу, головку полового члена, мошонку у мужчин, у женщин чаще всего болезненное мочеиспускание. После окончания болевого приступа иногда появляется кровь в моче.
Я называю это жизнью на пороховой бочке, ведь часто наличие камня в почке или мочеточнике сочетается с опасностью инфекционных осложнений, появлением почечной колики или развитием почечной недостаточности. На ранних стадиях развития болезни можно попробовать избавиться от камней в почках при помощи консервативной терапии, без операции. Существуют препараты для уменьшения камнеобразования.
В более сложных случаях не обойтись без операции. Мы помогаем избавиться от любых камней в мочевых путях, выполняя эндоскопические операции через мочеиспускательный канал или через сантиметровый разрез под нижним ребром. Разрушение камней производится немецким лазерным оборудованием, которому подвластны конкременты любой плотности. Избавление пациента от камней различной локализации в мочевой системе происходит достаточно быстро, малоинвазивно, что сокращает период пребывания больного в стационаре и период реабилитации. Я часто говорю, что, удаляя камень, мы не удаляем мочекаменную болезнь. К сожалению, примерно у трети пациентов мочекаменная болезнь имеет рецидивирующее течение, то есть после лечения камни образуются вновь. Поэтому огромное значение приобретает профилактика дальнейшего камнеобразования: выяснение вида и причин развития камней, индивидуальная диета, профилактические курсы лечения. Такой комплексный подход залог длительного здоровья.
Занимаетесь ли вы онкологическими заболеваниями половых органов?
Да, мы работаем совместно с онкологом. Онкологические заболевания в сфере урологии — при своевременном выявлении — весьма успешно лечатся. В клинике проводятся операции по удалению опухолей всех органов мочеполовой системы как у мужчин, так и у женщин.
Урологические онкозаболевания занимают достаточно большой процент всех случаев обращения пациента к врачу. Самые частые онколозаболевания это рак мочевого пузыря (чаще встречается у женщин), рак простаты, рак почки, рак полового члена, рак яичка.
Симптомы
- появление крови в моче,
- учащенное мочеиспускание,
- ложные позывы на мочеиспускание,
- затрудненное мочеиспускание,
- чувство неполного опорожнения мочевого пузыря,
- прерывистое мочеиспускание,
- изменение формы, увеличение, отек, опухоль, покраснение, изъязвление на половом члене или яичке.
Рост онкоурологических заболеваний велик, отмечается тенденция к увеличению числа пациентов с онкопатологией ежегодно. Поэтому мы еще раз повторяем: регулярные профилактические осмотры необходимы каждому! Если вы обнаружили у себя какие-то из вышеперечисленных симптомов, выявили малейшие признаки патологического процесса – незамедлительно обращайтесь к врачу, ведь выявление любого онкологического заболевания на ранних стадиях это и есть залог успешного лечения.
В нашей клинике имеется все необходимое оборудование для диагностики и лечения онкоурологической патологии: ультразвуковые аппараты экспертного класса, МРТ и КТ самого высокого разрешения, операционные клиники оснащены современным оборудованием, что позволяет выполнять малотравматичные операции, и гарантирует быструю реабилитацию пациента в короткий послеоперационный период, большое значение в клинике уделяется и послеоперационному ведению пациента до полного его выздоровления.
Патогенез (что происходит?) во время Гонореи:
Классификация. За основу принята классификация гонореи, изложенная в Международной статистической классификации болезней X пересмотра 1999 г. (раздел А.54):
- • гонококковая инфекция нижних отделов мочеполовой системы без абсцедирования периуретральных и придаточных желез;
- • гонококковая инфекция нижних отделов мочеполовой системы с абсцедированием периуретральных и придаточных желез;
- • гонококковый пельвиоперитонит и другая гонококковая инфекция мочеполовых органов;
- • гонококковая инфекция глаз;
- • гонококковая инфекция костно-мышечной системы;
- • гонококковый фарингит;
- • гонококковая инфекция аноректальной области;
- • другие гонококковые инфекции.
Эта классификация близка к приведенной в методических материалах «Диагностика, лечение и профилактика ЗППП» (1997):
- • гонорея нижних отделов мочеполовой системы без осложнений;
- • гонорея нижних отделов мочеполовой системы с осложнениями;
- • гонорея верхних отделов мочеполовой системы и органов малого таза;
- • гонорея других органов.
К гонорее нижних отделов мочеполовой системы относят поражение уретры, парауретральных желез, желез преддверия влагалища, слизистой оболочки цервикального канала, влагалища, к гонорее верхних отделов мочеполовой системы (восходящей) — поражение матки, придатков и брюшины.
По классификации 1993 г., в основу которой положены длительность и выраженность клинических симптомов заболевания, различают свежую гонорею (длительность до 2 мес), которая подразделяется на острую, подострую, торпидную (малосимптомную или бессимптомную со скудным экссудатом, в котором обнаруживаются гонококки) и хроническую гонорею (продолжительность более 2 мес или неустановленной давности). Хроническая гонорея может протекать с обострениями.
Возможно гонококконосительство, когда возбудитель не вызывает появления экссудата и субъективных расстройств нет.
К каким докторам следует обращаться если у Вас Гонорея:
Гинеколог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гонореи, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Гонорея у мужчин
У больных острой гонореей при отсутствии лечения интенсивность воспалительных процессов в канале постепенно уменьшается и процесс становится хроническим. Как свежий, так и хронический уретрит у мужчин может осложняться
- воспалением внутреннего листка крайней плоти и головки полового члена,
- воспалением парауретральных желёз (см. Железы Литтре) и ходов уретры.
Но самыми серьёзными осложнениями являются воспаление
- предстательной железы (простатит),
- придатка яичка (эпидидимит),
- семенных пузырьков (везикулит)
- и развитие сужений просвета мочеиспускательного канала.
Этим осложнениям способствуют
- половые возбуждения,
- употребление алкогольных напитков,
- пива,
- переохлаждение,
- тяжёлые физические нагрузки.
Гонорейный эпидидимит обычно развивается
- остро,
- с высокой температурой,
- припухлостью и покраснением мошонки,
- сильными болями в области поражённого яичка.
Больной с трудом передвигается. Двусторонний процесс часто приводит к бесплодию.
Гонорейный простатит — самое частое осложнение гонореи у мужчин. Различают простатит
- острый
- и хронический.
Последний плохо поддаётся лечению и часто является причиной половой слабости и бесплодия в браке.
Хроническая гонорея у женщин
Вялое хроническое течение гонореи у женщин встречается чаще, чем у мужчин.. Хронизация воспалительного процесса у женщин приводит к нарушению менструального цикла, развитию спаечного процесса в малом тазу, что в последующем может явиться причиной бесплодия, внематочной беременности, невынашивания беременности, синдрома хронических тазовых болей.
Гонорейный уретрит у женщин по клиническим проявлениям напоминает аналогичное поражение у мужчин, однако не вызывает субъективных расстройств. При хроническом гонорейном уретрите иногда наблюдается заметная инфильтрация (некоторое уплотнение) стенки уретры при пальпации её со стороны влагалища.
Гонорейный проктит возникает при попадании гонококков в прямую кишку с гнойным секретом или при анальном половом акте. Гонорейный проктит у женщин чаще всего имеет малосимптомное, хроническое течение. Субъективные жалобы обычно отсутствуют. При ректальном обследовании обнаруживают гиперемию, отек и слизисто-гнойное отделяемое, содержащие гонококки, а иногда — эрозии на слизистой оболочке прямой кишки.
Виды гонореи
- Различают свежую — острую, подострую и торпидную (с давностью до 2 месяцев),
- хроническую (свыше 2 месяцев и неустановленной давности)
- и скрытую (латентную) гонорею.
При скрытой гонорее имеются осумкованные очаги воспаления со слабопатогенными гонококками, при вскрытии которых гонококки выходят на поверхность слизистых оболочек половых органов и вызывают их воспаление. От момента заражения до появления клинических признаков заболевания проходит от 3 до 4 дней. Иногда инкубационный период удлиняется до 2 — 3 недель и более. Удлинению сроков инкубационного периода способствует приём антибиотиков или других сульфаниламидных препаратов по поводу сопутствующих заболеваний или при самолечении.