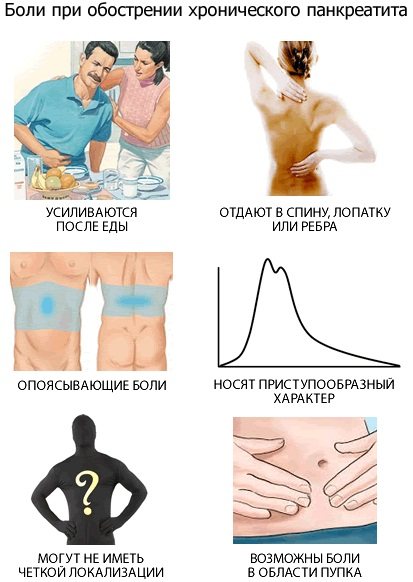
Симптомы болезни — боли в лобковой кости
Содержание:
- Роды при болях в лобке
- Чем намазать слизистую после повреждения влагалища?
- Как уменьшить зуд в интимной зоне: общие рекомендации
- Патологические боли в зоне лобковой кости при беременности и чем они опасны
- Причины боли в половых органах у мужчин
- Признаки диастаза мышц живота
- Симптомы простатита
- Лечение повреждений влагалища
- Как избавиться от болей
- Виды кандидоза
- Профилактика болей лобковой области при беременности
- Симптоматика болей в промежности
- Наши врачи
- Какую диагностику проводят при болях в промежности?
- Как проводят лечение болей в промежности?
- Лечение
- Простата, предстательная железа: исследование, обследование при простатите
- Физическая терапия
- Боль в бедрах при беременности – что делать
- Медикаментозное лечение
- Симптомы и причины заболевания
Роды при болях в лобке
1. Расхождение лонного сочленения в 1 см и более – могут проводить плановое кесарево сечение. Но чаще всего при расхождении более 2 см начинают говорить о КС, чтобы во время родов лобковые связки не разорвались. Ведь если разрыв происходит, то ноги женщины обездвиживаются до того момента, пока связки не восстановятся, а на это уйдёт около 3 месяцев в гипсе.
Но при симфизите 2-ой стадии женщины чаще всего благополучно рожают естественным путём и восстанавливаются без последствий для собственного здоровья.
После родов при благополучном их течении необходимо соблюдать постельный режим около 3 дней, туго перетянув бёдра эластичным бинтом. После истечения этого срока можно начинать понемногу передвигаться по комнате, надев специальный корсет, который фиксирует кости таза в нужном положении, не давая им расходиться. Корсет носят 3-6 месяцев.
Если после родов сильных болей в лобке нет, то ничего это делать не нужно, можно вести обычный образ жизни.
2. При величине щели между костями менее 1 см, при нормальном самочувствии беременной и при условии, что плод некрупный, а таз не узкий, роды проводят естественным путём. Уже на 3-5 день после родов боль не будет такой сильной, однако полностью стихнет она через 2 недели, максимум через 2 месяца после рождения младенца.
Рекомендуется носить послеродовой бандаж или туго бинтовать таз ещё несколько недель после родов.
Чем намазать слизистую после повреждения влагалища?
Для ускорения заживления микротравм можно воспользоваться ГИНОКОМФОРТ интимным гелем восстанавливающим, созданный специалистами фармацевтической компании ВЕРТЕКС, прошедший клинические исследования на кафедре дерматовенерологии с клиникой СПбГМУ и имеющий необходимые документы и сертификаты качества. Он устраняет вагинальный дискомфорт, проявляющийся в виде зуда, жжения, раздражения и сухости. Благодаря безопасному составу, в который входят такие натуральные компоненты, как масло чайного дерева, молочная кислота, экстракт ромашки, пантенол и бисаболол, средство способствует ускорению регенерации тканей, снятию воспаления и устранению раздражения. Использование геля рекомендуется для нормализации микрофлоры влагалища и для быстрого заживления небольших повреждений.
Как уменьшить зуд в интимной зоне: общие рекомендации
Что вы можете сделать, чтобы облегчить зуд в интимной зоне?
Уделяйте повышенное внимание к гигиене.
Носите нижнее белье из натуральных тканей.
Натуральными также должны быть и продукты из вашего меню, ведь вполне возможно, что зуд вызван пищевой аллергией. Скажите «да» фруктам, овощам, злаковым и кисломолочным продуктам
А вот всё острое, излишне пряное и маринованное лучше исключить.
Нередко причиной зуда становится стресс, психологическое или физическое перенапряжение. Будьте внимательны к себе в такой важный и деликатный период как беременность, постарайтесь не перенапрягаться и следите за своим режимом.
Чтобы уменьшить проявления зуда в интимной области, можно использовать Интимный гель «Гинокомфорт» восстанавливающий. Средство было разработано специалистами фармацевтической компании ВЕРТЕКС и имеет пакет необходимых документов и сертификатов качества. Оно прошло клинические испытания, проведенные на кафедре дерматовенерологии с клиникой СПбГМУ под руководством Игнатовского А.В. и Соколовского Е.В. В состав геля входят натуральные компоненты: масло чайного дерева, молочная кислота, экстракт ромашки, пантенол и бисаболол. Гель рекомендован для устранения вагинального дискомфорта, зуда и жжения, нормализации микрофлоры и восстановления слизистой влагалища во время и после беременности.
Патологические боли в зоне лобковой кости при беременности и чем они опасны
Боль в области лобковой кости может возникнуть не только в результате естественных процессов, причиной дискомфорта могут стать и патологии. Во время беременности в организме женщины часто начинают прогрессировать различные заболевания либо возникать специфические проблемы.
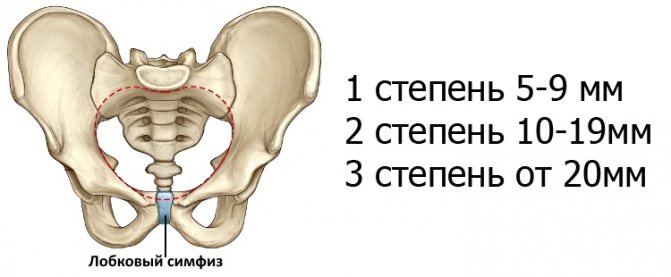
Расхождение лобкового сочленения более 5 миллиметров — это признак развития симфизита
Симфизиопатия
Расхождение лобкового сочленения более 5 миллиметров не является нормой. Это признак развития симфизита. В его основе лежит воспалительная реакция на повреждение тканей. Патология способна вызвать сильные боли. Они могут усиливаться при ходьбе, попытке изменить положение во время сна и отдыха или подняться по лестничному пролёту. Причины явления до конца не определены, но перечень провоцирующих факторов следующий:
- Объём околоплодных вод выше нормы;
- Крупный плод;
- Избыток релаксина (гормон, который вырабатывают яичники и плацента. Он расслабляет связки малого таза и тазовые кости);
- Наследственная предрасположенность к заболеваниям суставов;
- Недостаток витамина D, который провоцирует плохую усваиваемость кальция;
- Дисбаланс в организме кальция, магния и фосфора.
Видео: роды с диагнозом «симфизит»
- Остеит лонных костей либо воспаление всех тканей в зоне лонного сочленения, что сопровождается болевыми ощущениями. Недуг может провоцировать беременность, а также прежние урогенитальные вмешательства, спондилоартрит (заболевание позвоночника, которое сопровождается острыми болевыми ощущениями и ограничениями в работе опорно-двигательного аппарата) и различные травмы;
- Остеомиелит лонных сочленений. Указанная патология имеет инфекционный характер. Она встречается нечасто и имеет отношение к осложнениям, что вызваны оперативным вмешательством в работу органов. Это касается тех операций, что были проведены за 2 недели или 3 месяца до обострения;
- Остеомаляция (нарушение минерализации костных тканей), что может быть вызвана беременностью. Заболевание способна спровоцировать нехватка витамина группы D. Болезненные ощущения могут иметь более широкую локализацию, отмечаться не только в лобковой кости, но и грудине, рёбрах, а также позвоночнике.
Причины боли в половых органах у мужчин
Представители сильного пола часто сталкиваются с болевым синдромом половой локализации, который может быть вызван различными факторами – начиная от чрезмерной нагрузки, заканчивая опухолевыми процессами. Наиболее распространенные причины болезненности мужских половых органов:
- перекрут яичка;
- эпидидимит, являющийся следствием инфекционных и воспалительных процессов;
- злокачественные и доброкачественные новообразования яичек;
- паховая грыжа;
- варикоцеле – состояние, связанное с расширением венозных структур;
- сперматоцеле – заболевание, имеющее кистозную природу;
- болезнь Пейрони, сопровождающаяся искривлением полового члена;
- воспалительные процессы, такие как баланит и баланопостит и т.д.
Признаки диастаза мышц живота
Длительное время патология имеет бессимптомное течение. Проявления нарастают по мере развития расхождения и появления осложнений. И если у женщин признаки диастаза прямых мышц живота максимально проявляются после беременности и родов, то у мужчин — только тогда, когда патология уже находится в запущенном состоянии.
Главным и самым заметным проявлением патологии является округлое выпячивание по вертикали живота. Если намеренно напрячь мышцы пресса, становится виден желобок между правой и левой половинами корпуса. При этом у мужчин даже при интенсивных силовых тренировках пресс не прорабатывается в достаточной мере и не приобретает желаемый рельеф.
Если болезнь прогрессирует, патологическое строение мышечной ткани и нарушения в работе мышц становятся причиной и других, более опасных характерных проявлений. Возникают:
- болевые ощущения в позвоночнике, пояснице;
- нарушения осанки;
- повышенная утомляемость;
- дисфункция желудочно-кишечного тракта, которая сопровождается изжогой, отрыжкой, болями, запорами, метеоризмом.
На третьей стадии патологии возможны опасные осложнения, которые проявляются в виде:
- птоза, опущения внутренних органов;
- кишечной непроходимости;
- недержания мочи;
- почечных колик;
- чувства тяжести в ногах во время ходьбы;
- атрофии мускулатуры в области живота.
Симптомы простатита
Какие существуют симптомы простатита? Клиническая картина хронического простатита характеризуется тремя синдромами: болевым, дизурическим, сексуальным.
Боль различного характера и интенсивности относится к наиболее частым симптомам при этом заболевании. Боли в покое отмечаются в 50 — 80 %, их интенсивность может быть от ощущений легкого дискомфорта до весьма сильной. Боли локализованы в надлобковой, паховой, поясничной, крестцовой областях, промежности, яичках, в области заднего прохода. Может отмечаться чувство жжения в промежности, неприятные ощущения при дефекации, болезненность при мочеиспускании, во время и после полового акта.
Лечение повреждений влагалища
При появлении любого рода механических повреждений стенок влагалища необходимо обратиться к гинекологу. Врач проведет обследование на кресле (пальцевое и с зеркалами) и оценит характер микроповреждений. Если травмы были получены в результате дисбактериоза или ЗППП, гинеколог также возьмет образцы биоматериалов для проведения лабораторных исследований.
Как лечить заболевание?
Лечение зависит от характера травмы. Если она небольшая, обычно такое микроповреждение проходит самостоятельно при условии устранения провоцирующего фактора. Если же речь идет о более серьезных нарушениях целостности слизистой оболочки, потребуется медикаментозное лечение. Обычно оно заключается в назначении антибактериальных препаратов (при ЗППП), противогрибковых средств (при кандидозе), КОК (при нарушении гормонального фона) и интимных смазок (при сухости влагалища), а также сосудоукрепляющих препаратов и витаминных комплексов. Если же имеют место разрывы, потребуется наложение швов.
Обратите внимание: во время лечения необходимо воздерживаться от интимной близости.
Естественная защита организма ежедневно подвергается испытаниям. Гормональные изменения, прием лекарственных препаратов и даже на первый взгляд безобидные привычки (ношение тесного и синтетического белья, постоянное использование ежедневных гигиенических прокладок и тампонов) негативно воздействуют на микрофлору влагалища, способствуют возникновению микроповреждений и росту патогенных бактерий.
Поможет ежедневная смена белье
Как избавиться от болей
Боль в промежности временами может быть слишком сильной. Если он вас так дразнит, что вы не можете даже перевернуться, сделать шаг или наклониться, стоит попробовать физиотерапию, надеть специальный ортопедический (поддерживающий) пояс, отдохнуть и не поднимать тяжелые предметы.
В крайнем случае грамотный специалист может назначить беременной обезболивающие и противовоспалительные препараты. Также рекомендуется правильная диета для усиления синхондроза. Наилучший эффект дает диета, богатая желатином. Вы также можете принимать лекарства для укрепления хрящевой ткани, которые продаются без рецепта в аптеке. Значительного облегчения можно добиться, если правильно зафиксировать таз с помощью специального ремня или повязки.
Виды кандидоза
- длительный или бесконтрольный прием антибиотиков,
- сахарный диабет и другие расстройства эндокринной системы,
- гормональные изменения во время беременности и менструации;
- ослабление защитных функций организма или инфекционные заболевания.
|
Вид кандидоза |
Причины развития |
Симптоматика |
|
Вагинальный |
|
Признаки вагинального кандидоза заключаются в появлении сильного зуда на слизистой оболочке половых органов, раздражения и отека, жжения при мочеиспускании. Также появляется дискомфорт при половых актах. |
|
Пероральный |
Возникает как острое или хроническое воспаление и приводит к частым рецидивам. Причинные факторы заключаются в нерациональном применении антибактериальных препаратов и патологическое течение новорожденного периода. Симптомы молочницы во рту у ребенка могут появиться на фоне кишечных инфекций, снижения иммунитета и травмы слизистой оболочки. |
Симптомы орального кандидоза заключаются в появлении налета на слизистой оболочке ротовой полости, а также в покраснении и отеке задней части языка. В запущенных случаях наблюдается покраснение и инфильтрация губ, наличие эрозий и сильная боль. Мелкие трещины покрываются серо-белой пленкой. |
|
Кишечный |
При ослаблении местного и общего иммунитета грибы рода Candida прикрепляются к эпителию кишечника, затем проникают в его толщу и превращаются в нитевидную форму. При сильном подавлении клеточного иммунитета кандиды попадают в кровоток и распространяются по организму, что приводит к висцеральному кандидозу (повреждению печени, поджелудочной железы). |
|
Профилактика болей лобковой области при беременности
- Обязательно пересмотрите рацион питания. Добавьте продукты с высоким содержанием магния и кальция: орехи, бобовые, сухофрукты, молочные продукты, зеленые листовые овощи. Принимайте качественные витамины или пищевые добавки.
- Регулярно занимайтесь спортом. Естественно, только разрешенным и в меру. Это может быть йога для беременных, аквааэробика, плаванье. Укрепить связки можно комплексом специальных упражнений – его вам подскажет доктор.
- Старайтесь как можно реже пребывать в сидячем положения, сидя же – не закидывайте ногу на ногу, избегайте асимметрии, ставьте ступни ровно на пол. Сиденье вашего стула должно быть достаточно мягким.
- Будьте аккуратны с нагрузками и в движениях. Не совершайте резких разворотов и подъемов. Укладываясь в постель, приготовьте плотную подушку: приучитесь класть ее себе под ноги (подушку можно заменить свернутым в валик одеялом).
- Следите за весом: лишние килограммы добавляют нагрузку.
Заключение
Боль в лобке не всегда сигнализирует об опасности, но всегда доставляет дискомфорт. А беременной женщине лишние волнения ни к чему, поэтому, заметив отклонения от нормы, поспешите к своему врачу на консультацию. Специалист подробно ответит на все ваши вопросы, проведет обследование, развеет ваши опасения либо назначит нужное лечение.
– Ксения Дахно
Симптоматика болей в промежности
Клиническая картина, которая дополняет боли в промежности у женщин и мужчин, может быть различной, поскольку зависит от патологии, которая их вызвала. Это значит, что симптоматика бывает разной. Чаще всего встречается следующее:
- или влагалища;
- Иррадиирование болей в таз, поясничную область и низ живота;
- Усиление болей при физических нагрузках;
- Частые позывы к мочеиспусканию;
- Гной и и сперме;
- Усиление болей во время полового акта;
- Ощущения постороннего предмета в прямой кишке;
- Повышенная температура тела.
Клинические проявления, характерные для того или иного заболевания, представлены в нашей таблице ниже:
| Заболевания | Дополнительная симптоматика |
|---|---|
| Простатит |
|
| Травмы промежности |
|
| Новообразования простаты злокачественной природы |
|
| Воспалительные процессы влагалища |
|
Наши врачи
Перепечай Дмитрий Леонидович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 40 лет
Записаться на прием
Мухин Виталий Борисович
Врач-уролог, заведующий отделением урологии, кандидат медицинских наук
Стаж 34 года
Записаться на прием
Хромов Данил Владимирович
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 35 лет
Записаться на прием
Кочетов Сергей Анатольевич
Врач-уролог, кандидат медицинских наук, врач высшей категории
Стаж 34 года
Записаться на прием
Какую диагностику проводят при болях в промежности?
Нередко при возникновении болевой симптоматики в промежности пациент не знает, к какому именно врачу ему нужно обратиться. В первую очередь, следует записаться на приём к терапевту, который, в зависимости от ситуации, даст направление к , гинекологу, или хирургу. Методы проведения диагностики во всех случаях являются специфическими, основными из них являются следующие:
- опрос пациента с целью определения характера болей и наличия дополнительной симптоматики;
- физикальный осмотр у гинеколога или уролога;
- тщательный сбор анамнеза;
- общий и биохимический анализ крови;
- общий анализ мочи;
- бактериоскопия у женщин, мазок на флору из уретры у мужчин;
- рентгенография;
- ;
- кишечника;
- осмотр слизистой прямой кишки;
- компьютерная и магниторезонансная томография;
- рентгенография толстой кишки мочевого пузыря с введением в неё контрастного вещества.
Как проводят лечение болей в промежности?
Лечение подобной симптоматики в нашей клинике всегда направлено на устранение причины, которая её вызвала. Это значит, что тактику разрабатывает лечащий врач в индивидуальном порядке. Для того, чтобы устранить боли в промежности, используют следующие методы:
- медикаментозные: приём фармакологических препаратов с антибактериальным и противовоспалительным эффектом, а также мазей и ректальных свечей;
- физиотерапевтические: магнитная, сверхчастотная и лазерная терапия.
Их, также, подбирают индивидуально. Исключение составляет лишь лечение народными методами, которое предусматривает приём ванночек с добавлением отваров ромашки и календулы, хмеля и листьев брусники, дубовой коры и тысячелистника. Специалисты ЦЭЛТ прибегают к хирургическому вмешательству лишь в крайних случаях, при наличии следующих показаний:
- новообразования доброкачественной природы;
- новообразования злокачественной природы;
- МЧБ;
- отсутствие желаемых результатов от консервативного лечения.
Беременные женщины, которые страдают от болей в промежности, находятся под тщательным контролем наших акушеров-гинекологов. При необходимости, после родов им может быть проведена операция.
- Постгерпетическая невралгия
- Боли внизу живота
Лечение
Как такового лечения при расхождениях лобковой кости у будущей мамы не проводится. После рождения ребенка связочный аппарат примет свое первоначальное состояние, и ситуация нормализуется. Чтобы лобковая кость меньше болела, врач может назначить Но-шпу или растирание лобка Меновазином.
При отечности лобка на фоне возникшего воспаления женщине могут быть выписаны препараты с обезболивающим и противовоспалительным эффектом типа Беталгона или Хондроксида. Чтобы восполнить нехватку кальция в организме, необходим прием препаратов кальция.

Если болит лобковая кость с 32 недели беременности или после родов, женщине могут быть назначены антибиотики и УФ-облучение зоны лобка с противовоспалительной целью. Если воспаление отсутствует, то с положением нужно смириться и ожидать родов.
Простата, предстательная железа: исследование, обследование при простатите
Если подозрение на простатит, какие анализы, обследование, исследования нужно проводить мужчине? Комплексное исследование при заболеваниях предстательной железы включает такие исследования и обследования, анализы, как общий анализ мочи, трехстаканная проба, анализ мочи по Зимницкому и по Нечипоренко, проба Реберга, исследование мазка из уретры, пальцевое ректальное исследование (ПРИ), исследование секрета железы, посев мочи, секрета простаты, отделяемого, эякулята на флору и ее чувствительность к антибиотикам, клинический и биохимический анализ крови, исследование на скрытую инфекцию методом ПЦР-диагностики (ПЦР диагностика), анализ крови на интерферон, гормоны, посев мазка, секрета простаты, эякулята на хламидии, уреаплазму, микоплазму, герпес, цитомегаловирус, гонококки, трихомонады с определением их чувствительности к антибиотикам, анализ на ВИЧ-инфекцию, реакция Вассермана, анализ — кровь на ПСА, кавернозография, компьютерная биорезонансная диагностика, УЗИ почек, ультразвуковое исследование мочевого пузыря, УЗИ предстательной железы (простаты), ангиография органов малого таза и органов мошонки, спермограмма, цистоскопия, уретроскопия. При дизурическом синдроме, уретральном синдроме, простатодинии, нейрогенной простатопатии необходимо применение таких уродинамических методов исследования, как урофлоуметрия, профилометрия, цистометрия, сфинктерометрия, уретротонометрия, а также электромиография мышц тазового дна.
Физическая терапия
В рамках терапии ДЛС
возможно использоваться следующие устройства:
Костыли с опорой под локоть.
Устройства поддержки таза:Пояснично-тазовый бандаж (бандаж должен быть расположен строго краниально по отношению к большому вертелу бедренной кости
В исследовании не рекомендуется использовать пояснично-тазовый бандаж в качестве монотерапии, поскольку стабильность поясничной области должна быть достигнута за счет правильного двигательного контроля и координации).
Рецептурные обезболивающие (прием НПВС во время беременности – с осторожностью). В очень тяжелых случаях – инвалидная коляска .
Планирование родов
- Женщинам с ДЛС следует рожать в вертикальном положении со слегка разведенными ногами.
- Величина промежутка между лобковыми костями никогда не должна превышать максимальную, поэтому пациенткам советуют носить специальные ленты на обеих ногах.
- Во время родов не следует упираться ногами в бедра акушерки, ставить подставки для ног, а также использовать хирургические щипцы, поскольку они могут еще больше растянуть связки.
- Во время схваток и родов ноги должны быть минимально разведены.
Профилактика
- Информирование пациентки:
- о ее болезни, а также о связи заболевания с требуемой и допустимой нагрузкой;
- о необходимости отдыха;
- для снижения страха;
- для мотивации пациентки к активному включению в лечебный процесс;
- советы для повседневной жизни (выполнять домашние дела по возможности сидя, спать с подушкой между ног, держать ноги согнутыми, чтобы встать/слезть с кровати).
- Поддержка спины:
- Пациентке следует избегать виды деятельности, создающие чрезмерную нагрузку на таз (приседания, интенсивные тренировки, длительное положение стоя, подъем и ношение тяжестей, перешагивания через вещи, скручивающие движения, уборка с использованием пылесоса и упражнения на растяжку).
- Пояснично-тазовый бандаж в сочетании с информированием более эффективен, нежели выполнение упражнений в сочетании с информированием или только информирование. Женщинам следует снимать бандаж только во время сна.
Аэробные упражнения
- Энергичная ходьба средней интенсивности, которая определяется как 64 — 76% от максимальной частоты сердечных сокращений, либо 3 раза в неделю по 25 минут.
- Упражнения на растяжку следующих мышц: хамстринги, внутренняя и боковая поверхность бедра, квадрицепс и мышцы спины. Выполнять следуем 3 раза в неделю по 2 раза в день. Длительность каждого упражнения – от 10 до 20 секунд.
Укрепляющие упражнения
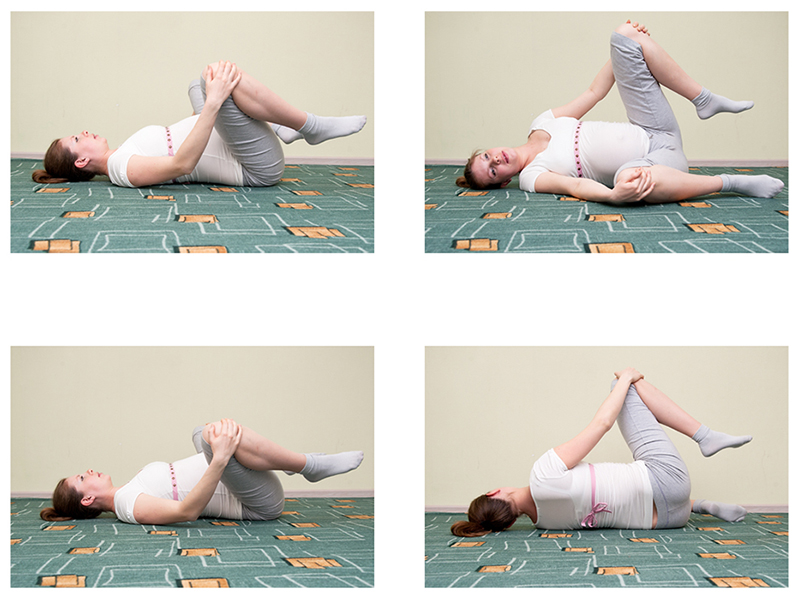
Пациентки выполняли следующие упражнения: наклон туловища вперед, «кошка», диагональные скручивания, сгибание верхней части тела, подъем ног из коленно-локтевого положения (с параллельным выполнением упражнений Кегеля и контролем наклона таза).
Выполняются упражнения 3 раза в неделю (2 подхода по 3-5 повторений на каждую сторону).
Длительность каждого упражнения – от 3 до 10 секунд.
Упражнения для мышц малого таза . (Упражнения при нестабильности поясничного отдела позвоночника)
На ранних сроках беременности: для снижения риска развития дисфункции лонного сочленения:
Упражнения для глубоких мышц живота: для увеличения стабильности кора и предотвращения развития болей в области таза или спины у женщин во время беременности
Начинать следует с небольшого числа повторений, плавно увеличивая время мышечного сокращения
Особое внимание следует уделить поперечной мышце живота – важной мышце, при сокращении которой происходит синергическая активация тазовой диафрагмы
Упражнения на стабилизацию
- Упражнения помогают лучше включать мышцы тазовой области, благодаря чему улучшается двигательный контроль и стабильность данного региона.
- Прежде всего: сокращение поперечной мышцы живота.
- Специальная тренировка глубоких мышц: к примеру, сокращение поперечной мышцы живота с одновременной активацией многораздельных мышц поясницы в пояснично-крестцовой области.
- Тренировка поверхностных глобальных мышц.
- Упражнения, способствующие улучшению кровоснабжения мышц-ротаторов бедра.
- Много повторений с небольшими усилиями и ограниченной амплитудой движения.
- Положение — лежа на боку с подушкой между ног, либо сидя без опоры для ног.
Другие методы лечения
- Иглоукалывание.
- Чрескожная электронейростимуляция.
- Прикладывание холода.
- Использование тепла.
- Массаж.
Эффективность перечисленных методов пока не доказана. Определенную пользу может принести обращение к хиропрактику, а также беседа с практикующим специалистом в области реабилитации.
Боль в бедрах при беременности – что делать
Если у вас часто появляются болезненные ощущения в области таза, спины, обязательно сообщите об этом своему гинекологу. После осмотра он назначит необходимые анализы, при необходимости выпишет направление к хирургу или неврологу.
Как бороться с неприятными ощущениями:
- Употребляйте витаминные комплексы для беременных – в них содержатся все вещества, которые необходимы для развития плода и хорошего самочувствия будущей мамы.
- Носите бандажи для беременных, которые поддерживают живот, уменьшают нагрузку на спину, ноги.
- Пройдите курс массажа – это поможет расслабиться, устранить напряжение, боль в мышцах, процедуры хорошо помогают нормализовать тонус матки. Сеансы проводят раз в 4-7 дней.
- Спите на ортопедическом матрасе, приобретите специальную подушку для беременных в виде рогалика или бумеранга.
- Старайтесь спать на боку, чтобы уменьшить нагрузку на позвоночник во время сна.
- Соблюдайте режим дня, больше гуляйте. Не забывайте о регулярных, но умеренных физических нагрузках – хорошо укрепляет мышцы спины и живота плаванье, йога.
- При развитии или обострении радикулита, симфизита, остеохондроза ограничьте физическую активность, принимайте препараты с витаминами группы B и кальцием.
- При сильной боли помогут мази с обезболивающим и противовоспалительным действием – Фастум-гель, Вольтарен, Индометацин, но применяйте их только после консультации с врачом.
Если часто болят бедра во время сна, дискомфорт не исчезает в дневное время, неприятные ощущения отдают в другие части тела, увеличьте суточное потребление кальция до 1-1,5 тыс. мг. Лучше всего усваивается лактат или карбонат кальция, биодоступность глюконата кальция невелика, поэтому для беременных такой препарат не подходит.
Медикаментозное лечение
Во время
беременности:
- Парацетомол.
- Препараты на основе кодеина.
- Эпидуральная анестезия с использованием морфина/ бупивакаина/фентанила в течение 24-72 часов, чтобы разорвать порочный круг боли и мышечного спазма.
После родов:
- НПВС.
- Эпидуральная анестезия с использованием морфина/ бупивакаина/фентанила в течение 24-72 часов, чтобы разорвать порочный круг боли и мышечного спазма.
Другое:
- При невозможности
купировать боль – обращение в больницу. - Инъекции кортизола,
химотрипсина и лидокаина непосредственно в область симфиза.
Тщательно контролируйте эффективность принимаемых мер и их побочные эффекты.
Симптомы и причины заболевания
Для симфизита свойственны следующие симптомы:
- острая («стреляющая») боль при ходьбе, больно сесть и встать, разводить ноги в стороны, перевернуться набок, переступить через порог;
- хромота или переваливающаяся походка «уточкой», которая минимизирует болевые ощущения;
- ощущается боль при нажатии на лобок;
- могут быть слышны щелчки, треск или скрежет при движении ногами.
Боли могут распространяться на бедренную, паховую, поясничную, крестцовую (копчиковую) область.
В пределах нормы во второй половине беременности считается тянущая или ноющая боль в паху, в области лобка и клитора, переходящая на внутреннюю поверхность бёдер. Так раздается таз беременной. Но если в положении лёжа «на спине» больно поднимать прямую ногу вверх, то это признак симфизита, и следует с данной жалобой обратиться к участковому акушеру-гинекологу.
Причины развития чрезмерного расхождения костей таза не определены точно. Учёные предполагают, что симфизит развивается при:
- Гормональных нарушениях, например, при избыточной выработке гормона релаксина. Релаксин способствует размягчению связочного аппарата, благодаря чему таз раздаётся и малышу проще пробираться через родовые пути.
- Вынашивании крупного плода или при большом количестве околоплодных вод, а также низком расположении головки ребенка. Увеличение нагрузки на кости лонного сочленения приводит к более сильному их расхождению.
- Плохой усвояемости кальция из-за дефицита витамина D3 или при дисбалансе в организме женщины кальция, фосфора и магния.
- Предрасположенности к болезням костей и суставов (из-за старых травм таза, чрезмерных нагрузок на опорно-двигательный аппарат и т.п.).