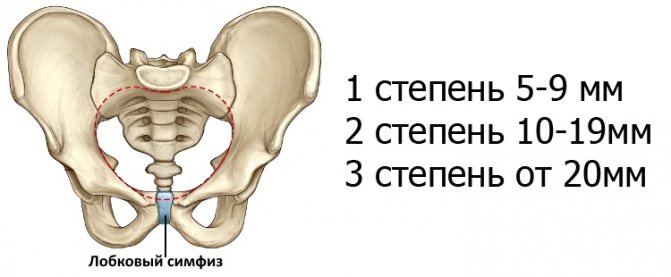
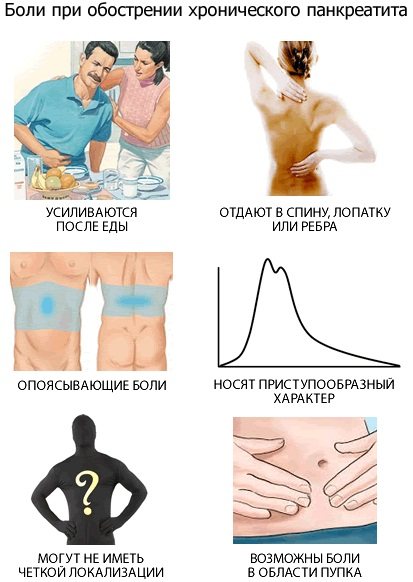
Симптомы болезни — боли во втором триместре у беременных
Содержание:
- Как быть, если болит поясница на раннем сроке беременности? ↑
- Народные средства для лечения больной поясницы
- Другие причины бульканья в животе
- Что делать при болях в пояснице при беременности?
- Причины защемления седалищного нерва у беременных
- Симптомы
- Стресс как причина болей в спине
- Вздутие живота – сопутствующие симптомы
- Лечим боль руками
- Причины
- Тревожные симптомы во время беременности
Как быть, если болит поясница на раннем сроке беременности? ↑
Первые недели (1-6) беременности женщина вынуждена обратиться к специалисту, чтобы он выявил причину возникшей боли.
Наличие обострившегося остеохондроза требует следующих мероприятий:
- Использование стабилизирующих корсетов и бандажей, разработанных для беременных. Но на ранних сроках использовать только по показанию доктора;
- Прием витаминов и минералов;
- Ежедневная утренняя гимнастика. На ранних сроках физическое состояние женщины позволяет выполнять ежедневные нагрузки. При наличии угрожающих плоду состояний, нагрузки исключаются;
- Исключение статических нагрузок;
- Диета с установленным содержанием кальция, витамина Д. Кальций содержится в молочных продуктах, орехах, рыбных продуктах;
- Подбор ортопедической мебели;
- Частое изменение положения тела;
- Исключение подъема тяжестей;
- Коррекция режима дня с преобладанием отдыха над трудом;
- Посещение бассейна способствует укреплению мышц спины.

Все эти предписания и мероприятия должна выполнять любая беременная женщина, как способы лечения, так и профилактики.
Наличие в этот период почечной патологии в виде пиелонефрита, кроме боли в пояснице, сопровождаются повышением температуры тела, соответствующими данными общего анализа мочи и общего анализа крови.
В данном случае обязательно:
- Обратиться к врачу. Специалист назначит лечение, которое будет способствовать подавлению бактериальной инфекции: антибиотикотерапию.
- Организовать питьевой режим таким образом, чтобы токсины форсировано покидали организм. Увеличение объема выпитой жидкости уместно в случае отсутствия отеков. Обязательно вести учет диуреза. Запрещается пить мочегонные средства, напитки, содержащие кофеин. Употребление клюквенного морса не только способствует повышению диуреза, но и обладает некоторым бактериостатическим действием.
- Принимать отвар овса – самый безопасный и действенный препарат для беременной, который можно приготовить в домашних условиях. Использовать для этого нужно не хлопья, а крупу.

Женщины, имеющие диагноз «пиелонефрит», во время беременности наблюдаются у врача-гинеколога по специально разработанной программе, где предусмотрены плановые госпитализации.
По необходимости предусмотрена госпитализация в урологическое отделение.
В сроке 7-13 недель беременности большинство женщин начинают отчетливо чувствовать, что их организм меняется.
В этот период беременная женщина с болями в пояснице должна обратиться к специалисту, который проведет дифференциальную диагностику.

При выявлении остеохондроза необходимо выполнять все те предписания, что и на 1-6 нед беременности со следующими оговорками:
- При тяжелом токсикозе физические упражнения выполнять как минимум 2-3 раз в нед. Отдавать предпочтение ходьбе или плаванию;
- Прием витаминов и минералов необходимо обсудить с лечащим врачом, поскольку не все витамины нужно потреблять в тех же дозах, что небеременной женщине.
При обнаружении пиелонефрита беременная на сроке 7-13 недель должна выполнять все, что и на ранних сроках.
Выявленные новообразования в области малого таза, поясницы, которые вызывали болевые ощущения, требуют лечения в специализированных учреждениях.
В данном случае акушер-гинеколог и онколог определяет тактику ведения беременности и родов.

Если боль в пояснице связана с угрозой прерывания беременности, то будут определяться также следующие симптомы:
- Кровянистые выделения из половых путей;
- Тянущие ощущения внизу живота;
- Слабость;
- Снижение давления;
- Нарушение сознания.
Народные средства для лечения больной поясницы
Народные средства особенно востребованы среди беременных женщин. Особенно, если спокойному течению беременности мешает недомогание, вызванное болью в той или иной части тела. Чаще всего будущих рожениц мучают боли в спине и пояснице, устранение которых подвластно «домашней терапии».
Ванна с травами
Ингредиенты:
- Цветущая мята (одна 200-граммовая чашка).
- 10 л. воды.
Применение:
Трава заливается водой, и кипятиться на малом огне около получаса. Затем готовое средство выливается в ванну и остывает до комфортной для будущей мамы температуры. Водную процедуру можно продолжать около 20 мин.
Компресс из воска
Ингредиенты:
- Воск (количество определяется «на глаз»).
- Пищевая пленка.
- Теплый шарф.
Применение:
Воск доводится до эластичного состояния, затем теплая вязкая масса наносится на поясницу. Положение компресса в нижней части спины укрепляется при помощи пленки, а удерживает тепло шерстяной шарф, либо специальный пояс.
Компресс с алоэ
Ингредиенты:
- Лист алоэ.
- Мед (90 г.).
- Водка (100 г.);
Применение:
Алоэ измельчается, смешивается с медом и водкой. Смеси нужно настояться (1 день). Затем можно наносить полученную массу тонким слоем на поясницу (желательно делать такие компрессы перед сном).
Березовые листья
Ингредиенты:
- Березовые листья.
- Эластичный пояс для беременных (или шарф).
Применение:
Необходимо нарвать свежих листьев березы и высушить их. Затем листья прикладываются к больной пояснице, а поверх надевается специальный бандаж, пояс, либо шарф. Последний атрибут необходим, в том числе, и для прогрева мышц, и суставов.
Другие причины бульканья в животе
Бульканье в животе может иметь и другие причины:
- Стресс и беспокойство – сильный стресс и беспокойство могут повлиять на работу кишечника, может развиться синдром раздраженного кишечника, который проявляется бульканьем, болями в животе, диареей при тревоге и стрессовых ситуациях.
- Слишком много алкоголя – отравление алкоголем может вызвать бульканье в животе.
- Побочный эффект от приема лекарств – многие лекарства могут вызывать дискомфорт в желудке. Если помимо бульканья вы испытываете рвоту или диарею, обратитесь к гастроэнтерологу, чтобы он назначил другие лекарства, не вызывающие этих побочных эффектов.
- Непроходимость кишечника – при кишечной непроходимости часто бывает бульканье в животе.
Бульканье в животе не всегда опасно, но стоит определить причину и по возможности принять соответствующее лечение!
Избыточный газ – это не только метеоризм. Чего еще ожидать?
Избыточное производство газов может раздражать почти все органы пищеварительного тракта. Если у вас нарушено пищеварение, ожидайте сильного дискомфорта. Удаление пищи и газов – эффективное решение для снятия симптомов метеоризма.
Газы в пищеварительном тракте – это не только постоянное вздутие и их выход, но иногда и боль на разной высоте брюшной полости.
Газы в желудке – это не только результат их чрезмерного производства. Часто причиной являются трудности с их свободным изгнанием. Если в каком-либо отделе пищеварительной системы количество пищи застаивается, просто портится, газов становится больше, и это вызывает неприятные симптомы.
Почти 70% взрослых признаются, что иногда страдают от метеоризма (другое название стойкие газы). Чаще всего они знают источник, например, переедание. В этом случае недомогания быстро проходят после приема препаратов от вздутия живота. Однако оказывается, что девять из десяти человек страдают от метеоризма, имея хронические проблемы с пищеварением.
Увеличенная окружность живота, ощущение дискомфорта и вздутия в животе, громкое «перетекание» содержимого пищи, давление, слишком сильный и зловонный запах газов – это наиболее частые симптомы газов в кишечнике, ясные и довольно очевидные. Однако иногда бывает, что избыток газа в пищеварительной системе способствует усилению отрыжки или появлению болей в животе. Это происходит когда помимо газовой проблемы, у больного есть другие проблемы с пищеварением или заболевание.
Что делать при болях в пояснице при беременности?
При появлении боли в спине на ранних сроках беременности ее необходимо обсудить с лечащим врачом. В случае отсутствия отеков женщине рекомендуется придерживаться здорового образа жизни, так как это объясняется перестройкой организма. Что делать при боли в пояснице при беременности на ранних сроках, определяет только доктор в соответствии с индивидуальными особенностями пациентки.
Каждая беременная должна исключить стрессовые ситуации из своей жизни. Также ей рекомендованы регулярные прогулки на свежем воздухе. Пациентка должна выполнять комплекс упражнений направленный на укрепление мышечного корсета. Он разрабатывается специалистом, что исключает возможность развития нежелательных эффектов. Во время выполнения гимнастики женщина должна руководствоваться своими ощущениями. Если во время выполнения физкультуры боль усиливается, то от нее рекомендовано отказаться. Положение ноги и руки должно быть правильным, что положительно отобразится на состоянии скелета и мышечного корсета.
Для усиления эффективности физических упражнений женщина должна заниматься йогой. Полноценный сон и отдых позволят стабилизировать ситуацию и устранить симптом. Для снятия напряжения и расслабления мышц спины, выполняется массаж. Устранение возможности укрепления позвоночника обеспечивается при должном внимании к осанке. Ходить и сидеть женщина должна только с прямой спиной.
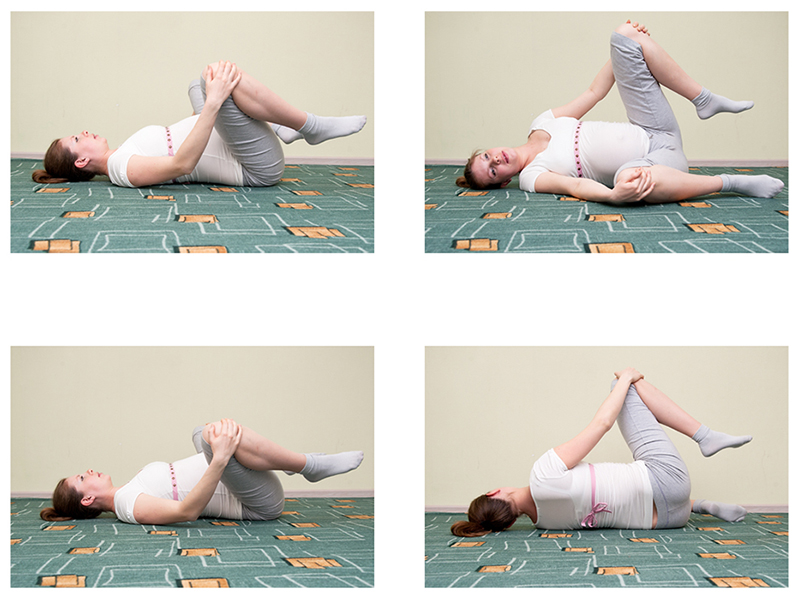
О том, может ли болеть поясница при беременности, знает только доктор после обследования пациентки. Он назначает действенную терапию болезни.
Причины защемления седалищного нерва у беременных
Среди самых распространенных причин защемления седалищного нерва при беременности можно выделить:
- Давление на седалищный нерв увеличившейся матки. Соответственно, по мере роста плода в матке это давление увеличивается.
- Смещение межпозвоночных дисков в области поясницы. Это в свою очередь может произойти вследствие излишнего набора веса, многоплодной беременности, многоводия.
- Травматические повреждения позвоночника в области поясницы.
В случаях, когда ранее в анамнезе женщины уже встречался ишиас, но после соответствующего лечения его симптомы ушли, во время беременности может случиться рецидив. Кроме этого, защемление, воспаление седалищного нерва во время беременности может стать следствием межпозвонковой грыжи, сахарного диабета, злокачественной или доброкачественной опухоли, остеохондроза и других заболеваний. Именно поэтому, чтобы иметь возможность предупредить возникновение ишиаса или быть готовой к его проявлению, женщине необходимо рассказать своему врачу все о своем здоровье. При риске возникновения защемления седалищного нерва вместе с врачом-гинекологом женщину будет наблюдать невролог.
Симптомы
Защемление седалищного нерва при беременности не проходит без симптомов и часто лечение заболевания требуется в срочном порядке. Обычно данная патология проявляется болью, которая возникает в различных областях нижней части туловища и имеет разную интенсивность и периодичность возникновения. К числу главных симптомов ишиаса относят:
- Дискомфорт или болевые ощущения в области поясницы или чуть ниже нее. Далее боль может переходить в область крестца, а затем – спускаться до самой ступни.
- Боль может проявляться прострелами и наблюдаться только в определенных точках на пути пролегания седалищного нерва.
- Боль может проявляться при наклонах туловища, при резких движениях, поворотах туловища.
- В случаях, когда компрессия седалищного нерва слишком сильна, беременная женщина может испытывать проблемы при ходьбе. Также может наблюдаться онемение и потеря чувствительности в областях поражения нерва.
- Когда вследствие защемления седалищного нерва происходит его воспаление, может повышаться температура тела.
- Нарушение процесса отхождения мочи, нарушение работы кишечника.
О любом из перечисленных симптомов, а тем более, если они наблюдаются в комплексе, беременной женщине необходимо рассказать лечащему врачу.
Стресс как причина болей в спине
Ещё одна причина болей в пояснице в первом триместре — стресс.
Как бы не «обеляли» беременность, перестроение организма, перестроение психики женщины — это всегда стресс. Стресс может наблюдаться и у тех, кто очень долго не мог забеременеть.
Стресс опасен по многим причинам. Разберём одну — повышенный уровень кортизола, гормона стресса. Высокий уровень этого вещества чреват многими серьёзными последствиями, среди которых изменения в нервной системе, выделительной системе, надпочечниках. Повышенный уровень кортизола виден благодаря последующим симптомам: повышенный аппетит, апатия, сонливость, набор веса, ухудшение внимания, подавленное настроение — замечали это у беременных? Также кортизол может вызвать медленное заживление ран и боли в суставах. Поэтому при депрессии у беременных (да и не только у них) может болеть спина.
Вздутие живота – сопутствующие симптомы
Пациенты, жалующиеся на вздутие живота, жалуются в первую очередь на:
- ощущение вздутия и визуально раздутый живот;
- ощущение давления в левом или правом подреберье (возникает из-за избытка воздуха в этой области);
- более частое чрезмерное выделение газа.
Кроме того, могут быть и другие тревожные симптомы, например:
- приступообразные кишечные спазмы;
- боль в груди и ощущение одышки;
- громкое урчание в животе и другие звуки, исходящие из этой области;
- Синдром Ремхельда – это целый комплекс желудочно-сердечных симптомов. Метеоризм вызывает подъем диафрагмы и нарушение функции сердца; появляются боли в груди, проблемы с дыханием и учащение пульса.
Когда мы испытываем острое вздутие живота, симптомы обычно появляются внезапно. Патология также может принимать хроническую форму.
Лечим боль руками
Практически все обезболивающие препараты беременным противопоказаны. Однако при лечении спины и позвоночника фармакологические препараты в любом случае не основа, а вспомогательное средство, способное на время облегчить симптомы. Сложнее то, что запрещена физиотерапия. Многие физиотерапевтические методы отлично снимают спазмы и восстанавливают кровоток.
В арсенале неврологов и вертебрологов остаются, по сути, три метода. Это остеопатия, лечебная физкультура (включая нейромышечную реабилитацию) и мягкие методы мануальной терапии. Мнение о недопустимости этого способа лечения во время беременности еще недавно было обоснованным, но с развитием медицины появились техники, которыми пользоваться можно и нужно.
Причины
Существует два типа причин, которые вызывают боли в крестце у будущих мам. А именно:
- Патологические.
- Физиологические.
В любом случае первое, что нужно делать, это обращаться к своему акушеру-гинекологу для установления причины возникновения дискомфорта. Ведь только убедившись в том, что боли в крестце не составляют угрозы для жизни и здоровья будущей мамы и ее малыша, можно подумать над тем, как облегчить состояние. Если при беременности появились боли в крестце, причины могут быть следующими:
- давление на крестец и тазовые кости растущей матки;
- ребенок лежит в матке неправильно;
- организму мамы не хватает кальция и магния;
- обострились или возникли болезни кишечника;
- возникают тренировочные схватки;
- воспаление в крестцовом отделе позвоночника;
- травмы крестца, операции на нем в анамнезе будущей мамы;
- заболевания мочеполовой сферы;
- возникновение риска прерывания беременности;
- стрессы.
Если речь идет о патологическом, а не физиологическом процессе, доктор назначит вам адекватное лечение.
Повышение нагрузки на пояснично-крестцовый отдел
Часто во втором триместре при беременности болит крестец из-за того, что женщина ведет слишком активный образ жизни, а ее организм претерпевает существенные нагрузки. Особенно выраженной боль может становиться после прогулки, наклонов, проведения долгого времени на ногах без отдыха и пр.
Неправильное положение плода
Если ребенок располагается в матке неправильно, его голова или иная часть тела может давить на крестец или соседствующие области. Это приводит к тому, что организм будущей мамы начинает посылать болевые импульсы в мозг, из-за чего женщина приходит к врачу, жалуясь на боли.
Нарушение фосфорно-кальциевого обмена
Если организму женщины не хватает кальция и магния в первом, втором или третьем триместре при беременности, болит крестец. Это связано с тем, что костные ткани становятся более мягкими и выдерживают куда меньшие нагрузки. Возникновение остеопороза может сопровождаться большим количеством осложнений, а самому процессу сопутствуют боли в крестце, ногах, спине и копчике.
Угроза прерывания беременности
Причина, почему при беременности болит крестец, может заключаться в угрозе выкидыша, когда появляется неблагоприятная симптоматика. К ней относятся:
- отвердение живота;
- напряжение мускулатуры живота;
- боль внизу живота;
- выделения из влагалища красноватого или коричневатого цвета;
- боли, отдающие в задний проход.
При возникновении хотя бы одного такого симптома женщина должна немедленно обратиться к гинекологу для диагностики и осмотра. Также нужно быть особенно внимательной к своему самочувствию в самом начале беременности – это позволит исключить возможность внематочной беременности, а также самопроизвольного аборта.
Тревожные симптомы во время беременности
Кровотечения — одна из самых частых причин обращения беременных в «скорую помощь»– это различные кровотечения, связанные с беременностью или заболеваниями репродуктивных органов.
Акушерские кровотечения – это выделения с примесью крови или кровь, выделяющаяся из половых путей женщины во время беременности, роженицы или в послеродовом периоде. Интенсивность и продолжительность подобных кровотечений может сильно варьироваться в зависимости от причины, их вызвавших – от скудных мазков крови на белье, до обильных и длительных кровотечений.
Они могут возникнуть на любом сроке беременности и при их появлении, больная чаще всего ощущает общее недомогание, головокружение, может возникнуть предобморочное состояние или сильная боль в низу живота и пояснице.
Причины кровотечения при беременности:
1. Самопроизвольный выкидыш или аборт – такая патология может возникнуть на любом сроке беременности, но выше всего риск – в течение первых трех месяцев беременности, в это время, в силу самых разных причин, беременности угрожает прерывание, начинается отторжение плода, отхождение плаценты, что может спровоцировать выкидыш. Это сопровождается следующей симптоматикой: появляются выделения с кровью или яркая алая кровь из половых путей, женщина ощущает острую боль, отмечается гипертонус передней стенки матки – «каменеет» живот.
Любые проявления первых признаков выкидыша, — это повод срочно обратиться за медицинской помощью, а до прибытия машины «скорой помощи» находится в полном покое, не вставать и принять 1-2 таблетки спазмолитиков (но-шпа, метацин или свеча с папаверином). При своевременно оказанной медицинской помощи увеличивается шанс сохранить беременность.
2. Предлежание плаценты – гинекологическая патология, при которой плацента прикреплена к месту выхода плода из матки. Такое расположение не мешает нормальному росту и развитию ребенка, но сильно увеличивает риск возникновения кровотечения.
Симптомы предлежания плаценты – это неожиданное кровотечение или мажущие выделения, которые возникают на фоне полного благополучия после двадцатой недели беременности. При появлении таких симптомов сразу же нужно позвонить в «скорую помощь», во время ожидания врачей, лечь на левый бок и постараться придать нижней половине туловища возвышенное положение – положить под бедра подушку или что-нибудь мягкое.
3. Преждевременная отслойка плаценты – «детское место» — это связь нерожденного малыша с матерью, при несвоевременном нарушении этой связи, возникает серьезная угроза вынашиванию ребенка. Риск возникновения подобной патологии увеличивается в последние месяцы беременности, первые признаки угрожающей отслойки плаценты – это болевой симптом, выделение крови из половых органов, слабость, гипертонус матки, возможно возникновение схваток.
При появлении подобных симптомов нужно сразу же вызвать скорую помощь, пока она не приедет, стараться не совершать лишних движений, лечь, приложить грелку со льдом на низ живота, и не принимать пищу или воду.
Любые , а также выделения из половых органов с примесью крови у беременной женщины — это признак серьезной акушерской патологии, которая возможно угрожает не только жизни будущего ребенка, но и жизни беременной женщины. Такие симптомы – явный показатель для экстренной госпитализации в гинекологическое отделение. Во время ожидания кареты «скорой помощи для беременных» нужно прекратить любые виды деятельности и находится в полном покое.