«жирная печень»: причины,симптомы, осложнения
Содержание:
- 1.Печеночная недостаточность и ее причины
- Острый и хронический гепатоз печени. Алкогольная печень. Цирроз
- Клиническая картина
- Лечение гепатоза
- Диагностика
- Лечение и профилактика жирового гепатоза
- Немного фактов
- Важные правила диеты при неалкогольной жировой болезни печени
- Жировой гепатоз печени. Симптомы и лечение
- Причины гепатоза
- Лекарственная терапия гепатоза
- Механизм развития жирового гепатоза печени
- Особенности диагностики
1.Печеночная недостаточность и ее причины
Печеночная недостаточность – это состояние печени, при котором печень или ее часть повреждается настолько, что становится неспособной функционировать, а восстановить ее функции уже невозможно.
Печеночная недостаточность является опасным для жизни состоянием, которое требует срочной медицинской помощи. Чаще всего, печеночная недостаточность развивается постепенно на протяжении многих лет. Но более редкое состояние – острая печеночная недостаточность – может случиться буквально за 48 часов. А диагностировать ее на начальном этапе очень сложно.
Причины печеночной недостаточности
Наиболее распространенными причинами печеночной недостаточности являются:
- Гепатит В;
- Гепатит С;
- Длительное употребление алкоголя;
- Цирроз печени;
- Гемохроматоз (наследственное заболевание, при котором организм поглощает и накапливает слишком много железа);
- Недоедание.
Причины острой печеночной недостаточности, когда печень выходит из строя очень быстро, другие. К ним относятся:
- Передозировка ацетаминофена (тайленола);
- Вирусы, в том числе, гепатит А, В и С, особенно у детей;
- Реакция на некоторые лекарства на основе трав;
- Употребление в пищу ядовитых грибов.
Острый и хронический гепатоз печени. Алкогольная печень. Цирроз
Различают острый гепатоз печени и хронический гепатоз печени.
Острый гепатоз печени возникает вследствие сильного одноразового отравления токсическими веществами (ядами), пищевого отравления или отравления алкоголем.
В отличие от него, хронический жировой гепатоз печени развивается постепенно на фоне неправильного питания, злоупотребления алкоголем и некоторых заболеваний (сахарный диабет, ожирение, панкреатит, тиреотоксикоз).
Основные причины, по которым возникает хронический жировой гепатоз печени – длительное злоупотребление алкогольными напитками и повышенное содержание холестерина в крови, источником которого служит жирная пища.
Механизм развития заболевания состоит в отложении избыточного жира в виде триглицеридов (смесь глицерина и жирных кислот) в клетках печени, вызывающем прогрессирующее снижение их активности и увеличение объема печени. Переполнение клеток печени жировыми соединениями приводит к их гибели, после чего они замещаются соединительной фиброзной тканью (так называемая «алкогольная печень»). Так развивается цирроз печени, связанный с алкогольным жировым гепатозом.
Клиническая картина
Острый жировой Гепатоз развивается без отчетливого продромального периода и проявляется бурно прогрессирующей печеночноклеточной недостаточностью с диспептическим синдромом, желтухой и геморрагическим диатезом. Печень обычно не увеличена или увеличение ее незначительно. Характерна выраженная гипогликемия (см.). В крови обнаруживают лейкоцитоз, повышенную активность щелочной фосфатазы; активность аминотрансфераз и показатели тимоловой пробы нормальны или незначительно повышены.
Для хрон, жирового Г. характерно увеличение размеров печени, иногда значительное. Печень имеет гладкую поверхность, тупой край, уплотненную консистенцию. Часто наблюдаются слабость, боли в правом подреберье, диспептические явления. Показатели функциональных проб печени мало изменены — чаще всего увеличен печеночный клиренс при проведении вофавердиновой и бромсульфофталеиновой проб (см. Бромсульфофталеиновая проба, Вофавердиновая проба), активность аминотрансфераз в крови увеличена незначительно, имеется невыраженная диспротеинемия.
Холестатический Г. проявляется синдромом внутрипеченочного холестаза: желтуха различной интенсивности, зуд кожи, светлый кал, темная моча, в сыворотке крови повышена активность щелочной фосфатазы, лейцинаминопептидазы, увеличено содержание липидов (холестерина, фосфолипидов и соответственно (бета-липопротеидов), желчных к-т. Гепатомегалия непостоянная. Может присоединиться цитолитический синдром.
Холестатические Г.— чаще острое заболевание, но может наблюдаться и затяжное течение. Холестатический Г. беременных, как правило, проходит сразу после родов, но нередко повторяется при последующих беременностях. Описана генетически детерминированная возвратная форма доброкачественного внутрипеченочного холестаза .
Синдром Жильбера обнаруживают чаще у больных юношеского и молодого возраста, нередко в связи с инфекционным гепатитом и другими острыми инфекционными заболеваниями. Болеют чаще мужчины. Основные симптомы: легкая, меняющейся интенсивности желтуха, слабость, диспептические явления, проявления вегетативной дистонии, боли в животе, небольшое увеличение размеров печени. Гипербилирубинемия (см.) обусловлена преимущественным увеличением в крови свободного (непрямого) билирубина. Периодически наблюдается небольшое повышение активности аланинаминотрансферазы, сорбитдегидрогеназы. Течение заболевания хроническое с обострениями.
При синдроме Криглера—Найяра желтуха резко выражена, она развивается в первые дни или часы после рождения, сопровождается тяжелыми неврологическими нарушениями, обусловленными токсическим действием свободного билирубина. Больные отстают в физ. и психическом развитии. Периодически наблюдаются изменения показателей функциональных проб печени. Гипербилирубинемия превышает 20 мг%, обнаруживают только свободный билирубин.
Синдромы Дубина—Джонсона и Ротора проявляются в молодом возрасте. Основной симптом — желтуха, обусловленная преимущественным накоплением связанного (прямого) билирубина в крови. Больные жалуются на диспептические нарушения, повышенную утомляемость, боли в животе. Наблюдается небольшое увеличение размеров печени, периодически — незначительное изменение показателей функциональных проб печени. Синдром Дубина—Джонсона чаще встречается у мужчин. При проведении бромсульфофталеиновой пробы у больных с синдромом Дубина—Джонсона содержание краски в крови повторно повышается (после 45 мин.), у больных с синдромом Ротора выведение краски замедлено. При синдроме Дубина—Джонсона обычно как при пероральной, так и при внутривенной холецистографии (см.) желчные пути и желчный пузырь либо вовсе не контрастируются, либо наполняются слабо и с опозданием, а при синдроме Ротора — не контрастируются даже и при внутривенной холецистографии. Течение обоих синдромов хроническое, волнообразное.
Лечение гепатоза
Лечение жирового гепатоза основывается на типе и наличии/отсутствии сопутствующих заболеваний, общем состоянии здоровья человека
В том случае, если источником недуга выступает хронический алкоголизм, важно уделить внимание избавлению от зависимости. Для этого может потребоваться консультация врача-нарколога
Если имеет место сахарный диабет, потребуется обязательный контроль со стороны эндокринолога
При повышенном уровне холестерина, нарушениях липидного обмена важно скорректировать состояние с помощью диеты и медикаментов.
Несмотря на то что лишний вес является серьезным фактором риска развития заболеваний печени, врачи очень осторожно рекомендуют снижение массы тела. Крайне важно избегать резкого похудения, поскольку это чревато осложнениями
Нужно придерживаться предписаний врача и соблюдать диету, которую он разработает индивидуально, или обратиться к диетологу, предоставив информацию о состоянии печени. Считается, что медленное и равномерное снижение веса (10−20 кг в год) замедляет патологические процессы
Крайне важно избегать резкого похудения, поскольку это чревато осложнениями. Нужно придерживаться предписаний врача и соблюдать диету, которую он разработает индивидуально, или обратиться к диетологу, предоставив информацию о состоянии печени. Считается, что медленное и равномерное снижение веса (10−20 кг в год) замедляет патологические процессы.
Несмотря на то что лишний вес является серьезным фактором риска развития заболеваний печени, врачи очень осторожно рекомендуют снижение массы тела
Крайне важно избегать резкого похудения, поскольку это чревато осложнениями. Нужно придерживаться предписаний врача и соблюдать диету, которую он разработает индивидуально, или обратиться к диетологу, предоставив информацию о состоянии печени
Считается, что медленное и равномерное снижение веса (10−20 кг в год) замедляет патологические процессы.
Медикаментозная терапия может включать в себя препараты, улучшающие липидный обмен, восстанавливающие клетки печени, стимулирующие выработку белка и нормализующие печеночную функцию
Важно также поддерживать общие защитные силы организма, предупреждать или корректировать гиповитаминозы.. При обнаружении вирусного гепатита необходимо обратиться к инфекционисту
Лечение гепатита С сегодня возможно с помощью современных противовирусных препаратов, поэтому следует обсудить перспективы терапии с врачом.
При обнаружении вирусного гепатита необходимо обратиться к инфекционисту. Лечение гепатита С сегодня возможно с помощью современных противовирусных препаратов, поэтому следует обсудить перспективы терапии с врачом.
Гастроэнтеролог — врач, занимающийся лечением заболеваний печени, в том числе жирового гепатоза, — должен контролировать эффективность назначенного лечения. Посещать его необходимо регулярно. Помните, что это заболевание не приговор, и в большинстве случаев удается достичь впечатляющих результатов, заметно улучшив функции печени и предупредив тяжелые осложнения.
Диагностика
Фото: sursadesanatate.ro
Так как жировой гепатоз зачастую протекает бессимптомно, необходимо с особым вниманием относиться людям с ожирением, у которых обязательно будет присутствовать повышение содержания липидов в биохимическом анализе крови, а также людям, систематически употребляющим спиртные напитки. Также не стоит забывать о возможности развития такого заболевания людям с сахарным диабетом или с таким явлением, как нарушение толерантности к глюкозе
В этих случаях для подтверждения диагноза врач назначает УЗИ печени. Данное исследование поможет в уточнении степени прогрессирования заболевания.
Также врач осматривает кожные покровы для выявления расчесов, которые возникают вследствие зуда. Кроме того, на теле могут появляться сосудистые телеангиоэктазии, преимущественно локализованные в области живота. Осматриваются склеры и слизистая полости рта. При развитии желтухи в первую очередь изменяет окрас слизистая ротовой полости, затем уже желтеют склеры. Уточняется цвет кала, наличие отечности голеней, а также выясняется, были ли эпизоды кровотечений. Чаще всего пациенты отмечают повышенную кровоточивость десен, такие явления, как желудочно-кишечные, маточные, геморроидальные кровотечения встречаются крайне редко. Данные перечисленные проявления свидетельствуют о развитии тяжелейшего осложнения жирового гепатоза – цирроза печени.
Лечение и профилактика жирового гепатоза
Обосновать и систематизировать лечение жирового гепатоза при таком разнообразии причин, его вызывающих, довольно трудно. Терапия должна быть направлена на устранение причин, на купирование синдромов нарушенного пищеварения и всасывания, на восстановление функции печени и билиарной системы. При этом исключаются прием некоторых препаратов и злоупотребления алкоголем.
Если этиологический фактор устранен, определено курсовое и симптоматическое лечение, то больному следует рекомендовать оставаться под врачебным наблюдением еще в течение года, а возможно и дольше. Каждые 2 месяца следует оценивать самочувствие и физикальный статус, 1 раз в 3 месяца повторять исследования сывороточных трансаминаз и 1 раз в 6 месяцев проводить УЗИ. Лечение пролонгировать на 1 год и более.
Во всех случаях следует проводить неотягощающую больного терапию с использованием диетических факторов и лекарств, нормализующих функцию печени и билиарной системы. С этой целью показан длительный прием препарата Гепабене (по 1 капсуле 3 раза в день после еды). Этот препарат растительного происхождения содержит силимарин, улучшающий функцию печени, и фумарин, стимулирующий желчеобразование и желчеотделение, а следовательно, улучшающий процессы пищеварения и всасывания микронутриентов нужных и недостающих больному веществ.
В заключение следует отметить, что в терапии больных с жировым гепатозом оправдано применение эссенциальных фосфолипидов, но не следует применять статины, так как они не оказывают положительного влияния на содержание жира в печени.
Литература:
- Буеверов А.О. Жирная печень: причины и последствия. Журнал Практикующий врач, 2002, №1, с. 3638
- Блюгер А.Ф., Новицкий И.Н., Практическая гепатология, 1994, с.279284
- Шерлок Ш, Дули Дж. Заболевания печени и желчных путей (перевод с английского), Москва, 1999, с.486497.
Немного фактов
Печень в человеческом организме выполняете крайне важные функции. К ним относят, в первую очередь, детоксикацию. Именно на печень приходится метаболизм поступающих в организм человека токсинов. Помимо этого, в органе запускаются ключевые механизмы обменных процессов
Здесь не только синтезируется желчь, что крайне важно для пищеварения, но и накапливается гликоген из избытков глюкозы. Многие витамины, минералы и гормоны так или иначе на протяжении цикла метаболизма бывают в печени
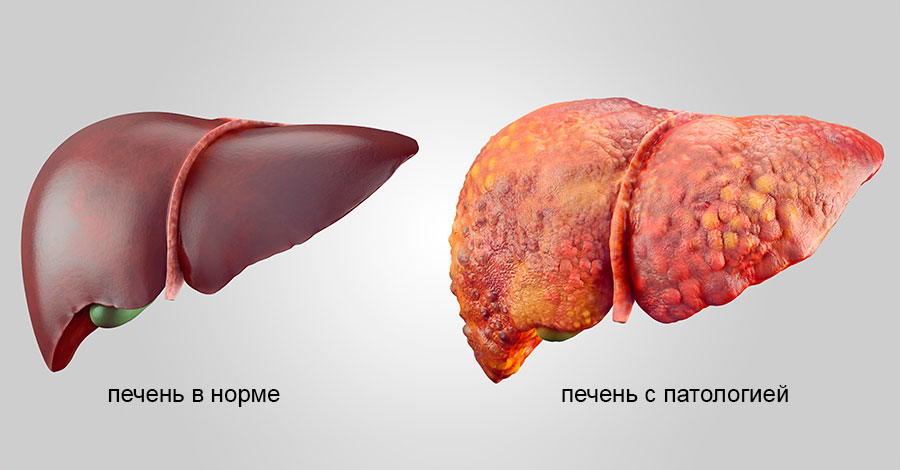
На нормальную работу печени влияют некоторые факторы. К ним относят, например, нарушенный обмен веществ, который вызывает ожирение. Чем больше в мире становится людей с ожирением, тем больше медики диагностируют заболевания печени. Эти заболевания называют неалкогольным жировым поражением печени. Это поражение приводит к фундаментальным изменениям структуры клеток ткани печени. И, как результат, печень не может в полной мере выполнить свои функции.
Вирусные заболевания также могут пагубно влиять на состояние печени. Дело в том, что они либо стимулируют воспалительные процессы, либо разрушают форменные клетки печени. Самым ярким примером является гепатит. Он опасен не только прямым воздействием на железу, но и тем, что часто переходит в хроническую форму.
Также многие люди не соблюдают меры по защите печени во время прохождения курсов медикаментов. К препаратам, которые могут нарушить работу печени относят обезболивающие, противовоспалительные, снотворные, антибиотики и многие другие. Поражение печени медикаментами происходит постепенно и бессимптомно, особенно если курсы длительные. Учитывая, что пациенты долго не знают об патогенных процессах в печени, которые вызывают медикаменты, не устанавливают диагноз вовремя. У них развиваются хронические формы недостаточности.
Помимо заболеваний, описанных выше, распространены аутоиммунные болезни печени. Огромную роль в их развитии играет генетика.
Зачастую у пациентов первые симптомы болезни не вызывают подозрений о ее наличии.
Так, если на первых этапах самых распространенных болезней печени специалисты отмечают накопление жиров в клетках, то развитие недуга способно полностью изменить ткани или нарушить их изначальные функции.
Другим нежелательным последствием влияния на печень может стать асцит. Болезнь характеризуется накоплением жидкости в полости брюха. Лечение любого из этих заболеваний процесс длительный и неприятный. Именно поэтому лучше предотвратить эти диагнозы.
Как было указано выше, многие болезни печени вызваны неправильный способом жизни, то чтобы защитить свое здоровье необходимо, в первую очередь, пересмотреть свое питание, уровень физической активности, привычки
Чтобы защитить себя от развития в организме инфекций, которые дают осложнения на печень, нужно добросовестно выполнять рекомендации по гигиене (особенно это важно для профилактики гепатита). Чтобы не дать вирусам шанс, нужно в общем поддерживать свой иммунитет
Несмотря на исполнение всех рекомендаций, такие факторы как действие окружающей среды или генетики изменить невозможно. Именно для защиты печени в таких ситуациях современные производители изготавливают средство для терапии и профилактики болезней печени с натуральными ингредиентами. К ним относят и Гепатосан.
Важные правила диеты при неалкогольной жировой болезни печени
Чего следует избегать в диете:
- Исключите насыщенные жиры и красное мясо, жирные молочные продукты.
- Важен отказ от транс- и гидрогенизированных (затвердевших) жиров, сахара, алкоголя.
- Исключите все продукты из переработанного зерна (то есть не используйте в своем рационе белую муку или белый рис).
Обязателен контроль содержания натрия в рационе – не превышайте 1500 мг поваренной соли в день.
Контроль содержания натрия в рационе
Будьте осторожны с добавками и лекарствами, многие имеют противопоказания при заболеваниях печени. Перед их приемом нужно обязательно проконсультироваться с гастроэнтерологом.
Полезные продукты для пациентов, больных неалкогольной ЖБП:
- Оливковое масло первого холодного отжима – для жарки и по три столовые ложки в день внутрь.
- Фрукты и овощи (но следите за содержанием соли!).
- Продукты с высоким содержанием клетчатки, такие как цельнозерновой хлеб и коричневый рис.
- Жирная рыба несколько раз в неделю.
- Курица без кожи и только нежирная свинина.
- Белок растительный (бобовые) без ограничений.
- Кофе – не более 3 чашек фильтрованного кофе в день.
Жировой гепатоз печени. Симптомы и лечение
Жировой гепатоз печени (жировая дистрофия) — выявляется на стадии развития ввиду неявных симптомов, а иногда их отсутствия. Клинические проявления (симптомы) жирового гепатоза печени скудные: тяжесть правого подреберья, вздутие живота, тошнота, диарея после употребления жирной пищи.
У 30% больных жировой дистрофией печени жалоб не наблюдается. Часто у 70% больных наблюдается гепатомегалия с гладкой поверхностью. Иктеричность, увеличение селезенки обнаруживаются редко.
В биоптатах определяют до 10% жира на влажный вес биопсионного материала, гепатоциты содержат крупные жировые капли.
У 1/3 больных жировой дистрофией печени имеет место гипербилирубинемия, гиперлипидемия, снижение поглотительно-экскреторной функции, установленное на основании бромсульфалеиновой пробы, нерезкое повышение аминотрансферазной активности и гаммаглютамилтранспептидазы. Жировая дистрофия печени подтверждается данными УЗИ на основании эхосимеотики, свойственной жировому гепатозу.
Разновидностью жирового гепатоза печени при хроническом алкоголизме является синдром Циве. Кровь характеризуется выраженным нарушением липидного зеркала (гиперхолестеринемия, гипертриглицеридемия, гиперфосфолипидемия). Наблюдается гемолиз крови (как результат снижения резистентности эритроцитов на фоне дефицита витамина Е), повышение уровня билирубина.
Причины гепатоза
Современной медицине известно множество причин гепатоза. Специалисты различают наследственные и экзогенные факторы развития. Генетическая предрасположенность к болезни печени есть у 3% населения. В таком случае гепатоз возникает на фоне нарушения обмена некоторых веществ в организме.
Как правило, гепатоз развивается вследствие:
- ожирения,
- злоупотребления алкогольными напитками,
- острой интоксикации организма,
- употребления в пищу ядовитых грибов и растений,
- приема гепатотоксичных лекарственных препаратов.
В зависимости от провоцирующего фактора гепатоз можно классифицировать по видам:
- наследственный — протекает без выраженных структурных изменений, встречается редко;
- алкогольный — часто встречающийся, развивается из-за длительного употребления спиртных напитков;
- токсический — к гибели гепатоцитов приводят гепатотропные яды, которые содержатся в органических растворителях, несъедобных грибах;
- неалкогольный — развивается на фоне вирусных гепатитов, имеет большую распространенность.
Лекарственная терапия гепатоза
Медикаменты и биологически активные добавки в борьбе за здоровье печени – не главный, но важный фактор для достижения положительно динамики. Специалисты используют в своих схемах лечения антиоксиданты, витаминные комплексы, препараты на основе селена. Но основной упор делается на лекарства, которые имеют гепатопротекторые свойства. Эта группа средств включает широкий перечень наименований, между собой препараты различаются принципом действия и активными веществами. Некоторые гепатопротекторы основаны на одном компоненте, другие комбинируют в себе несколько, это же касается и оказываемого эффекта, кроме регенерации гепатоцитов, препарат может дополнительно обеспечить улучшение движения желчи, снимать воспаление, убирать тошноту, улучшать аппетит.
Гепатопротекторы на основе фосфолипидов – то есть веществ, родственных клеточным мембранам органа. Фосфолипиды показаны к длительному курсовому приему, только в этом случае они дают заметный эффект. К таким препаратам относятся Эссенциале, Эссливер, Резалют и Фосфоглив. Среди нежелательных эффектов возможны аллергии и расстройства пищеварения.
Лекарства на основе орнитина – Орнитин, Гепа-Мерц — прописывают для лечения алкогольного гепатоза, беременным и кормящим они противопоказаны.
Некоторые пациенты сталкиваются с гепатозом, совмещенным с застоем желчи, в таком случае эффективность проявляют лекарства на основе урсодезоксихоевой кислоты: Урсолив, Урсосан, Усордез, Ливодекса. Все перечисленные средства обеспечивают правильный отток желчи, не дают образовывать камням. Данная категория лекарств также требует длительного приема.
Еще одно активное вещество, входящее в состав гепатопротекторов – адеметионин. Кроме детоксикации органа, препараты его содержащие имеют антидепрессивное свойство, благодаря чему их выписывают людям, чья печень пострадала в результате алкоголизма. В это группы входят Гептор и Гептрал.
На основе флавоноидов расторопши пятнистой производят огромное количество гепатопротекторных средств. В их числе Гепабене, Сибиктан, Силимар и пр. Расторопша показывает хорошие результаты в улучшении состояния печени, возвращает аппетит, но часто не дает желаемого эффекта в лечении гепатозов алкогольной этиологии.
Еще одно активное вещество – тиоктовая кислота. Препараты с ней в составе включают в схему медикаментозной терапии гепатоза у пациентов с сахарным диабетом, алкоголизмом, а вот беременным его нельзя. В ассортименте аптек можно найти Октолипен, Тиогамма, Берлитион.
Последней разработкой в области стимуляции регенерации печении, усиления ее собственной способности к обезвреживанию ядов и токсинов, улучшения проницаемости мембран клеток являются низкомолекулярные сахара, аффинные человечески гепатоцитам. Препарат Гептронг – уникальная инновационная разработка, которая показывает впечатляющие результаты в борьбе с гепатозом. Инъекционный способ введения препарата позволяет ему в кратчайшее время достигать цели. Средство максимально удобно использовать – одно введение в день и никаких гостей таблеток в течение дня, а курс имеет относительно невысокую цену. Высокая биодоступность Гептронга гарантирует достижение желаемого результата уже после первых нескольких применений. Гептронг можно использовать при беременности, препарат полностью натурален, из возможных побочных действий – только индивидуальная непереносимость.
Механизм развития жирового гепатоза печени
В основе патогенетических механизмов жирового гепатоза лежат:
- периферическая инсулинорезистентность – нарушение в системе передачи сигналов, возникающих после активации инсулинового рецептора;
- снижение уровня гормона жировой ткани;
- усиленное накопление жиров;
- нарушение окисления свободных жирных кислот.
Характерной особенностью патологического состояния является повышение количества триглицеридов более чем на 10 % от общей сухой массы печени. Из-за этого при гепатозе происходит отложение жировых капель в гепатоцитах, развитие «ожирения» печеночных клеток, их последующая гибель и замещение фиброзной соединительной тканью.
Жир в клетках печени может накапливаться по нескольким причинам:
- из-за избыточного поступления свободных жирных кислот вместе с пищей;
- чрезмерного образования и связывания свободных жирных кислот в тонком кишечнике;
- снижения окислительных процессов в гепатоцитах;
- уменьшения синтеза липопротеинов в печени;
- наличия функциональной недостаточности, обусловленной заболеванием органа.
На сегодняшний день распространенность стеатоза в общей популяции достигает 40 %.
Особенности диагностики
Лечение гепатоза печени начинается с точной диагностики. Первоочередным является сбор анамнеза: врач задаст вопросы о наследственных заболеваниях, образе жизни, постоянно принимаемых лекарствах, перенесенных инфекциях и операциях. Обязательно выполняются лабораторные анализы:
-
серологический анализ крови на выявление вирусных гепатитов;
-
исследования обмена железа;
-
выявление уровня АлАТ, АсАТ (печеночных ферментов), щелочной фосфатазы, билирубина, холестерина (в т. ч. триглицеридов);
-
определение уровня глюкозы.
Также при подозрении на гепатоз целесообразно прибегнуть к другим методам диагностики. УЗИ печени поможет выявить симптомы жировой инфильтрации. КТ или МРТ также могут помочь в оценке структуры органа. Доплерография печеночных, портальных сосудов дает врачу информацию об особенностях кровотока. По показаниям может быть проведена биопсия – инвазивный метод диагностики, позволяющий исключить или обнаружить онкологическое заболевание.