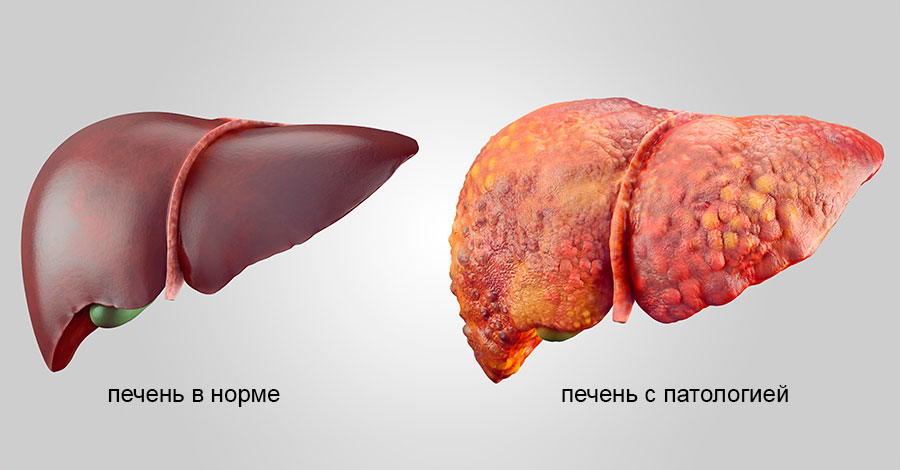
Увеличение печени: причины, симптомы, лечение
Содержание:
- Когда стоит проверить печень
- Зачем нужна гастроскопия?
- Гепатит и печень на УЗИ
- Чтобы не допустить развития всевозможных опасных состояний и проверить свое здоровье, абсолютно всем ежегодно нужно сдавать анализы и обследоваться.
- Где находится печень и может ли печень болеть?
- Подготовка к анализам
- Кому необходим скрининг риска развития атеросклероза
- Как избежать покупки поддельного лекарства
- Кисты печени на УЗИ
- Препараты от боли в печени – что выбрать?
- Показания к гастроскопии
- Гемангиома печени на УЗИ
- Диагностика заболеваний печени
- Гиперэхогенные образования на УЗИ
- Какие существуют заболевания печени
- Лабораторные анализы на выявление заболеваний печени
- Как лекарства попадают в аптеку Wer.ru
- Как подготовиться к анализу
- Что включает комплексное обследование
- Как готовиться к анализам
- Что лечит гастроэнтеролог?
- Выводы
Когда стоит проверить печень
Заболевания печени носят преимущественно хронический характер и на ранних стадиях развития могут не проявляться. Это обусловлено большими компенсаторными способностями тканей и отдельных клеток органа. Заподозрить и вовремя выявить нарушение функции гепатоцитов помогут следующие симптомы:
- Немотивированная общая слабость. Она может быть следствием вирусного или воспалительного поражения органа.
- Тяжесть в правом подреберье. Боли не характерны, т.к. капсула печени не имеет болевых рецепторов.
- Изменение цвета стула на светлый. Это происходит из-за нарушения желчного обмена на фоне механической преграды выделения желчи в кишечник из печеночных протоков (опухоль, конкремент).
- Пожелтение кожи (иктеричность). Симптом наблюдается при увеличении количества билирубина в крови.
- Горький привкус во рту. Причиной такого состояния является застой желчи в гепатобилиарной системе.
Заподозрить патологию печени врач может при стойком повышении температуры тела, которая сопровождается болью в суставах. Наличие указанных симптомов является показанием для проведения комплексной диагностики заболеваний печени.
Зачем нужна гастроскопия?
Гастроскопия позволяет получить подробную информацию о состоянии слизистой оболочки пищевода, желудка и двенадцатиперстной кишки, выявить очаги воспаления, обнаружить язвы, злокачественные образования и другие поражения. Ни один другой метод инструментальной диагностики (в том числе УЗИ, компьютерная томография, магнитно-резонансная томография) не даёт столь точной картины желудочно-кишечного тракта. Гастроскопия предоставляет врачу возможность увидеть ситуацию собственными глазами, что позволяет поставить диагноз и назначить наиболее эффективный курс лечения.
Гепатит и печень на УЗИ
Гепатит – это вирусная инфекция, приводящая к воспалению органа. При острой форме воспаления наблюдается скопление жидкости в тканях, а она хорошо проводит ультразвук, поэтому воспалительные процессы характеризуются гиперэхогенностью.
Также увеличиваются размеры печени. Её поверхность становится слишком гладкой и ровной, но контуры при этом размытые.
При гепатите С применяется допплеровское сканирование, выявляющее участки с усиленным кровотоком и места, в которых он нарушен или отсутствует. При гепатите В и С можно увидеть поражённые участки паренхимы, замещённые гиперэхогенной соединительной тканью.
Чтобы не допустить развития всевозможных опасных состояний и проверить свое здоровье, абсолютно всем ежегодно нужно сдавать анализы и обследоваться.
Когда человек хорошо себя чувствует и ни на что не жалуется, поход к врачу представляется зачастую чем-то довольно утомительным и совсем не обязательным. Однако хорошее самочувствие – не всегда показатель полного здоровья, ведь многие болезни до поры до времени протекают бессимптомно. К тому же, есть такая замечательная вещь, как профилактика: любое состояние проще (и дешевле!) предупредить, чем потом лечить. Чтобы не допустить развития всевозможных опасных состояний и проверить свое здоровье, абсолютно всем ежегодно нужно сдавать анализы и обследоваться.
Какие же исследования нужно обязательно делать раз в год?
- Общий клинический анализ крови. Этот анализ покажет, нет ли анемии, заболеваний крови, воспалительных процессов, по нему можно судить о состоянии иммунитета, наличии аллергических реакций.
- Общий анализ мочи для оценки функции мочеполовой системы. Сахар или ацетон в моче может свидетельствовать о сахарном диабете.
- Биохимический анализ крови. С определением холестерина и его фракций (ЛПНП, ЛПВП, ЛПОНП, триглицериды), креатинина, отражающего фильтрационное действие почек, печеночных трансаминаз и других показателей. Этот анализ выявит, нормально ли работают печень, почки, желчевыводящие протоки и другие органы.
- Анализ крови на сахар. По нему можно судить об опасности развития диабета.
- Электрокардиограмма. Для оценки работы сердца. Измерение артериального давления (может выявить гипер- или гипотонию).
- Флюорография. Может показать развитие туберкулеза и заболеваний плевры.
- Осмотр офтальмолога. С проверкой остроты зрения, глазного давления, состояния глазного дна. Врач оценит, нет ли глаукомы или катаракты.
- Для женщин. Осмотр гинеколога с взятием мазков, и маммолога для диагностики молочных желез. Выполнение УЗИ молочных желез и органов малого таза, а после 40 лет – маммографии.
- Для мужчин после 45 лет. Показано определение в крови уровня простат-специфического антигена (ПСА). Этот онкомаркер указывает на злокачественные образования предстательной железы или возможность их развития.
- После 50 лет. Показано проведение гастроскопии для проверки состояния желудка (можно обнаружить гастрит, язвенную болезнь, злокачественные опухоли и др.) и колоноскопии для оценки состояния кишечника.
В зависимости от индивидуальных особенностей каждого человека, его анамнеза, наследственности и жалоб врачом могут быть назначены и другие обследования и анализы.
Запись на прием к врачу терапевту
Обязательно пройдите консультацию квалифицированного специалиста в области заболеваний в клинике «Семейная».
Где находится печень и может ли печень болеть?
Печень – самая большая железа в организме. Орган расположен в правом подреберье и частично переходит в левое подреберье и верхний эпигастрий. Паренхима печени покрыта специальной фиброзной мембраной, называемой печеночной капсулой.
Строение печени
Эта очень важная железа выполняет ряд функций в организме, включая, среди прочего: выработку глюкозы, белков плазмы, нейтрализацию токсинов, выработку желчи, выполнение иммунных функций.
При нормальных условиях печень во время обследования без специального оборудования не обнаруживается – можно прощупать только ее нижний край, расположенный чуть ниже реберной дуги. Когда происходит увеличение печени, связанное с повреждением и увеличением гепатоцитов (клеток печени), воспалением или ростом опухоли, мембрана, покрывающая паренхиму или капсулу, растягивается. В этом случае гастроэнтеролог при осмотре чувствует орган.
Подготовка к анализам
Анализ крови: кровь из вены сдается обязательно натощак (не есть, не курить), от последнего приема пищи должно пройти от 8 до 14 часов. Можно выпить немного чистой воды. Накануне анализа нельзя перенапрягаться физически и морально, а также употреблять тяжелую пищу и спиртное.
Анализы кала и мочи: для сбора биоматериала следует приобрести в аптеке одноразовые контейнеры. Накануне тестирования не стоит употреблять красящие продукты (свекла, морковь и др.), активированный уголь, слабительные и мочегонные препараты.
Для анализа мочи сдается утренняя моча, то есть, скопившаяся в мочевом пузыре во время ночного сна. Совершив тщательный туалет наружных половых органов и выпустив первую порцию мочи в унитаз, нужно собрать среднюю порцию в контейнер. Кал желательно собрать утром либо не позднее, чем за 8 часов до анализа.
Комплексная диагностика заболеваний печени в «МедикСити»
- Диагностика функции печени:
- Аланин-аминотрансфераза (Alanine aminotransferase);
- Аспартат-аминотрансфераза (Aspartate aminotransferase);
- Билирубин общий (Bilirubin total);
- Билирубин прямой (Bilirubin direct);
- Гамма-глутаминтрансфераза (Gamma-glutamyl transferase);
- Общий белок + белковые фракции;
- Щелочная фосфатаза (Alkaline phosphatase);
- Первичная диагностика гепатитов;
- Биохимические исследования крови:
- Аланин-аминотрансфераза (Alanine aminotransferase);
- Аспартат-аминотрансфераза (Aspartate aminotransferase);
- Инфекции:
- Вирус гепатита A, B, C, D, E (Hepatitis A, B, C, D, E Virus), качественное определение антител класса IgМ;
- Вирус гепатита A, B, C, D, E (Hepatitis A, B, C, D, E Virus), качественное определение антител класса IgМ к ядерному антигену;
- Вирус гепатита A, B, C, D, E (Hepatitis A, B, C, D, E Virus), качественное определение поверхностного антигена;
- Вирус гепатита A, B, C, D, E (Hepatitis A, B, C, D, E Virus), качественное суммарное определение антител.
Кому необходим скрининг риска развития атеросклероза
Пройти обследование на риск развития атеросклероза могут все желающие, однако есть категории пациентов, которым этот скрининг рекомендуется особо.
Группы риска развития атеросклероза
Группы риска развития атеросклероза образуются в зависимости от причин его развития. Одни причины относятся к модифицируемым (зависящим от человека), другие — к немодифицируемым.
В первую группу входят пациенты:
- страдающие артериальной гипертонией;
- курящие;
- с ожирением (объём талии у мужчин — 94 см и более, у женщин — 80 см и более), нерационально питающиеся (преимущественно жирной едой);
- с нарушением углеводного обмена (повышение глюкозы натощак, нарушение толерантности к глюкозе, сахарный диабет 2 типа);
- Хроническое заболевание почек со снижением скорости клубочковой фильтрации (менее 60мл/мин).
Во вторую группу входят:
- мужчины старше 40 лет; женщины старше 55 лет;
- женщины с ранним климаксом (до менопаузы их защищают от атеросклероза женские половые гормоны);
- ранние сердечно-сосудистые заболевания (инфаркт миокарда или нестабильная стенокардия) в семье (у мужчин младше 55 лет, у женщин младше 60 лет);
- наследственные заболевания (семейная гиперлипидемия 11А, 11Б, 111 типы).
Как избежать покупки поддельного лекарства
Чтобы свести вероятность приобретения поддельного препарата к минимуму, обратите внимание на следующие рекомендации:
-
Не пользуйтесь услугами неизвестных порталов. Доверяйте исключительно сертифицированным аптечным сетям.
-
Покупайте препараты по рецепту, выписанному врачом, а не полагайтесь на рекомендации фармацевта.
-
Всегда требуйте предъявления сертификата качества и сравнивайте изложенную в нем информацию со сведениями, представленными на упаковке. По закону «О защите прав потребителя», покупателю обязаны предъявлять документы, подтверждающие качество отпускаемых лекарств.
-
Не доверяйте слепо рекламе. Самые известные препараты чаще остальных подвергаются фальсификации.
Медикаментозные препараты, которые оказались поддельными или просроченными, по закону подлежат утилизации. Продавец обязан вернуть покупателю деньги. Если лекарство стало причиной нанесения вреда здоровью, тогда можно обратиться в суд, выдвинув иск к компании-производителю.
Недопустимо покупать лекарства с рук или через социальные сети. Даже если явные признаки подделки отсутствуют, неизвестно, как данные препараты транспортировались и при каких условиях хранились.
Кисты печени на УЗИ
Кисты печени диагностируются у 0,8% населения, причём у женщин они выявляются чаще, чем у мужчин. Обычно сопровождаются такими заболеваниями, как поликистоз яичников, цирроз печени, желчекаменная болезнь.
При сужении протоков печени желчь не может проходить, она закупоривает канал, и в нём образуется полость, напоминающая по виду капсулу. Со временем она наполняется анэхогенной жидкостью, появляются новые кисты, имеющие диаметр до 25 см. В простой кисте кровоток отсутствует.
Эхинококковые кисты образуются в результате откладывания в печени личинок паразитов. Они имеют вид капсулы с плотными стенками, которые постепенно расширяются и оказывают давление на паренхиму, перекрывают протоки и кровеносные сосуды.
Растущая киста способна передавить печёночную вену, став причиной инфаркта миокарда. Опасность эхинококковой кисты заключается в том, что капсула может лопнуть и её содержимое распространится по всему организму.
Эхинококковое поражение достигает головного мозга, лёгких. Также при прорыве капсулы наступает анафилактический шок и летальный исход. Пустая капсула имеет свойство кальцинации, паренхима печени теряет функциональность, приводя к нарушению работы органа.
Если не лечить болезнь, развивается альвеококкоз, при котором паразитные узелки распространяются по всей печени. При выявлении признаков эхинококковой кисты пациента направляют для более детального обследования.
Препараты от боли в печени – что выбрать?
Чтобы вылечить боль в печени, нужно найти причину и вылечить основное заболевание. Диагностикой и лечением печени занимается врач-гастроэнтеролог. Врач проведет УЗИ печени и назначит несколько анализов, показывающих наличие воспаления, паразитов и печеночных компонентов, концентрация которых повышается при определенных патологиях. Также нужно будет провериться на гепатит.
Получив все результаты, можно будет понять, почему болит печень и чем ее лечить. Иногда достаточно пропить лекарства, улучшающие отток желчи. В других случаях требуются антибиотики, средства против лямблий. При тяжелых случаях проводят переливание крови и даже пересадку печени.
При своевременном обращении и выявлении патологии можно будет обойтись медикаментозным лечением с применением желчегонных средств, ферментов и растительных препаратов.
Препараты и травы, для лечения печени доступные без рецепта, содержат несколько компонентов:
- расторопшу – облегчает выработку желчи;
- экстракт артишока – оказывает слегка детоксицирующее действие на организм, улучшает переваривание пищи;
- экстракт корня цикория – очищает организм, выводит из организма свободные радикалы и снижает уровень холестерина;
- холин – компонент фосфолипидов, являющихся строительными блоками клеточных мембран гепатоцитов;
- экстракт зеленого чая – влияет на регенерацию печени, подавляет фиброз клеток печени.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Показания к гастроскопии
Гастроскопия назначается, как правило, в следующих случаях:
- при любых заболеваниях пищевода, желудка и кишечника (в том числе при гастритах, язвенной болезни, полипах, опухолях) в целях дифференцированной диагностики;
- при желудочно-кишечных кровотечениях (с целью установления их причины и локализации);
- в случае невозможности проведения или недостаточной информативности рентгенологического исследования;
- при необходимости исследования состояния слизистой оболочки желудочно-кишечного тракта (такая необходимость может возникнуть при диагностике и лечении заболеваний некоторых других органов и систем)
Существует также ряд противопоказаний к проведению гастроскопии. Поэтому направление на гастроскопию должен выписать лечащий врач, имеющий полную картину состояния здоровья пациента.
Гемангиома печени на УЗИ
Гемангиома – это сосудистое образование внутри печени, состоящее из сплетения кровеносных сосудов. Оно носит доброкачественный характер, но имеют склонность к увеличению в размерах. Кавернозная опухоль достигает в диаметре до 20 см, и при отсутствии лечения превращается в атипичную гемангиому, покрытую ороговевшей тканью.
Опухоль легко диагностируется на УЗИ, она имеет чёткие бугристые контуры и гиперэхогенность. Повышенный кровоток подтверждается при помощи допплеровского сканирования. Однако УЗИ только подтверждает сам факт наличия опухоли, но более достоверные сведения даёт МРТ.
Диагностика заболеваний печени
Своевременное обследование поможет выявить патологию на начальной стадии и выбрать наилучшую тактику лечения.
Диагностика гепатопатий находится в профессиональной компетенции врача-гастроэнтеролога, однако зачастую к этому специалисту больной приходит от терапевта — после обращения к тому по поводу общего ухудшения самочувствия и снижения жизненного тонуса. (Как мы уже упоминали, болезни печени на ранней стадии могут не отличаться ярко выраженной симптоматикой).
Опросив пациента, врач проводит осмотр его кожных покровов и пальпацию печени, чтобы оценить, не изменились ли форма и размеры органа. Пациенту могут быть рекомендованы консультации специалистов «смежных» медицинских направлений (гастроэнтеролог, инфекционист, иммунолог, дерматолог и т.д.), в зависимости от причин, вызвавших заболевание, и для предупреждения возможных осложнений.
В список лабораторных тестов обычно включают:
- общий анализ крови;
- общий анализ мочи;
- копрограмма (анализ кала);
- биохимический анализ крови с печеночными пробами;
- коагулограмма;
- иммуноферментные анализы;
- анализ на маркеры вирусных гепатитов (A, B, C, D, E);
- анализ на онкомаркеры.
Общий анализ крови. Это исследование отражает происходящие в организме процессы в целом. Высокий уровень лейкоцитов может указывать на имеющееся воспаление. Снижение концентрации тромбоцитов — на сниженную активность клеток печени, что типично для вирусного гепатита. Увеличение скорости оседания эритроцитов характерно для инфекционных поражений печени.
Общий анализ мочи. Тест, дающий информацию о здоровье в целом, а также помогающий обнаружить скрытые заболевания, о которых могут сигнализировать присутствие в моче глюкозы, белка, клеток крови, а также изменение удельного веса, кислотности, цвета, прозрачности и других показателей.
Общий анализ кала. По данным этого теста судят о процессах, происходящих в органах пищеварения и во всем организме. Имеют значение консистенция, цвет, запах кала (этап макроскопического изучения). Во время химического исследования определяется присутствие белка, pH, билирубин, стеркобилин. Микроскопия биоматериала позволяют выявить частицы слизи, крови, присутствие паразитарной инфекции и т. д.
Биохимический анализ крови. Исследование дает ответ о работе печени, наличии воспалительных явлений, состоянии гепатоцитов, проходимости желчных протоков. В ходе теста определяется концентрация альбумина и других белков, разных фракций билирубина, трансфераз (АЛТ, АСТ, ГТТ) и щелочной фосфатазы. Пробы способствуют диагностике гепатита, цирроза, опухолей, иных заболеваний печени и желчевыводящих путей.
Анализ на маркеры вирусных гепатитов. В ходе теста определяется наличие в крови специфических антител (вирусные гепатиты A, B, C, D, E) к определенным белковым соединениям, являющимся компонентами вирусов. Антитела вырабатываются, если человек уже переболел гепатитом или у него острая стадия заболевания.
Гиперэхогенные образования на УЗИ
Практически всегда плотные гиперэхогенные образования в печени – это метастазы. При раке толстой кишки они кальцинируются, при раке молочной железы имеют гипоэхогенную тень. Также при метастазах увеличены лимфоузлы, что вызывает расширение протоков. Но даже при наличии всех эхо-признаков рака пациенту не выносится окончательный диагноз. Он направляется на дальнейшее, более детальное обследование.
Что не видно на УЗИ: камни в печени
Гепатолитаз — это образование камней в печени из сгустков желчи, которая по каким-то причинам не может пройти по протокам, густеет и застаивается. Из-за того, что печень не имеет нервных окончаний, камни долгое время не дают о себе знать.
Ультразвуковая диагностика является малоинформативной из-за специфического расположения органа.
Печень перекрывается рёберной дугой, поэтому камни в протоках датчик не визуализирует. единственным методом диагностики остаётся МРТ и биохимический анализ крови. При камнях значительно повышается билирубин, что указывает на застой желчи. МРТ показывает точное расположение и размеры камней.
Какие существуют заболевания печени
В зависимости от провоцирующего фактора болезни печени делятся на 4 группы:
Вызванные воздействием инородного микроорганизма (вирусные, бактериальные и паразитные).
Гепатит является самым распространённым вирусным заболеванием печени. Он имеет 6 разновидностей, каждая из которых характерна для определённого региона планеты.
- Гепатит А (болезнь Боткина) встречается в 28% случаев. Он передаётся через немытые руки, при питье или купании в заражённых водах, а также через кровь. Наиболее распространён в странах Латинской Америки, Африки и Юго-Восточной Азии.
- Гепатитом В страдает 18% от общего количества инфицированных, и это самый распространённый вид гепатита в России. Он передаётся через кровь, а также при родах от матери ребёнку.
- Гепатит С передаётся во время незащищённого сексуального контакта или при родах. Он имеет самые тяжёлые последствия для печени.
Остальные три разновидности вируса являются сопутствующими трём основным. Наиболее опасны гепатит В и гепатит С, они приводят к разрушению печени и смерти человека.
Вызванные нарушением обмена веществ:
Жировой гепатоз заключается в отмирании функциональных клеток печени гепатоцитов вследствие их поражения клетками жира. Это происходит по причине метаболических нарушений, когда поступивший с пищей жир накапливается в печени, вызывая воспаление и некроз клеток. В итоге они заменяются соединительной тканью, нарушая нормальную работу органа.
Жировой гепатоз имеет различную природу: у людей, страдающих алкогольной зависимостью, жировые клетки скапливаются в результате гибели клеток печени под воздействием альдегидов.
Холестатический гепатоз возникает как следствие избытка “вредного” холестерина. Неалкогольный гепатоз в 65% встречается у людей, имеющих превышение массы тела. Также у 1% женщин, ожидающих ребёнка, возникает гепатоз беременных.
Вызванные воспалительным процессом в печени:
Цирроз печени – это воспаление органа, при котором паренхима (губчатая ткань) заменяется стромой (соединительной тканью). В 70% случаев цирроз является следствием злоупотребления алкоголем, остальное – это результат поражения вирусами, паразитами или инфекциями. Цирроз возникает и вследствие тяжёлой интоксикации, например, при употреблении ядовитых грибов. Однако в 10% случаев невозможно установить точную причину возникновения цирроза печени.
Лабораторные анализы на выявление заболеваний печени
Оценку работы печени помогает сделать биохимический анализ крови. Забор делается натощак в клинике, а через несколько дней специалист расшифрует результаты. К основным показателям относят:
Билирубин. Это главный антиоксидант, пигмент желчи, образуемый при распаде гемоглобина. Содержится в общей, свободной и связанной фракции. Первый в 96% находится в комплексе с альбумином, в 4% – с глюкуроновой кислотой. При закупорки печёночных протоков, воспалении печени билирубин повышается. Разрушение свободного билирубина происходит в печени, а выведение связанного производится через почки. При нарушении работы органа концентрация билирубина в крови увеличивается. Этот пигмент токсичен, поэтому его увеличение вызывает ухудшение самочувствия.
Уровень билирубина в крови свидетельствует о нарушении работу печени и почек. АСТ и АЛТ. Ферменты, синтезируемые печенью. У здорового человека содержится в крови в небольшом количестве, но при распаде клеток печени показатели значительно увеличиваются, а при нарушении работы сердца поднимается АСТ.
Щелочная фосфатаза. Это компонент мембраны клеток, участвует в фосфорно-кальциевом обмене. Её концентрация увеличивается при различных процессах в печени и других органах, понижается при разрушении костной ткани, пониженной функциональности щитовидной железы, при малокровии.
Холестерин. Это низкоплотный липид, производимый печенью и идёт на синтез желчи, клеточных мембран и пр. В сутки печенью вырабатывается около 1 грамма холестерина, и этого достаточно для потребностей организма. В печёночных протоках из молекул низкоплотного холестерина образуется желчная кислота, которая всасывается в кровь после соединения с протеинами. Излишки липидов выводятся из организма через кал.
При нарушении работы печени концентрация холестерина увеличиваются. Это приводит к развитию сердечно-сосудистых заболеваний и ожирения. Наиболее опасным последствием избытка низкоплотного холестерина является жировой гепатоз.
Со временем при постоянном высоком холестерине развивается атеросклероз, поражающий сосуды и артерии и приводящий к инфаркту или инсульту.
Расшифровку анализов проводит только врач, потому что в разных лабораториях приняты разные единицы измерения. При жировом гепатозе печени повышается уровень билирубина и понижается альбумин в крови.
Как лекарства попадают в аптеку Wer.ru
Путь лекарства в аптеку Wer.ru в Москве начинается с места производства – фармацевтической фабрики или завода. Здесь занимаются не только изготовлением и фасовкой препаратов, но также готовую продукцию подвергают производственному контролю на концентрацию действующих веществ, стабильности лекарственной формы и пр. Если препараты проходят внутренний контроль, тогда их партиями отгружают мелким и крупным поставщикам.
Оригинальные лекарства всегда доставляются в пункты продаж вместе с сопроводительной документацией – декларациями о соответствии. Только при наличии нужных бумаг аптечная сеть вправе реализовывать товар конечному потребителю. Проверкой соответствия лекарственных средств занимается Росздравнадзор. Федеральная служба может на любом этапе поставки препаратов провести дополнительный контроль, чтобы исключить фальсификацию или низкое качество продукции.
Несмотря на то, что проверка может нагрянуть в любой момент, злоумышленников это не останавливает. Подделка лекарственных средств по-прежнему актуальная проблема сферы здравоохранения. Правительство принимает меры и разрабатывает систему специальной маркировки медикаментозных препаратов. Такой подход позволит определять подлинность лекарств в считанные минуты.
Для проверки нужно выполнить следующее:
-
просканировать с помощью смартфона стикер-код, предусмотренный на упаковке;
-
сразу же станет понятно – настоящий препарат или фальсифицированный.
Уже в некоторых регионах России данная маркировка запущена в качестве тестового проекта.
Интернет-аптека Wer-ru предлагает препараты высокого качества, которые проходят дополнительный контроль перед тем, как попадают в продажу. Мы соблюдаем требования производителя к условиям хранения, что исключает причинение вреда здоровью покупателей. У нас всегда большой выбор наименований продукции. Доступные цены на медикаменты обусловлены тем, что мы закупаемся у поставщиков большими партиями, получая хорошие скидки.
Многие покупатели не доверяют интернет-аптекам, т. к. считают, что имеют дело с подделкой. Такое мнение ошибочно. В соответствии с действующим законодательством, реализация лекарств через сеть запрещена. Все аптеки, которые продают медикаменты в интернете, являются стационарными и предоставляют дополнительные услуги по доставке лекарственных средств для повышения уровня комфорта покупателя.
Как подготовиться к анализу
За три дня до анализа следует отказаться от жирной пищи, богатой холестерином (мясные продукты, особенно жирные, колбасы, сосиски, пельмени и др.)
Кровь для анализа на атеросклероз необходимо сдавать строго натощак (т.е., от последнего приема пищи должно пройти не менее 8-10 часов).
Из чего состоит скрининг риска развития атеросклероза
Суть этой диагностики заключается в комплексном исследовании крови пациента на определение биохимических маркеров развития атеросклероза.
Чрезвычайно важными показателями в скрининге являются данные липидограммы или липидного профиля:
- общий холестерин;
- липопротеины высокой плотности (ЛПВП);
- липопротеины низкой плотности (ЛПНП);
- триглицериды (ТГ).
Холестерин — концентрация этого вещества в крови считается одним из наиболее информативных показателей липидного профиля. Но сам по себе холестерин в организме не встречается, а является частью липопротеинов — сложных соединений жиров и белка.
Липопротеины бывают трех основных видов — ЛПВП, ЛПНП, ЛПОНП (липопротеины высокой, низкой и очень низкой плотности).
Атерогенными являются две последних группы, содержание холестерина в таких соединениях может достигать 45% и выше. Эти липопротеины переправляют холестерин от печени к клеткам, где он участвует в производстве клеточных мембран.
Холестерин ЛПНП и ЛПОНП является ключевым фактором риска развития атеросклероза, поскольку из этих соединений легко переходит в стенку сосуда и формирует атеросклеротическую бляшку.
В липопротеинах высокой плотности (ЛПВП) гораздо меньше холестерина. И они способны «забирать» холестерин из стенки сосудов и других тканей и транспортировать его в печень для «утилизации». Поэтому холестерин ЛПВП считается «полезным» или «хорошим».
Триглицериды — это другая форма жиров. Их высокая концентрация в крови также может способствовать развитию атеросклероза.
В ряде случаев проводится расширенная липидограмма. В нее, помимо указанных выше параметров, включают:
- липопротеин (а);
- аполипопротеин А1;
- аполипопротеин В.
Липопротеин (а), как и триглицериды, относится к транспортным формам жиров. По составу он ближе всего к ЛПНП, и, соответственно, увеличенное содержание этого вещества в крови точно так же свидетельствует о риске развития атеросклероза.
Аполипопротеин А1 — это белок, одна из основных составляющих источника «хорошего» холестерина — ЛПВП. Нормальные значения этого показателя создают оптимальные условия для снижения холестерина в стенках артерий.
Аполипопротеин В — главный белковый компонент ЛПНП и ЛПОНП, участвующий в холестериновом обмене. Это ключевой маркер в оценке риска атеросклеротического поражения коронарных сосудов.
Трактовка результатов липидограммы. В норме общий холестерин крови должен быть менее 5,0 ммоль/л; уровень ЛПВП быть более 1,2 ммоль/л у женщин и более 1,0 ммоль/л у мужчин; а ЛПНП — менее 3,0 ммоль/л у представителей обоих полов; содержание триглицеридов у здорового человека не должно превышать 1,7 ммоль/л.
Важно! Интерпретацией результатов скрининга должен заниматься врач, который соотнесет итоги теста с индивидуальными особенностями человека (возраст, вес, пол, имеющиеся заболевания, принимаемые препараты и др.). Изучив результаты диагностики, врач-кардиолог составит заключение об индивидуальных рисках развития атеросклероза для пациента, даст рекомендации по профилактике или назначит дополнительное обследование — в случае обнаружения тревожных признаков
Изучив результаты диагностики, врач-кардиолог составит заключение об индивидуальных рисках развития атеросклероза для пациента, даст рекомендации по профилактике или назначит дополнительное обследование — в случае обнаружения тревожных признаков.
Раннее выявление патологии позволит начать необходимое лечение и избежать нежелательных последствий для здоровья!
Скрининг риска развития атеросклероза в «МедикСити»
- Биохимические исследования крови;
- Аполипопротеин A-1 (Apolipoprotein A-1);
- Аполипопротеин B (Apolipoprotein B);
- Липопротеин (a) (Lipoprotein (a);
- Триглицериды (Triglycerides);
- Холестерин липопротеинов высокой плотности (High-density lipoprotein cholesterol);
- Холестерин липопротеинов низкой плотности (Low-density lipoprotein cholesterol);
- Холестерин общий (Cholesterol total).
Что включает комплексное обследование
Диагностикой работы печени и выявлением ее болезней занимается гастроэнтеролог (или специалист узкого профиля — гепатолог). В процессе исследования функции органа он использует специфические лабораторные и инструментальные методы:
- Общий анализ крови для оценки наличия воспалительного очага в организме.
- Биохимический анализ крови. Это один из самых важных тестов в гепатологии. При анализе результатов исследования врач оценивает уровни белков, аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), общего и прямого билирубина, холестерина, гамма-глютамилтранспептидазы (гамма-ГТ). Чрезмерное снижение или повышение указанных показателей свидетельствует об отклонении от нормы, что требует соответствующего лечения.
- Специфические маркеры на вирусные гепатиты. Процедура проводится для определения возбудителя патологии.
- УЗИ органов брюшной полости. Врач оценивает размеры, форму печени, желчного пузыря.
На основе результатов проведенной диагностики и осмотра пациента гепатолог устанавливает степень нарушения функции печени, подбирает препараты для нормализации состояния больного.
Как готовиться к анализам
Анализы мочи, кала. Биоматериал собирают в специальный стерильный контейнер (приобретается в аптеке). Накануне не рекомендуется пить поливитамины и употреблять продукты, способные изменить цвет биоматериала, а также препараты слабительного и мочегонного действия.
Моча собирается утренняя, после тщательной гигиены наружных половых органов. Необходимо слить первую дозу мочи в унитаз, а среднюю порцию (100-150 мл) собрать в емкость.
Кал собирается утром либо не позднее, чем за 8 часов до анализа.
Гастропанель. За неделю до исследования следует отменить прием препаратов, могущих влиять на секрецию желудка. За сутки исключить прием средств, нейтрализующих соляную кислоту. В утро анализа не пить, не есть, не курить.
Исследование заключается в сдаче крови из вены в два приема: сразу по прибытии в процедурный кабинет и через 20 минут, после приема специального коктейля, призванного стимулировать гормон гастрин 17.
Анализы крови (общий, биохимический). Кровь для исследования сдают утром натощак. Накануне анализа следует избегать нагрузок, воздерживаться от употребления тяжелой пищи, спиртного. В утро анализа нельзя есть и курить. Допускается употребление чистой воды.
PH-метрия. Зонд устанавливается с утра натощак. Со времени последнего приема пищи должно пройти не менее 12 часов, а пить воду можно не позднее, чем за четыре часа до процедуры. Обязательно перед планируемым исследованием предупредите врача о принимаемых вами лекарственных средствах, возможно, их употребление придется отменить за несколько часов (а некоторых препаратов — за несколько суток) до процедуры.
Также рекомендуется отказаться за несколько дней до проведения исследования от употребления продуктов, способных изменить pH желудка (речь идет о газированных и алкогольных напитках, кофе, крепком чае, фруктовых соках, йогуртах и др.).
Лабораторная диагностика заболеваний желудка в «МедикСити»:
- Гастропанель;
- Определение биохимических показателей;
- Пепсиноген-I;
- Пепсиноген-II;
- Гастрин-17 базальный;
- Гастрин-17 стимулированный;
- Антитела класса IgG к Helicobacter pylori;
- ПЦР кала.
Что лечит гастроэнтеролог?
Гастроэнтеролог занимается врожденными и приобретенными заболеваниями пищеварительной системы. Пищеварительный тракт состоит из ротовой полости, глотки, пищевода, желудка, тонкого и толстого кишечника. Также в процессе пищеварения принимают участие поджелудочная железа, печень, желчный пузырь. Гастроэнтеролог проводит обследование и лечит заболевания всех вышеперечисленных органов.
- Хронический гастрит;
- Язвенная болезнь желудка и двенадцатиперстной кишки;
- Гастроэзофагеальная рефлюксная болезнь;
- Хронический панкреатит;
- Хронический холецистит;
- Дискинезия желчевыводящих путей;
- Неалкогольная жировая болезнь печени;
- Хронические колиты разной этиологии;
- Злокачественные опухоли ЖКТ;
- Синдром раздраженного кишечника и другие.
Иногда заболевание требует совместной работы нескольких специалистов. В таких случаях гастроэнтеролог может направит пациента на консультацию к хирургу, эндокринологу, проктологу или другим врачам узких специальностей.
Выводы
Наша клиника УЗИ предлагает полное обследование печени, включающее консультацию высококвалифицированного врача, полный спектр анализов крови и мочи, а также УЗИ-диагностику.
Рекомендовано пройти обследование печени мужчинам в возрасте старше 40 лет и женщинам после 50, а также лицам более молодого возраста, работающим на предприятиях тяжёлой промышленности, жителям мегаполисов, а также пациентам, в роду у которых имелись случаи печёночных патологий.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.








