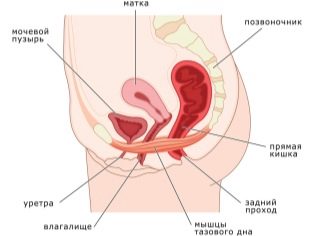
Преждевременные роды
Содержание:
- Профилактика преждевременных родов
- Акушерство и Гинекология №2 / 2019
- Оценка рисков кровотечения при преждевременных родах исходя из его причин
- Осложнения при преждевременных родах
- Группа риска
- Источники
- Выбор токолитиков
- Причины, приводящие к повреждению оболочки плодного пузыря и подтеканию околоплодных вод
- Профилактические меры для предотвращения ранних родов
- Симптомы преждевременных родов
- Нюансы транспортировки
- Источники:
- Преждевременные роды: основные признаки
- Отделение недоношенных
- Крохи-торопыжки
- Лечение при опасении на преждевременные роды
- Диагностика досрочных родов
- Причины преждевременных родов
Профилактика преждевременных родов
Разумеется, профилактика преждевременных родов лучше, чем их лечение. Специалисты выделяют два вида профилактики: первичную, которая целесообразна до наступления беременности, и вторичную — во время протекания беременности. К методам первичной профилактики относятся ограничения внутриматочных манипуляций, к которым, например, относятся аборты. Кроме того, желательно женщине пройти комплексное медицинское обследование, направленное на выявление хронических гинекологических заболеваний, наличия инфекций и индивидуальных особенностей организма.
Вторичная профилактика может предполагать внедрение антиникотиновых программ среди беременных, а также назначения прогестерона. Кроме того, женщине нужно своевременно встать на учет в женскую консультацию и как можно точнее проинформировать врача о состоянии здоровья. Во время беременности стоит избегать контакта с больными людьми, чтобы не подхватить какую-либо инфекцию. Кроме того, женщина не должна подвергаться физическим нагрузкам, стрессам и перенапряжению. Она должна регулярно проходить все необходимые обследования, сдавать анализы на инфекции и вирусы, внимательно следить за состоянием здоровья.
Акушерство и Гинекология №2 / 2019
Оглавление номера
Оценка рисков кровотечения при преждевременных родах исходя из его причин
1 марта 2019
1 Российский университет дружбы народов (РУДН), г. Москва, Россия;
2 Перинатальный центр ГБУЗ Краевая клиническая больница №2, г. Краснодар, Россия;
3 Первый Московский государственный медицинский университет имени И.М. Сеченова, г. Москва, Россия
Цель исследования. Изучить возможности прогнозирования рисков патологической и массивной кровопотере при преждевременных родах исходя причины кровотечения.
Материал и методы. Проведен проспективный анализ 1442 родов, осложнившихся кровотечением. При помощи дискриминантного анализа классифицированы межгрупповые различия при патологической и массивной кровопотере и без кровотечения при преждевременных и срочных родах.
Результаты. Оценены относительный риск патологической или массивной кровопотери исходя из причин кровотечения при преждевременных родах; признаки, определяющие межгрупповые различия при патологической и массивной кровопотере и без кровотечения при преждевременных и срочных родах; признаки, определяющие риски гипотонического кровотечения.
Заключение. Преждевременные роды (ПР) угрожаемы по патологической и массивной кровопотере. Структура основных причин патологической и массивной кровопотери при ПР и родах в срок отличается, что оставляет ресурс для выбора превентивных и лечебных мер.
Акушерские кровотечения в мире осложняют около 14 миллионов родов в год , и вопреки глобальным мерам по их предотвращению, остаются непреодоленной угрозой материнскому здоровью и жизни . Согласно критериям Всемирной организацией здравоохранения (ВОЗ), тяжелые послеродовые кровотечения (ПРК) относятся к потенциально угрожающим жизни состояниям . До настоящего времени не найден абсолютно эффективный способ предотвращения ПРК и обусловленных ими тяжелых исходов. При 73%-й доле прямых акушерских причин в структуре материнских смертей, доля акушерских кровотечений составляет 27,1% .
В 2015 г ВОЗ декларировала «Цели тысячелетия в области развития» (Millennium Development Goals). Сформулировано 8 основных направлений, одно из которых – улучшение материнского здоровья .
Современные подходы к диагностике и лечению акушерского кровотечения основаны не только на оценке объема кровопотери, но и понимании его этиопатогенеза, определяющего различные подходы к выбору профилактических и терапевтических мер . ПРК нередко обусловлено сочетанием нескольких причин, может быть острым и высокообъемным.
В современных литературных источниках основные сведения касательно ПРК посвящены доношенной беременности. Однако частота преждевременных родов (ПР) в мире остается высокой, варьирует от 5% до 18% от общего числа рожденных детей и относительный риск (ОР) значительного ПРК при весе плода 4 кг может быть сопоставим (ОР=1,55 (95% ДИ 1.31–1.83, р
Согласно базам литературных данных РИНЦ, Федеральной электронной медицинской библиотеки (ФЭМБ), eLibrary, EMBASE, PubMed, MEDLINE, Cochrane Library (Cochrane Review), платформы Elsevier, BioMed Central, интерактивной базы данных OVID за период 2013-2018 годы, многоцентровых исследований по сравнению структуры основных причин, возможности прогнозирования послеродовых кровотечений при преждевременных и срочных родах нет.
Цель исследования – изучить возможности прогнозирования рисков патологической и массивной кровопотери при ПР, исходя из причины…
DOI: https://dx.doi.org/10.18565/aig.2019.2.78-84
Новикова В.А., Каменских Г.В., Оленев А.С., Леваков С.А., Лебедева М.Г., Апресян С.В., Гагаев Ч.Г., Духин А.О., Костин И.Н., Союнов М.А., Семятов С.М., Старцева Н.М.
Статья платная, чтобы прочесть ее полностью, вам необходимо произвести покупку
Осложнения при преждевременных родах
В случае преждевременных родов бывают осложнения для состояния здоровья матери и ребенка. Что касается матери, то для нее последствия будут минимальными, поскольку преждевременные роды мало чем отличаются от своевременных. Более того, во время них реже случаются разрывы промежности. Тем не менее, пройти комплексное обследование состояния здоровья женщине все же придется. Нужно это в большей степени для определения причин проблемы и назначения лечения, которое в будущем могло бы предотвратить возможные преждевременные роды.
Что касается ребенка, то для него последствия преждевременных родов могут быть более значительными. Акушерская тактика ведения родов предусматривает, прежде всего, защиту плода от инфекций и вирусов. Но в любом случае осложнения зависят от того, на каком сроке родился малыш. Например, малыша, родившегося на 28 неделе срока, сразу же переводят в специализированную больницу, где есть все необходимое медицинское оборудование для ухода за ним.
Дети, рожденные в период от 28 до 34 недель срока беременности, переносят родовую деятельность лучше, поэтому их переводят в палату интенсивной терапии. Малыши, появившиеся на свет после 34 недели беременности, могут самостоятельно дышать, переваривать пищу, выводить отходы жизнедеятельности. Единственной их проблемой, которую нужно будет решить врачам, является недостаточный вес.
Группа риска
Причин для преждевременных родов может быть множество:
- Если у вас раньше были аборты, выкидыши или роды раньше срока, если имеются какие-то анатомические дефекты в строении матки и ее шейки, сейчас нужно отнестись к себе особенно внимательно. В гинекологии есть понятие истмико-цервикальная недостаточность, ИЦН (isthmus — «перешеек», место перехода тела матки в шейку матки, cervix — «матка»). При нормально протекающей беременности этот перешеек играет роль сфинктера, замка, запирающего матку. Но если перешеек травмирован (во время аборта, особенно сделанного в первую беременность, глубоких разрывов во время предыдущих родов, грубом расширении цервикального канала и пр.), вход в матку становится под угрозой.
- Серьезную проблему представляют собой воспалительные и инфекционные заболевания половых органов. Поэтому по возможности, хорошо бы еще до наступления беременности пролечить такие заболевания, как кольпит, вагиноз, провериться на инфекции типа хламидиоза, трихомонады, микоплазмы.
- Иногда преждевременные роды вызывают и соматические заболевания, особенно, инфекции почек (пиелонефрит) и мочевых путей, повышенное артериальное давление, заболевания сердца, щитовидной железы, гормональные нарушения и пр.
- Если беременность многоплодная, то роды раньше срока может вызвать перерастяжение матки.
- Порой преждевременные роды может вызвать даже, казалось бы, безобидное ОРВИ, так что постарайтесь не бывать в большом скоплении народа, лишняя инфекция вам сейчас совсем не к чему.
- Еще один фактор – нервный стресс и тяжелая работа (как физическая, так и интеллектуальная). И посему для вас сейчас должны существовать только вы и ваш будущий малыш.
Источники
- Sun WY., Li CG., Zhang H., Ren W., Cui LL., Yuan X. . // Zhonghua Nei Ke Za Zhi — 2021 — Vol60 — N5 — p.446-452; PMID:33906274
- Park S., Oh D., Heo H., Lee G., Kim SM., Ansari A., You YA., Jung YJ., Kim YH., Lee M., Kim YJ. Prediction of preterm birth based on machine learning using bacterial risk score in cervicovaginal fluid. // Am J Reprod Immunol — 2021 — Vol — NNULL — p.e13435; PMID:33905152
- Moufarrej MN., Wong RJ., Shaw GM., Stevenson DK., Quake SR. Corrigendum: Investigating Pregnancy and Its Complications Using Circulating Cell-Free RNA in Women’s Blood During Gestation. // Front Pediatr — 2021 — Vol9 — NNULL — p.680201; PMID:33903851
- Moreno-Sepulveda J., Espinós JJ., Checa MA. Lower risk of adverse perinatal outcomes in natural versus artificial frozen-thawed embryo transfer cycles: a systematic review and meta-analysis. // Reprod Biomed Online — 2021 — Vol — NNULL — p.; PMID:33903031
- Zheng L., Gai L., Gao J., Kong C., Wang Y., Sun F., Liu S., Yu X., Yang F., Jiang H. Clinical effects of breast milk enema on meconium evacuation in premature infants: study protocol for a randomized controlled trial. // Trials — 2021 — Vol22 — N1 — p.304; PMID:33902678
- Fondjo LA., Tashie W., Owiredu WKBA., Adu-Gyamfi EA., Seidu L. High prevalence of vitamin D deficiency among normotensive and hypertensive pregnant women in Ghana. // BMC Pregnancy Childbirth — 2021 — Vol21 — N1 — p.331; PMID:33902494
- Carrasco I., Muñoz-Chapuli M., Vigil-Vázquez S., Aguilera-Alonso D., Hernández C., Sánchez-Sánchez C., Oliver C., Riaza M., Pareja M., Sanz O., Pérez-Seoane B., López J., Márquez E., Domínguez-Rodríguez S., Hernanz-Lobo A., De León-Luis JA., Sánchez-Luna M., Navarro ML. SARS-COV-2 infection in pregnant women and newborns in a Spanish cohort (GESNEO-COVID) during the first wave. // BMC Pregnancy Childbirth — 2021 — Vol21 — N1 — p.326; PMID:33902483
- Perrone S., Cremonini I., Marinelli F., Monaco S., Nicoletti L., Giordano M., Esposito S. New Strategies for Necrotizing Enterocolitis Diagnosis and Prevention in Newborns. // Curr Pediatr Rev — 2021 — Vol — NNULL — p.; PMID:33902422
- Sharpe A., Mascarenhas M., Balen A. Ethnic variation in the live birth rate and perinatal outcomes following frozen embryo transfer: an analysis of the HFEA database from 2000 to 2016. // Hum Fertil (Camb) — 2021 — Vol — NNULL — p.1-10; PMID:33902383
- Yang YJ., Wei X., Zou G., Zhou FH., Sun LM. . // Zhonghua Fu Chan Ke Za Zhi — 2021 — Vol56 — N4 — p.244-250; PMID:33902235
Выбор токолитиков
Выбор токолитических препаратов зависит от особенностей течения беременности, показаний и состояния здоровья будущей мамы и плода. Согласно протоколу Минздрава, для предотвращения преждевременных родов используются: антагонисты окситоциновых рецепторов, блокаторы кальциевых каналов, а также селективные β2-адреномиметики (препараты последней группы не применяются в большинстве развитых стран по причине большого количества осложнений).
Согласно рекомендациям, препаратом первой линии токолитической терапии следует считать блокатор рецепторов окситоцина атосибан («Атозибан»). Это единственный препарат, который не вызывает побочные эффекты со стороны плода и применяется в сравнительно небольших дозах.
При отсутствии эффекта от токолиза (сохранении схваток) транспортировка роженицы противопоказана. Врачам предстоит принять преждевременные роды.
Причины, приводящие к повреждению оболочки плодного пузыря и подтеканию околоплодных вод
- Инфекционные и воспалительные заболевания всех органов и систем. У 1\10 рожениц с преждевременным излитием околоплодных вод были обнаружены воспалительные процессы ЖКТ и дыхательной системы. А 1\4 страдала воспалительными заболеваниями половых органов.
- Эрозия шейки матки и любые другие деструктивные ее изменения. Более половины женщин с подтеканием околоплодных вод страдают шеечными заболеваниями или имеют в прошлом аборты и оперативные вмешательства на шейке матки.
- Половые инфекции. К этой группе относятся не только венерические заболевания, но и банальный бактериальный вагиноз (дисбактериоз влагалища), который развивается у многих беременных. Дело в том во время беременности происходит мощный гормональный всплеск, который провоцирует рост условно-патогенной микрофлоры во влагалище (это болезнетворные бактерии, которые в норме присутствуют у любой здоровой женщины, но в очень маленьком количестве, поэтому не представляют угрозы). Продукты жизнедеятельности патогенных микроорганизмов истончают оболочку плодного пузыря и приводят к образованию микротрещин на ней. Через эти микротрещины подтекают воды, а внутрь попадает инфекция.
В случае микроповреждений, амниотическая жидкость выделяется в незначительном количестве (по каплям), и этот факт почти всегда остается незамеченным, особенно если учитывать повышенную влагалищную секрецию у беременных. Просто иногда женщины могут отмечать большее количество выделений из влагалища в положении лежа.
Профилактические меры для предотвращения ранних родов
Медицинские:
- Наложение швов на шейку матки — используется для женщин из высокой группы риска, не применяется при многоплодной беременности.
- Назначение прогестерона — эффективно снижает возможность преждевременных родов.
- Антибактериальная профилактика — своевременное лечение ЗППП.
- Снятие тонуса матки.
Самостоятельные:
- употребление не менее 8-10 стаканов воды (исключение газированных напитков и крепкого кофе) ежедневно, для профилактики обезвоживания (при недостатке жидкости в организме начнутся родовые схватки);
- опорожнение мочевого пузыря каждые 2-3 часа (дополнительное давление на стенки матки вызовет ее сокращение);
- запрещается поднимать тяжести и перенапрягаться, делать резкие наклоны и приседания;
- желательно делать небольшие перерывы для дополнительного отдыха в течение дня, при возможности — в положении лежа, на левом боку ;
- следует избегать стимуляции груди и сосков, интимной активности.
В случае любых недомоганий необходимо срочное обращение в женскую консультацию к ведущему беременность врачу. Своевременное определение угрозы преждевременных родов увеличивает шансы рождения здорового ребенка на 30 процентов.
Симптомы преждевременных родов
Признаки преждевременных родов похожи на симптомы самопроизвольного аборта или начала нормальных родов. За несколько дней до начала процесса, появляются тревожные признаки, на которые большинство женщин не обращает внимания:
- тянущие боли внизу живота, напоминающие первичные схватки;
- ощущение давления в половых органах беременной;
- высокая активность плода;
- выделения из половых органов, иногда с примесью крови;
- частые позывы на мочеиспускание и дефекацию.
Основные этапы преждевременных родов:
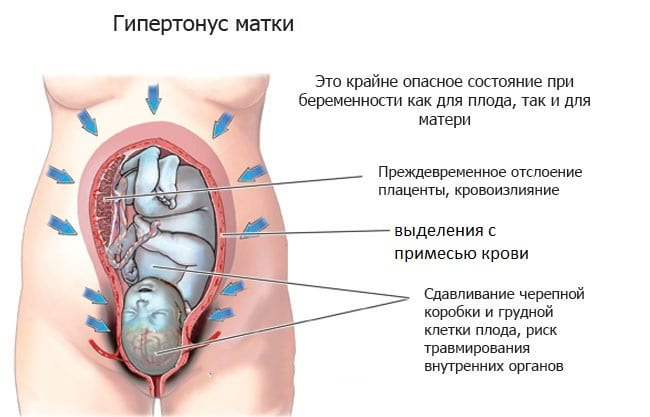
Угрожающие досрочные роды — в этой стадии симптомы протекают незаметно для большинства беременных. Невыраженные слабые боли, тянущие ощущения внизу живота списываются на легкие недомогания. Небольшое напряжение, сокращение матки приписывается увеличению активности малыша, который начинает усиленно двигать ножками и ручками. В отдельных случаях происходят выделения из влагалища, в редких случаях — с примесью крови. При обращении в гинекологию, врачом отмечается закрытая и плотная матка. Не стоит затягивать с внеплановым визитом к доктору — своевременное обнаружение угрозы спасет жизнь ребенку.
Начинающиеся преждевременные роды — симптоматика становится более выраженной по сравнению с первым этапом, появляются резкая болезненность в районе поясничного отдела и схваткообразные сокращения мышц. Отхождение слизистой пробки, мажущие кровянистые выделения и излитие околоплодных вод являются основными характеристиками второго этапа. Происходит неполное раскрытие шейки матки (1-2 пальца) и ее размягчение, наблюдаемое при осмотре врачом-гинекологом. В этот период существует возможность остановить родовую деятельность и продлить время беременности.
Преждевременные роды в ходу — остановить процесс в этот период невозможно, схватки учащаются, становятся регулярными, происходит полное раскрытие шейки матки и плод начинает продвижение к выходу в малый таз.
Нюансы транспортировки
Поскольку преждевременные роды проходят быстро (в среднем в течение 4-6 часов), большое значение приобретает скорость эвакуации. Не стоит выезжать в роддом самостоятельно: в дороге роженице может потребоваться медицинская помощь, поэтому будет лучше, если транспортировку проведут специалисты.
Оптимальный вариант – вызвать специализированную акушерскую бригаду скорой помощи, телефон которой обычно указан на полях обменной карты (с акушерской скорой можно связаться и через диспетчера службы «03» или «112»).
До приезда бригады скорой помощи беременной нужно лечь на кровать, на бок противоположный положению спинки малыша: такое положение снизит риски осложнений преждевременных родов; в этом же положении роженицу перевозят в лечебное учреждение.
Службы госпитализации и перевозки рожениц есть во многих государственных лечебных учреждениях. В Москве – это республиканские и областные перинатальные центры, а также, например, Станция скорой и неотложной помощи имени Пучкова. При наличии показаний (как правило, тяжелые осложнения беременности) транспортировку проводят выездные анестизолого-реанимационные бригады перинатального центра или санитарной авиации.
Услуги по транспортировке рожениц предлагают и коммерческие лечебные учреждения. Доставка рожениц в роддом производится только после наружного акушерского обследования, оценки сердцебиений плода и состояния самой беременной.
Эвакуация противопоказана при активной родовой деятельности, прогрессирующей отслойке плаценты и некоторых других состояниях.
Источники:
- http://akusheronline.ru/upload/iblock/0f1/0f18cf0ad12da204a8a54ab82b349ce1.pdf
- http://doctor-test.ru/analiz-na-fetalnyy-fibronektin
- http://www.meddaily.ru/article/22mar2016/mri_prejdevr
- http://medportal.ru/enc/procreation/precursor/4/
- http://medicanapharm.ru/aktim__partus_nachalo_ro
- http://xn—-7sbeboapymuefdp0gtep.su/perevozka-rozhenic-v-roddom.html
- http://www.promeli.ru/katalog/gospitalizatsiya-beremennykh/
- http://www.medicanapharm.ru/d/54536/d/statya-raykonen.pdf
- http://healthquality.mednet.ru/open/index_con.php?obj=co_library&ac=index&fl_id=478
- https://www.9months.ru/zdorovieberem/799/kak-dobratsya-do-bolnicy
*Представленная информация отражает мнение отдельных медицинских специалистов, носит научный характер и адресована исключительно вниманию медицинских специалистов, не является рекламой и не гарантирует безопасности и/или эффективности указанных в информации лекарственных препаратов. По всем вопросам, связанным с назначением и/или применением указанных лекарственных препаратов, необходима обязательная предварительная консультация с медицинскими специалистами.
Преждевременные роды: основные признаки
Два самых главных признака начинающихся родов — начало регулярной родовой деятельности и постепенное раскрытие шейки матки.
Промежутки между схватками постоянно уменьшаются, они не проходят при смене положения или погружении в теплую ванну, болевые ощущения могут быть в нижних отделах живота, спины и крестца
Важно научиться чувствовать свое состояние и точно знать, какие роды преждевременные, чтобы не пропустить их начало, если вдруг это случится
Другой частый симптом начала преждевременных родов — отхождение околоплодных вод. Воды могут просто слегка подтекать, выделяясь в объеме от нескольких капель, или же отойти полностью, что вызывает у беременной женщины панику, особенно в случае первых родов. Сразу стоит отметить, что даже в такой ситуации не стоит терять головы — природой устроено так, что малыш может провести без амниотической жидкости довольно продолжительное время.
Вместе с регулярными схватками — а порой и без них — могут быть слизистые выделения. Если они включают в себя прожилки крови или больше похожи на настоящее кровотечение, — к врачу следует обратиться немедленно. Такое явление говорит о сглаживании шейки матки, что тоже свидетельствует о начале преждевременных родов.
Даже если мама, в целом, чувствует себя прекрасно, при подозрении на преждевременные роды не стоит рисковать — разумнее поскорее связаться с квалифицированным специалистом, который определит, нужна ли госпитализация, и, в случае подтверждения преждевременной родовой активности, возможно ли продление беременности специальными методами. Если последнее врачи сочтут невозможным — последует родоразрешение естественным способом или с помощью кесарева сечения. Оценивать пути развития ситуации будет врач, исходя из возможности наименьшей нагрузки при родах на недозревший организм младенца, состояние женщины, естественно, тоже учитывается.
Причина в том, что полного раскрытия шейки матки не требуется — плод начинает двигаться по родовым путям раньше, поскольку головка недоношенного ребенка меньших размеров.
При этом существует известный риск осложнений, от которых могут страдать и роженица, и дети. Преждевременные роды случаются стремительно, голова малыша не успевает нужным образом приспособиться к строению тазовых костей женщины, при конфигурации могут смещаться кости черепа. У недоношенного ребенка они мягкие, так что возможен риск травмы мозга.
Другой опасный момент — для роженицы. Родовые пути в случае преждевременных родов тоже не успевают раскрыться и подготовиться к растяжению, поэтому роды часто сопровождаются разрывами.
Отделение недоношенных
Сразу после стандартного обследования неонатологом дети, родившиеся в результате преждевременных родов, обычно переводятся в отделение интенсивной терапии или в реанимацию, где их помещают в инкубатор для недоношенных. Там новорожденным обеспечивают постоянный контроль состояния, необходимое лечение и уход. Терморегуляция таких детей обычно не функционирует должным образом, поэтому им нужны особые условия для поддержания температуры, которыми располагает только отделение недоношенных новорожденных.
При нарушениях дыхания малыша подключают к искусственным системам вентиляции легких. Сопротивляемость организма недоношенных детей инфекциям и внешним факторам тоже может оказаться довольно низкой, поэтому они находятся под круглосуточным присмотром медсестер и неонатологов, чтобы возможные патологии недоношенных новорожденных были выявлены как можно раньше.
Второй этап выхаживания детей, родившихся раньше срока, происходит в специализированном стационаре, где имеется отделение новорожденных и недоношенных детей. Иногда дети доставляются в такие центры воздушным путем, если семья проживает в отдаленном регионе. Некоторые новорожденные приходят к стабильному состоянию через довольно короткий период времени, так что необходимости в этом этапе может и не быть.
- Родить раньше срока и научиться жить заново. История одной мамы
- Одежда для кукол и «золотой час»: 8 фактов о недоношенных детях
- «Общение с близкими и их забота — главный источник здоровья для недоношенного ребёнка». Интервью с врачом-реабилитологом
- «И питание, и лекарство». Грудное вскармливание недоношенных детей
- «Мой сын — настоящий боец»: история недоношенного ребенка
Крохи-торопыжки
Но вот ваш малыш появился на свет (ссылка на статью «Недоношенный ребенок – уход и особенности). И отныне на вас ложится особая ответственность – ведь ему предстоит адаптироваться к этому миру чуть раньше положенного срока. Не волнуйтесь раньше времени, адаптивные возможности недоношенных детей очень велики. В отделении реанимации за состоянием малышей наблюдают круглосуточно.
В последнее время в педиатрии появилось новое направление – катамнестическое, созданное специально для недоношенных детишек. Это комплексное наблюдение и лечение – невролога, офтальмолога, педиатра и прочих специалистов. Когда малыш научится самостоятельно сосать, начнет прибавлять в весе, сможет находиться вне кувеза, его можно выписывать вместе с мамой домой.
Если в вашей семье растет ребенок, рожденный раньше срока, вот несколько полезных адресов:
- Научный центр здоровья детей РАМН (второй и третий этап выхаживания и реабилитации недоношенных детей). Ломоносовский пр-т, 2/62, т. 132 7492.
- Центр планирования семьи и репродукции (отделение катамнеза). Севастопольский пр-т, 24, т. 332 2915
- Институт питания (пробы на пищевые аллергены, подбор питания, проблемы гастроэнтерологические, диатез, дисбактериоз). Каширское ш., 5, т. 113 1995
- Центр коррекционной педагогики (неврологические проблемы, задержка речи). Погодинская ул., 8, к.1,т.2452530
- Нефро-урологический центр при ДКБ № 13 им. Н.Ф. Филатова, (проблемы с почками, нефриты, пиелонефриты, ПМР, пороки развития мочевыводящих путей, гидронефрозы). Ул. Садовая-Кудринская, 15, т. 254 9129
- Консультативное отделение сосудистой хирургии, т. 254–05–38.
- Детский городской ортопедический центр при ДГБ № 19 им. Т.С. Зацепина (проблемы, связанные с костно-мышечным аппаратом, дисплазия тазобедренных суставов). Ул. Б. Черкизовская, владение 12, т.: 168 8646,587 3465.
- Клиника глазных болезней им. Гельмгольца. Ул. Садовая-Черногрязская, 14/9, т. 208 0026
- ДКБ №1 Морозовская: кафедра детских болезней №1, Гематологический центр, кафедра и отделение лор-болезней, отделение офтальмологии (консультации специалистов, лечение). 4-й Добрынинский пер., 1, т. 959 8904.
Инесса Смык
Лечение при опасении на преждевременные роды
После диагностирования такого процесса назначается дифференцированное лечение. Оно может быть проведено только при начальной родовой деятельности для сохранения беременности. Лечение в данном случае может включать в себя четыре составляющие:
-
Антибиотики.
Во время подбора метода лечения учитывается причина болезни. Например, если причиной преждевременных родов является инфекция, женщине назначат курс антибиотиков. Также назначают их в случае, если до 33 недели срока беременности у женщины отойдут околоплодные воды или начнется их подтекание. В том случае, если по этой же причине происходят преждевременные роды на 34 неделе беременности, их останавливать, скорее всего, уже не будут. Антибиотики назначают также для профилактики, поскольку эта мера помогает избежать инфицирования плода и воспалительных послеродовых заболеваний у матери.
-
Токолитическая терапия
Чтобы снизить возбудимость матки и ее активную сокращаемость, врач может назначить прием токолитических препаратов. Сегодня наиболее эффективным и безопасным средством является гинипрал, с помощью которого в экстренных случаях можно эффективно снять повышенный тонус матки. Могут также назначить нифедипин, индометацин, магния сульфат, 25% раствор сернокислой магнезии.
-
Седативная терапия
Если у женщины наблюдается угрожающая или начинающаяся стадия преждевременных родов, ей могут назначить прием обезболивающих и спазмолитических препаратов. Наиболее эффективным средством является эпидуральная анестезия. В том случае, если ее применение невозможно из-за противопоказаний у пациентки, назначаются другие виды анальгетиков и спазмолитиков: но-шпа, анальгин, атропин, папаверин и другие.
-
Профилактика респираторного дистресс-синдрома плода (РДС)
После инфицирования плода РДС является второй по значимости причиной смерти недоношенных детей, которые родились до 34 недели. Связано это с тем, что легкие плода до этого срока еще не способны осуществлять дыхание самостоятельно. Поэтому врачи назначают внутримышечно или внутривенно препараты из группы кортикостероидов. Стоит также отметить, что в случае истмико-цервикальной недостаточности шейки матки до 28 недели срока беременности могут наложить шов на шейку матки, который предотвратит ее раскрытие. Преждевременные роды на 34 недели врачи могут не останавливать, поскольку в этом случае их исход более благоприятный по сравнению с родовой деятельностью на более ранних сроках.
Истмико-цервикальная недостаточность шейки матки является распространенной причиной преждевременных родов. Эта болезнь представляет собой патологическое состояние шейки матки, во время которого она не способна противостоять внутриматочному давлению и удерживать плод в полости матки. На 16-18 неделях избавиться от истмико-цервикальной недостаточности можно хирургическим путем. Стоит отметить, что в таком случае возможны осложнения вплоть до разрыва шейки матки, сепсиса, стеноза шейки матки. Менее травматичным способом лечения истмико-цервикальной недостаточности является использование поддерживающих акушерских пессариев.
Лечение пациенток напрямую зависит от стадии преждевременных родов. Например, на угрожающей стадии назначают внутрь или ректально токолитические препараты, спазмолитики, антибиотики для лечения инфекций и успокоительные. На этом этапе возможно амбулаторное лечение. Пациенток с начинающейся стадией преждевременных родов лечат исключительно в стационарных условиях. В этом случае беременность стараются продлить как можно дольше. Женщин с начавшейся преждевременной родовой деятельностью госпитализируют и проводят подготовку легких плода. В этом случае использование токолитических препаратов является уже неэффективным.
Диагностика досрочных родов
Размытие специфических симптомов в сочетании с множеством факторов не дают возможности для точного определения факта преждевременных родов. На практике предварительный диагноз выставляется по следующим критериям:
- сбор анамнеза ведущим беременность гинекологом — полная информация обо всех факторах, которые повлияли на состояние беременной. Субъективная оценка ощущений будущей матерью (боли, активность ребенка, тянущие ощущения);
- осмотр гинекологом с целью выявления тонуса матки и раскрытия шейки. Влагалищное исследование в зеркалах определит, укорочена ли шейка матки, степень ее сглаженности и раскрытия зева;
- назначение ультразвукового исследования для определения уровня раскрытия шейки матки и возможного отделения плаценты, предполагаемого веса плода, его предлежания и положения, целостность околоплодного пузыря, общего состояния плаценты, исключение ее предлежания;
- клинические анализы крови и мочи;
- тест на зрелость шейки матки (верный прогноз до 95 % случаев);
- фибронектиновый тест (для определения веществ в выделениях, присутствующих при родах);
- регистрация сердцебиения плода;
- анализы на ЗППП.
Причины преждевременных родов
Прежде чем рассмотреть, что провоцирует преждевременные роды, следует отметить, что специалисты классифицируют их на несколько видов. А именно: преждевременные роды могут начаться спонтанно или могут быть вызванными медицинскими препаратами. Вызывать преждевременные роды врачи могут по показаниям со стороны матери (если у нее обнаружено тяжелое заболевание, угрожающее жизни) и по показаниям плода: неизлечимые пороки развития, прогрессирующее ухудшение состояния, внутриутробная гибель. Начаться преждевременные роды могут на разных сроках: на 22-28 неделях: ребенок весит не больше 1000 г, на 28-30 неделях: вес новорожденного может достигать 1500 г, на 31-33 неделях: недоношенность средней степени тяжести, на 34-36 неделях: практически доношенные дети.
Преждевременные роды могут начаться по разным причинам. В первую очередь выделяют материнские факторы преждевременных родов, которые обусловлены состоянием здоровья женщины, к ним относятся аборты и выскабливания матки, операции на шейке матки, а также предыдущие преждевременные роды. Кроме того, начаться преждевременные роды могут по причинам, обусловленным течением беременности. Они могут быть самыми разнообразными: злоупотребление алкоголем, никотином и наркотиками, хронический стресс или депрессия, возраст женщины младше 18 или старше 35 лет, травмы, инфекции половых органов, предлежание плаценты, истмико-цервикальная недостаточность, а также недостаточное количество микроэлементов и витаминов в организме.
Стоит особенное внимание уделить такой причине, как предлежание плаценты. Дело в том, что у 50% женщин начаться преждевременные роды могут при наличии этой патологии
В норме плацента должна быть прикреплена к верху матки. Но иногда она смещается к маточному зеву, перекрывая его. Основным симптомом предлежания плаценты является болезненное кровотечение, обнаружив которое стоит срочно обратиться к врачу. Кстати, при предлежании плаценты родовая деятельность возможна только путем кесарева сечения.