Роды: третий период, травмы родовых путей, кесарево сечение
Содержание:
- Когда проводят кесарево сечение
- Совместные роды
- Травмы родовых путей
- Прелиминарный период (предвестники родов)
- Как подготовить тело к родам
- Биомеханизм родов.
- Частые вопросы от беременных женщин акушеру-гинекологу
- Заболевания послеродового периода
- Периоды родов и их фазы: что нужно знать первородящей
- Акушерская анальгезия и анестезия
Когда проводят кесарево сечение
Статистика последних десятилетий говорит о том, что во всем мире кесарево сечение делают все чаще. По данным ВОЗ, эта операция по медицинским показаниям должна назначаться не чаще чем в 15 % случаев. Но в реальности это число намного выше (в ряде европейских стран — почти половина всех родов).
Кесарево сечение — это медицинская операция, во время которой роды происходят хирургическим путем, через разрез на матке. Этот способ известен еще со времен Древнего Рима. Но условия, в которых проводится операция, конечно, заметно изменились с тех пор. Все проходит довольно быстро и, как правило, занимает лишь час. Именно последний факт нередко имеет решающее значение, когда женщины делают выбор в пользу кесарева сечения «по желанию»: кто-то опасается многочасовых схваток, кто-то боится разрывов и растяжения матки и т. п.
Но все же кесарево сечение — это не косметическая процедура. По медицинским показаниям оно назначается только в том случае, если есть угроза жизни и здоровью мамы или малыша. По сравнению с естественными родами риски и для женщины, и для младенца в случае кесарева сечения в разы выше.
Когда кесарево сечение проводится планово, по назначению врача?
- Слишком узкий таз женщины и/или слишком крупный плод;
- Предлежание плаценты (плацента закрывает вход в матку);
- Рубцы на матке от прежних операций, угроза разрывов;
- Многоплодная беременность;
- Целый ряд заболеваний, не связанных с беременностью (сердечно-сосудистые заболевания, опасность отслойки сетчатки, варикозная болезнь, вирусные заболевания мочевыводящих путей и др.).
Когда кесарево сечение проводится экстренно уже после начала схваток?
- Когда роды проходят слишком долго или родовая активность внезапно прекращается;
- При острой кислородной недостаточности и проблемах с сердцебиением у ребенка;
- При преждевременной отслойке плаценты;
- Если есть опасность разрыва матки.
Что следует знать, если вам назначено кесарево сечение?
- Доктор, наблюдающий вашу беременность, скорее всего, еще во время первых осмотров сообщит о необходимости проведения операции. Особенно если у вас уже есть история операций на матке или наличествуют хронические болезни.
- Сама операция чаще всего назначается на конец третьего триместра беременности — на 38 – 39-ю неделю. Кесарево сечение в большинстве случаев проводится под местным наркозом (эпидуральная или спинальная анестезия). Так у вас с большой вероятностью будет возможность приложить ребенка к груди сразу после родов.
- Работа хирургов скрыта от роженицы при помощи небольшой шторки. И лишь после того, как врач извлечет ребенка через разрез на матке (в большинстве случаев горизонтальный), вы сможете увидеть своего кроху.
Что следует принять во внимание, если вы задумываетесь о проведении кесарева сечения без серьезных медицинских оснований?
- Вероятность развития осложнений как у матери, так и у малыша намного выше. Вам предстоит более долгое восстановление после родов: пока заживает шов, маме требуется постоянная помощь.
- Возможны затруднения с налаживанием грудного вскармливания.
- Негативные для малыша эффекты анестезии и антибиотиков, полученных во время операции.
- Сложности с восстановлением детородной функции: исследования показывают, что кесарево сечение может затруднять возникновение следующей беременности.
Если вам предстоит кесарево сечение по медицинским показаниям, помните, что это — жизненная необходимость для вашего крохи, и вы все делаете правильно. Если же вы выбираете операцию, руководствуясь неуверенностью и страхами, возможно, стоит пересмотреть ситуацию еще раз.
Совместные роды
Хотелось бы также рассказать вам о том, что такое «совместные роды», при которых отец малыша находится в палате с будущей мамой и участвует в процессе появления на свет своего ребенка, в случае если в данной больнице это разрешено.
Конечно, все советы тут в той или иной степени субъективны
Только будущие мама и папа смогут взвесить все «за» и «против», разобраться, важно ли им это, готовы ли они к этому, и принять решение.
- Главное здесь — ощущение будущей мамы, все зависит от того, насколько это комфортно для нее. Если она чувствует неловкость, это может привести к затруднению родов, так что данный аспект действительно важен.
- В то же время, если отец не готов к этому, не стоит его принуждать. Ведь для будущего папы такой опыт может стать не только окрыляющим и укрепляющим любовь к жене и ребенку, но и травмирующим. Не каждый мужчина готов к таким сильным эмоциональным переживаниям. И вовсе не обязательно он будет настолько «хладнокровен», чтобы помогать будущей маме успокоиться, — может оказаться и наоборот.
- Не стоит игнорировать и возможность того, что отношение мужчины к матери ребенка как к сексуальному объекту может пострадать. Пускай это и покажется «неправильным», однако статистика говорит о том, что значительное число мужчин после совместных родов обращалось за помощью к сексопатологу.
В то же время если будущие родители сознательно принимают решение о совместных родах и готовы к ним, то этот опыт может стать одним из самых ярких и эмоциональных в жизни.
Желаем вам легких и счастливых родов!
Травмы родовых путей
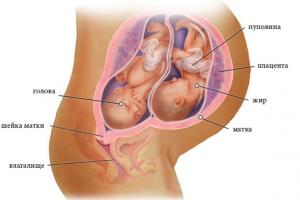
После рождения последа обследуют родовые пути матери (промежность, половые губы, периуретральный участок, влагалище, шейку матки), обнаруживают разрывы половых органов и анатомически их восстанавливают.
Наиболее частыми являются травмы промежности:
1) разрыв промежности I степени включает повреждения кожи и слизистой оболочки;
2) разрыв промежности II степени достигает центра промежности, но не распространяется на анальный сфинктер;
3) разрыв промежности III степени распространяется на анальный сфинктер;
4) разрыв промежности IV степени распространяется на слизистую оболочку прямой кишки.
Восстановление поверхностных разрывов, включая разрыв промежности I степени, выполняется непрерывным швом. Разрывы II степени зашиваются послойно, от верхушки разрыва влагалища к девичьей перепонки; затем шов продолжают до центра промежности. Для укрепления центра промежности (сшивания леватора) применяют узловатые швы. Кожу закрывают внутрикожным швом.
Разрывы промежности III степени требуют предварительного восстановления анального сфинктера несколькими швами, разрывы IV степени — тщательного восстановления слизистой оболочки прямой кишки для предотвращения образования фистулы. Дальнейшее зашивание разрывов III-IV степеней выполняют так, как при разрыве II степени.
Прелиминарный период (предвестники родов)
У большинства женщин (но не у всех) на этом периоде родов выходит из влагалища слизистая пробка. Это небольшой комок слизи, как правило, прозрачного или светло-розового цвета. Она является «предвестником» того, что малыш уже хочет покинуть материнский живот.
Начинаются нерегулярные легкие схватки. Их продолжительность не более 7 секунд при интервале 20-40 минут. Шейка матки приоткрывается и разглаживается. Не исключены и тупые боли внизу живота.
Ориентировочно через 2 часа шейка матки полностью готова к непосредственно родовому процессу. Она не выступает во влагалище, стала просто круглым отверстием в матке. При хорошем самочувствии, отсутствии кровотечения и подтекания околоплодных вод, роженица может находиться дома.
Как только интервал между схватками сокращается до 10 минут, необходимо ехать в роддом.
Как подготовить тело к родам
В женской консультации вам наверняка давали советы вести активный образ жизни, заниматься физическими упражнениями и больше находиться на воздухе. И это не пустые слова. Дело в том, что физическая нагрузка позволяет лучше всего подготовить тело к родам. Женщины, которые в беременность регулярно занимались, посещали бассейн, ходили не менее часа в день, имеют все шансы родить без вмешательств, им легче переживать схватки за счет активной выработки бета-эндорфинов, естественных обезболивающих гормонов. Комплекс упражнений «Интересное положение» разработан с этой целью – дать женщине необходимую ежедневную физическую нагрузку для успешного рождения малыша.
Биомеханизм родов.
Совокупность движений, совершаемых плодом
при прохождении через родовые пути, называется биомеханизмом Родов.
Наиболее часто встречающимся нормальным
является механизм родов при переднем виде
затьлочного
предлежания. Для
нормального
механизма
родов характерно состояние сгибания
головки над входом в малый таз, в результате чего ко входу в малый таз обращен затылок плода. Стреловидный шов головки плода
располагается обычно в поперечном или слегка косом размере плоскости входа в малый таз.
Механизм родов при переднем виде затылочного
предлежания.
Различают
4 момента механизма Родов.
Первый момент – сгибавие головки плода.
Во входе в малый таз головка совершает движение вокруг воображаемой
поперечной оси, в результате
которого подбородок
приближается
к грудной клетке, затылок опускается во вход в малый таз,малый родничок располагается ниже
большого. При
дальнейшем продвижении
по родовому каналу малый родничок следует по
проводной оси таза, являясь ведущей
точкой.
Ведущей
(проводной) точкой называется та точка плода, которая первой опускается во вход
малого таза,
следует проводной оси таза и первой показывается при рождении. Сгибание
головки приводит к относительному уменьшению предлежащей части плода. В
результате сгибания головка проходит все плоскости малого таза более свободно,
своим наименьшим, малым косым размером, диаметр которого составляет 9,5 см, с окружностью в 32 см.
Второй момент —
внутренний поворот головки. Головка плода одновременно с поступательным
движением поворачивается вокруг продольной оси. При этом затылок плода
поворачивается кпереди, к лонному
сочленению, а личико — кзади, к крестцу.
Третий момент — разгибание головки. Разгибание головки
происходит в выходе малого таза.
Согнутая головка достигает тазового дна, мышцы и фасции тазового дна оказывают
сопротивление ее дальнейшему продвижению. В результате головка отклоняется к
месту наименьшего сопротивления —
вульварному кольцу, вращаетяс вокруг воображаемой поперечной оси, отклоняется
кпереди — разгибается.
Четвертый момент —
внутренний поворот плечиков и наружный поворот головки. Плечики в выходе малого
таза поворачиваются из поперечного
размера в прямой. В начале под
лонную дугу подходит переднее плечико, после фиксации которого туловище
сгибается в шейно-грудном отделе, при
этом рождается заднее плечико. После рождения легко рождаются
туловище и ножки плода. В момент внутреннего
поворота плечиков совершается наружный поворот головки. Личико плода
поворачивается к бедру
матери в зависимости от позиции плода:
при первой позиции – к правому бедру, при второй
позиции
– к левому.
Частые вопросы от беременных женщин акушеру-гинекологу
Беременной женщине рекомендуется заранее выбрать роддом, в котором она будет рожать, а также познакомиться в акушером-гинекологом, который будет принимать роды. Непосредственно перед родами следует встретиться с врачом и обсудить вопросы, непонятные моменты. Важные вопросы, ответы на которые следует получить заранее:
- какие документы понадобятся в роддоме — будущая мама должна заранее собрать весь пакет документов, чтобы во время схваток не думать об этом (паспорт, обменная карта, страховой полис);
- как понять, когда пора ехать в роддом — началом родов считают появление схваток, излитие околоплодных вод;
- какие вещи нужны в роддоме — это зависит от роддома, обычно нужны лишь предметы гигиены, специальное белье для родильниц и впитывающие прокладки;
- как вести себя во время родов — об этом рассказывают на школах будущих матерей, или объясняет акушерка уже в роддоме;
- каковы показания к кесареву сечению — врач объясняет, что показания определяются заранее или оно проводится экстренно, если возникают непредвиденные осложнения;
- сообщат ли о необходимости кесарева сечения — на любое вмешательство роженице дают подписывать согласие или отказ;
- возможно ли присутствие мужа или родственника на родах — зависит от роддома, но обычно такая возможность имеется;
- нужно ли обезболивание — медикаментозное обезболивание назначается по строгим показаниям;
- возможно ли совместное пребывание матери и ребёнка — зависит от роддома, такая практика внедрена уже почти во всех учреждениях.
Беременной женщине рекомендуется посещать школу будущих матерей, где рассматривают все важные вопросы, обучают правильному поведению при родах, уходу за ребёнком.
Заболевания послеродового периода
Обязательно обратитесь к врачу, если у вас:
- болезненные уплотнения в груди и высокая температура тела — это симптомы лактостаза или мастита;
- боль в месте разреза промежности и появление выделений с неприятным запахом — это признаки инфицирования или расхождения швов;
- сильное (со сгустками алого цвета) кровотечение из влагалища — один из симптомов маточного кровотечения;
- неприятно пахнущие выделения из влагалища вместе с высокой температурой и ознобом могут говорить о наличии воспалительного процесса в матке;
- появление горячих, красных, болезненных, припухших участков на ногах — симптомы начинающегося тромбофлебита.
1
Консультация терапевта в МедикСити
2
Консультация флеболога в МедикСити
3
Проктология в МедикСити
Как правило, родившей женщине может быть необходима помощь сразу нескольких врачей, помимо гинеколога. При необходимости терапевт поможет скорректировать общее состояние мамы, проктолог даст рекомендации в случае обострения геморроя, а флеболог подскажет, как предупредить варикоз.
Периоды родов и их фазы: что нужно знать первородящей
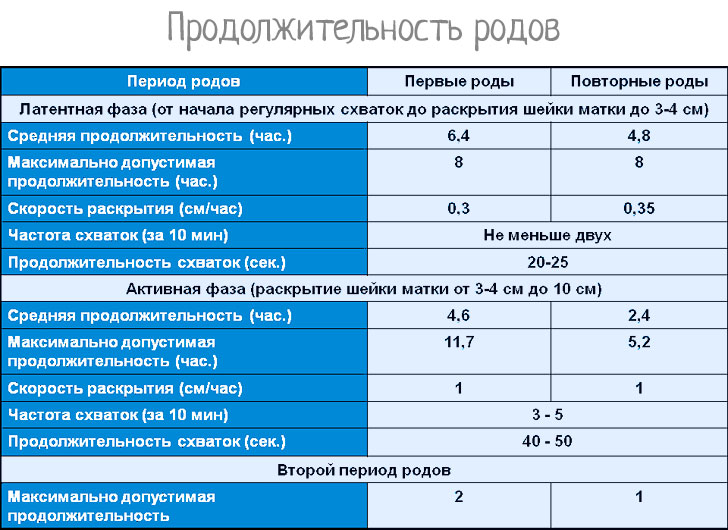
Продолжительность нормально протекающих родов составляет от 5 до 14 часов. Быстрыми называют роды, продолжающиеся менее 5 часов, стремительными — менее 4 часов. Роды, длящиеся 18 часов и более, называют затяжными. У первородящих длительность больше, чем у повторнородящих. Всё это время разделено на три периода:
- раскрытие маточного зева;
- изгнание плода;
- изгнание последа.
Началом родовой активности служит окончательное развитие плода внутри материнской утробы. Этот момент наступает на 38–40 неделе. Женский организм готовится к рождению ребёнка в течение 10 дней. Признак готовности — созревание шейки матки.
Рождение ребёнка включает три этапа
Период раскрытия — самый продолжительный
Во время первого периода шейка матки созревает — становится короче, раскрывается зев. Зрелость шейки определяют по следующим параметрам:
- консистенция шейки;
- длина шейки матки;
- степень раскрытия маточного зева;
- расположение шейки внутри полости таза;
- состояние нижнего сегмента матки.
На основании этих характеристик разработаны классификации для определения зрелости. На практике пользуются двумя классификациями — по Бишопу и по Хечинашвили.
Таблица: критерии зрелости шейки матки по Бишопу
| Признак | 1 балл | 2 балла | 3 балла |
| Положение шейки матки относительно крестца | К крестцу | Срединное | По оси родового канала |
| Длина шейки матки | 2 см и более | 1 см | Менее 1 см |
| Консистенция шейки матки | Плотная | Размягчена | Мягкая |
| Открытие наружного зева | Закрыт | 1–2 см | 3 см |
| Расположение предлежащей части плода | Над входом | Посередине лобковой кости | По нижнему краю лобковой кости |
Каждому признаку присваивают балл, затем суммируют их. Если набралось менее 5 баллов, шейка незрелая. О полной зрелости соответствует количество баллов 10 и более.
Согласно классификации Хечинашвили выделяют 4 степени зрелости шейки.
- Незрелая шейка. Консистенция плотная, укорочения не происходит. Наружный маточный зев плотно закрыт, либо пропускает только кончик пальца.
- Созревающая шейка. Консистенция мягкая только на отдельных участках. Незначительно укорачивается часть шейки, выходящая во влагалище. Наружный маточный зев пропускает весь палец, находится на уровне нижнего края лобкового симфиза.
- Не полностью созревшая шейка. Консистенция становится полностью мягкой. Палец проходит за внутренний маточный зев. Наружный зев находится ниже края лобковой кости.
- Зрелая шейка. Консистенция полностью мягкая, шейка сглажена. По шеечному каналу свободно проходят два пальца. Через свод влагалища определяются головка или ягодицы плода.
Во время периода раскрытия врач оценивает степень зрелости шейки матки
Латентная, активная и переходная фазы
Первый период подразделяют на три фазы, связанные с опусканием плода из матки.
- Латентная фаза. Начинается со схваток, заканчивается раскрытием маточного зева на 3–4 см. Длится 5–6 часов. Схватки безболезненные.
- Активная фаза. Начинается, когда маточный зев раскрывается на 4 см и более. Продолжается 3–4 часа, схватки становятся ощутимыми для роженицы. В этой фазе изливаются воды.
- Переходная фаза. Окончательное раскрытие маточного зева, наблюдается обычно у первородящих, длится до 2 часов.
Продолжительность у первородящих и повторнородящих женщин
У первородящих женщин этот период продолжается 10–12 часов, у повторнородящих 8–10 часов.
Период изгнания плода — самый краткий, но активный
Включает подготовку плода к жизни вне материнской утробы, и выведение его из матки. Длительность у первобеременных 30–60 минут, у повторнородящих — 15–20 минут. Должен занимать не более 10 потуг. Если потуги длятся дольше, страдает кровоток в плаценте, что приводит к гипоксии плода, отрицательно влияет на его позвоночник.
Важный момент второго периода — смещение костей головки плода. Это необходимо для прохождения через узкий родовой канал. Смещение костей черепа возможно потому, что они не сращены между собой, а имеют отверстия — большой и малый роднички. На головке появляется родовая опухоль — отек из-за сдавления костями материнского таза. Это нормальное явление, опухоль исчезает на третий день сама.
Изгнание плода из полости матки происходит во время потуг
После того, как ребёнок родился, происходит изгнание последа. Матка резко уменьшается в объёме, через 5–7 минут после рождения ребёнка отходит послед. Его изгнание осуществляется 2–3 схватками, сопровождается кровотечением не более 200 мл.
Акушерская анальгезия и анестезия
Значительная доля дискомфорта во время родов связана с эмоциональным фактором и личной реакцией на боль. Боль в течение I периода родов связан с сокращением и растяжением мышечных волокон и напором головки плода при раскрытии шейки матки. При сокращениях матки головка плода проталкивается через шейку, что способствует ее раскрытию благодаря активации механорецепторов. Итак, в I периоде родов боль имеет висцеральное происхождение и локализуется между лобковым симфизом и пупком, латерально — на гребни подвздошных костей и кзади на кожу и мягкие ткани над нижними поясничными отростками позвоночника.
Локализацию боли в I периоде родов объясняют согласно концепции отраженной боли. Сенсорные нервные волокна от шейки матки и самой матки направляются в составе симпатических нервов через гипогастральных сплетения и соединяются с задним углом спинного мозга на уровне Т10, Т11, Т12, L1. Эти сегменты получают не только висцеральные афферентные нервные волокна с высоким порогом чувствительности, но и кожные афферентные нервные волокна с низким порогом чувствительности. В связи с конвергенцией соматических и висцеральных волокон в одной и той же области спинного мозга роженица чувствует отраженная боль.
Во втором периоде родов плод проходит через родильный канал. Происходит растяжение и надрывы фасций, кожи и подкожных тканей. Этот соматический боль передается преимущественно стыдным нервом, который происходит от переднего отдела крестцового нерва, 82, 83, 84.
Концепция естественных родов заключается в ознакомлении пациентки с физиологией беременности и родов и подготовкой к этим процессам (физиопсихопрофилактической подготовка к родам, которая проводится беременной и членам его семьи). Кроме того, существуют многочисленные методики массажа и самомассажа, ауторелаксации, техники дыхания, водные процедуры (ванна, душ), которые позволяют существенно уменьшить неприятные ощущения во время схваток. Эффективная дородовая подготовка позволяет уменьшить интенсивность родильного боли на 30%.
Фармакологическая анальгезия. Для обезболивания І периода родов используют наркотические и седативные препараты. Учитывая, что эти препараты проходят через плаценту и могут вызвать наркотическую депрессию новорожденного, их не следует применять, если ожидается быстрое (за 1-2 ч) окончания родов. Осложнениями при применении этих препаратов могут быть также угнетение дыхания (респираторная депрессия) и рост риска аспирации околоплодных вод.
Пудендальная блокада. Срамной нерв проходит близко к задней поверхности седалищных остей у места присоединения крестцово-остевых связи. В это место с обеих сторон вводят местный анестетик (новокаин и т.п.) для анестезии области промежности. Пудендальную анестезия (пудендальную блокада) часто используется при оперативном влагалищном родоразрешении (применение акушерских щипцов и вакуум-экстрактора). Пудендальную блокаду нередко комбинируют с местной инфильтрационной анестезией промежности для усиления обезболивающего эффекта.
Местная инфильтрационная анестезия (раствором лидокаина, новокаина и т.д.) используется для обезболивания при восстановлении разрывов родовых путей и епизиотомнои раны.
Эпидуральная и спинальная анестезия. Эпидуральная анестезия проводится пациенткам для обезболивания в течение активной фазы и периода родов и II периода родов. Эпидуральный катетер размещается на уровне межпозвонкового пространства L3-L14, что помогает дозировано вводить анестетики. Эпидуральная анестезия обычно не назначается в течение латентной фазы родов. Эпидуральная анестезия может увеличивать продолжительность ИИ периода родов, но позволяет лучше контролировать потуги.
Спинальная анестезия выполняется в аналогичной области L3-L4, но препарат вводится однократно. Спинальную анестезию чаще проводят при кесаревом сечении, чем при влагалищном родах.
Частыми осложнениями эпидуральной и спинальной анестезии является гипотензия матери вследствие снижения системного сосудистого сопротивления, что может привести к уменьшению плацентарной перфузии и развития брадикардии у плода. Серьезным осложнением может быть респираторная депрессия матери в том случае, когда анестетик достигает уровня диафрагмальной иннервации. Так называемый спинальный головная боль» в результате потери спинномозговой жидкости в послеродовом периоде имеет место менее чем в 1% пациенток.