Плоская стопа: можно ли исправить плоскостопие у ребёнка?
Содержание:
- Стоит ли использовать готовые стельки?
- Лечение и профилактика плоскостопия в остеопатии.
- Симптомы
- Причины и симптомы
- Что такое плоскостопие?
- Лечение
- Можно ли избавиться от плоскостопия с помощью операции?
- Как лечить плоскостопие?
- Диагноз
- Лечение плоскостопия ортопедическими стельками
- Последствия заболевания
- Опасности плоскостопия
- Способы терапии
- Плоско-вальгусные стопы
- Причины возникновения плоскостопия
- Как определить плоскостопие, какой врач проводит диагностику
- Степени развития
- Причины и факторы риска
Стоит ли использовать готовые стельки?
В интернете, ортопедических салонах, аптеках и магазинах медицинской техники часто можно встретить ортопедические стельки и обувь. Они обходятся значительно дешевле тех, которые выполняются индивидуально, не требуют предварительной диагностики. К использованию таких стелек можно приступить сразу после покупки. Продавцы помогают их выбрать, с учетом степени и вида плоскостопия.
Проблема лишь в том, что такие стельки не лечат плоскостопие. В них человек может ощущать себя более комфортно, уменьшается боль и усталость в мышцах ног. Но такое лечение лишь симптоматическое. Приобретение готовых стелек всегда создает на стопе участки повышенного давления. К тому же, не тренируются мышцы свода. Напротив, они разгружаются и постепенно атрофируются.
Рельеф подавляющего большинства стелек массового производства абсолютно не соответствует рельефу стопы отдельно взятого человека. Она не учитывает особенностей ходьбы.
Таким образом, покупные стельки вряд ли будут хорошим лечением, так как вылечить плоскостопие у взрослых с их помощью нельзя. Даже незначительные положительные изменения маловероятны. Болезнь будет скорее прогрессировать при регулярном использовании этих медицинских изделий.
Лечение и профилактика плоскостопия в остеопатии.
Специалист остеопатии видит в плоскостопии проявление общего дисбаланса в организме взрослых и детей. Можно сколько угодно лечить патологии стоп и ног, но упускать из виду глубинное нарушение.
Врач, даже истинный специалист ортопедии, обычно лечит то, что беспокоит, независимо от причины
Если болит спина, будет уделять внимание спине, редко задумываясь о связи с плоскостопием и ногами
Остеопат подходит к диагностике и лечению стоп комплексно. Он учитывает взаимосвязь всех органов и систем, соединяя воедино их части, устанавливая причинно-следственные связи между симптомами и истинными причинами состояния. Остеопатическое лечение при плоскостопии безопасно и эффективно как для новорожденного ребенка, так и для пациента преклонного возраста.
Важно не допустить крайней стадии и не заниматься самолечением стоп. Остеопатия уникальна тем, что за один прием врач способен поставить диагноз и начать лечить
Малыш, у которого еще нет плоскостопия, нуждается в посещении такого врача не меньше, чем взрослый с серьезным запущенным плоскостопием. А порой даже и больше, поскольку остеопатический сеанс в раннем возрасте — это лучший способ профилактики плоскостопия и других патологий опорно-двигательной структуры
Остеопатия уникальна тем, что за один прием врач способен поставить диагноз и начать лечить. Малыш, у которого еще нет плоскостопия, нуждается в посещении такого врача не меньше, чем взрослый с серьезным запущенным плоскостопием. А порой даже и больше, поскольку остеопатический сеанс в раннем возрасте — это лучший способ профилактики плоскостопия и других патологий опорно-двигательной структуры.
Симптомы
Основной симптом плоскостопия, вынуждающий человека обратиться за лечением, – это боль. Она возникает при физической нагрузке и зависит от степени заболевания. При первой степени дискомфорт локализуется исключительно в области стоп, а при тяжелой распространяется далеко за пределы нижних конечностей. Периодические боли в тазобедренных суставах, пояснице, а также головные боли – это частый спутник людей с выраженным плоскостопием.
При запущенной степени заболевания отмечаются выраженные деформации стоп:
- при продольной форме: внутренняя сторона голеностопного сустава подворачивается внутрь; за счет этого нога искривляется в этой области (вальгусная установка стопы); данная позиция стопы приводит к перегрузке таранно-ладьевидного сустава, что приводит к артрозу данного сустава.
- при поперечной форме: от перегрузок переднего отдела стопы формируется деформирующие остеоартрозы 2-4 плюснефаланговых суставов, на проекции данных суставов на подошве стопы образуется натоптыши, травмируется подошвенный апоневроз сгибателей пальцев, он уплотняется, укорачивается, что приводит к сгибательной контрактуре пальцев, второй и третий палец приобретают молоткообразный вид, тыльные поверхности данных пальцев травмируются в обуви, образуя натоптыши.
Походка при плоскостопии становится неуклюжей, жесткой и тяжелой. Человек разводит носки в стороны или косолапит в зависимости от формы нарушения.
Помимо явных симптомов, имеется ряд косвенных признаков плоскостопия, по которым человек может заподозрить проблему:
- обувь быстрее изнашивается с внутренней стороны;
- при хождении на каблуках ноги устают быстрее;
- стопа кажется увеличенной, приходится покупать обувь на размер больше привычной;
- возникают сложности с удержанием равновесия при приседании.
Все эти мелочи в сочетании с болью и тяжестью в стопах после длительного пребывания на ногах должны стать поводом для обращения к ортопеду.
Причины и симптомы
У всех детей при рождении стопа плоская. Обычно к 5 годам формируются своды: продольный и поперечный. В детском возрасте плоскостопие считается нормой. Оно не требует коррекции при помощи стелек или ортопедической обуви.
Но во взрослом возрасте стопа не должна быть плоской. Тем не менее, плоскостопие развивается не менее чем у 15% взрослого населения. Оно бывает врожденным и приобретенным. Врожденное встречается крайне редко. Приобретенное по происхождению может быть:

- статическое – обусловлено длительным стоянием;
- рахитическое – следствие перенесенного рахита (развивается из-за нарушения кальциевого обмена, в основном обусловленного нехваткой витамина D);
- паралитическое – результат повреждения периферических нервов или заболеваний центральной нервной системы;
- травматическое – результат перенесенной травмы стопы (повреждение костей, суставов, мышц, сухожилий).
Чаще всего встречается статическое плоскостопие. Его симптоматика зависит от стадии патологии:
- 1 стадия – больные жалуются на боли и утомление икроножных мышц ног, которые появляются только после длительной ходьбы;
- 2 степень – боли при минимальных нагрузках, первые признаки деформации стопы;
- 3 степень – выраженная деформация стопы и её расширение.
Статическое плоскостопие – результат постоянной перегрузки стоп. Оно ведет к ослаблению мышц и растяжению связок. Обычно развивается у людей, которые долго стоят, поднимают и переносят тяжести.
Что такое плоскостопие?
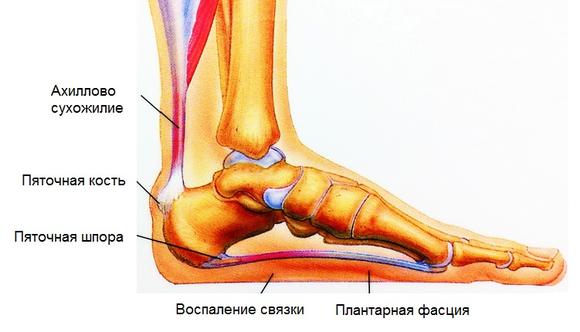
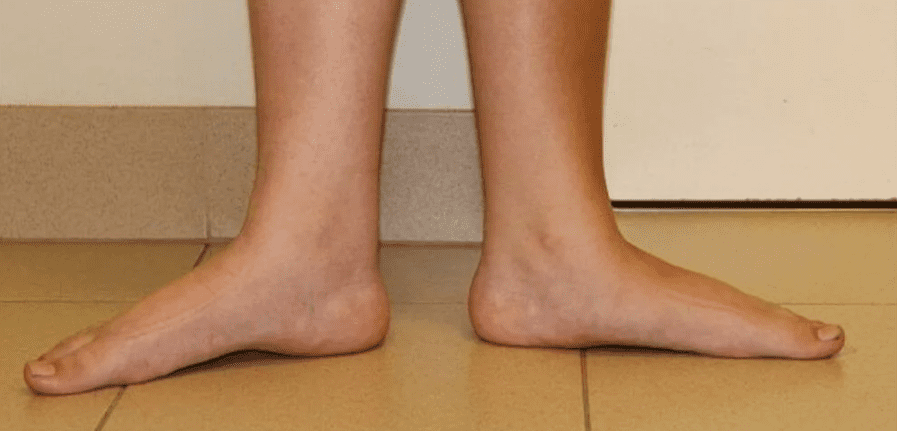
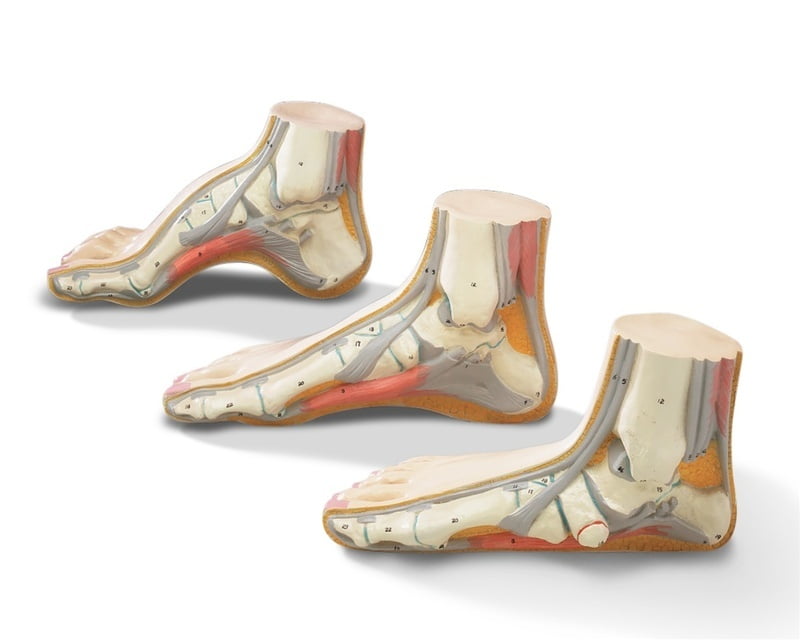
Продольное плоскостопие – одно из наиболее частых деформаций стопы. Название этой патологии указывает на те анатомические изменения, которые происходят в стопе. Плоскостопие проявляется деформацией продольного свода в виде его распластывания. При этом пятка наклоняется внутрь (поворачивается наружу), вместо того, чтобы располагаться строго вертикально. Заметным становится и выступающая внутренняя таранная, что возникает из-за изменения оси – вальгусная деформация стопы. В связи с возникшим неправильным положением заднего отдела стопы может быть подвержен патологическим изменениям и выше расположенный голеностопный сустав.
Здоровая стопа имеет два свода, которые нас несут, защищают и амортизируют толчки. Это продольный и расположенный спереди поперечный свод. Благодаря существованию этих сводов возникает типичный отпечаток стопы. Средняя, внутренняя часть стопы при нагрузке остается приподнятой. Если продольный свод стопы отсутствует и стопа касается пола всей своей поверхностью, мы говорим о продольном плоскостопии. Для того, чтобы стопа касалась пола всей своей поверхностью, она должна претерпеть изменения собственной оси. Становятся заметны отклонения голени кнаружи, внутренняя часть стопы заметно выпирает внутрь, пятка во всех случаях типично занимает Х-образную позицию по отношению к оси ноги.
Лечение
Лечение в основном консервативное, ведущее место в нем занимает леч. физкультура. Ее в различных объемах назначают при всех формах и степенях П. Упражнения леч. гимнастики укрепляют мышцы, поддерживающие свод и способствующие натяжению связочного аппарата, корригируют порочную установку стоп, воспитывают стереотип правильного положения всего тела и нижних конечностей при стоянии и ходьбе, действуют общеукрепляюще на организм, улучшают обмен веществ, активизируют двигательный режим. Ведущее место занимают специальные упражнения, направленные на исправление деформации стоп. В начале курса упражнения выполняют из исходного положения сидя или лежа, что исключает влияние веса (массы) тела на свод стопы, когда мышцы еще недостаточно окрепли (рис. 3, 1—8). В дальнейшем назначают упражнения из исходного положения стоя или в ходьбе, дающие возможность, кроме тренировки мышц, корригировать своды стоп и вальгусную их установку (рис. 3, 9—18). Все эти упражнения в той или иной комбинации рекомендуют включать в режим дня детей (утренняя гимнастика, уроки физкультуры в школе, дома несколько раз в день). Для укрепления мышц, активно участвующих в поддержании нормальной высоты сводов, помимо леч. гимнастики, можно использовать упражнения в естественных условиях — ходьбу босиком по рыхлой почве, песку, бревну, лазание по канату, шесту, подгребание песка стопами, плавание и др. Укреплению мышечно-связочного аппарата голени и стопы способствует массаж и самомассаж, который целесообразно проводить на мышцах передней и внутренней поверхности голени, подошвенной поверхности стопы. Особенно показан массаж при появлении болей и чувства утомления в ногах к концу дня, после длительного стояния или ходьбы. Массаж проводят курсами длительностью 1,5—2 мес., время одной процедуры 10—12 мин.
Рис. 4. Стопа в манжете с вкладышем для поддержания поперечного свода.
Для улучшения трофики тканей проводят физиотерапевтическое лечение. При выраженном П. назначают ортопедические стельки (супинаторы) с выкладкой поперечного или одновременно поперечного и продольного свода. При поперечном П. применяют манжеты из бандажной резины с вкладкой для поддержания свода (рис. 4). При резко выраженном П. показана ортопедическая обувь (см.).
Показанием к операции при П. является безуспешность консервативного лечения (остающиеся боли, нарушение функции стоп), прогрессирование деформации.
Рис. 5. Схематическое изображение костнопластической операции Пертеса при статическом продольном плоскостопии: а — иссечение клина (1) из нижневнутренней части ладьевидной кости (2) и вертикальная остеотомия (указана стрелкой) пяточной кости (3); б — имплантация костного клина (1) в пяточную кость (5); место иссеченного клина в ладьевидной кости (4).
При продольном статическом П. оперативное вмешательство применяют редко. Наиболее рациональна костно-пластическая операция Пертеса (рис. 5). Обезболивание общее или Внутрикостное. После операции накладывают гипсовую повязку сроком до 4—5 нед. в положении легкой гиперкоррекции. Далее применяют леч. гимнастику, массаж, физиотерапию, ортопедическую обувь.
Рис. 6. Схематическое изображение реконструктивной операции переднего отдела стопы при поперечном плоскостопии и вальгусном отклонении I пальца: а — кожные разрезы по внутреннему и наружному краям стопы (пунктиром показана невидимая сверху часть разреза); б — резекция костных разрастаний (1) с внутренней части головки I плюсневой кости, резекция основания (2) основной фаланги I пальца, поперечная остеотомия (4) основания I плюсневой кости для введения костного клина (3); в — проведение при помощи зажима под плюсневыми костями лавсановой ленты с огибанием I и V плюсневых костей, плюсневая кость отклонена кнаружи, и в образовавшийся паз введен клиновидный трансплантат (3); г — лавсановая лента в виде восьмерки фиксирует плюсневые кости, укрепляет связочный аппарат.
Комплекс оперативных приемов, направленных на устранение поперечного П. и деформации I пальца, называют реконструктивной операцией переднего отдела стопы (рис. 6.). Операцию производят под внутри-костным или общим обезболиванием. После операции накладывают гипсовый сапожок; на 5-й день начинают движения I пальца. Через 2 нед. повязку укорачивают и превращают в съемную. Через 1 мес. разрешают ходьбу в манжетах с поддержкой поперечных сводов в обуви со шнуровкой, на каблуке до 3 см.
Можно ли избавиться от плоскостопия с помощью операции?
Хирургическое лечение может быть выполнено на 2-3 стадии заболевания. Обычно операцию проводят не ранее 3 стадии. Устойчивого результата удается добиться не всегда.
Если операция проводится только на костно-суставном аппарате, деформация стопы полностью устраняется. Но болезнь часто рецидивирует. Если стопа вернулась в прежнее положение, проводят операцию на мягких тканях. После неё требуется период иммобилизации гипсовой повязкой до 5 недель. Затем следует этап реабилитации: физиотерапия, лечебная физкультура. Пациенту нужно носить супинаторы, стельки или ортопедическую обувь, чтобы избежать рецидива.
Встречается костная форма статического плоскостопия. Эта деформация называется плоско-вальгусная стопа. Можно ли вылечить плоскостопие у взрослых при этой форме заболевания, зависит от квалификации хирурга, эффективности самой операции и последующего восстановления.
Хороших результатов позволяет добиться клиновидная резекция костей стопы в области вершины свода. Основа клина обращена вниз. Затем делают трансплантацию сухожилия длинной малоберцовой мышцы на медиальный (внутренний) край стопы. Дополнительно может быть выполнена Z-образная ахиллотомия (иссечение ахиллова сухожилия).
Хирургическое вмешательство требуется при Hallux valgus – деформации первого пальца стопы, которая развивается на фоне поперечного плоскостопия. Известно около 200 операций. Приблизительно 20 из них часто используются хирургами. Вмешательство может затрагивать только мягкие ткани или сочетается с корригирующими остеотомиями (искусственные переломы кости с корректировкой положения отломков).
Плоскостопие – медленно прогрессирующее заболевание, которое чревато осложнениями. Ощутив боль в стопах и икроножных мышцах при ходьбе, обратитесь к врачу. Ранние стадии плоскостопия успешно корректируются при помощи ортопедической обуви или стелек. Они обязательно должны быть изготовлены индивидуально, после тщательной диагностики. Готовые стельки лишь снимают симптомы, но в итоге приводят к прогрессированию заболевания. В запущенных случаях может возникнуть потребность в хирургическом лечении, поэтому обращаться к врачу-ортопеду стоит как можно раньше, не дожидаясь развития плоскостопия 3 степени с осложнениями.
Услуги найшей клиники по данному направлению:
Ортопедические стельки
Это медицинские изделия, которые изготавливают индивидуально под каждого пациента и помещают в обувь для коррекции и поддержки положения стопы. Стельки используют для профилактики и лечения плоскостопия, так же для лечения заболеваний суставов нижних конечностей и позвоночника
Стельки для плоскостопия 1 степени
Стельки ортопедические при плоскостопии 2 степени
Стельки ортопедические при плоскостопии 3 степени
Стельки ортопедические продольные
Ортопедические поперечные стельки
Стельки супинаторы при плоскостопии
Как лечить плоскостопие?
Существуют консервативные и хирургические методы лечения. В подавляющем большинстве случаев используют консервативные методы.
Как лечится плоскостопие, зависит от стадии патологии, наличия сопутствующих деформаций стопы. Обычно на 1 стадии используют массаж, гимнастику, супинаторы в обувь. На 2 стадии требуются индивидуальные стельки, лечебная физкультура, миостимуляция для укрепления мышц. На 3 стадии консервативное лечение может быть таким же, как на 2 стадии. Но иногда прибегают к хирургическому вмешательству, если без операции кардинального улучшения добиться нельзя.
Перед тем как лечить плоскостопие у взрослых, врач обязательно проводит обследование. Основные методы диагностики:

- плантография – получение отпечатков стопы с последующей расшифровкой;
- рентгенография – для визуализации костей стопы;
- подометрия – изменение характера ходьбы;
- компьютерная педобарометрия – самый точный метод, измеряющий давление во время стояния и ходьбы на разные участки стопы (позволяет идеально подобрать ортопедические стельки).
В консервативном лечении важнейшая роль принадлежит использованию ортопедических стелек или обуви. На 1 стадии плоскостопия пациенты могут покупать готовые стельки. Однако они не учитывают индивидуальной конфигурации стопы, поэтому оказывают только симптоматическое, а не корригирующее действие. Готовые стельки облегчают боль, но со временем могут ещё сильнее ослаблять мышцы. Поэтому болезнь может прогрессировать при их использовании.
Лучший вариант – это индивидуально подобранные и изготовленные на заказ стельки. Они не только уменьшают симптомы, но и способствует устранению деформации стопы.
Диагноз
Диагноз ставят на основании осмотра стоп, данных рентгенографии (см. Стопа, рентгенодиагностика), плантографии (см.), подометрии (см.).
Рис. 3. Комплекс упражнений, рекомендуемых при плоскостопии: из исходного положения сидя на стуле (1—8); из исходного положения стоя (9—18); 1 — разведение и сведение пяток, не отрывая носков от пола, 2 — захватывание стопами мяча и приподнимание его, 3 — максимальное сгибание и разгибание стоп, 4 — захватывание и приподнимание пальцами ног различных предметов (камешков, карандашей и др.), 5 — скольжение стопой вперед и назад с помощью пальцев, 6 — сдавливание стопами резинового мяча, 7 — собирание пальцами ног матерчатого коврика в складки, 8 — катание палки подошвами, 9 — повороты корпуса при фиксированных ногах, 10 —перекат с пятки на носок и обратно, 11 — полуприседания и приседания на носках, руки в стороны, вверх, вперед, 12 — лазание по гимнастической стенке (на перекладины стенки стопы ставят средней частью), 13 — ходьба по гимнастической палке, 14 — ходьба по брусу с наклонными поверхностями, 15 — ходьба по ребристой доске, 16 — ходьба на носках вверх и вниз по наклонной плоскости, 17 — ходьба по поролоновому матрацу, 18 — ходьба на месте по массажному коврику.
Лечение плоскостопия ортопедическими стельками
При борьбе с плоскостопием необходимо носить специальную обувь. Ортопедическая обувь правильно распределяет нагрузку на стопы и способствует выздоровлению.Специальную обувь можно заменить на ортопедические стельки при плоскостопии. Стельки учитывают строение стопы и еще несколько дополнительных факторов. Нагрузки на ноги становятся меньше.
- Стопы меньше устают.
- Суставы больше не деформируются.
- Улучшаются амортизирующие действия на стопу.
- Уменьшается нагрузка на позвоночник.
Лечение плоскостопия заключается в пассивном воздействии (ношение ортопедических стелек), а также в активном воздействии (массаж, упражнения).
Последствия заболевания
У детей, страдающих этим недугом, при соприкосновении ножек с полом при передвижении ощущается тяжесть в костях и суставах. Начальная стадия не доставит неудобств, но сильное искажение сопровождается утомлением и отеками. Преобразование походки случается из-за нажима на коленные и тазобедренные подвижные соединения, из-за чего появляются нежелательные перемены в стане, искривление позвоночника. Если болезнь не лечить, она приводит к серьезным последствиям вплоть до возникновения грыж межпозвоночных дисков, травмам позвоночника, которые можно вылечить только с помощью операции и длительной реабилитации. Для того, чтоб узнать, есть ли у вашего ребенка плоскостопие и как его лучше исправить, рекомендуем обратиться к специалистам. Команда блога Стельки.ру с радостью поможет вам в этом.
Опасности плоскостопия
Плоскостопие — не просто заболевание стоп, оно становится фактором развития осложнений:
- прострелы в суставах, судороги стоп;
- травмы суставов, костей и мышц ног, особенно страдают колени;
- патологии опорно-двигательного аппарата (ревматизм, остеохондроз и т.д.);
- развитие патологии стоп — сильная деформация пальцев, сустава свода и поверхности стоп — это пугающий вид с невозможностью подобрать обувь;
- боли сустава, спастика мышц голени, стопы, артроз, болезни нижних конечностей, сложно ходить и делать лечебные упражнения;
- на последних стадиях провоцирует изменения позвоночника и других участков тела.
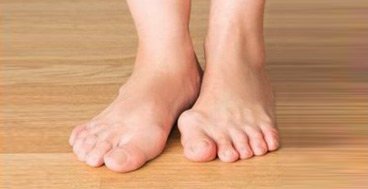

Способы терапии
Варусная деформация у маленьких детей эффективно лечится, так как до семилетнего возраста кости стопы еще недостаточно сформированы. Коррекция включает различные процедуры. Основными из них являются следующие терапевтические моменты:
- ортопедическая обувь;
- массаж;
- лечебная гимнастика;
- физиотерапия.
Лечение варусной патологии не обходится без использования специальной обуви. Ботинки можно купить в специализированном ортопедическом салоне или изготовить на заказ по индивидуальным меркам. Но предварительно нужно обязательно проконсультироваться с ортопедом. Неправильно выбранная обувь приведет к ухудшению состояния из-за усиления деформации.
К специализированным ботинкам предъявляются определенные требования:
- шьется вещь по специальной колодке для варусной стопы;
- стелька подбирается индивидуально;
- супинатор отсутствует;
- задник у обуви должен быть высокий и плотный.
Правильно подобранные ботинки не позволяют стопе опираться на внешний край и вынуждают перераспределять вес тела на всю ступню.
Чтобы избавиться от болезни, необходимо регулярно делать специальные упражнения, направленные на укрепление мышц ступни. Гимнастика включает следующие движения:
- вращения внутрь/наружу;
- ходьба на пятках и носочках;
- катание по полу мячика или гимнастической палки;
- сгибания/разгибания стопы;
- приседания с опорой на всю ступню;
- подъем и спуск по шведской стенке.
Рассмотренные упражнения следует выполнять ежедневно, лучше несколько раз в день. Зарядка позволит постепенно восстановить физиологическую форму ступни.
Физиолечение является дополнительным способом коррекции варуса. Наиболее эффективны при этом недуге парафиновые и грязевые аппликации на подошвы, магнитотерапия, электрофорез с раствором йодида калия, электростимуляция мышц стопы и голени. Процедуры повышают тонус тканей и укрепляют связки и мышцы дистальных отделов нижних конечностей.
Благодаря рассмотренным процедурам, большинство из которых можно проводить дома, добиваются постепенного уменьшения варусной деформации. При начале лечения на ранних стадиях возможно полное выздоровление.
Плоско-вальгусные стопы
Плоско-вальгусные стопы (плоско-вальгусная установка стоп) — это разновидность плоскостопия, при котором пятки малыша отклоняются наружу. Это, пожалуй, самое распространенное нарушение свода стопы, основным признаком этого заболевания является неравномерное снашивание обуви. Из-за него малыш не может долго ходить и бегать, возникает боль в деформированных костях. В современном мире дети двигаются мало, поэтому заметить заболевание бывает непросто, многие родители не обращают внимания на это до тех пор, пока заболевание не станет серьезной проблемой.
Между тем, плоско-вальгусная установка стоп — это не только проблема ног. Сниженная амортизационная функция ног приводит к травмам позвоночника и спинного мозга. Со временем это приводит к головным болям, нарушениям иннервации и положения внутренних органов , а так же к другим заболеваниям. Остеопатическое лечение плоско-вальгусной установки стоп в нашем Центре в раннем возрасте дает удивительные результаты — наш врач-остеопат с помощью мягких методик восстанавливает правильное положение стопы, нормализует кровоток в тканях, снимает напряжение мышц. Все это дает долговременный терапевтический эффект.
Запишитесь к нам на лечение прямо сейчас!
Причины возникновения плоскостопия
У маленьких детей свод обычно не виден из-за сильно развитых мягких тканей стоп и подкожно жировой клетчатки. С возрастом своды постепенно развиваются, формируя правильную постановку стопы.
Плоскостопие возникает по разным причинам, включая:
- травмы или повреждения сухожилия задней большеберцовой мышцы;
- генетическое наследование: плоскостопие может передаваться по наследству от родителей детям;
- проблемы с иннервацией: некоторые состояния, например, расщелина позвоночника, церебральный паралич или мышечная дистрофия, могут вызывать плоскостопие;
- врожденные нарушения: плоскостопие может возникнуть из-за аномалии, присутствующей во время рождения;
- неудобную обувь: ношение узкой или маленькой, жесткой обуви, высоких каблуков в течение длительного времени может вызвать плоскостопие;
- артрит или другие заболевания скелета.
Иногда чрезмерная нагрузка на стопу, мышечный дисбаланс, давление из-за веса тела также могут вызвать уплощение естественного свода стопы.
Как определить плоскостопие, какой врач проводит диагностику
Прежде всего, важны симптомы плоскостопия (у детей или взрослых), которые включают:
- боль в ногах;
- быстрое утомление ног, особенно в узкой обуви или на каблуках;
- боль в области сводов и пяток;
- отеки в нижней части стопы;
- затруднение и дискомфорт при стоянии;
- боль в коленях, бедрах и пояснице;
- деформация первых пальцев с формированием «косточек» по внутренней поверхности стоп;
- невозможность оторвать пятки от земли.
Кроме того, обувь снашивается с внутренней стороны, сильно деформируется. Все эти жалобы – повод для посещения ортопеда и диагностики плоскостопия.
Для выявления плоскостопия врач попросит встать на пальцы ног и опуститься на пол, посмотрит, касается ли ступня земли. Если врач заметит, что дуги нет или она слабо выражена, он порекомендует следующие тесты:
- Рентгенологическое исследование: рентген позволяет получить изображения костей и суставов стопы. Это также помогает выявить деформации суставов.
- Ультразвуковое сканирование: если врач подозревает какие-либо аномалии в сухожилиях, он порекомендует ультразвуковое сканирование. Это метод визуализации, при котором звуковые волны используются для создания изображений и визуализации поврежденного сухожилия.
- КТ: обследование с помощью компьютерной томографии помогает обнаружить травмы или переломы стопы и лодыжки. Он обеспечивает гораздо более подробные рентгеновские изображения, чем стандартный рентген при плоскостопии.
- МРТ: магнитно-резонансная томография дает более подробные изображения, чем ультразвуковое сканирование и компьютерная томография. В процедуре используются радиоволны и магнитные поля для получения изображений внутренних структур.
Степени развития
Внешне варусная ступня у человека походит на признаки косолапости. Часто и в обиходе таких людей называют косолапыми, хотя это не совсем верно. Природа этих состояний отличается между собой.
Косолапость является врожденной, а варусная установка стоп – приобретенная, ее может получить и взрослый. Справедливо название «косолапость» только в том случае, если идет речь о врожденном варусе стопы.
Варусная стопа хорошо визуализируется на рентгене.
Варусная ступня имеет три степени своего развития. Дети с такой патологией требуют лечения, и терапия варусной стопы проходит наиболее легко в первой стадии заболевания, а при третьей стадии может понадобиться оперативное вмешательство. Чтобы понимать прогнозы при заболевании, опишем стадии проявления патологии.
Легкая степень
Легкая степень варусного искривления практически незаметна. Угол наклона пятки составляет не более 15 градусов, что визуально плохо определить. Высота продольного свода стопы от 1 до 2 см. Угол свода составляет 140 градусов.
Внешне ножки не искривлены, а походка не характеризуется какими-то особенностями. Даже мамы, ежедневно наблюдающие за развитием своего ребенка, не могут определить изменений и сказать, что малыш начал ставить ножку по-другому. Определить диагноз может врач-ортопед, который при осмотре ребенка заподозрит нарушение, а для контроля назначит рентгеновское исследование.
Средняя степень
Почему болит подъем стопы
При второй, средней степени тяжести развития заболевания, можно вывить уже более серьезные нарушения, угол искривления деформируется еще на 5 градусов, а свод ступни опускается на 5 мм и становится в диапазоне от 1 до 1,5 см. Угол свода увеличивается до 160 градусов.
Развиваются патологические изменения в детском возрасте постепенно, поэтому визуально также малозаметны. Дети начинают испытывать болезненность в ногах, поэтому при длительном стоянии становятся плаксивыми, просятся на руки, капризничают. Бегать долгое время малыши также не могут.
При физической активности дети кажутся неуклюжими: в развитой второй степени заболевания уже можно заметить отклонения при ходьбе, малыши словно ощущают невидимое препятствие и выворачивают ногу, чтобы от него уберечься.
ВАЖНО! Не все мамы правильно реагируют на это, считая такие движения – особенностями развития, которые проходят
У таких малышей можно обратить внимание на обувь – она деформирована в определенную сторону. И также, если присмотреться к подошве, можно четко различить повышенную стертость с внешней стороны
Это указывает на то, что центр тяжести перемещен и есть необходимость провериться у врача-ортопеда.
Тяжелая степень
При тяжелой степени деформации стоп видны невооруженным взглядом и для окружающих. Высота свода уменьшается в два раза от физиологического уровня, существенно изменяется угол наклона пятки. В градусах отклонение достигает 20 единиц.
Ножки ребенка визуально искривлены, и он не может свести колени вместе, поскольку образуется пространство между ними. Если посмотреть на стопу ребенка сзади, то можно увидеть, что пятка завалена наружу, а внешне стопы выглядят разными. Ребенок жалуется на сильные боли в ноге, в области свода ступни и суставе Шопара.
По мнению многих врачей, в последней стадии искривления консервативная терапия дает весьма скромные результаты и способствует затягиванию времени на продуктивное лечение. Поэтому предлагается проводить оперативное вмешательство и выравнивать положение ступни.
Причины и факторы риска
Как ни странно, возможность развития остеохондроза у человека обусловлена одним из его эволюционных преимуществ – прямохождении: позвонки давят друг на друга, а с возрастом соединительная ткань деградирует. Как следствие, у пожилых это почти неизбежный процесс. Но есть и множество факторов, способствующие более раннему и интенсивному развитию шейного остеохондроза:
- В первую очередь – это сидячий и малоподвижный образ жизни, часто наблюдающийся в современной жизни (офисные работники, водители и прочие «сидячие» специальности, телевизор, долгие часы за компьютером), отсутствие физических нагрузок
- Напряженные, неестественные позы в процессе работы: например, за компьютером человек часто наклоняется вперед, принимая напряженную позу
- Противоположная причина – слишком высокие, непривычные для данного человек нагрузки; но в зоне риска – даже тренированные спортсмены, например, штангисты;
- Любые причины, нарушающие естественную осанку человека: неудобная обувь, особенно на высоком каблуке, неудачная поза при сне, плоскостопие, ревматизм, сколиоз;
- Излишний вес, что часто вызвано неправильным питанием
- Частые стрессы, сильное нервное напряжение, постоянное переутомление
- Локальное переохлаждение
Читать еще…