Диета при панкреатите: составляем меню на весь период лечения
Содержание:
- Питание при панкреатите для детей
- Т4 общий
- Симптомы
- С острым панкреатитом разобрались. А хронический?
- Почему возникает заболевание
- Основные меры по профилактике панкреатита.
- Диагностика
- Виды операций на железе
- Рацион пациенток с хронической формой заболевания в период беременности
- Особенности диагностики
- Причины гастрита
- Рейтинг препаратов для печени
- Мнение опытного терапевта
- Причины болезни печени
Питание при панкреатите для детей
Детская диета формируется в зависимости от типа заболевания. При хроническом панкреатите маленькому пациенту следует придерживаться строжайшей диеты на стадии обострения заболевания, а при затихании болевого синдрома можно переходить на щадящий вариант. К сожалению, хроническая форма панкреатита требует пожизненные ограничения в пищевом рационе.
Строгая диета сроком на один месяц прописывается ребенку при остром панкреатите. Диета №5 – это самая эффективная система питания, которая позволяет за пять лет полностью избавиться от страшного диагноза.
Диета при реактивном панкреатите у детей соблюдается минимум две недели после приступа заболевания. В данном случае не стоит ограничивать ребенка слишком сильно. Для полного излечения достаточно придерживаться принципов правильного питания соответствующего возрасту малыша.
Независимо от стадии заболевания из меню необходимо полностью исключить:
- копченные и маринованные продукты;
- фаст-фуд;
- острое, соленое, жареное;
- продукты с консервантами, ароматизаторами и усилителями вкуса.
Диета при реактивном панкреатите у ребенка позволяет составить следующий рацион питания:
| Завтрак | картофельное пюре на молоке, отварная курица |
| Перекус | творожный пудинг, некрепкий чай |
| Обед | куриный суп, салат со свеклой, отварная рыба |
| Перекус | яблочное желе |
| Ужин | простокваша, сухарик |
Диета при реактивном панкреатите основана на лечебном столе №5
В первые дни малыша практически не кормят через рот, а используют исключительно парентеральное питание. Во второй день, если нет приступов рвоты, можно давать пить воду, но не более одного стакана в день. Если приступ панкреатита проходит, то с третьего дня позволяется употреблять жиденькую кашу, картофельное пюре, компоты на основе сухофруктов, кисель. Постепенно в питание можно добавлять постные супы, омлеты, а при положительной динамике – вареную говядину, курицу. Со второй недели в меню уже смело можно включать нежирные молочные продукты, рыбу и мясо в вареном виде или приготовленное на пару. Подробная система питания подбирается лечащим доктором.
Ребенок часто не понимает всей серьезности заболевания, ему трудно выдерживать так много времени без сладостей. Из яблок можно приготовить желе или испечь нежную запеканку. Абсолютно все еду можно употреблять только теплой и мелкими кусочками. От соли и сахара на первое время лучше вообще отказаться.
Диета при панкреатите у детей через месяц допускает употребление адыгейского сыра, запеченных мяса и рыбы, творога, макаронных изделий. Значительно расширяется список разрешенных овощей: кабачок, морковь, капуста, тыква, свекла. Обязательно нужно употреблять больше натуральных кисломолочных продуктов. В кашу можно добавлять немного сливочного масла, а в пюре – сливки.
Во время ремиссии меню для ребенка необходимо расширять в зависимости от улучшения его самочувствия. Если поджелудочная железа отрицательно воспринимает нововведенный продукт, его нужно сразу исключить. Постепенно малышу в ограниченном количестве можно давать свежевыжатые соки, сезонные овощи, ягоды. Примерная диета, стандартно для панкреатита, включает в себя белковые продукты, жидкие каши и белое мясо птицы. На время нужно отказаться от употребления цельного молока, но готовить на его основе каши и супы позволяется. Маленьких сладкоежек изредка можно баловать вареньем, зефиром, мармеладом.
Если малыш питается в школьной столовой, внимательно изучите меню учреждения. Несомненно, в учебных и дошкольных заведениях придерживаются принципов диетического питания, однако не всё, что предлагается в столовой, можно употреблять больным панкреатитом.
Перед тем, как отправить ребенка в детский сад или школу, в его карточке следует сделать запись о наличии панкреатита и потребности в специальном лечебном питании. Подготовьте список со всеми продуктами, запрещенными для ребенка, и передайте его воспитателю, учителю. Обязательно проведите разъяснительную работы с малышом, чтобы он понимал серьезность заболевания и знал, что можно есть вне дома. Когда ребенок понимает ситуацию, ему будет легче придерживаться диеты без срывов.
Т4 общий
Разбирая, какие гормоны щитовидной железы существуют, невозможно не сказать про одного из их важнейших представителей — Т4. Его подавляющая часть пребывает в связанном с белками состоянии. Показатели этого гормона нередко не соответствуют референсным значениям у лиц с эутиреоидным статусом или соответствует норме при расстройствах функционирования щитовидки. Из-за этого для диагностической оценки общего Т4 рекомендуется определить уровень циркулирующего в кровяном русле тироксин связывающего глобулина.
Максимальный уровень тироксина наблюдается с 8 до 12 часов, а самый низкий — с 23 до 3 часов. На протяжении года пик общего Т4 выявляется между сентябрем и февралем, а спад — в летний период. У беременной женщины общий Т4 увеличивается, достигая максимальных цифр во время третьего триместра. Этот скачок основан на повышении тироксин-связывающего глобулина, возникающий на фоне действия эстрогенов. Гормональный фон у обоих полов остается стабильным на протяжении жизни. Проверить эти гормоны щитовидной железы рекомендуется при:
- Симптомы гипертиреоза или гипотиреоза.
- Профилактика поражения щитовидки (как отдельным анализом, так и в комплексе с другими). Особенно полезно людям, проживающим в местности с низким йодосодержанием, придерживающихся определенных ограничений в еде и тем, кто имеет отягощенную наследственность.
- Оценка эффективности медикаментозной терапии — минимум 1 раз в 3 месяца.
- Первые дни жизни ребенка, родившегося от матери, имеющей проблемы с щитовидными гормонами.
Симптомы
Флегмона – заболевание, которое характеризуется постепенным нарастанием симптомов. Это обусловлено необходимостью определенного времени для разрушения здоровых клеток. За счет ферментов, предотвращающих ограничение патологии, воспалительный процесс разливается вокруг очага первичного проникновения микроорганизма.
Клиника флегмоны обусловлена локальным инфицированием и сдавливанием тканей, а также нервных окончаний гноем, который образуется в ходе прогрессирования заболевания. Типичные признаки патологии:
- болевой синдром в области поражения подкожной клетчатки. Пациент указывает на целую зону, а не одну конкретную точку;
- покраснение (эритема) в патологическом участке;
- отечность, которая имеет вид «апельсиновой корочки». На поверхности кожи могут формироваться различные везикулы и пустулы с серозным или гнойным содержимым;
- повышение температуры тела. Выраженность лихорадки зависит от агрессивности возбудителя заболевания и его численности в очаге воспаления;
- учащение дыхания и увеличение числа сердечных сокращений. Клиника флегмоны, сопровождающаяся резким изменением функции сердечно-сосудистой и дыхательной системы, указывает на массивность инфицирования и требует немедленной госпитализации пациента;
- увеличение близкорасположенных лимфатических узлов (лимфаденит);
- головная боль, общее недомогание.
На основе указанных выше признаков врачи клиники «МедПросвет» проводят первичную диагностику флегмоны и подбирают базовое лечение. В 70-75% случаев пациенты с соответствующей проблемой чувствуют себя удовлетворительно. Тяжелая интоксикация возникает при игнорировании заболевания и отсутствии своевременной медицинской помощи.
В зависимости от выраженности процесса выделяются условные стадии флегмоны – серозная, гнойная, гнилостная, некротическая. Болезнь начинается с локального воспаления (серозная). Активация иммунных клеток и бактерий ведет к образованию гноя (гнойная форма). Прогрессирование процесса ведет к образованию большого количества выделений с неприятным запахом (гнилостная форма). При отсутствии своевременного лечения происходит отмирание поврежденных тканей (некротическая форма).
С острым панкреатитом разобрались. А хронический?
Если токсическое воздействие на поджелудочную железу не прекращается (например, человек продолжает злоупотреблять выпивкой) или орган был очень сильно поврежден при первом (остром) эпизоде панкреатита, боль возобновляется вновь и вновь.
При обострениях хронического панкреатита анализы крови могут оставаться нормальными. Зато со временем могут появляться внешние признаки, которые врачи обнаруживают, обследуя поджелудочную железу при помощи ультразвука (УЗИ), рентгена (КТ, или компьютерная томография) или магнитно-резонансного исследования (МРТ). Это сужения протоков поджелудочной железы, появление в ней уплотнений — кальцинатов, а также возникновение кист — пузырьков с жидкостью на месте погибшей ткани
Обследование при подозрении на хронический панкреатит проводят ещё с одной важной целью — не пропустить рак поджелудочной железы, который может вначале сопровождаться теми же симптомами.
При постоянно возобновляющемся воспалении поджелудочной железы со временем нарушается ее функция — выделение ферментов, переваривающих пищу. В результате человека беспокоит постоянное вздутие живота, диарея, а стул становится жирным (например, плохо смывается с унитаза). Это состояние — внешнесекреторную недостаточность — удобнее всего выявить, определяя содержание панкреатической эластазы (фермента поджелудочной железы) в стуле.
Почему возникает заболевание
Реактивный панкреатит возникает по причине преждевременной активации ферментов поджелудочной железы. В здоровом состоянии они активны при попадании в кишечник. Но из-за сужения протока железы (за счет отека, спазма) возникает застой секрета. Скапливаясь в тканях, ферменты начинают свое разрушающее воздействие, что провоцирует воспалительный процесс.
Наиболее распространенными причинами считаются следующие:
-
обострение хронических заболеваний ЖКТ: воспаления желчного пузыря, язвенной болезни желудка и ДПК и пр.;
-
употребление жирной, тяжелой пищи, спиртных напитков;
-
перенесенная вирусная или бактериальная кишечная инфекция;
-
эндоскопические процедуры на органах желчевыделительной системы;
-
травмы и повреждения брюшной полости.
Важным фактором в лечении реактивного панкреатита является определение причины заболевания. Необходимо воздействовать на пусковой фактор болезни, чтобы терапия была эффективной.
Основные меры по профилактике панкреатита.
1. Отказ от злоупотребления алкоголем.
2. Отказ от курения.
3. Здоровое питание.
4. Здоровый образ жизни.
Отказ от злоупотребления алкоголем.
Злоупотребление алкоголем – главный фактор риска развития панкреатита. Наибольший вред поджелудочной железе наносит ежедневное или очень частое употребление алкогольных напитков, пусть даже и некрепких (пиво, вино).
Этиловый спирт в любых количествах всегда повреждает клетки поджелудочной и вызывает ряд патологических изменений в органе (отек, образование камней и т.д.), приводящих в конечном итоге к панкреатиту. Поэтому постарайтесь свести к минимуму прием спиртных напитков – до редких эпизодов (не чаще 1-2 раз в месяц), исключите избыточное употребление алкоголя (желательно ограничиться 1-2 бокалами вина или парой рюмок крепкого алкоголя) и выбирайте только качественное спиртное. Но оптимальный вариант – полный отказ от алкоголя.
Помните, что не существует безопасных доз спиртного, и каждый выпитый глоток наносит зачастую необратимые повреждения (и не только поджелудочной железе).
Отказ от курения
В том, что курение чрезвычайно вредно для здоровья, сейчас не сомневается, пожалуй, никто. Тем не менее, миллионы людей продолжают курить. Никотин и другие компоненты табачного дыма воздействуют абсолютно на все органы и системы нашего организма.
Для поджелудочной особое значение имеет сочетание курения и употребления алкоголя, когда их негативный эффект взаимно усиливается. Но и без алкоголя курение оказывает тоже множество отрицательных влияний (стимулирует желудочную секрецию, вызывает раздражение и воспаление в слизистых оболочках желудочно-кишечного тракта, канцерогены из дыма повреждают клетки железы). Если вы заботитесь о своем здоровье – от курения необходимо отказаться полностью.
Здоровое питание
В случае отсутствия проблем с пищеварением для профилактики панкреатита не потребуется соблюдения слишком уж строгой диеты: рекомендации по питанию достаточно общие, и включают отказ от таких безусловно вредных видов пищи, как жареные, жирные, чрезмерно соленые или острые блюда. Кроме того, следует снизить в рационе долю продуктов с высоким содержанием вредных и канцерогенных веществ (красители, ароматизаторы, консерванты, улучшители вкуса и прочие искусственные добавки) – они повреждают клетки поджелудочной железы, одновременно снижая их способность защищаться от негативных воздействий и подавляя процессы восстановления.
Дополнительно можно ограничить количество легкоусвояемых углеводов (сахара, кондитерских изделий), для усвоения которых требуется повышение активности бета-клеток поджелудочной железы, вырабатывающих инсулин.
А вот в плане употребления свежих фруктов и овощей, бобовых, круп и многих других продуктов ограничений нет – в отличие от уже сформировавшегося заболевания, когда необходимо отказываться от них, либо включать в меню с осторожностью
Здоровый образ жизни
Ежедневные прогулки на свежем воздухе, достаточный сон и полноценный отдых, устранение стрессов, умеренная физическая активность – все эти факторы укрепляют организм, защищая его от разного рода болезней и повышая устойчивость к вредным внешним воздействиям.
Врач-гастроэнтеролог
Альшевская А.В.
Диагностика
При диагностике врач должен дифференцировать острый панкреатит от аппендицита, холецистита, прободной язвы желудка, острой кишечной непроходимости, острого ишемического абдоминального синдрома и других острых состояний с похожими симптомами.
В клинике «Медицина 24/7» проводится полный комплекс диагностических обследований при остром воспалении поджелудочной железы.
- Общее и биохимическое исследование крови. Общий и биохимический анализы крови при остром панкреатите показывают повышение уровня лейкоцитов, СОЭ, пониженный гематокрит (объем кровяных телец), повышение уровня амилазы, липазы, глюкозы, снижение уровня общего белка, альбуминов, глобулинов, повышение уровня С-реактивного белка, мочевины.
- Биохимический анализ мочи. Исследование мочи показывает повышение уровня амилазы, наличие эритроцитов, лейкоцитов, белков.
- Ионограмма. Это исследование показывает снижение уровней кальция, натрия, калия в крови в результате неукротимой рвоты и обезвоживания организма.
- УЗИ поджелудочной железы и органов брюшной полости. Ультразвуковое исследование показывает увеличение поджелудочной железы, участки неоднородности ее ткани, изменение формы, неровность ее контуров, наличие жидкости в брюшной полости, забрюшинном пространстве.
- Рентген. Рентгенография живота и нижней части легких показывает вздутие кишечника, наличие плеврального выпота.
- Лапароскопия. Это визуальный метод обследования. Через прокол в брюшной стенке внутрь вводится миниатюрная видеокамера с подсветкой, изображение с которой поступает на монитор компьютера. С его помощью врач может установить причину закупорки протока поджелудочной железы, исследовать очаг воспаления, обнаружить геморрагический экссудат, участки некроза ткани, кровоизлияния и другие характерные признаки заболевания.
- КТ. Компьютерная томография помогает обнаружить участки некроза ткани поджелудочной железы, псевдокисты, подробно исследовать структуру органа.
- МРТ. Магнитно-резонансная томография может быть использована для получения дополнительных диагностических данных.
Виды операций на железе
Виды операций на железе:
- некрэктомия – избавление от омертвевших тканей;
- резекция органа: частичное его удаление;
- полное удаление;
- дренаж накопившегося гноя.
Если панкреатит имеет инфицированный характер (панкреонекроз), показана некрэктомия, открытая лапаротомия и дренирование. Очень часто пациентам рекомендуют обратиться за повторным хирургическим лечением через определенное время. Это связано с тем, что следует каждый раз удалять мертвые ткани.
При панкреатите лапароскопия не применяется.
При гнойных абсцессах применяются вскрытие и дренирование. Операции проводятся такими способами:
- открытый метод;
- дренирование при помощи лапароскопии;
- внутреннее дренирование, которое заключается в удалении абсцесса через заднюю стенку желудка.
При ложных кистах показаны такие методики:
- наружное дренирование через кожу;
- удаление кисты;
- внутреннее дренирование;
- иссечение железы.
Резекция органа применяется при опухолевых процессах. Большая часть раковых опухолей неоперабельна, но если ещё возможно сохранить человеку жизнь, то такие операции могут выполняться. При злокачественных опухолях врачи не могут составить прогноз дальнейшей жизни.
Рацион пациенток с хронической формой заболевания в период беременности
Для женщины, страдающей от панкреатита, беременность не становится поводом для ослабевания ограничений в питании. Наоборот, соблюдение диеты в этот период должно находиться под четким контролем, чтобы избежать воспаления поджелудочной железы. Беременным желательно придерживаться следующих рекомендаций:
- Следовать указаниям лечащего врача. Диета при панкреатите при беременности не отличается от систем питания, предназначенных для терапии заболевания.
- Первые три меся беременности питаться согласно меню первого варианта Диеты №5 (употреблять отварную пищу и блюда, приготовленные на пару). Со второго триместра при отсутствии видимых осложнений, постепенно меню диеты можно расширять.
- Ограничить употребление свежих фруктов и овощей. В период ремиссии можно кушать только бананы, дыню, абрикосы и черешню. Витамины и минералы, которые организм получает из фруктов и овощей, добираются специальными препаратами.
- Подавлять желание съесть соленую/острую/кислую пищу, возникающее у женщин в период вынашивание ребенка.
- Кушать через каждые 3 часа до наступления чувства голода.
Особенности диагностики
Комплексная диагностика позволяет оценить характер повреждения железы и прилежащих тканей. Она включает в себя следующие методы:
-
лабораторные анализы (крови, мочи, кала);
-
УЗИ органов брюшной полости;
-
эндоскопические (инвазивные) вмешательства.
-
рентгенография;
-
МРТ или КТ органов системы пищеварения.
В сложных случаях уточнить диагноз и выбрать верную тактику лечения можно с помощью диагностической лапароскопии в условиях стационара. Врач выполнит небольшие разрезы на брюшной полости, чтобы получить доступ к органу. Он обследуется с помощью тонкой оптической системы. Процедура выполняется под наркозом по строгим показаниям.
Причины гастрита
Это заболевание относят к мультифакторным патологиям. Одну причину его развития выявить невозможно. Его развитие обусловлено воздействием сочетания внешних и внутренних факторов.
Экзогенные причины
В эту группу включаются факторы, воздействующие извне. Они включают следующие причины:
- Пищевые продукты. Некоторые виды пищи, при употреблении их в большом количестве, оказывают негативное воздействие на слизистую желудка. К этой группе относятся соленые, кислые,
маринованные, жирные и жареные блюда. Особенно вредны спиртные напитки. Алкогольный гастрит считают отдельной разновидностью заболевания. При нем симптомы проявляются после употребления
большого количества спиртного. - Химические вещества. Острый гастрит возникает при проникновении в полость желудка агрессивных кислот и щелочей. Разрушается поверхностный слой слизистой. Ткани желудка теряют способность защищаться от соляной кислоты. В эту группу входит прием определенных лекарств – кортикостероидов, аспирина, некоторых антибиотиков и нестероидных препаратов.
Воздействие никотина при курении тоже негативно влияет на слизистую. - Нарушение режима питания. В норме секреция пищеварительных ферментов и желудочного сока запускается до приема пищи. Когда пища не попадает в желудок, там возникает избыток кислоты.
За этим развивается поражение слизистой. - Нарушение процесса пережевывания пищи. Кариес, аномалии прикуса и разрушение зубов не позволяют человеку тщательно пережевывать пищу. Недостаточная обработка затрудняет процесс
переваривания, вызывая гастрит.
При воздействии этих факторов происходит обширное и более глубокое поражение тканей желудка. Такой гастрит протекает тяжелее других разновидностей. Стресс, депрессия, состояния постоянного
нервного напряжения, а также наличие паразитарных инвазий способно вызвать гастрит.
Эндогенные причины
Эндогенные факторы возникают внутри самого организма, а затем они вызывают развитие данной патологии. Основными внутренними причинами считают аутоиммунные процессы и расстройство иннервации.
К развитию воспаления в желудке приводят следующие процессы:
- Аутоиммунный. При нарушении работы иммунной системы происходит атака иммунных клеток на ткани слизистой желудка. Во внутренних стенках органа развиваются дистрофические процессы.
Затем развивается B12-дефицитная анемия. - Инфекция Helicobacter pylori. Медицинское сообщество полагает, что 85% случаев вызвано этой бактерией. Микроорганизмы попадают в организм и прикрепляются к эпителию. Активно размножаясь,
бактерии выделяют токсины. Они раздражают внутреннюю выстилку, провоцируя воспаление. - Рефлюкс-гастрит. Его развитие вызывает постоянный заброс желчного сока и панкреатического секрета из двенадцатиперстной кишки в желудок. В желчи находятся кислоты, которые при длительном
контакте с желудочными стенками сначала раздражают, а потом их разъедают.
Часто причиной воспаления становится сразу несколько эндогенных или экзогенных факторов.
Рейтинг препаратов для печени
ТОП-10 эффективных медикаментозных средств, с помощью которого можно определить, какое лекарство лучше для печени:
№1 – Урсосан
Активное вещество: урсодезоксихолевая кислота.
Эффективность: нормализует выработку холестерина.
Преимущества: замещение вредных желчных кислот нетоксичной УДХК, стимуляция защитных функций организма, улучшение секреторных функций гепатоцитов.
Противопоказания: воспаление желчного пузыря, камни в желчном пузыре более 1,5 см.
№2 – Гептор
Активное вещество: аденозилметионин в форме бутандисульфоната.
Эффективность: обладает нейропротекторным, антифиброзирующим, детоксикационным и регенерирующим воздействием.
Показания: гепатиты, внутрипеченочный холестаз, алкогольная абстиненция.
Минусы: не рекомендуется принимать при циррозе печени, при беременности, лактации, а также пациентам пожилого возраста.
№3 – Фосфоглив
Активное вещество: кислота глицирризиновая и фосфолипиды.
Эффективность: обладает регенеративным действием, восстанавливает структуру мембран и функции клеток печени. Нормализует липидный и белковый обмен в организме.
Показания: вирусный гепатит, цирроз и токсическое поражение печени.
Преимущества препарата: исключает ферментную недостаточность, стимулирует работу печени, предотвращает развитие цирроза, повышает защитные функции организма, формирует соединительную ткань.
Основные недостатки: обладает побочными эффектами (гипертония, аллергические реакции), требует длительного курса терапии.
№4 – Гептрал
Действующее вещество: адеметионин.
Эффективность: восстановление функций печени, снятие спазма и нормализация выработки желчи. Обладает гепатопротективным, антидепрессивным, холеретическим и антиоксидантным действием.
Показания к применению: цирроз, хронический гепатит, жировая дистрофия печени, холангит, алкогольный абстинентный синдром.
Побочные эффекты: суставные боли, мышечные спазмы, сыпь и зуд, потливость, головные боли и головокружения.
№5 – Карсил
Активное вещество: силимарин (плоды расторопши).
Эффективность: оказывает выраженное стабилизирующее действие, стимулирует выработку фосфолипидов, нормализует обменные процессы.
Плюсы: повышает аппетит и улучшает общее состояние организма.
Минусы: противопоказан при острой интоксикации и детям до 12 лет. Требует проведения длительной терапии.
№6 – Гепа-Мерц
Действующее вещество: L-орнитин, L-аспартат.
Эффективность: оказывает детоксикационное и гепатопротекторное действие.
Показания: назначается при жировой инфильтрации печени, печеночной энцефалопатии, гепатите и циррозе.
Недостатки: препарат противопоказан при почечной недостаточности, беременности и в период лактации.
№7 – Тиотриазолин
Активный компонент: морфолиний-метил-триазолин-тиоацетат.
Эффективность: иммуномодулирующее, антиоксидантное, мембраностабилизирующее действие.
Назначение: хронические гепатиты, цирроз печени и алкогольное поражение организма.
Минусы: много побочных действий (со стороны ЖКТ, иммунной и нервной системы, кожи, дыхательной системы и т. д.).
№8 – Тиолепта
Активное вещество: тиоктовая кислота.
Эффективность: связывает свободные радикалы, оказывает гепатопротекторное действие и улучшает трофические процессы в нервной ткани. Нормализует углеводный обмен, снижает уровень глюкозы в крови, повышает содержание гликогена в печени.
Показания к применению: алкогольная и диабетическая полинейропатия.
Противопоказания: возраст до 18 лет, индивидуальная непереносимость, беременность и лактация.
№9 – Фламин
Активное вещество: флавоноиды (бессмертник песчаный).
Эффективность: оказывает антибактериальное, желчегонное, холеретическое, спазмолитические и противовоспалительное воздействие.
Показания к применению: хроническое воспаление печеночной ткани и желчных протоков, воспаление желчного пузыря.
Противопоказания к использованию: холелитиаз, гиперчувствительность, обтурационная желтуха.
№10 – Тиолипон
Действующий компонент: тиоктовая кислота.
Эффективность: связывает свободные радикалы, принимает участие в митохондриальных обменных процессах, оказывает выраженное антитоксическое воздействие.
Показания: диабетическая полиневропатия.
противопоказания: беременность, лактация, индивидуальная непереносимость тиоктовой кислоты.
Мнение опытного терапевта
Доктор Шишонин в своем видеоблоге рассказывает, что к нему часто обращаются люди с вопросом о том, как правильно почистить печень. Существует ряд медицинских учреждений, которые занимаются гастроэнтерологией. Специалисты этих клиник назначают процедуры, направленные на очищение кишечника и печени. Нужно сказать, что не все они полезны, а некоторые из них даже вредны для здоровья.
Как почистить печень в домашних условиях
На фармацевтическом рынке сейчас фигурирует много разрекламированных препаратов из группы гепатопротекторов
Александр Юрьевич акцентирует внимание на том, что большая часть этих лекарств не работает. Также отмечает, что Гептрал – это на сегодня одно из наиболее эффективных средств для улучшения работы печени и восстановления ее функциональной деятельности
Однако это средство не очищает желчные протоки, они как были засоренными, так и остаются таковыми.
Специалисты «Клиники доктора Шишонина» предлагают своим пациентам произвести истинное очищение печени от шлаков и токсических продуктов
Очень важно в процессе лечения придерживаться основ термодинамического питания. Что это такое и для чего это нужно делать, рассказывает доктор Шишонин в видеофильме «Лечение атеросклероза».
Став членом «Клуба бывших гипертоников», вы сможете найти и много другого интересного материала.
Для предупреждения застоя желчи нужно, чтобы в вашем ежедневном рационе присутствовали качественные жиры. Лучше всего молочный жир (сливки, сметана, масло, творог). Это нужно для поддержания тонуса желчного пузыря. После его сокращения желчь попадает в двенадцатиперстную кишку, где, собственно, и начинается процесс расщепления (эмульгирования) жиров.
При дефиците жиров в рационе желчный пузырь не сокращается, что приводит к застойным явлениям. Все это провоцирует образование конкрементов в желчном пузыре. То есть, это один из механизмов их формирования.
Если человек сидит на безжировой диете, то через некоторые время у него будут проявляться проблемы с функционированием желчного пузыря. Так как в нем накапливается желчь, ей некуда деваться, запроса на нее нет, и она начинает складироваться. Для уменьшения объема желчь начинает уплотняться, что приводит к образованию камней. В сильно запущенных случаях медики прибегают к удалению желчного пузыря, то есть производят холецистэктомию.
Примечание. Регулярный прием качественных жиров оказывает желчегонное действие. Желчь, попадая в тонкий отдел кишечника, взаимодействует с жирами, что предупреждает образование язв в двенадцатиперстной кишке.
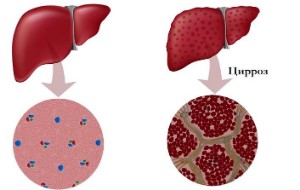
Причины болезни печени
Препараты для печени назначаются для борьбы со следующими факторами, провоцирующими развитие патологических нарушений:
-
Вредоносные бактерии и вирусные инфекции. Лекарственные средства помогают справиться с воспалением печени (гепатитом), предотвращая развитие цирроза.
-
Жировой дисбаланс. Возникает при неправильном питании, сахарного диабета и панкреатита, дисфункций щитовидной железы и бесконтрольного приема медикаментов. Приводит к тому, что печень перестает нормально функционировать.
-
Алкоголизм или злоупотребление алкоголем. Даже качественные спиртные напитки наносят вред организму, в т. ч. и печени. Для здоровья можно употреблять не более 150-300 мл вина или 20-50 мл водки в день.
-
Интоксикация. Возникает преимущественно после прохождения антибактериальной терапии. Антибиотики оказывают негативное воздействие на печень, приводя к развитию хронических заболеваний.
Чем раньше будут приняты лечебные меры, тем лучше. Своевременно начатая терапия – гарантия скорейшего выздоровления и отсутствия осложнений.