Диета при остром панкреатите
Содержание:
- Меню на день с содержанием 50 грамм жиров
- Введение
- Диагностика панкреатита
- 2.Причины
- Осложнения панкреатита
- Причины возникновения, развитие и течение заболевания
- Причины панкреатита
- Какие продукты предпочесть при хроническом панкреатите?
- Синдром диспепсии у больных, страдающих хроническим панкреатитом, включает две основные группы признаков.
- Как не допустить появления болезни и дальнейших обострений после лечения
- Патогенез заболевания
- Что такое панкреатит
- Меры профилактики
- Лечение хронического панкреатита
- Диагностика и лечение хронического панкреатита
Меню на день с содержанием 50 грамм жиров
| Прием пищи | Продукты |
| Завтрак |
|
| Перекус | Фруктовый коктейль: 1 чашка соевого или миндального молока взбитого с 1 чашкой обезжиренного йогурта и 1 банан. |
| Обед |
|
| Перекус |
|
| Ужин |
|
| Перекус |
|
|
Введение
Желчный пузырь является одним из «особенных» органов, способных в прямом смысле готовить сюрпризы. Такие сюрпризы представляют собой неожиданный приступ сильных болей в животе справа где-то под ребрами, который мы называем «желчная колика».
Желчный пузырь служит чем-то вроде резервуара, собирающего и хранящего желчь до нужного момента, а затем выбрасывает ее для нужд пищеварения. Если желчь начинает плохо «храниться» или «застаиваться», то изменяется ее состав. Дальше все зависит от того, насколько далеко зашел процесс…
Но начинается все с нарушения нормальных сокращений желчного пузыря — он сокращается либо слишком быстро и сильно, либо слишком слабо и медленно. Оба этих нарушения приводят к неправильному желчевыделению и изменению состава желчи, а в долгосрочной перспективе — к образованию камней.
Чаще всего к этому приводят погрешности в питании, когда мы переедаем или едим много жирной, жареной, копченой пищи. У некоторых людей дополнительный вклад в развитие болезней желчного пузыря вносит высокий уровень холестерина, нарушение гормонального фона, прием некоторых лекарств, наследственная предрасположенность. Стрессы, эмоциональное и нервное напряжение также ведет к нарушению функций желчного пузыря. Именно поэтому последней стадией, желчнокаменной болезнью, чаще страдают женщины после критического возраста. Хотя в последние годы болезни желчного пузыря сильно «помолодели» и очень часто выявляются даже у детей!
Ощущения, расположенные вверху живота (в области желудка) или под ребрами справа чаще всего связаны с заболеванием желудка или желчного пузыря, а в редких случаях даже кишечника. Отличить их друг от друга самостоятельно очень сложно. При осмотре живота врач с легкостью определяет, что именно привело к появлению симптомов. Подсказать может связь с приемом пищи: при появлении симптомов после еды вероятнее всего проблема связана с желчным пузырем или желудком. Если симптомы с приемом пищи четкой связи не имеют, есть основания предполагать проблему с кишечником.
Диагностика панкреатита
- Общий анализ крови, является неспецифическим методов, выявляет признаки воспаления:
- Может увеличиваться число лейкоцитов (>9*109);
- увеличение скорости оседания эритроцитов (>15мм/ч).
- Биохимический анализ крови:
- Снижение общего белка
- Резкое увеличение уровня амилазы в период обострения (норма 28-104 Ед/л);
- Увеличение трипсина при обострении хронического панкреатита (норма 77Ед/л);
- Увеличение липазы при обострении хронического панкреатита (норма 105Ед/л);
- Увеличение глюкозы>5,5 ммоль/л;
- Общий холестерин˂3 ммоль/л;
- Снижение уровня кальция˂2,15ммоль/л.
- Анализ мочи: исследование мочи на содержание в ней амилазы в период обострения заболевания, один из основных анализов для определения панкреатита:
Амилаза (диастаза) мочи в период обострения увеличивается (норма 1-17Ед/ч).
- Анализ кала (копрограмма), выявляет недостаточность ферментов поджелудочной железы:
- Креаторея — мышечные клетки в кале, развивается в результате недостатка трипсина и нарушения расщепления и всасывания белков;
- Амилорея – крахмал в кале, возникает в результате недостатка амилазы и нарушения переваривания и всасывания углеводов;
- Стеаторея – жир в кале, развивается в результате недостатка липазы и нарушения расщепления и всасывания жиров.
- Функциональные тесты с целью исследования секреторной функции поджелудочной железы:
- Тест с холецистокинином, в норме увеличивается концентрация ферментов поджелудочной железы, при хроническом панкреатите их концентрация снижается;
- Тест с секретином, при хроническом панкреатите снижена выработка поджелудочной железой воды и бикарбонатов; в норме тест положительный (увеличивается выработка бикарбонатов и воды в ответ на стимуляцию с секретином).
- УЗИ, определяет кисты или кальцификаты в поджелудочной железе неровные её контуры, изменение размеров, расширение протока поджелудочной железы.
- Эндоскопическая ретроградная панкреатохолангиография, выявляет расширение холедоха и протока поджелудочной железы.
2.Причины
Как правило, среди основных причин панкреонекроза называют злоупотребление алкоголем и желчнокаменную болезнь, причем в анамнезе пациентов с установленным панкреонекрозом эти факторы встречаются в пропорции примерно 60% к 40%, соответственно. Однако было бы неверным считать эти две причины исключительными: в ряде случаев не актуальна ни первая из них, ни вторая. К прочим факторам риска относятся:
- травмы брюшной полости (в том числе вследствие хирургического вмешательства);
- бактериальные, вирусные, грибковые инфекции с тяжелым течением, паразитоз;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- специфические заболевания желчевыводящей системы (напр., дисфункция сфинктера Одди);
- существенные погрешности и перекосы в рационе питания (злоупотребление жареным, острым, жирным);
- интоксикация (в частности, соединениями бора, фосфора и пр.);
- длительный прием некоторых групп медикаментов и наркотиков опиатного ряда;
- наследственная предрасположенность, аутоиммунные расстройства (гипотетически).
Некоторые авторы считают необходимым подчеркнуть, что на сегодняшний день могут быть известны не все причины и факторы риска развития панкреонекроза.
Осложнения панкреатита
- Сахарный диабет (в результате недостаточной выработки инсулина поджелудочной железой);
- Кахексия (общее истощение организма), из-за нарушения всасывания всех необходимых питательных веществ (результат недостаточности ферментов поджелудочной железы);
- Образование абсцессов (полость с гноем), кист (в результате хронического воспаления);
- Левосторонний плеврит (воспаление плевры) или пневмония, при распространении воспалительного процесса на соседние органы;
- Ателектаз (спадение легочной ткани) лёгкого, в результате сдавления основания лёгкого, увеличенной, воспалённой поджелудочной железой;
- Инфаркт селезёнки, развивается в результате сдавления селезёнки, воспалённой железой;
- Камни поджелудочной железы, чаще при алкогольном панкреатите;
- Билиарная гипертензия (повышение давления в протоках желчного пузыря) с развитием холецистита и гепатита;
- Инфекционные процессы (перитониты – воспаление брюшины, септические состояния – инфекция в крови, парапанкреатит – воспаление околопанкреатической клетчатки), развиваются при распространении инфекции за пределы поджелудочной железы;
- Желтуха, развивается в результате сдавления желчных протоков;
- Рак поджелудочной железы, развивается долгие годы у пациентов, не принимающих лечение, не соблюдающих режим питания, и обладающие генетической предрасположенностью.
Причины возникновения, развитие и течение заболевания
Развитие такой медицинской проблемы как острый панкреатит напрямую связано с воспалительными заболеваниями желчных путей и с ЖКБ. Наличие общей ампулы у протока ПЖ и желчного, при определенных условиях, играет негативную роль. При некоторых условиях желчь проникает в проток ПЖ и активизирует ферменты панкреатического сока. Также, на возникновение болезненных состояний поджелудочной железы влияют:
- камнеобразование, которое может спровоцировать закупорку ампулы;
- спазм сфинктера Одди;
- нарушение кровотока в мезентериальных артериях;
- повышение давления в 12-перстной кишке (состояние может быть вызвано сильным или затяжным кашлем, рвотой и т.д.);
- нарушение оттока пищеварительного сока при закупорке протока;
- вторичные инфекционные патологии выводных протоков и прочее.
Причины панкреатита:
- алкогольная и химическая интоксикация;
- хроника желчного пузыря и его протоков, печени и других органов пищеварения;
- врожденные проблемы развития органов пищеварительной системы (в т.ч. самой поджелудочной);
- некоторые инфекции (свинка, гепатит В и др.);
- определенная медикаментозная терапия (повлиять на состояние железы могут антибиотики, сульфаниламиды, кортикостероиды, цитостатики, обезболивающие препараты и др.);
- неправильная модель питания;
- пищевая аллергия;
- наследственность, обусловленная дефектами обмена аминокислот;
- ранения и травмы в области живота и т.д.
В результате усиления выработки протеолитических ферментов в ПЖ при панкреатите провоцируется ферментативное переваривание тканей органа, которое сопровождается кровоизлияниями и жировыми некрозами.
При остром панкреатите проявляются воспаление, омертвение участков тканей органа, инфильтрация паренхимы ПЖ. При сильном, длительном воспалении в ткани железы образуются полости, заполненные гноем и некротическими массами, развивается расплавление ткани с последующим развитием фиброза. Легкие формы острого панкреатита проявляются отеком тканей ПЖ.
Причины панкреатита
| Хроническое употребление алкоголя | Злоупотребление алкоголем приводит к развитию хронического панкреатита. Под воздействием этанола входящего в состав алкоголя, происходит сокращение (спазм) сфинктера Одди (он регулирует поступление поджелудочного сока в 12-пёрстную кишку), в результате развивается застой поджелудочного сока в собственном протоке железы. Так же алкоголь изменяет состав поджелудочного сока, увеличивая в нём количество белков. В результате чего белки выпадают в осадок, образуя так называемые пробки, в которых откладываются соли кальция (они затвердевают), что приводит к закупорке протоков поджелудочной железы и застою вырабатываемого сока. Застой, как отмечалось выше, приводит к воспалительному процессу; |
| Заболевания желчного пузыря (желчнокаменная болезнь) | Воспаление желчного пузыря может приводить к развитию хронического панкреатита. Из-за анатомии развития протока желчного пузыря и протока поджелудочной железы, соединяющиеся вместе, образуют общий проток, который одним отверстием открывается в кишечник. Если камень вышел из желчного пузыря и застрял в общем протоке, происходит нарушение выведение и желчи и сока поджелудочной железы и развитие в обоих органах воспалительного процесса; |
| Энтерит, язва 12-перстной кишки | Длительное воспаление слизистой 12-перстной кишки вляет на скорость оттока панкреатического сока. Воспаленная слизистая способствует отеку тканей и затруднению оттока панкреатического сока в просвет кишечника. Так же, хронические нарушения моторики кишечника, нарушают выведение сока поджелудочной железы. |
| Язвенная болезнь желудка | Может приводить к хроническому панкреатиту в результате пенетрации (проникновения) язвы в поджелудочную железу и разрушение её ткани; |
| Нарушение режима питания | Употребление жирной пищи, острой, жаренной создает дополнительную нагрузку на поджелудочную железу. В связи с этим ей приходится усиленно вырабатывать необходимые для пищеварения ферменты, которые могут оказывать повреждающее действие и на саму железу. |
| Врождённые аномалии поджелудочной железы | Как правило, эти аномалии связаны с измененем просвета протока поджелудочной железы. Нарушают отток панкреатического сока (сужение или кисты протока, неправильная форма поджелудочной железы и другие); |
| Генетические мутации | Такие заболевания как муковисцидоз, поликистоз приводят к наследственному панкреатиту |
| Венозный застой в поджелудочной железе | Как правило, возникает при сердечной или печёночной недостаточности, приводит к отёку и воспалению её ткани |
| Инфекции, поражающие железистую ткань | Инфекционный паротит, туберкулез. При инфекционном поражении поджелудочной нарушается ее работа, и активация пищеварительных ферментов может наступать уже в самой железе, а не в просвете кишечника, как это должно быть. |
| Прием токсичных лекарственных препаратов | Оказывая токсическое действие на поджелудочную железу, эти препараты способствуют нарушению синтеза ферментов и воспалению самой железы. |
| Выработка организмом аутоантител | Сбой в работе иммунной системы вызывает иммунное поражение поджелудочной железы с развитием аутоиммунного панкреатита. При этом виде панкреатита сама иммунная система борется с клетками поджелудочной и с компонентами панкреатического сока. |
Какие продукты предпочесть при хроническом панкреатите?
| Группа продуктов | Рекомендуемые | Следует ограничить |
| Мясо, рыба, яйца | Запеченное, отварное, тушеное или приготовленное на пару нежирное мясо: телятина, говядина, кролик, индейка, курица (без кожи), рыба; консервированный тунец в собственном соку, без масла, яйца всмятку, яичные белки, паровой омлет. | Жаренное, жирное мясо, мясо курицы с кожей, органы животных (печень и др.), утка, гусь, жареные яйца, бекон, консервированный тунец в масле, хот-доги, салями, колбасы, копченая рыба |
| Молочные продукты | Обезжиренная или с низким содержанием жирности молочная продукция как: молоко, сыры, йогурт, сметана. | Сливочные и сырные соусы, сливки, жареный сыр, молочные продукты с высокой жирностью, молочные коктейли. |
| Альтернативные продукты мясу и молочным изделиям | Миндальное/рисовое молоко и продукты изготовленные из них, соевые продукты, тофу. | Кокосовое молоко, орехи, ореховое масло, пережаренные бобы, жареный тофу. |
| Зерновые, хлебобулочные, крупы, бобовые | Цельнозерновые: хлеб (желательно вчерашний), кус-кус, обезжиренные крекеры, лапша, паста, рис, пшено, перловка, кукуруза, овсянка. | Печенье, круассаны, картофель фри, жаренный картофель или кукуруза, чипсы, жаренный рис, сладкие рулеты, кексы, свежий хлеб, сдобная выпечка. |
| Фрукты | Свежие, замороженные, консервированные фрукты. Желательно употреблять термически обработанные. Без кожуры, мягкие, сладковатые, без грубых семян.. К примеру: Сладкие запеченные яблоки, бананы, голубика. Переносимость фруктов при хроническом панкреатите весьма индивидуальна. | Не употреблять кислые фрукты и их сорта: лимон, вишня, красная смородина и др. Авокадо в ограниченном количестве – большое содержание жиров. Дыня, арбуз небольшие ломтики 1-2 в день. Исключить жареные фрукты. Ограничить виноград особенно с косточкой, крыжовник, сливы, абрикосы. |
| Овощи | Свежие, замороженные и приготовленные. Желательно употреблять термически обработанные. Удалять кожуру и большие семена. Тыква, морковь, свекла, кабачки, картофель. | Жареные овощи, капуста, сырой репчатый лук, болгарский перец, редис, редька, чеснок, шпинат, щавель, дайкон, томаты, огурцы, белокочанная капуста, баклажаны, зеленый горошек, молодая фасоль. |
| Десерт | Яблочный соус, пудинги, шербет, мармелад, небольшое количество шоколада, мёд, варенье. | Пирожные, торты, конфеты, пироги, заварной крем, пончики. |
| Напитки | Компот из сухофруктов, Отвар из фиников, спортивные напитки, некрепкий чай, минеральная вода Боржоми, Ессентуки №17. | Напитки со сливками, газированные напитки, алкоголь, квас. Соки из цитрусовых, винограда. |
| Специи и приправы | Зеленый кардамон, корица, мускатный орех, растительное/сливочное масло в небольших количествах, кленовый сироп, обезжиренный майонез, горчица, соль, сахар (в ограниченном количестве). | Сало, майонез, маслины, заправки для салатов, паста тахини. |
| Ø При низком весе, можно использовать специальные добавки, содержащие особый вид жиров как Триглицериды со средней длиной цепочкой (MTC Oil, middle-chain triglycerides). Для всасывания этих жиров не требуются ферменты поджелудочной железы. Приобрести такие жиры можно в магазинах спортивного питания в виде отдельных смесей или же их можно найти в кокосовом и в косточковом пальмовом масле (Palm Kernel Oil). МТС Oil добавлять в еду, 1-3 чайных ложек на день. Так же такими жирами богаты пищевые добавки как: Peptamen и Vital. |
Синдром диспепсии у больных, страдающих хроническим панкреатитом, включает две основные группы признаков.
Одна из них связана с дискинезией нисходящего отдела 12-перстной кишки, которая протекает по типу дуоденостаза. Для этого вида дискинезий особенно характерны рефлюксные явления: тошнота, отрыжка, изжога. Рвота, как правило, наблюдается в период обострения.
Вторая группа признаков связана с внешнесекреторной недостаточностью железы. Неполноценная секреция ферментов и бикарбонатов приводит к нарушению внутриполостного гидролиза в тонкой кишке, что клинически проявляется поносом. Стул становится многократным (2-6 раз в сутки и более), каловые массы неоформленные, глинистой окраски, с неприятным запахом, содержат кусочки непереваренной пищи. В случае применения диеты и ферментных препаратов понос нередко сменяется запором.
Клинические проявления нарушений внутрисекреторной функции поджелудочной железы относятся к числу относительно поздних симптомов хронического панкреатита. Статистика показывает, что нарушение толерантности к глюкозе возникает примерно в 50% случаев, а явный сахарный диабет наблюдается у 30% таких больных. Как и внешнесекреторные нарушения, развитие сахарного диабета появляется у больных со значительными повреждениями структуры ПЖ.
В поздней стадии хронического панкреатита боль уменьшается, и спустя много лет может даже исчезнуть, но при этом нарастают симптомы, обусловленные внешнесекреторной недостаточностью.
Осложнения хронического панкреатита
Это кровотечения из желудка и кишечника, так как часто панкреатит приводит к эрозиям и язвам в слизистой этих органов. Желтуха наблюдается у 8% больных. Причиной её является сдавление дистального отдела холедоха. Часто формируются камни в протоках, возникает стенозирующий папиллит, также токсический гепатит. Возможно развитие портальной гипертензии и асцит, так как в ряде случаев сдавливается и тромбируется воротная и селезеночные вены. Если хронический панкреатит существует длительно, есть риск развития карциномы ПЖ.
Как не допустить появления болезни и дальнейших обострений после лечения
Основная профилактика панкреатита заключается в отказе от злоупотребления спиртосодержащими и энергетическими напитками, курения
Также, важно вовремя лечить болезни пищеварительной системы, следование правилам ЗОЖ и откорректировать гастрономические привычки. Для этого нужно:
- вовремя обращаться за врачебной помощью — не игнорировать проблемы органов ЖКТ;
- приучить себя к дробному питанию;
- не переедать и употреблять пищу только в теплом виде;
- полностью исключить из своего рациона жирные, жареные и острые блюда, даже в небольшом количестве;
- употреблять меньше молочных продуктов;
- не употреблять алкоголь (в любом количестве, если есть наследственность или уже установленный диагноз), сладкие напитки (независимо от содержания в них газа);
- исключить из питания наваристые бульоны, консервированные продукты, майонез, фруктовые нектары, соления, кофе и шоколад;
- отказаться от продуктов быстрого приготовления, полуфабрикатов, а также продуктов, которые повышают газообразование;
- исключить из своей жизни стрессовые ситуации.
Помните, панкреатит — не приговор, если ответственно относиться к своему здоровью и обращаться за помощью к настоящим специалистам, а не заниматься самолечением по рецептам бабушек.
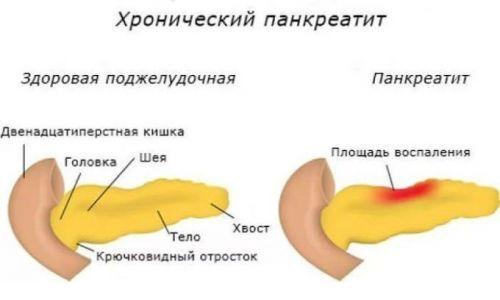
Патогенез заболевания
Воспалительные явления в ПЖ постепенно приводят к дегенеративным изменениям ее структуры, склерозу тканей и облитерации протоковой системы. Этот процесс обычно протекает волнообразно. Обострение сменяется ремиссией, вместо железистой ткани, которая вырабатывает ферменты, появляется соединительная. Постепенно ферментов становится недостаточно, в первую очередь снижается, экзокринная функция ПЖ (выработка ферментов пищеварения), а затем эндокринная функция (снижение выработки инсулина).
Симптомы панкреатической ферментативной недостаточности появляются при поражении нормальной ткани ПЖ на 90%.
Триада симптомов хронического панкреатита
- кальцификация поджелудочной железы;
- сахарный диабет;
- стеаторея характерны для далеко зашедшей стадии заболевания. Стеаторея появляется, когда продукция липазы поджелудочной железой падает ниже 16% ее нормального уровня.
Нарушение обработки и всасывания пищевых веществ при хроническом панкреатите приводит к плохому усвоению белков, жиров и витаминов. В результате могут развиться истощение, астения, нарушения метаболизма костной ткани, свертывающей системы крови.
Что такое панкреатит
Панкреатит — это воспаление поджелудочной железы. Этот орган выделяет в 12-перстную кишку (сразу за желудком) ферменты, помогающие пище перевариваться: например, амилазу (для расщепления углеводов) и липазу (для расщепления жиров). При сильном воспалении поджелудочной железы — остром панкреатите — клетки ее разрушаются и ферменты попадают в кровь. Поэтому при любой сильной боли в животе врачи определяют содержание амилазы в крови.
Острый панкреатит — болезненное и очень опасное заболевание. Симптомы его практически невозможно перетерпеть «на ногах»: это сильнейшая непроходящая боль под ложечкой и под левым ребром, которая часто отдает в спину (возникает так называемая опоясывающая боль). Человек с острым панкреатитом часто даже занимает особенное положение на кровати — лежит на левом боку, чтобы не усиливать боль движениями ребер при дыхании. У большинства людей с острым панкреатитом возникает сильная тошнота и рвота, любой прием пищи усиливает боль: ведь поджелудочная железа при приёме пищи начинает выделять ферменты, а это усиливает кровоток, а значит и боль. У многих людей поднимается температура тела.
Диагностика острого панкреатита — удел не столько гастроэнтерологов, сколько хирургов, поскольку интенсивность боли может быть такой же, как при аппендиците и другой «хирургической» патологии.
Меры профилактики
Чтобы недуг в дальнейшем не напомнил о себе (особенно, если развилась хроническая форма), нужно соблюдать правильный образ жизни. Вам необходимо:
- употреблять спиртосодержащие напитки только по праздникам;
- не переедать и отказаться от жирной и копченой пищи;
- укреплять иммунитет;
- регулярно наблюдаться у доктора с целью диагностики желчнокаменной болезни.
Соблюдение мер профилактики будет препятствовать прогрессу хронического недуга и позволит избежать возможных негативных осложнений.
Первоисточник медцентр «Клиника ABC
Запишитесь на прием по телефону+7 (495) 021-12-26
или заполнив форму online
Администратор свяжется с Вами для подтверждения записи. Конфиденциальность Вашего обращения гарантирована.
Лечение хронического панкреатита
- Заместительная терапия, проводится препаратами содержащие ферменты поджелудочной железы (Мезим, Креон, Панкреатин), с целью коррекции процессов пищеварения (облегчают пищеварение), устранение боли и вздутия. Принимать такие препараты необходимо во время еды. Мезим по 1 таблетке во время еды.
- Антацидные препараты (Фосфалюгель, Алмагель, Грастал), назначаются с целью защиты слизистой 12-пёрстной кишки, от кислого содержимого, которое образуется в результате недостатка бикарбонатов, выделяемые поджелудочной железой. Алмагель по 1 столовой ложки 3 раза в день, за 30 минут до еды.
- Антисекреторные препараты (Фамотидин, Омепразол) назначаются для нейтрализации кислоты. Омепразол по 1 таблетке (20 мг) 2 раза в день.
- Спазмолитики и анальгетики (Нош па, Аспирин) применяются при выраженном болевом синдроме. Нош па по 1 таблетке 3 раза в день.
- Противовоспалительные препараты (Диклофенак) снижают боль, за счет уменьшения воспаления в области поджелудочной железы.
- Уменьшение активной секреции железы, препараты (Октреотид, Сандостатин), используются при обострении хронического панкреатита, при выраженном болевом синдроме, не купирующем спазмолитиками. Сандостатин по 100 мкг 3 раза в день, подкожно.
- Прокинетики (Мотилиум, Церукал) применяются для подавления тошноты о рвоты, в период обострения хронического панкреатита. Мотилиум по 10 мг 3 раза в день, за 30 минут до еды.
Диагностика и лечение хронического панкреатита
КТ органов брюшной полости
Стоимость: 11 500 руб.
Подробнее
Диагноз панкреатита должен быть заподозрен уже на основании клинической картины (жалоб пациента, данных истории заболевания и осмотра).
Для уточнения диагноза применяются лабораторные методы диагностики (анализы крови – клинический, биохимический, в том числе исследование амилазы в крови и моче, анализы кала), органов брюшной полости, и .
Лечением хронического панкреатита занимается врач-гастроэнтеролог
Важной частью терапии является строгое соблюдение диеты с ограничением жирной, высококалорийной пищи, исключение алкоголя, табакокурения, соблюдение режима питания. В зависимости от клинических проявлений назначаются ферментные препараты, спазмолитики, прокинетики, антисекреторные средства, поливитаминные препараты, пре- и пробиотики
Пациент нуждается в наблюдении врачом-гастроэнтерологом, под контролем которого терапия корректируется, оценивается прогноз.