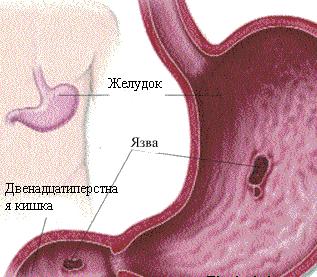
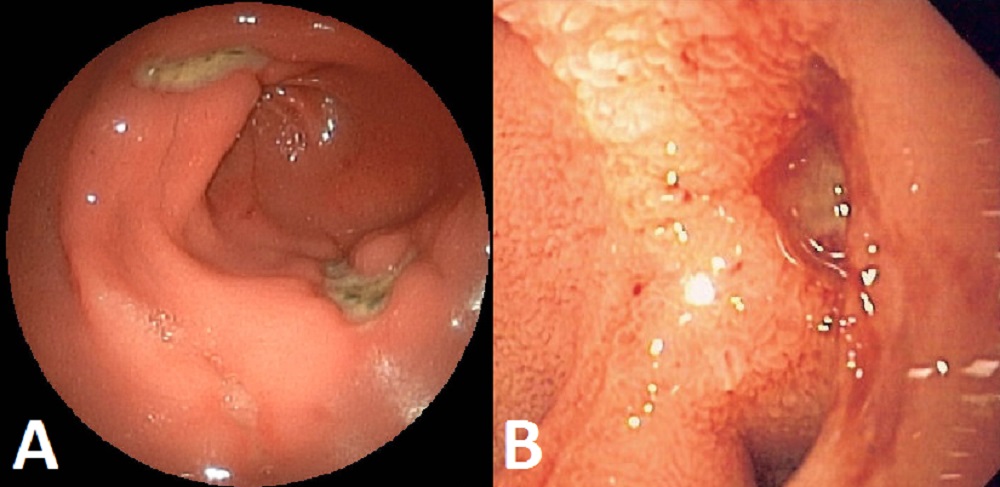
Эндоскопические признаки язвы желудка
Содержание:
- Лечение
- Признаки и симптомы
- Диагностика заболевания
- Методы лечения
- Профилактика
- Причины появления язвы
- Предраковые состояния кожи
- Осложнения язвенной болезни
- Наши врачи
- Диагностика, лечение и профилактика заболевания
- Наши услуги
- 1.Общие сведения
- Диагностика, лечение и профилактика заболевания
- Лечение язвы двенадцатиперстной кишки
- Методы диагностики
- Важно
- Что такое язва желудка?
- Общие сведения
- Причины возникновения язвенной болезни
Лечение
Целью лечения язвенной болезни являются купирование клинических проявлений заболевания, рубцевание язвенных дефектов, уменьшение воспалительных изменений гастродуоденальной слизистой оболочки, эрадикация хеликобактерной инфекции, предупреждение развития осложнений, профилактика рецидивов заболевания.
Обследование и лечение больных осуществляется в амбулаторно-поликлинических условиях – за исключением случаев с часто рецидивирующим или осложненным течением, при больших (свыше 2-х см) и/или глубоких язвенных дефектах.
Кроме того, показателями для госпитализации служат длительно не рубцующиеся язвы (при дуоденальной локализации – свыше 4-х недель, при желудочной – свыше 6-ти недель), необходимость проведения более тщательного комплексного обследования и выбора терапии в случае подозрения на симптоматические или малигнизированные язвенные дефекты.
Больным с обострением язвенной болезни рекомендуется вариант диеты с соблюдением принципа механического, химического и термического щажения. Целесообразен полный отказ от курения.
Фармакотерапия язвенной болезни включает фармпрепараты, угнетающие секреторную функцию: M-холинолитики, H2-блокаторы, ингибиторы протонной помпы в достаточных суточных дозировках.
В случае подтверждения инфицирования Helicobacter pylori назначается эрадикационная терапия, включающая антибактериальные фармпрепараты.
Для устранения расстройства моторики рекомендуются средства, нормализующие двигательную активность, при наличии проявлений повышенной двигательной активности желудка и двенадцатиперстной кишки – миотропные спазмолитики.
С целью защиты воспаленной слизистой оболочки желудка и двенадцатиперстной кишки назначаются препараты, содержащие соли висмута. Устранение нарушений функционального состояния центральной нервной системы достигается применением психотропных фармпрепаратов.
Физиотерапевтическое лечение показано в фазе стихающего обострения, при отсутствии угрозы кровотечения и при достоверном подтверждении доброкачественности патологического процесса.
При продолжительно рубцующихся язвах желудка и двенадцатиперстной кишки посредством эндоскопа осуществляют локальную фармакотерапию язвенного дефекта, возможно применение гелий-неонового лазера.
Хирургические вмешательства проводят в случае неэффективности консервативного лечения, возникновения осложнений язвенной болезни (перфорация, профузное кровотечение, декомпенсированный пилоростеноз, озлокачествление язвы).
Признаки и симптомы
У патологии отсутствуют специфические клинические проявления, но существует ряд симптомов, которые могут свидетельствовать о наличии патологии шейки матки подобного типа:
- контактные кровотечения (кровянистые выделения при спринцевании, половом акте или после него);
- болезненный секс;
- межменструальные кровотечения.
Зачастую патологию шейки матки диагностируют на приеме у гинеколога, при обращении по совсем другому вопросу. В зависимости от сопутствующих болезней, могут присоединяться и другие симптомы. Такие признаки не нужно оставлять без внимания – необходимо быстрее обратиться за квалифицированной помощью. Раннее диагностирование и лечение патологий шейки матки – гарантия женского здоровья на долгие годы!
Диагностика заболевания
В клинике GMS для диагностики фоновых и предраковых заболеваний шейки матки используется широкий спектр лабораторно-инструментальных исследований. Комплексная диагностика заболевания включает:
- Гинекологический осмотр в зеркалах;
- Видеокольпоскопия;
- Цитологический анализ эндоцервикального соскоба;
- Мазок на микрофлору;
- Биопсия с гистологическим анализом;
- ПЦР-диагностика.
Также пациентке может оказаться необходимой консультация гинеколога-эндокринолога или онкогинеколога.
Методы лечения
Терапевтическую тактику гинекологи GMS Hospital подбирают в зависимости от формы и стадии болезни, наличия сопутствующих патологий, возраста пациентки и других факторов. Лечение носит комплексный характер и включает консервативную терапию и хирургическое вмешательство (по показаниям).
При симптомной эрозии шейки матки и простой лейкоплакии применяется следующая тактика– коррекция гормональных нарушений, а в случае отсутствия эффекта – удаление методом лазерной деструкции, криодеструкции или диатермоконизации. Обязателен кольпоскопический, цитологический и бактериологический контроль через 1 мес. после окончания лечения, далее – 1 раз в год.
Хирургическое вмешательство в Центре оперативной гинекологии GMS Hospital выполняется следующими методами:
- диатермокоагуляция – иссечение пораженных тканей высокочастотными электродами.
- криодеструкция – патологический очаг разрушается под низкотемпературным воздействием.
- радиоволновая хирургия (аппарат Сургитрон) – удаление пораженного участка радиоволной, с одновременной коагуляцией сосудов. При проведении операции врач хорошо видит всю область воздействия и проводит прицельное иссечение тканей, без повреждения здоровых участков.
- лазерная коагуляция – современная методика, при которой иссечение поврежденных тканей выполняется бесконтактно, при помощи лазера, который «выпаривает» патологические ткани, одновременно образуя на ранке тонкую защитную пленку, предохраняющую поверхность от инфекции.
Применение современных малоинвазивных хирургических техник, позволяет минимизировать объем вмешательства, не вовлекая здоровые ткани и в несколько раз сократить время реабилитации. Операция проводится под анестезией, занимает в среднем 15-30 минут и не требует пребывания в стационаре.
В Центре оперативной гинекологии GMS Hospital работают одни из лучших специалистов Москвы, имеющие колоссальный опыт в проведении подобных вмешательств.
Хирургическое лечение фоновых и предраковых состояний шейки матки (дисплазия 2-3 степени, лейкоплакия) основывается на полученных при обследовании результатах и других факторах – возраста, общего состояния здоровья, желания сохранить фертильность и т.д.
У вас есть вопросы?
С радостью ответим на любые вопросы
Координатор Татьяна
Профилактика
С целью предотвращения возникновения фоновых и предраковых заболеваний шейки матки, следует:
- вовремя лечить инфекционно-воспалительные болезни половой системы, гормональную и менструальную дисфункцию;
- избегать абортов и травмирующих гинекологических вмешательств;
- использовать контрацептивы, подобранные гинекологом;
- исключить беспорядочные половые контакты;
- соблюдать личную гигиену;
- избегать стрессов, переохлаждения;
- избавиться от вредных привычек.
Развитие рака шейки матки у большинства пациенток происходит закономерно в результате прогрессии дисплазии. Чрезвычайно важным является обеспечить возможность активной профилактики заболеваемости инвазивным раком шейки матки путем своевременной диагностики CIN и своевременного адекватного лечения.
Возьмите за привычку посещать гинеколога дважды в год, чтобы вовремя обнаружить заболевание. Записаться на консультацию можно онлайн или по телефону.
Причины появления язвы
Язвенную болезнь 12п. кишки вызывают те же причины, что и язву желудка. В большинстве случаев эти заболевания протекают совместно и объединяются в общее понятие гастродуоденальной язвы.
Что такое язва двенадцатиперстной кишки?
Язва 12-перстной кишки, или дуоденальная, – это дефект эпителия и подслизистого слоя стенки органа. Наиболее часто поражается проксимальный отдел кишки (расположенный ближе к желудку). Длительно протекающий рецидивирующий процесс, характеризующийся появлением таких дефектов, называют язвенной болезнью двенадцатиперстной кишки.
Дуоденальная язва развивается в 2-6 раз чаще желудочной. Мужчины заболевают чаще женщин, однако после 50 лет количество случаев у обоих полов становится примерно одинаковым.
Почему она появляется?
Язва двенадцатиперстной кишки относится к полиэтиологическим заболеваниям. Для ее развития необходимо действие суммы факторов. Все причины можно условно разделить на основные и второстепенные. Их значимость зависит от пола и возраста.
Причины развития и факторы риска
До 95 % всех случаев язвенной болезни ДПК вызваны бактерией Хеликобактер пилори (Helicobacter pylori). Патогенный микроорганизм вызывает воспаление слизистых оболочек пищеварительного тракта и провоцирует эрозивно-язвенный процесс.
Другая частая причина развития патологии – прием медикаментозных препаратов.
Ульцерогенным (вызывающим язву) действием обладают:
- нестероидные противовоспалительные средства («Аспирин», «Диклофенак», «Ибупрофен» и пр.);
- глюкокортикостероиды («Преднизолон», «Гидрокортизон»);
- симпатолитики («Резерпин», «Рауседан»);
К ведущим этиологическим факторам относят также психологические факторы стресса. Они вызывают функциональное расстройство вегетативной нервной системы. Язвенная болезнь желудка и ДПК относятся к психосоматическим расстройствам.
Факторы риска:
- несбалансированное питание;
- злоупотребление спиртными напитками и курение;
- наличие других хронических заболеваний пищеварительной системы – гастрита, желчнокаменной болезни, панкреатита и пр.
Наиболее часто язвенная болезнь встречается в возрасте 20-40 лет.
Второстепенные причины
Среди второстепенных причин возникновения выделяют наследственную предрасположенность. Такие «семейные» язвы могут прослеживаться в нескольких поколениях рода. Генетические особенности не являются прямой причиной язвы, но создают предпосылки к ее появлению.
Другие второстепенные этиологические факторы:
- нарушения в работе эндокринной системы, обмена веществ;
- гиповитаминоз;
- хронические заболевания других органов и систем с функциональной недостаточностью.
У пациентов моложе 30 лет преобладающей причиной является генетическая предрасположенность. Для людей среднего возраста (30-50 лет) актуальными причинами язвы 12-перстной кишки становятся стрессы, среди предрасполагающих факторов – вредные привычки. После 60 лет преобладают лекарственные язвы.
Кто входит в группу риска?
Выявлены категории людей, более других подверженные заболеванию.
В их число входят:
- Городские жители – заболеваемость у них выше по сравнению с сельским населением из-за особенностей питания и неблагоприятной экологической обстановки.
- Работники, чья деятельность связана с постоянным эмоциональным напряжением, – летчики, машинисты, диспетчеры и пр.
- Люди, вынужденные часто ездить в командировки.
- Люди, постоянно подвергающиеся стрессам.
- Лица, чьи кровные родственники болеют гастродуоденитом или язвенной болезнью.
- Пациенты с сахарным диабетом и другими обменными нарушениями.
В группу риска входят также мужчины в возрасте от 20 до 40 лет.
Как развивается язва
Патогенез язвенной болезни 12-перстной кишки включает нарушение баланса между защитными механизмами и агрессивными факторами, влияющими на слизистую оболочку.
Запускаются патологические механизмы:
- Повышается выработка соляной кислоты и пепсина в желудке.
- Нарушается моторика желудочно-кишечного тракта. В 12-перстную кишку попадает большое количество кислого содержимого.
- Снижается выработка защитной слизи, уменьшается ее вязкость и химический состав.
- Нарушается микроциркуляция стенки кишки – развивается спазм сосудов и ишемия.
- Вырабатываются аутоантитела к эпителиальным клеткам 12-перстной кишки, что вызывает прогрессирование заболевания.
- Нарушается нейроэндокринная регуляция.
Самая частая локализация язвы – луковица двенадцатиперстной кишки. Морфологически дефект отличается округлой формой, имеет размер от 5 мм до 5 см, чаще одиночный. Хронические (каллезные) язвочки имеют приподнятые омозолелые края.
Предраковые состояния кожи
Предрак кожи включает следующие состояния:
- Актинический (солнечный) кератоз развивается в результате длительного воздействия на кожу солнечных лучей, чаще всего у пожилых людей, но иногда встречается и у молодых. На коже появляется шероховатое пятно из ороговевшего эпителия. Если его удалить, то на его месте останется розовое пятно, которое будет кровоточить. Актинический кератоз может трансформироваться в базальноклеточный или плоскоклеточный рак.
- Кожный рог по сути является разновидностью солнечного кератоза. На коже появляется большое наслоение ороговевшей ткани, которое обычно имеет желтоватый или коричневый цвет, коническую форму. Оно может достигать больших размеров и напоминать рог животного.
- Пигментная ксеродерма — тяжелое генетическое заболевание, которое обычно развивается у детей, рожденных от близкородственных браков. Из-за поломки в гене у больного человека нарушается восстановление кожи после воздействия ультрафиолетовых лучей. Из-за этого на коже появляются многочисленные веснушки, пигментные пятна и другие патологические изменения.
- Кератома — доброкачественное новообразование, которое сначала выглядит как желтоватое пятно, затем превращается в бляшку, которая имеет коричневый, черный или темно-серый цвет. На ней образуются беловатые корочки.
- Кератоакантома — доброкачественное новообразование в виде узелка в форме полусферы.
Меланома — злокачественная опухоль из пигментных клеток — может развиваться из пигментных невусов. Наиболее опасны в данном отношении врожденные невусы, которые присутствуют на теле с рождения, а также диспластические невусы, которые имеют большие размеры, неправильную форму, неравномерную окраску
Однако, важно понимать, что намного чаще меланома развивается не из уже существующих родинок, а de novo, на участках кожи, где раньше ничего не было
Осложнения язвенной болезни
Осложнения язвенной болезни, как правило, требуют хирургического вмешательства. К наиболее встречающимся осложнениям язвенной болезни относят:
- Кровотечения. Это опасное осложнение, возникающее на фоне поражения язвой стенок сосудов. Кровь может оставаться в желудке или кишке, а также выявляется в рвотных массах (они похожи на кофейную гущу) и кале (он становится дегтеобразным).
- Прободение язвы. Образование сквозного отверстия в стенке органа с попаданием желудочного содержимого в брюшную полость. Чревато возникновением перитонита.
- Стеноз (сужение) выходного отдела желудка на фоне воспалительных и рубцовых изменений.
- Пенетрация язвы. В случае, если процесс выйдет за пределы стенки больного органа и затронет соседние (например, поджелудочную железу), это может привести к их повреждению (панкреатиту, пранкреонекрозу).
- Перерождение язвы в рак. Более редкое, но возможное осложнение.
Наши врачи
Харламенков Евгений Алексеевич
Врач — гастроэнтеролог
Стаж 8 лет
Записаться на прием
Стасева Ирина Вячеславовна
Врач — терапевт, гастроэнтеролог, кандидат медицинских наук
Стаж 20 лет
Записаться на прием
Подистова Елена Анатольевна
Врач — гастроэнтеролог, врач высшей категории
Стаж 31 год
Записаться на прием
Игнатова Татьяна Михайловна
Врач-гепатолог, гастроэнтеролог, доктор медицинских наук, врач высшей категории
Записаться на прием
Демборинский Олег Иванович
Заведующий консультативно-диагностическим отделением, врач гастроэнтеролог, кандидат медицинских наук, врач высшей категории
Стаж 29 лет
Записаться на прием
Щербенков Игорь Михайлович
Врач — гастроэнтеролог, кандидат медицинских наук
Стаж 22 года
Записаться на прием
Павлова Надежда Михайловна
Врач — гастроэнтеролог, кандидат медицинских наук
Записаться на прием
Диагностика, лечение и профилактика заболевания
Диагностику язвенной болезни проводит гастроэнтеролог с помощью общего осмотра больного и специальных лабораторных исследований, включающих видеоэзофагогастродуоденоскопию, рентген, анализы крови, диагностику инфекции Helicobacter pylori. При необходимости делается биопсия слизистой во время .
При кровотечениях и прободении язвы необходимо срочное хирургическое вмешательство. Бактерия Хеликобактер уничтожается с помощью антибиотиков – проводится так называемая эрадикация микроба с помощью стандартных схем лечения. Прием лекарственных средств также необходим для восстановления слизистой оболочки. Лечение назначается врачом-гастроэнтерологом с учетом клинической картины, данных истории заболевания, проведенного ранее лечения, особенностей конкретного пациента и многих других факторов.
Наши услуги
| Название услуги | Цена в рублях |
|---|---|
| Гастроскопия (видеоэзофагогастродуоденоскопия) | 6 000 |
| Дыхательный ХЕЛИК — тест (уреазная активность H. Pylori) | 1 100 |
| УЗИ органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезенка) | 3 800 |
- Гастрит
- Дискинезия желчевыводящих путей
1.Общие сведения
Язва – длительно не заживающая воспаленно-раневая поверхность на эпидермальной (внешней, кожной) или слизистой оболочке. Следует сразу уточнить, что часто смешиваемые, а то и употребляемые в качестве синонимов понятия «язва» и «эрозия» – это не одно и то же. В отличие от эрозии или поверхностной царапины, язва проникает в глубинные, базовые слои разъедаемой поверхности, что приводит к необратимой утрате того или иного объема ткани, а следовательно, и к потерям в ее функциональности. Заживление язв происходит путем частичного или полного замещения дефекта соединительной тканью («зарубцевавшаяся язва»).
Старинный русский глагол «прободить» означает проделать отверстие, прорвать, пробить, проколоть; такое же значение у латинского слова «перфорировать», которое имеет множество производных как в мире техники, так и в медицине.
Таким образом, прободная (перфоративная) язва – это язва насквозь, язва с нарушением герметичности и образованием «пробоины». Термин «прободная язва» употребляется только в гастроэнтерологии и подразумевает агрессивную язву желудка или двенадцатиперстной кишки, – истончаясь, их стенки могут в конце концов прорваться; в каждом десятом случае излияние содержимого в брюшную полость сопровождается также массивным кровотечением. В целом, перфорация гастродуоденальной язвы является одним из наиболее опасных и тяжелых исходов язвенной болезни, создающих непосредственную угрозу для жизни пациента.
Учитывая распространенность язвенно-воспалительных заболеваний ЖКТ (в одной лишь России ими страдает несколько миллионов человек), не приходится долго говорить об остроте и актуальности проблемы прободной язвы. На сегодняшний день одной из главных задач гастроэнтерологии остается разработка не столько диагностических и экстренно-хирургических протоколов (см.ниже), сколько методов точной оценки типа течения и динамики язвенной болезни, а также достоверного прогнозирования и надежного предотвращения прободных ее вариантов.
Диагностика, лечение и профилактика заболевания
Диагностику язвенной болезни проводит гастроэнтеролог с помощью общего осмотра больного и специальных лабораторных исследований, включающих видеоэзофагогастродуоденоскопию, рентген, анализы крови, диагностику инфекции Helicobacter pylori. При необходимости делается биопсия слизистой во время .
При кровотечениях и прободении язвы необходимо срочное хирургическое вмешательство. Бактерия Хеликобактер уничтожается с помощью антибиотиков – проводится так называемая эрадикация микроба с помощью стандартных схем лечения. Прием лекарственных средств также необходим для восстановления слизистой оболочки. Лечение назначается врачом-гастроэнтерологом с учетом клинической картины, данных истории заболевания, проведенного ранее лечения, особенностей конкретного пациента и многих других факторов.
Лечение язвы двенадцатиперстной кишки
Тактика и выбор схемы лечения зависит от причины патологии, ее выраженности и наличия осложнений. Обязательное условие, без которого нельзя добиться клинического выздоровления при любой форме болезни, – правильное питание и отказ от вредных привычек на всю жизнь.
Неосложненную язву можно лечить амбулаторно. Выраженное обострение или развитие осложнения требуют планового или экстренного помещения в стационар с дальнейшей тактикой лечения по ситуации.
Способы и схема лечения язвы
Основные способы лечения обострения язвы – медикаментозная терапия, назначение диеты. Одновременно используют методы народной медицины (с разрешения врача и под его контролем).
Если этиологическим фактором язвы признана психосоматика или она усугубила течение болезни, пациенту показана психотерапия. Хирургические операции проводят при тяжелых осложнениях. В подострой стадии и в период ремиссии назначается физиотерапия.
Медикаментозное лечение
Терапевтическое лечение язвы 12-перстной кишки направлено на:
- снижение агрессивного действия желудочного сока;
- защиту слизистой оболочки ДПК;
- заживление дефекта;
- устранение патогенной флоры (Н. pylori).
Лекарства, снижающие выработку желудочного сока
Для уменьшения агрессивного воздействия соляной кислоты и пищеварительных ферментов на поврежденную слизистую кишечной стенки используют средства, снижающие секрецию желудочного сока.
Схема лечения язвы 12-перстной кишки включает препараты нескольких групп:
- селективные холинолитики – пирензепин («Гастроцепин»);
- антагонисты Н2-гистаминовых рецепторов – «Циметидин», «Фамотидин», «Ранитидин»;
- ингибиторы протонного насоса – омепразол («Омез»), «Пантопразол», «Лансопразол».
Неселективные холинолитики (атропин, платифиллин) дают серьезные побочные эффекты и вызывают привыкание (зависимость), поэтому в последние годы для лечения язвы не используются.
Средства, повышающие защитные свойства слизистой оболочки 12-перстной кишки
Препараты улучшают защитные свойства слизистой оболочки, обладают цитопротективным действием, повышают регенерацию эпителия. В эту группу входят:
- «Сукралфат»;
- коллоидный субцитрат висмута («Денол»);
- синтетические аналоги простагландинов – «Энпростил», «Сайтотек».
Для достижения стойкого эффекта при хеликобактерной язве препараты висмута, проявляющие антихеликобактерную активность, назначают в комплексе с антибиотиками.
Прочие препараты
Для уменьшения активности соляной кислоты и защиты слизистой оболочки назначают антациды – «Алмагель», «Фосфалюгель», «Гастал», «Маалокс», «Протаб».
С целью нормализации моторики ЖКТ назначают «Метоклопрамид», «Мотилиум». Пациентам с повышенной эмоциональной лабильностью показаны небольшие дозы транквилизаторов («Тазепам», «Феназепам»), атипичные нейролептики («Эглонил»).
Лечение язвы антибиотиками
Назначение комбинации антибиотиков показано при язве ДПК, вызванной бактерией Н.pylori. Для эффективного подавления роста возбудителя их назначают в комплексе с антисекреторными средствами.
Лекарственные средства первой линии включают омепразол, кларитромицин, амоксициллин, препарат висмута. Но у многих больных выявляется резистентность Н.pylori к кларитромицину.
В таких случаях применяется вторая линия, которая включает омепразол, «Де-нол», метронидазол, тетрациклин.
Что делать во время приступа язвенной болезни?
Острый приступ язвенной болезни – повод для незамедлительного обращения к специалисту.
Неотложная доврачебная помощь на догоспитальном этапе включает:
- обеспечение покоя пациенту, лежачее положение;
- прием антацидного препарата;
- прием спазмолитика («Но-шпа», папаверин), инъекционную форму которого можно уколоть внутримышечно или выпить таблетку.
Питание должно быть щадящим – протертые каши и супы, кисели. Пользоваться теплой грелкой, как обезболивающим средством, не нужно. Если приступ вызвала язва, осложненная кровотечением или перфорацией, тепло только ухудшит ситуацию.
Методы диагностики
Диагностика предопухолевых состояний зависит от того, в каком органе они находятся. Их можно выявить с помощью скрининговых исследований — тех же, которые применяются для диагностики рака на ранних стадиях:
- Каждой женщине с началом половой жизни нужно регулярно посещать гинеколога, периодически сдавать мазки с шейки матки на цитологию, анализы на вирус папилломы человека. Рак шейки матки, вызванный инфекцией ВПЧ, можно предотвратить, если сделать прививку против этой инфекции. Но если заражение уже произошло, то избавиться от вирусов не удастся — они останутся в организме на всю жизнь.
- Полипы и другие патологические изменения в толстой кишке обнаруживают во время эндоскопического исследования — колоноскопии. Эту процедуру рекомендуется пройти всем людям по достижении 50-летнего возраста.
- Предраковые изменения в пищеводе, желудке и двенадцатиперстной кишке также обнаруживают с помощью эндоскопии. Однако, гастроскопия не применяется для массового скрининга в России и западных странах. В профилактических целях ее стоит пройти людям, у которых есть факторы риска, родственники с диагностированным онкозаболеванием, а также хотя бы раз в старшем возрасте, когда повышаются риски.
- Чтобы своевременно обнаружить рак кожи, нужно периодически осматривать всю поверхность своего тела. Также стоит периодически посещать врача-дерматолога и проходить дерматоскопию.
Важно
-
Не следует забывать, что язва желудка сказывается на функционировании всего организма, и поэтому лучше предупредить это заболевание, нежели потом приспосабливаться к нему всю жизнь, облегчая муки медикаментами.
-
Предупредить приступы можно путем соблюдения диеты и правильного режима питания, отказа от алкоголя и сигарет. Посещать врача следует не менее 1 раза в год. В профилактических целях пациентам прописывается прием противоязвенных лекарственных средств курсами, весной и летом. Именно в это время болезнь дает о себе знать наиболее ярким проявлением симптоматики.
-
Необходимо также помнить пациентам, страдающим язвенной болезнью, о ежегодном эндоскопическом контроле, который необходимо проходить даже при отсутствии болей после заживления язвы. Необходимость такого контроля связана с высокой вероятностью озлокачествления именно желудочных язв.
Что такое язва желудка?
При этом хроническом заболевании на слизистых органов пищеварения образуются язвенные дефекты. Они могут появляться не только на стенках желудка. Например, язвы образуются даже чаще на слизистой оболочке двенадцатиперстной кишки. По симптомам, причинам появления, подходам к лечению язва желудка и язва двенадцатиперстной кишки схожи, поэтому часто о них говорят как об одном и том же заболевании — язвенной болезни.
Язвенная болезнь возникает, если в пищеварительной системе нарушается баланс между защитой слизистой и действием агрессивных факторов. «Агрессоры» — это пепсин и соляная кислота. Они выделяются для переваривания пищи. В норме слизистая оболочка защищена от их действия барьером из защитной слизи и щелочей. Даже если клетки разрушаются, быстро происходит их восстановление. Это защищает слизистые от повреждения. Если действие агрессивного фактора усиливается (кислота и пепсин вырабатываются в избытке), баланс нарушается, и поверхность слизистой повреждается — со временем образуется язва.
Риск заболеть язвенной болезнью повышается при наличии следующих факторов:
- инфекционное поражение. Возникновение язвы желудка связывают заражением бактериями Helibacter Pylori. Они выделяют цитотоксины и ряд ферментов с агрессивным действием, из-за чего травмируется защитный барьер слизистой. Хеликобактерную инфекцию выявляют более чем в 30% наблюдений язвенной болезни;
- постоянный приём нестероидных противовоспалительных, некоторых обезболивающих, гормональных препаратов;
- влияние стресса, депрессии или нервного истощения;
- неправильное питание. Риск увеличивается при нерегулярном приёме пищи, частом употреблении продуктов с высокой кислотностью, жареных, острых, жирных блюд, для переваривания которых в желудке выделяется больше кислоты;
- наследственность. У 20% пациентов с язвенной болезнью в семье уже были случаи этого же заболевания;
- курение.
К другим факторам относят действие вирусных инфекций, появление злокачественных новообразований, связанные с лучевой и химиотерапией побочные эффекты, а также состояния, которые провоцируют избыточную выработку соляной кислоты и пепсина.
Общие сведения
Язвенная болезнь желудка (ЯБЖ) – циклично рецидивирующая хроническая болезнь, характерным признаком которой служит изъязвление стенки желудка. ЯБЖ является наиболее распространенной патологией желудочно-кишечного тракта: по разным данным, в мире этим недугом страдают от 5 до 15% населения, причем среди жителей городов патология встречается в пять раз чаще. Многие специалисты в области гастроэнтерологии объединяют понятия язвенной болезни желудка и двенадцатиперстной кишки, что является не совсем корректным – изъязвления в 12-перстной кишке диагностируют в 10-15 раз чаще, чем язвы в желудке. Тем не менее, ЯБЖ требует тщательного изучения и разработки современных методов диагностики и лечения, так как это заболевание может приводить к развитию летальных осложнений.
Около 80% случаев первичного выявления язвы желудка приходится на трудоспособный возраст (до 40 лет). У детей и подростков язвенную болезнь желудка диагностируют крайне редко. Среди взрослого населения отмечается преобладание мужчин (женщины болеют ЯБЖ в 3-10 раз реже); но в пожилом возрасте половые различия заболеваемости сглаживаются. У женщин заболевание протекает легче, в большинстве случаев бессимптомно, редко осложняется кровотечениями и прободением.
Язвенная болезнь желудка занимает второе место среди причин инвалидизации населения (после сердечно-сосудистой патологии). Несмотря на длительный период изучения данной нозологии (более столетия), до сих пор не найдены терапевтические методы воздействия, способные остановить прогрессирование болезни и полностью излечить пациента. Заболеваемость ЯБЖ во всем мире непрерывно растет, требуя внимания терапевтов, гастроэнтерологов, хирургов.
Причины возникновения язвенной болезни
Одной из основных причин развития язвенной болезни на данный момент считают инфекцию, вызываемую микроорганизмом Helicobacter pylori (H.pylori) . Однако следует отметить, что H.pylori инфекцией инфицировано приблизительно более половины населения земного шара и у многих людей данная инфекция протекает бессимптомно, у части инфицированных развивается хронический гастрит, атрофический гастрит, рак желудка. Воздействие Helicobacter pylori на слизистую оболочку желудка может зависеть от состояния иммунной системы макроорганизма, развитие язвенной болезни зависит от наличия сопутствующих факторов.
Факторы, способствующие развитию язвенной болезни (факторы риска)
- Нервно-психический фактор (стрессы).
- Курение (также курение ухудшает заживление язв и повышает вероятность их повторного развития — рецидивов, степень риска при курении табака зависит от количества выкуриваемых в день сигарет).
- Наследственность.
- Нарушение режима и характера питания.
- Злоупотребление алкоголем.
Для возникновения язвенной болезни, как правило, необходимо не изолированное действие одного из перечисленных факторов, а их комбинация. С современной точки зрения развитие язвенной болезни представляется как результат нарушения равновесия между факторами «агрессии» и факторами «защиты» слизистой оболочки желудка и двенадцатиперстной кишки. Факторы агрессии (кислота, желудочно-дуоденальная дискинезия, Helicobacter pylori и др.) преобладают над защитными (мукопротеины и бикарбонаты слизи, механизмы регуляции выработки желудочного сока и др.).