Диета при гастрите и язве желудка: рекомендации
Содержание:
Причины изжоги
1. Грыжа пищеводного отверстия диафрагмы
О.А. Молодкина: «Самой распространенной жалобой при грыже пищеводного отверстия диафрагмы является изжога. Она появляется ночью, после еды или физической нагрузки».
2. Хронический гастрит с повышенной секрецией
О.А. Молодкина: «Провоцирует избыточную секрецию кислоты употребление жирной, жареной и острой пищи, маринадов, холодных блюд, редкие, а также обильные приемы пищи. Изжога в таком случае сочетается с болями в верхней части живота сразу после еды».
5. Болезнь оперированного желудка
Она бывает у людей, которым удалили часть желудка и двенадцатиперстной кишки, например, при язве или опухоли. При этом к изжоге приводит пищеварительный сок, содержащий ферменты поджелудочной и желчь, который попадает в пищевод.
6. Лекарства
Важно! О.А. Молодкина:«К изжоге могут привести нитраты, спазмолитики, седативные, снотворные препараты, транквилизаторы»
7. Некоторые продукты
О.А. Молодкина: «Изжога может возникать и у здоровых людей после сильного переедания, употребления сладостей, черного хлеба, свежей выпечки, острой и жирной пищи, кисломолочных продуктов, алкоголя, шоколада, черного чая, кофе, кислых яблок или слив, лимонов, помидоров, томатных соусов».
Причины появления язвы
Язвенную болезнь 12п. кишки вызывают те же причины, что и язву желудка. В большинстве случаев эти заболевания протекают совместно и объединяются в общее понятие гастродуоденальной язвы.
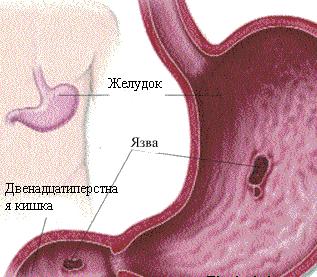
Что такое язва двенадцатиперстной кишки?
Язва 12-перстной кишки, или дуоденальная, – это дефект эпителия и подслизистого слоя стенки органа. Наиболее часто поражается проксимальный отдел кишки (расположенный ближе к желудку). Длительно протекающий рецидивирующий процесс, характеризующийся появлением таких дефектов, называют язвенной болезнью двенадцатиперстной кишки.
Дуоденальная язва развивается в 2-6 раз чаще желудочной. Мужчины заболевают чаще женщин, однако после 50 лет количество случаев у обоих полов становится примерно одинаковым.
Почему она появляется?
Язва двенадцатиперстной кишки относится к полиэтиологическим заболеваниям. Для ее развития необходимо действие суммы факторов. Все причины можно условно разделить на основные и второстепенные. Их значимость зависит от пола и возраста.
Причины развития и факторы риска
До 95 % всех случаев язвенной болезни ДПК вызваны бактерией Хеликобактер пилори (Helicobacter pylori). Патогенный микроорганизм вызывает воспаление слизистых оболочек пищеварительного тракта и провоцирует эрозивно-язвенный процесс.
Другая частая причина развития патологии – прием медикаментозных препаратов.
Ульцерогенным (вызывающим язву) действием обладают:
- нестероидные противовоспалительные средства («Аспирин», «Диклофенак», «Ибупрофен» и пр.);
- глюкокортикостероиды («Преднизолон», «Гидрокортизон»);
- симпатолитики («Резерпин», «Рауседан»);
К ведущим этиологическим факторам относят также психологические факторы стресса. Они вызывают функциональное расстройство вегетативной нервной системы. Язвенная болезнь желудка и ДПК относятся к психосоматическим расстройствам.
Факторы риска:
- несбалансированное питание;
- злоупотребление спиртными напитками и курение;
- наличие других хронических заболеваний пищеварительной системы – гастрита, желчнокаменной болезни, панкреатита и пр.
Наиболее часто язвенная болезнь встречается в возрасте 20-40 лет.
Второстепенные причины
Среди второстепенных причин возникновения выделяют наследственную предрасположенность. Такие «семейные» язвы могут прослеживаться в нескольких поколениях рода. Генетические особенности не являются прямой причиной язвы, но создают предпосылки к ее появлению.
Другие второстепенные этиологические факторы:
- нарушения в работе эндокринной системы, обмена веществ;
- гиповитаминоз;
- хронические заболевания других органов и систем с функциональной недостаточностью.
У пациентов моложе 30 лет преобладающей причиной является генетическая предрасположенность. Для людей среднего возраста (30-50 лет) актуальными причинами язвы 12-перстной кишки становятся стрессы, среди предрасполагающих факторов – вредные привычки. После 60 лет преобладают лекарственные язвы.
Кто входит в группу риска?
Выявлены категории людей, более других подверженные заболеванию.
В их число входят:
- Городские жители – заболеваемость у них выше по сравнению с сельским населением из-за особенностей питания и неблагоприятной экологической обстановки.
- Работники, чья деятельность связана с постоянным эмоциональным напряжением, – летчики, машинисты, диспетчеры и пр.
- Люди, вынужденные часто ездить в командировки.
- Люди, постоянно подвергающиеся стрессам.
- Лица, чьи кровные родственники болеют гастродуоденитом или язвенной болезнью.
- Пациенты с сахарным диабетом и другими обменными нарушениями.
В группу риска входят также мужчины в возрасте от 20 до 40 лет.
Как развивается язва
Патогенез язвенной болезни 12-перстной кишки включает нарушение баланса между защитными механизмами и агрессивными факторами, влияющими на слизистую оболочку.
Запускаются патологические механизмы:
- Повышается выработка соляной кислоты и пепсина в желудке.
- Нарушается моторика желудочно-кишечного тракта. В 12-перстную кишку попадает большое количество кислого содержимого.
- Снижается выработка защитной слизи, уменьшается ее вязкость и химический состав.
- Нарушается микроциркуляция стенки кишки – развивается спазм сосудов и ишемия.
- Вырабатываются аутоантитела к эпителиальным клеткам 12-перстной кишки, что вызывает прогрессирование заболевания.
- Нарушается нейроэндокринная регуляция.
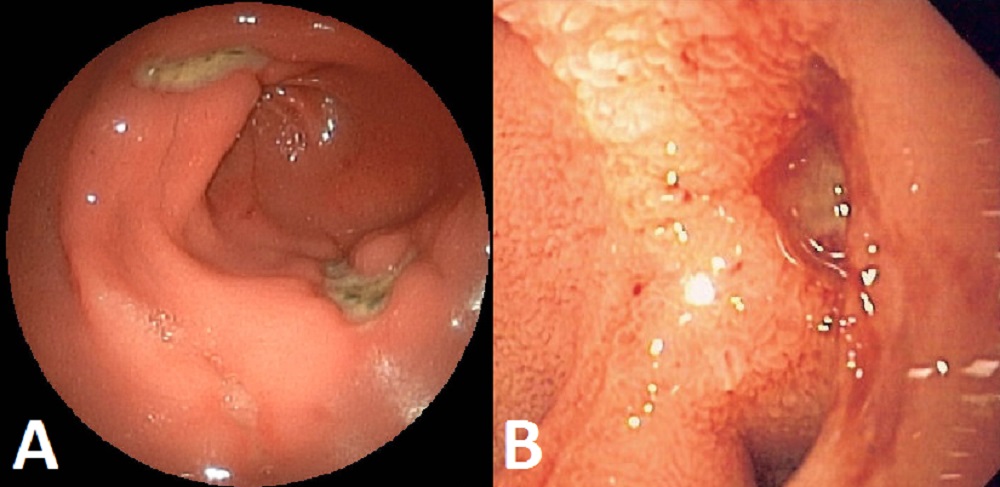
Самая частая локализация язвы – луковица двенадцатиперстной кишки. Морфологически дефект отличается округлой формой, имеет размер от 5 мм до 5 см, чаще одиночный. Хронические (каллезные) язвочки имеют приподнятые омозолелые края.
Диеты при язве
Для эффективной терапии язвенной патологии – восстановления сбоя функции пищеварительного процесса и регенерации тканей желудка пациентам назначают диету № 1а (в период обострения на 10 – 20 суток в зависимости от состояния больного), затем переходят на более расширенную версию № 1 или 5 (на стадии ремиссии), по усмотрению лечащего врача. В любом случае для улучшения состояния здоровья предписанный режим питания нужно строго соблюдать, без внесения самостоятельных коррективов.
Диета № 1
Назначается пациентам на этапе затихающего обострения, восстановления слизистой оболочки.
Длительность диеты № 1 варьируется от 3 до 5 месяцев, а калорийность дневного рациона доходит до 3000 калорий. Данный способ питания предполагает употребление отварных или паровых блюд, перетертых в однородную массу. В таком виде продукты не оказывают механическое воздействие на стенки желудка, быстро перевариваются, не нагружая пищеварительный тракт. Соотношение Б (белки) : Ж (жиры) : У (углеводы) суточного меню должно соответствовать 5 : 1 : 1, а периодичность приема пищи происходить каждые – 2 – 3 часа.
Меню диеты состоит из следующих продуктов: нежирного вареного мяса, вчерашней выпечки, белков яиц, пресного бисквита, молочного супа, протертых крупяных каш, пудинга, овощного пюре, мелкой вермишели, некислого творога, сметаны, молока. На десерт разрешается кушать приваренные или запеченные сладкие фрукты (клубнику, груши, яблоки).
Диета № 1а
Это строгий подвид диеты № 1. Для успокоения раздраженной слизистой желудка из рациона больного исключаются продукты, усиливающие продуцирование желудочного сока. При использовании диеты № 1а пищу принимают дробно до 8 раз в сутки маленькими порциями. Соотношение Б : Ж : У равняется 0,8 : 0,8 : 2, а энергетическая ценность рациона не должна превышать 2000 калорий в день.
Под запретом употребление овощных блюд, хлеба. Основу диету составляют слизистые супы и каши (из риса, манки, овсянки), молоко, сливочное масло (умеренно), нежирная рыба и мясо, яйца всмятку. В рационе можно использовать ягодное желе, фруктовые суфле, мед, кисель.
Перед подачей блюда протираются через сито, во избежание травмирования стенок желудка.
Диета № 5
Разработана для полноценного питания больного после снятия симптомов обострения, на этапе выздоровления. Диета № 5 создает благоприятные условия для нормализации работы пищеварительного тракта, подразумевает употребление сбалансированной пищи. Исключение: жареные блюда, жиры (тугоплавкие), продукты, богатые эфирными веществами (имбирь, чеснок, лук), холестерин образующие компоненты питания, грибы, редис, щавель. По-прежнему предпочтительный способ обработки: варка, запекание в духовке, приготовление на пару.
В рацион можно вводить сладкие овощи и фрукты, подсушенный хлеб, галетное печенье, творожные ватрушки, супы из капусты, язык, заливное, не острый твердый сыр.
При язвенном заболевании приветствуется употребление травяных отваров на основе липового цвета, тысячелистника, зверобоя, ромашки, подорожника, фенхеля, алтея, солодки.
Для обволакивания желудка и снижения агрессивного воздействия желудочного сока на воспаленные стенки, рекомендуется ежедневно за 30 минут до приема пищи принимать кисель из семян льна по 100 миллилитров.
Профилактика изжоги
Чтобы изжога Вас не беспокоила, соблюдайте некоторые правила.
Измените образ жизни:
- после еды не наклоняйтесь;
- не ложитесь сразу после приема пищи (подождать нужно 1,5-2 часа);
- спите на двух подушках;
- не носите тесную одежду, тугие пояса, бандажи или корсеты;
- не поднимайте тяжелое;
- откажитесь от сигарет;
- задумайтесь о похудении при лишнем весе.
Измените режим питания:
- не переедайте;
- не ешьте очень горячую или слишком холодную пищу;
- не наедайтесь на ночь (ужин должен быть за 3 часа до сна);
- старайтесь не есть жирное, жареное, маринованное, острое, а также цитрусовые, лук, чеснок, кислые фрукты и шоколад;
- попробуйте не пить алкоголь, кофе, крепкий чай, кислые соки и морсы.
Язва – что это такое?
Это хроническое заболевание, сопровождающееся образованием дефектов (язв и эрозий) на слизистой оболочке желудка и 12перстной кишки. В 70% случаев патология развивается у мужчин в возрастном периоде от 20 до 40 лет и сопровождается частыми рецидивами, особенно весной и осенью.
В результате воздействия избытка соляной кислоты и ферментов оболочка желудка повреждается, возникает язва.
Согласно статистическим данным, от болезни страдает 14 % населения земного шара.
Главная причина возникновения заболевания – нарушение баланса между агрессивными факторами и защитными механизмами желудка.
К факторам, увеличивающих риск развития язвы, относят курение, неправильное питание, частые стрессовые ситуации, злоупотребление спиртными, газированными и кофеин содержащими напитками, прием противовоспалительных средств на постоянной основе (по типу ибупрофена), заражение хеликобактером, употребление горячих или холодных блюд, повреждающих ЖКТ.
Перенапряжение нервной системы сопровождается спазмами кровеносных сосудов и мышц в пищеварительном тракте, что приводит к нарушению кровообращения в слизистой желудка, снижению ее сопротивляемости к агрессивному воздействию желудочного сока.
Прогноз язвенной болезни зависит от локализации процесса, возраста и, пола пациента, наличия осложнений, особенностей клинического течения патологии, бытовых, профессиональных факторов. В запущенных тяжелых стадиях возможно развитие осложнений, требующих хирургического вмешательства.
Принципы диеты
Какими постулатами руководствоваться при составлении диетического рациона?
- Сбалансированность. Ежедневное меню больного должно быть разнообразным, а его суммарная энергетическая ценность составлять не менее 3000 калорий.
- Минимальный размер порций. Во избежание перегрузки поврежденного органа разовый прием пищи должен не превышать 150 грамм (умещаться в ладонях).
- Отказ от продуктов питания, которые усиливают газообразование.
- Дробность. Перерывы между трапезами варьируются в диапазоне 2 – 3 часа.
- Сведение к минимуму потребление соли.
- Запрет на жареные, острые, жирные, копченые изделия, маринады.
- Увеличение количества выпиваемой воды до 2 литров в сутки, при условии отсутствия болезней мочевыделительной системы, щитовидной железы.
- Запрет на холодную, горячую еду. Блюда, с температурой до или свыше 30 градусов замедляют восстановление эпителиальной ткани желудка, угнетают функцию выделения ферментов.
- Приоритет щадящей пище, которая не раздражает и без того воспаленные стенки желудка. Допустимые вариации термической обработке блюд: готовка на пару, тушение, варка, бланширование.
- Отказ от продуктов, стимулирующих продуцирование желудочного сока.
- Принцип зигзагообразного питания. Суть метода заключается в тренировке ЖКТ. Он подразумевает, что на короткий временной промежуток больному разрешается употреблять продукты из запрещенного списка (в разумных рамках), после чего снова следовать диетическому меню. Данный принцип практикуется только на этапе восстановления.
- Учет времени переваривания еды. Жидкость в организме задерживается в желудке 0,5 – 1,5 часа. Отварные овощи, хлебобулочные изделия, каши перевариваются до 3 часов. А бобовые, мясо и рыба нагружают пищеварительный тракт на 5 часов. При этом, фрукты, съеденные в основной прием пищи, совместно с другими продуктами питания затормаживают усвоение последних, что ведет к гниению пищи. В связи с этим их рекомендуется употреблять исключительно в перерывах между трапезами.
- Принцип индивидуальности. Составляя рацион учитывайте особенности течения заболевания и организма. При наличии индивидуальной непереносимости на разрешенный продукт его исключают из рациона.
Для улучшения состояния больного диету нужно соблюдать не менее 1 года после обострения патологии. Только в данном случае возможно стойкое заживление дефектов слизистой желудка и профилактика повторных случаев обострения недуга.
Почему возникает язвенная болезнь
1. Заражение бактерией Helicobacter pylori (H. pylori)
С H. pylori сосуществует примерно половина населения Земли. Подхватить бактерию очень просто, ведь инфекция передается не только через воду, еду и столовые приборы, но даже через невинные поцелуи — так что большинство людей заражаются еще в детстве.
Попадая в желудок, бактерия начинает вырабатывать вещества, которые повреждают слизистую. В ответ на вторжение клетки организма человека могут запустить иммунный ответ. Если это происходит, начинается воспаление. Это может привести к расстройству желудка, гастриту, язвенной болезни и даже увеличить вероятность развития рака желудка.
При этом у большинства людей, заразившихся H. pylori, проблем не возникает — за тысячелетия эволюции организм человека приспособился нейтрализовывать вред, который бактерия может причинить слизистым. Механизм сдерживания дает сбой только у некоторых людей, причем точные причины, из-за которых бактерия выходит из-под контроля, пока неизвестны.
По статистике, язвенной болезнью заболевает около 1% носителей H. pylori — это в 6–10 раз выше, чем у незараженных людей. А если учесть, что бактерия живёт примерно у половины населения земного шара, получается, что шанс заполучить язвенную болезнь из-за бактерий есть у каждого двухсотого человека в мире.
2. Нестероидные противовоспалительные средства (НПВС)
Популярные обезболивающие продаются без рецепта: аспирин, ибупрофен и напроксен. НПВС блокируют работу двух ферментов — циклооксигеназ (ЦОГ 1 и ЦОГ 2). Оба фермента отвечают за синтез химических веществ — простагландинов, которые принимают участие в воспалительной реакции. Однако помимо «воспалительных» простагландинов ЦОГ 1 создает еще и «защитные» простагландины, которые помогают поддерживать целостность слизистой оболочки желудка. А поскольку обезболивающие блокируют и ЦОГ 1, и ЦОГ 2, НПВС одновременно лечат воспаление и калечат слизистую желудка.
Необходимость принимать НПВС длительно или на постоянной основе возникает, например у людей с больной спиной или суставами, при артритах, заболеваниях сердца или после инфарктов. В таком случае необходимо защищать желудок, принимая дополнительные лекарства (предварительно проконсультируйтесь с врачом). Кроме того, не следует забывать и про хеликобактер, потому что вместе с НПВС она повреждает желудок сильнее.
Главная подлость таких препаратов заключается в том, что они немного обезболивают желудок, и язва в нем может не давать никаких симптомов. Но позже риск получить опасное осложнение — кровотечение — повышается.
Тем, кто не имеет серьезных проблем со здоровьем, требующих постоянного приема обезболивающих и противовоспалительных, нужно помнить о жаропонижающих — они относятся к той же группе лекарств. Проблема в желудке может возникнуть, если вы в течение длительнго времени сбиваете температуру при помощи таблеток.
Как правило, обезболивающие провоцируют язву (желудка или кишки) у тех людей, которые вынуждены принимать их каждый день. Кроме того, в группу риска попадают люди:
- старше 70 лет,
- принимающие несколько безрецептурных обезболивающих одновременно,
- с одним или несколькими хроническими заболеваниями — например с диабетом и сердечно-сосудистыми болезнями, и те, кто раньше страдал язвенной болезнью,
- курящие и употребляющие алкоголь.
Есть и еще одна причина развития язвенной болезни — синдром Золлингера-Эллисона, при котором на стенке двенадцатиперстной кишки образуется множество крохотных опухолей — гастрином, выделяющих большое количество кислот, постепенно растворяющих стенку кишки. К счастью, болезнь очень редкая — встречается у одного человека на миллион. Ситается, что риск развития заболевания связан с генетической предрасположенностью.
Причиной развития язвенной болезни могут также стать тревожность и депрессия. Последние исследования свидетельствуют, что чем больше стаж или длительность депрессии, тем выше вероятность появления язвы.
Симптомы и проявления
-
Боль в животе
-
Запор
-
Отрыжка
-
Рвота
-
Тошнота
-
Утомляемость
Симптомы и проявления язвы у взрослых протекают со сменой фаз обострений и ремиссий. На ранних стадиях болезнь может не иметь симптомов. Иногда беспокоит дискомфорт и тяжесть в животе после еды.
Постепенно клинические признаки нарастают, появляются жалобы на:
- Интенсивные ноющие или режущие боли в верхней части живота. Возникают натощак («голодные» боли) и проходят после еды.
- Ощущение тяжести и распирание в животе.
- Отрыжку, горький привкус во рту.
- Тошноту и рвоту, чаще по утрам.
- Запоры.
- Повышенную утомляемость и снижение веса (если пациент отказывается от еды из-за боязни, что будет болеть живот).
Стихание симптомов отмечается после еды, при приеме антацидных или спазмолитических средств.
Стадии развития и характерные признаки
Течение язвы 12-перстной кишки включает несколько стадий. Каждая из них имеет характерные признаки:
- Предъязвенное состояние – хронические гастродуодениты, функциональные расстройства тонкого кишечника. Симптомы язвы 12-перстной кишки в этот период не слишком выражены – пациент может ощущать тяжесть в животе, дискомфорт после еды, тошноту. При обследовании выявляется воспаление слизистой ДПК, одиночные или множественные эрозии.
- Острая стадия – характеризуется выраженной клинической симптоматикой. Для язвы бульбарного отдела характерны частые приступообразные боли в верхнем правом квадранте живота. Иногда они иррадиируют в спину, под правую лопатку. Возникают через 3-4 часа после еды. Сопровождаются тошнотой и отрыжкой. Аппетит у пациентов обычно сохранен. Постбульбарные язвы отличаются более упорным длительным течением, боль при них купируется через 20-30 минут после еды.
- Рубцевание – состоит из 2 стадий. Вначале на месте язвы образуется очаг гиперплазированного эпителия с большим количеством желудочных желез и капилляров (стадия красного рубца). В дальнейшем количество сосудов уменьшается, рубец бледнеет (период белого рубца). Эта стадия при дуоденальной язве занимает до 3 недель.
- Ремиссия – полное или частичное исчезновение симптомов, улучшение самочувствия.
У части больных дуоденальная язва начинается остро, без скрытого периода. У детей в 15% случаев болезнь протекает бессимптомно. Для детского и юношеского возраста более характерна атипичная симптоматика – боли неритмичные, ноющие, разной локализации.
Частота обострений и виды язв в 12-перстной кишке
Без правильного и своевременного лечения ежегодные рецидивы бывают у 75% пациентов. Регулярная поддерживающая терапия позволяет снизить частоту обострений до 75%. Ухудшения бывают весной и осенью и длятся 6-8 недель.
По тяжести различают:
- легкую степень язвенной болезни – с обострениями 1 раз в 2-3 года;
- средней степени – обострения 1 раз в год;
- тяжелое течение – рецидивы 2 раза в год и больше.
Спровоцировать обострение может значительная физическая нагрузка, сильный стресс, погрешности в питании, злоупотребление алкоголем, острые инфекции пищеварительного тракта, прием некоторых лекарств.
Классификация и виды язвы 12-перстной кишки
В международной классификации МКБ 10 язва 12п. кишки кодируется как К 26 и включает 9 уточняющих подразделов.
Существует также несколько клинических классификаций:
- По локализации поражения дуоденальные язвы бывают:
- бульбарные (возникшие в луковице 12-перстной кишки) и постбульбарные;
- задней и передней стенки;
- комбинированные (антрального отдела желудка и луковицы ДПК).
- По количеству дефектов – одиночные и множественные.
- По диаметру – малые, средние, большие и гигантские.
- По клиническому течению:
- типичные и атипичные (безболевые, бессимптомные);
- острые и хронические;
- осложненные или неосложненные.
В особую группу выделяют вторичные или симптоматические язвы, возникающие на фоне других болезней или состояний.
Они бывают:
- Стрессовые:
- Язвы Курлинга – при обширных ожогах.
- Язвы Кушинга – при травмах головного мозга, нейрохирургических операциях и пр.
- Язвы при инфарктах, тяжелых ранениях, сильных стрессах.
- Лекарственные – вызванные приемом салицилатов, кортикостероидов и других препаратов.
- Эндокринные – при гиперпаратиреозе, синдроме Золлингера-Эллисона.
- Возникшие на фоне других хронических заболеваний – гепатогенные, панкреатогенные, при почечной недостаточности, сахарном диабете и пр.
Нередко встречаются сочетанные язвы желудка и двенадцатиперстной кишки.
Правила питания при гастрите и язве
В питании людей, страдающих проблемами желудка, важно следовать нескольким правилам употребления и приготовления пищи.
- есть больше жидкой и меньше твёрдой пищи;
- овощи и фрукты протирать через сито или измельчать в пюре в блендере;
- избегать острого, жирного, жареного, копчёного, но употреблять варёное, печёное и приготовленное на пару;
- не нагружать желудок высококалорийной сладкой выпечкой и сложными десертами;
- контролировать суточный рацион: его норма – 2800-3000 ккал;
- употреблять не горячую и не холодную пищу, а тёплую, на уровне чуть выше комнатной температуры;
- питаться равномерно 5-6 раз в день;
- принимать травяные отвары и настои, благоприятно влияющие на состояние желудка;
- полностью отказаться от алкоголя.
Правильное питание и выбор продуктов при язве и гастрите – важная составляющая хорошего самочувствия.
-
О центре
-
Публикации
- Правила питания при гастрите и язве желудка
Диета №4в: что можно и чего нельзя
Диета №4в не такая строгая как диета №4. Считается, что человек уже перенёс заболевание и готов вернуться к нормальной жизни, но должен делать это постепенно, чтобы не допустить дополнительного стресса для организма. Можно употреблять в пищу разные группы продуктов, но придерживаться ограничений.
Можно есть сухие бисквиты и печенье, вчерашний хлеб, но избегать сдобной и сладкой выпечки и пирожков. Можно употреблять супы на овощном бульоне, нежирное мясо и рыбу, запечённые, отваренные или приготовленные на пару, при этом нужно отказаться от колбасных изделий и всего жареного. То же самое относится и к блюдам из яиц: в рационе могут присутствовать паровые омлеты и белковые блюда, но не должно быть сырых, сваренных вкрутую яиц и яичницы. Допускается употребление рассыпчатых каш из нежных круп и мелких макарон, а также отварных овощей, однако их нужно готовить на воде или с минимальным количеством масла.
Под запретом молочные и сладкие каши, сырые овощи, крупные виды макарон, некоторые грубые крупы, фрукты и ягоды с повышенной кислотностью, цельное молоко и кисломолочные продукты, сладкие газированные напитки, крепкий чай, кофе и алкоголь, растительное и растительно-сливочное масло. Заменить все эти продукты можно более “щадящими” аналогами: на сладкое запекать яблоки или выбирать фрукты с нежной текстурой, молоко употреблять только в качестве добавок к другим блюдам, кисломолочные продукты заменить некислым творогом или творожной пастой, пить некрепкий чай или отвар шиповника, можно позволять себе добавить в блюда немного натурального сливочного масла.
Вывод
Лучшие материалы месяца
- Коронавирусы: SARS-CoV-2 (COVID-19)
- Антибиотики для профилактики и лечения COVID-19: на сколько эффективны
- Самые распространенные «офисные» болезни
- Убивает ли водка коронавирус
- Как остаться живым на наших дорогах?
Залог успешной терапии заключается в соблюдении правильного режима питания, отказе от вредных привычек, отсутствии стрессов, исключении факторов риска, грамотном медицинском лечении. В рационе больного в обязательном порядке должны присутствовать витамины A, C, B, щадящие продукты, не обладающие сильным сокогонным действием. Сокращение потребления соли до 5 грамм в день. Пища не должна травмировать слизистую оболочку желудка, еду потребляют в перетертом виде.
Питание при язве предполагает употребление лечебных продуктов, ускоряющих регенерацию оболочки поврежденного органа. К ним относят: молоко, мед, капустный сок, йогурт.
Помните, прогноз лечения заболевания зависит от стадии диагностирования патологии, соблюдения предписаний врача. Не пренебрегайте своим здоровьем, при возникновении первых признаков (изжоги, чувства переполнения желудка, усиленного газообразования, тошноты, болей в эпигастральной области, повышенной потливости, снижении аппетита, тошноты) отправляйтесь на консультацию к гастроэнтерологу.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Другие статьи автора
Редактор статьи:
Момот Валентина Яковлевна
Специальность: Онкология.
Место работы: Институт экспериментальной патологии, онкологии и радиобиологии им. Р. Е. Кавецкого НАН Украины.
Все отредактированные статьи редактора
Будем признательны, если воспользуетесь кнопочками: