Гастроскопия желудка (фгдс, эгдс)
Содержание:
- Возможные осложнения и последствия биопсии
- Фиброгастродуоденоскопия является одной из базовых диагностических процедур современной медицины, позволяющей оценить состояние не только пищевода и желудка, но и двенадцатиперстной кишки.
- Сделать гастроскопию в Москве – во сне
- Проведение эндоскопии желудка в Москве
- Симптомы
- Сфера применения эзофагогастродуоденоскопии
- Как исследуют материал
- 1.Что такое язвенная болезнь или язва желудка и ее симптомы
- 2.Показания к эндоскопии
- Осложнения после ФГДС
- Патогенез
- Описание процедуры, что показывает ФГДС
- От правильности и рациональности подготовки к медицинским манипуляциям порой зависит успех проведения процедуры.
- Методы взятия биоматериала
- 4.Риски желудочно-кишечной эндоскопии
- Показания к проведению процедуры ФГДС (гастроскопии)
- Как подготовиться к ЭГДС психологически?
- Что выявляет ФГДС в норме?
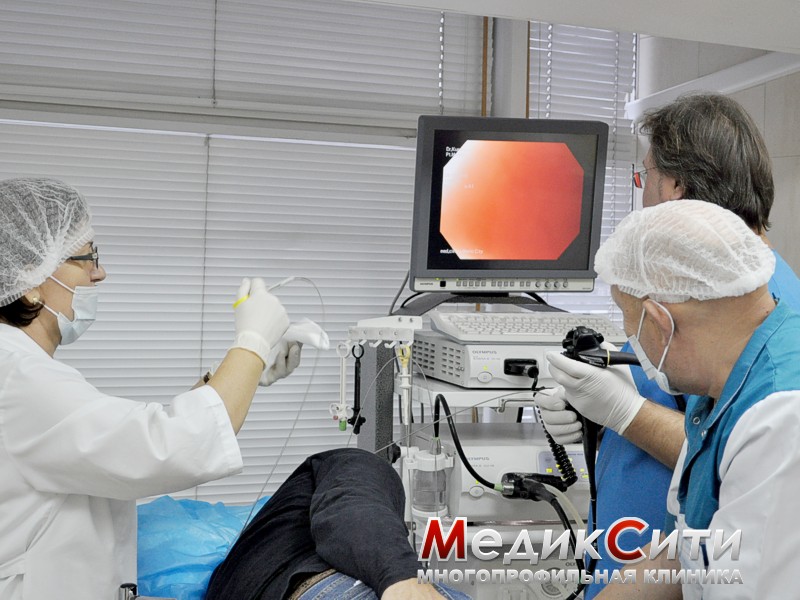
- Как проходит ФГДС
Возможные осложнения и последствия биопсии
При грамотной подготовке и проведении биопсии квалифицированным доктором с использованием современного оборудования риск возникновения осложнений существенно снижается. Однако на практике редко могут встречаться следующие ситуации:
- острое кровотечение из области, откуда был взят материал;
- перфорация слизистой желудка. Встречается крайне редко, как правило, при проведении «слепой» биопсии неопытным специалистом);
- возникновение аллергических реакций на анестетик;
- повреждение зубов и слизистой полости рта.
Кроме того, после процедуры возможно возникновение отдаленных последствий, которым, как правило, способствует сопутствующая патология, а также некоторые анатомические особенности:
- кровотечение из повреждённого при проведении биопсии сосуда;
- аспирационная пневмония при нарушении техники введения и вытаскивания фиброгастроскопа или попадания рвотных масс в дыхательные пути;
- воспалительные заболевания верхних отделов пищеварительной системы.
Биопсия желудка — это в большинстве случаев безболезненная и малотравматичная процедура, которая, несмотря на относительную простоту, может дать массу важной информации о характере и течении патологического процесса. Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Фиброгастродуоденоскопия является одной из базовых диагностических процедур современной медицины, позволяющей оценить состояние не только пищевода и желудка, но и двенадцатиперстной кишки.
Методика ФГДС направлена на выявление воспалительных, язвенных и травматических поражений слизистых оболочек верхних отделов ЖКТ, а также представляет собой ключевой способ ранней диагностики рака.
В некоторых случаях ФГДС желудка проводят с целью удаления доброкачественных образований, взятия небольшого участка ткани на биопсию и экстренной остановки внутриполостных кровотечений. В связи с таким разнообразием диагностических и терапевтических эффектов, ФГДС — наиболее часто назначаемая процедура в гастроэнтерологической практике.
Что же показывает ФГДС и как расшифровать протокол диагностики?
Сделать гастроскопию в Москве – во сне
Эндоскопия во сне проводится тем, кто:
- не может справиться со страхом перед процедурой,
- испытывает проблемы с «глотанием» эндоскопа,
- имеет болезни, которые проявляются затруднением дыхания
- имеет повышенный рвотный рефлекс.
С помощью инъекции пациента погружают в короткий искусственный сон, что исключает неприятные ощущения. Состояние спящего человека контролирует анестезиолог.
В нашей клинике на Усачёва проводится гастроскопия во сне (под наркозом). В клинике используют безопасные эффективные препараты, не вызывающие побочных явлений. Пациент спокойно засыпает и просыпается, когда исследование закончено. Два-три часа он проводит под наблюдением врача в дневном стационаре, а потом может отправляться домой.
Перед проведением эндоскопии под анестезией пациент проходит дополнительное обследование: ЭКГ, рентгенографию органов грудной клетки и анализ крови для контроля нескольких показателей.
Проведение эндоскопии желудка в Москве
Для снижения дискомфорта при введении эндоскопа, врач распыляет анестетик на корень языка пациента. Устанавливает загубник, для того чтобы пациент не мог прикусить эндоскоп.
Пациента укладывают на левый бок. Доктор аккуратно проводит эндоскоп через загубник в ротовую полость, пищевод, желудок и двенадцатиперстную кишку. Пациент может свободно дышать либо носом, либо ртом, эндоскоп не перекрывает дыхательные пути.
Менее двадцати минут требуется доктору, чтобы внимательно осмотреть и сделать снимки подозрительных участков. Эндоскоп извлекается, врач анализирует полученные сведения, делает заключение.
Около двадцати минут после эндоскопии нужно воздержаться от еды и питья. Если была взята биопсия, проводилось хирургическое или терапевтическое лечение, в течение пары дней не стоит есть острую, горячую, грубую пищу и не употреблять алкоголь.
Симптомы
В настоящее время считается, что обычный поверхностный гастрит не приводит к возникновению каких-либо симптомов. Причиной появления жалоб в этой ситуации считается функциональная диспепсия.
Однако в период обострения хронического гастрита (выраженное воспаление, образование эрозий) могут появиться симптомы. Так же клинические проявления возникают при длительном, многолетнем течении заболевания, когда происходит глубокая атрофия слизистой всех отделов желудка. В этих случаях возможно развитие как местных, так и общих проявлений.
Местные расстройства:
- диспепсия (тяжесть и чувство давления, полноты в подложечной области, появляющиеся или усиливающиеся во время еды или вскоре после еды, отрыжка, срыгивание, тошнота, неприятный привкус во рту, жжение в эпигастрии)
- при повышенной секреторной функции желудка, могут появиться признаки “кишечной” диспепсии в виде расстройств дефекации (запоры, послабление, неустойчивый стул, урчание, вздутие живота)
- боль в животе, тошнота, рвота, похудание, диарея развиваются при употреблении определенных пищевых продуктов, лекарственных средств — у больных (аллергическим) хроническим гастритом
Общие расстройства:
- слабость, утомляемость
- внезапная слабость, икота, бледность, потливость, сонливость, неустойчивый стул после еды может быть при атрофических формах хронического гастрита, когда наступает стадия, когда клетки желудка перестают вырабатывать достаточное для пищеварения количество желудочного сока.
- слабость, повышенная утомляемость, сонливость; возникают боли и жжение во рту, языке: проявляется недостаток витамина В12, который развивается при выраженной атрофии слизистой желудка.
Чтобы оценить собственный риск заболеваемости хроническим гастритом, потратьте несколько минут, чтобы ответить на приведенные ниже вопросы.
- Бывает ли у Вас дискомфорт в желудке (подложечной области)?
- Есть ли у Вас или у ваших родственников заболевания желудочно-кишечного тракта?
- Есть ли в Вашей семье кто-то у кого обнаружили Хеликобактер пилори?
- Часто ли Вы посещаете места общего питания?
- Вас беспокоит отрыжка воздухом, пищей или кислым?
- Вас беспокоит вздутие и/или урчание в животе?
- Вы отмечали снижение веса?
- Часто ли вы принимаете лекарственные препараты для уменьшения боли в голове, желудке, животе или в иных органах тела?
- У Вас часто встречаются стрессовые ситуации?
- Вы курите?
- Вы употребляете алкоголь?
- У вас есть профессиональные вредности?
Если Вы ответили «ДА» хотя бы на 3-4 вопроса, Вы подвержены риску заболеваемости по хроническому гастриту. В таком случае Вам и Вашей семье необходима консультация врача гастроэнтеролога.
Сфера применения эзофагогастродуоденоскопии
Эзофагогастродуоденоскопия применяется с целью диагностирования следующих патологий:
- эзофагит (воспаление пищевода);
- сужение (стриктура) пищевода;
- пищевод Барретта;
- грыжа пищеводного отверстия диафрагмы;
- гастроэзофагеальная рефлюксная болезнь;
- гастриты, дуодениты, гастродуодениты;
- диспептический синдром;
- язвенные поражения желудка, 12-перстной кишки;
- онкологические заболевания ЖКТ;
- анемия неизвестной этиологии (в таком случае ЭГДС обычно проводится вместе с колоноскопией);
- необъяснимая потеря веса;
- некардиологическая боль в груди.
Эзофагогастродуоденоскопия также используется для наблюдения за развитием заболевания у пациентов, подверженных высокому риску возникновения рака верхних участков ЖКТ (например, при полипозных синдромах или пищеводе Барретта). Процедура может использоваться как дополнительное обследование с целью уточнения диагноза при иных болезнях (аллергия и др.)
Как исследуют материал
Взятый при биопсии участок ткани помещается в герметичный контейнер с консервантом. Емкость подписывается (ФИО обследуемого и дата проведения процедуры) и отправляется в лабораторию.
В гистологической лаборатории ткань фиксируется в формалине и заключается в парафин, если выполняется срочное исследование, ткань замораживается. Затем лаборант на микротоме делает тонкие срезы исследуемой ткани. Затем препарат помещается на предметное стекло, окрашивается, высушивается и изучается под микроскопом.
После изучения препарата врач-патологоанатом выдает заключение, в котором указывает:
- толщину слизистой оболочки желудка;
- характер эпителиальной ткани;
- наличие дисплазии или метаплазии эпителия;
- степень и характер воспаления;
- наличие атипичных клеток, их зрелость и расположение;
- наличие H. pylori, степень обсеменения.
Возможным дополнительным анализом может быть проведение полимеразная цепная реакция биоптата, которая дает максимально точный результат в плане диагностики Helicobacter pylori.
Морфологически в пользу рака желудка говорит наличие следующих признаков: аномальной формы клеток (полиморфизм, не характерный для данного участка), размеры клеток (обычно опухолевые клетки больше), величина и фрагментация ядер, многоядерность, патологические включения в цитоплазме.
Результаты биопсии желудка, если она не срочная, выдаются пациенту и лечащему врачу через 10 — 14 дней после процедуры. Срочное исследование выполняется в тот же день, однако его точность несколько уступает плановому исследованию.
1.Что такое язвенная болезнь или язва желудка и ее симптомы
Язвенная болезнь, или язва – это заболевание, сопровождающееся болью, которая возникает, когда пищеварительные соки, вырабатываемые желудком, разъедают или разрушают слизистую оболочку пищеварительного тракта. Язва может образовываться в слизистой оболочке желудка (язва желудка) или чуть ниже живота, в начале тонкой кишки (язва двенадцатиперстной кишки).
Наиболее распространенная причина язвенной болезни – это инфицирование бактерией Helicobacter Pylori и частое употребление аспирина или других нестероидных противовоспалительных препаратов.
Общие симптомы язвы включают в себя:
- Жжение, боль, в том числе ноющая боль, между пупком и грудиной (боли в эпигастральной области). Боль может распространяться и в область спины;
- Периодические боли. Например, длящаяся недели боль может проходить, и некоторое время никакие неприятные симптомы не будут ощущаться. Затем боль появляется снова;
- Отсутствие аппетита и потеря веса;
- Вздутие живота, тошнота или рвота после еды. Рвота может быть с кровью, ярко-красной или частично переваренной кровью, похожей на кофейную гущу.
- Черный, дегтеобразный стул, в котором могут быть сгустки крови.
Эти симптомы одинаковы как для язвы желудка, так и для язвы двенадцатиперстной кишки. Отличаться признаки язвы желудка и двенадцатиперстной кишки будут только по времени, когда возникает боль:
- Боль от язвы желудка часто начинается, когда пища все еще находится в желудке, т.е. вскоре после еды;
- Боль от язвы двенадцатиперстной кишки обычно происходит, когда желудок пуст, через несколько часов после приема пищи, и интенсивность боли может уменьшиться после еды. Нередко приступ боли случается по ночам.
Этот критерий сам по себе не может быть использован для того, чтобы отличить язву желудка о язвы двенадцатиперстной кишки.
2.Показания к эндоскопии
Эзофагогастродуоденоскопия делается по следующим причинам:
- Диагностировать болезни верхнего желудочно-кишечного тракта. Проблемы, которые может выявить эндоскопия: воспаление пищевода (эзофагит) или желудка (гастрит), желудочно- пищеводный рефлюкс, стриктура (сужение) пищевода, увеличенные или опухшие сосуды пищевода или желудка, пищевод Баррета (опасное заболевание, которое может привести к раку пищевода), грыжа пищеводного отверстия, язва желудка и рак.
- Найти причину кровавой рвоты (гематемезис).
- Найти причину таких симптомов, как боль в верхней части брюшной полости, вздутие живота, рвота, внезапная потеря веса, затруднённое глотание (дисфагия).
- Найти причину инфекции.
- Проверить состояние язвы желудка.
- Осмотреть желудок и двенадцатиперстную кишку после операции.
- Провести биопсию тканей желудочно-кишечного тракта.
- Удалить случайно проглоченные объекты.
- И для многих других целей.
Как можно понять из вышесказанного, желудочно-кишечная эндоскопия может использоваться для диагностики и лечения многих болезней желудка и пищевода.
Осложнения после ФГДС
Правильно проведенная процедура ФГДС и выполнение пациентом рекомендаций врача осложнений практически не дает. Самое серьезное осложнение – нарушение слизистой пищевода или желудка, занос инфекции.
Чтобы избежать нежелательных реакций организма, каких-то осложнений, врач всегда спрашивает о наличии заболеваний, а пациенту обязательно нужно рассказать о своих индивидуальных особенностях, о своем состоянии перед обследованием (если ему что-то не нравится в своих ощущениях).
Осложнения после ФГДС:
- температура тела повышается до 38 градусов;
- черный цвет кала;
- рвотный рефлекс и кровь в рвотных массах;
- болевые ощущения в области живота.
При наличии любого нежелательного симптома обязательно следует проконсультироваться у врача.
Патогенез
Патогенез язвенной болезни сложен и неоднороден. В настоящее время придерживаются теории, в соответствии с которой возникновение язвенной болезни зависит от изменения соотношения факторов «агрессии» и «защиты» слизистой оболочки желудка и двенадцатиперстной кишки.
К факторам «агрессии» можно отнести:
– наличие высокого уровня соляной кислоты и пепсина, к которым неизмененная слизистая оболочка желудка и двенадцатиперстной кишки обладает устойчивостью при их нормальной концентрации;
– желудочно-дуоденальную дискинезию (задержка содержимого в желудке при пилороспазме может спровоцировать возникновение гастральной язвы; быстрое перемещение содержимого желудка в двенадцатиперстную кишку, что сопровождается так называемым «кислотным ударом» и образованием язв в двенадцатиперстной кишке; заброс дуоденального содержимого при антиперистальтике дуоденума или «зиянии» привратника, что сопровождается нарушением барьерной функции слизистой оболочки желудка и возможным возникновением медиогастральных язв);
– в некоторых эпизодах фактором агрессии может быть активация процессов свободнорадикального окисления липидов.
К факторам «защиты» можно отнести:
– слизисто-бикарбонатный барьер, который представлен нерастворимой слизью, под слоем которой находится слой бикарбонатов и однослойный поверхностный эпителий. Кроме того, в просвете двенадцатиперстной кишки кислое содержимое желудка ощелачивается бикарбонатами секрета поджелудочной железы;
– к очень важным факторам относится полноценное кровоснабжение, так как при язвенной болезни развивается изменение кровотока в сочетании с нарушениями в свертывающей и противосвертывающей системах крови;
– иммунная защита (при язвенной болезни происходит уменьшение количества T-лимфоцитов и нарастание количества B-лимфоцитов);
– поддержка баланса между факторами агрессии и защиты нейроэндокринным влиянием (симпатоадреналовая система, система гипоталамус – гипофиз – периферические эндокринные железы, гастроинтестинальные гормоны).
Большое значение в формировании язв отводится хеликобактерной инфекции, которая существенно ослабляет факторы защиты. Имеются предположения, что хеликобактер непосредственно, а также опосредованно – через цитокины очага воспаления – приводит к нарушению взаимоотношения G-клеток, вырабатывающих гастрин, и D-клеток, которые продуцируют соматостатин и регулируют функционирование париетальных клеток.
Гипрегастринемия сопровождается увеличением количества париетальных клеток и увеличением выработки соляной кислоты. Одновременно развивается своеобразное нарушение моторики желудка, при котором происходит преждевременное перемещение кислого содержимого желудка в двенадцатиперстную кишку, что становится причиной «закисления» содержимого бульбарного отдела двенадцатиперстной кишки.
У некоторых индивидуумов имеется генетическая невосприимчивость к хеликобактеру: вследствие индивидуальных особенностей строения и функционирования слизистой оболочки желудка хеликобактерная инфекция теряет способность адгезироваться на эпителиальных клетках.
Описание процедуры, что показывает ФГДС
ФГДС проводится в специальных диагностических кабинетах планово или экстренно, строго натощак.
До процедуры пациента знакомят с техникой проведения обследования, берется письменное разрешение на ее проведение.
Процедура ФГДС
Медсестра или врач орошает глотку спреем лидокаина, если на него нет аллергии (обязательно заранее выясняется данный вопрос).
Пациента укладывают на кушетку на левый бок. Поза должна быть удобной и комфортной для пациента, в противном случае он будет напряжен, а это мешает введению зонда.
В рот вставляется загубник для удобства введения эндоскопа (иногда прибор для ФГС называют гастроскопом) и чтобы не травмировать слизистую губ и рта.
Врач начинает вводить эндоскоп, пациент по команде врача выполняет глотательное движение. В момент введения может появиться рвотный рефлекс, но, если глубоко и спокойно дышать, это состояние проходит. После введения эндоскопа глотать нельзя, слюна собирается отсосом.
Когда зонд введен, в желудок подается воздух (для расправления складок), чтобы можно было лучше рассмотреть слизистую.
Длительность процедуры 5-10 минут и, при выполнении требований врача, не доставляет большого дискомфорта пациенту.
Если проводятся какие-то лечебные мероприятия, то время ее проведения доходит до 30 минут.
В некоторых случаях исследование проводится под общим наркозом (дети, возбужденное состояние пациента, полная непереносимость боли).
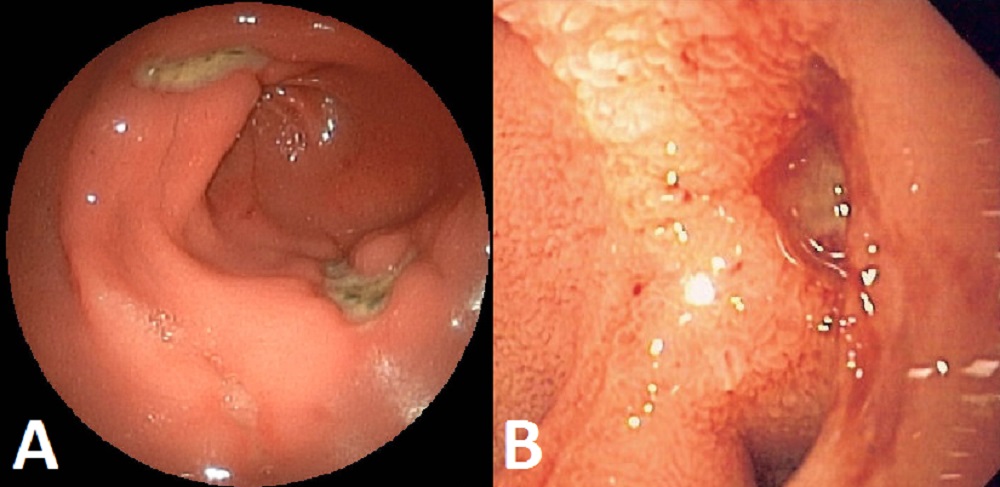
При ФГДС можно увидеть:
- в каком состоянии слизистая и стенки желудка и пищевода;
- образование рубцов;
- сужение просвета пищевода;
- степень рефлюкса (рефлюкс – содержимое желудка попадает в пищевод);
- различные новообразования.
После процедуры врачом-эндоскопистом выдается заключение ФГДС — результат проведенного обследования, описание последовательно увиденной картины слизистых пищевода, желудка, привратника, луковицы ДПК (двенадцатиперстной кишки). Указывается наличие свободной проходимости, перистальтики, количества желудочного секрета/заброса желчи, варикозных вен, налета, сомкнутости/недостаточности кардиальной розетки, воспаления (гиперемия, отечность), складок, повреждений.
Довольно часто берется биопсия — микроскопический кусочек слизистой на наличие злокачественных клеток.
От правильности и рациональности подготовки к медицинским манипуляциям порой зависит успех проведения процедуры.
От правильности и рациональности подготовки к медицинским манипуляциям порой зависит успех проведения процедуры. Особенно это характерно для диагностических исследований, где даже самое незначительное отклонение от рекомендаций врача, может привести к постановке неверного диагноза, и как следствие разработке неэффективной стратегии терапии. Именно поэтому, после назначения процедуры эзофагогастродуоденоскопии всех без исключения пациентов волнует вопрос, как правильно подготовиться к исследованию ЭГДС.
Точный ответ пациенту может дать только лечащий врач, назначивший процедуру, на основании данных анамнеза и индивидуальных особенностей организма больного. Однако существует ряд рекомендаций, которые будут одинаковы для всех, кому предстоит прохождение ЭГДС.
Методы взятия биоматериала
Задача биопсии – забор материала (биоптата) для последующего изучения. Это можно сделать 2 методами – хирургическим и эндоскопическим.
Во время хирургической манипуляции удаленную ткань отправляют в лабораторию. Врач, изучающий ее под микроскопом, делает заключение. Операция возобновляется, если необходимо, с корректировкой.
Один из распространенных методов – эндоскопия. Здесь используют фиброскоп, гибкий зонд фотокамерой и светодиодным фонариком. Такая биопсия называется прицельной, где врач с помощью блока управления руководит движением фиброскопа. Прицельная биопсия значительно снижает риски.
4.Риски желудочно-кишечной эндоскопии
Исходя из практики, можно утверждать, что желудочно-кишечная эндоскопия – безопасная процедура, почти не имеющая рисков. Есть небольшая опасность того, что эндоскоп повредит горло, пищевод или стенки желудка. Есть также маленькая вероятность занести инфекцию.
Если во время эндоскопии проводится биопсия тканей, то возможно небольшое кровотечение, которое, однако, прекращается само. Учащённое сердцебиение – частый побочный эффект, но оно также проходит сразу после процедуры.
Сообщите вашему доктору, если после процедуры вы чувствуете боль в груди или трудности дыхания, одышку, головокружение и другие неприятные ощущения.
Показания к проведению процедуры ФГДС (гастроскопии)
Цель гастроскопии – диагностирование структурных изменений слизистых верхнего отдела ЖКТ, нарушений секреции желудка, двенадцатиперстной кишки. Подобные расстройства сопровождаются следующими симптомами:
- боль в верхней части живота;
- частая тошнота, рвота;
- постоянная отрыжка, изжога, неприятный привкус во рту, ощущение распирания живота;
- нарушения глотания;
- боль, жжение за грудиной (во время и после приема пищи, в ночное время, при наклонах корпуса);
- снижение аппетита, потеря веса (при наличии вышеуказанных симптомов).
При отсутствии болезненных признаков гастроскопию рекомендуется делать раз в 3-5 лет людям старше 45-50 лет — это способствует раннему выявлению злокачественных опухолей. Если имеется высокий риск рака (рак желудка в раннем возрасте, полипоз толстой кишки у близких родственников), первое обследование лучше сделать в 30-35 лет. Процедуру также назначают для контроля эффективности лечения язвенной болезни, после хирургических операций на желудке, двенадцатиперстной кишке.
Как подготовиться к ЭГДС психологически?
Существенную роль при проведении эндоскопического обследования играет психологическая готовность пациента. Боязнь возникновения сильных болевых реакций может препятствовать заглатыванию эндоскопа или вызывать сильный рвотный рефлекс. На этапе подготовки, стоит понять, что ощущения, испытываемые в процессе ЭГДС скорее характеризуются как незначительный дискомфорт, чем как болевой синдром. Кроме того, местная анестезия способна свести к минимуму неприятные ощущения пациента, путём опрыскивания ротовой полости специальными спреями.
Если же страх и волнение не удаётся подавить, допускается приём слабых седативных (успокоительных) препаратов, накануне процедуры. При выборе лекарственного средства следует посоветоваться с лечащим врачом, дабы избежать неприятных побочных реакций. Такие вещества будут способствовать расслаблению мышц, что существенно облегчит работу врача-эндоскописта. В случае, диагностированных у пациента нервных расстройств, прибегают к использованию общего наркоза.
Правильная подготовка к ЭГДС в совокупности с высоким профессионализмом наших специалистов, позволит получить достоверные результаты и избежать риска повторного назначения диагностики, а современное высококлассное экспертное оборудование предоставит видео и фотоматериалы, подтверждающие диагноз.
В клинике НЕОМЕД регулярно действуют выгодные предложения на проведение видеогастроскопии.
Что выявляет ФГДС в норме?
При проведении фиброгастродуоденоскопии уделяется особое внимание:
- анатомическому строению исследуемых органов;
- состоянию слизистых оболочек и складок;
- наличию рефлюксов;
- участков эрозий и язв;
- наличию полипов и опухолей.
При фиброгастродуоденоскопии исследуются следующие органы:
- пищевод;
- желудок;
- двенадцатиперстная кишка.
Пищевод
В пищеводе выделяют три части:
- шейная часть;
- грудная часть;
- брюшная часть (проходя через пищеводное отверстие диафрагмы впадает в желудок).
При обследовании пищевода с помощью фиброгастродуоденоскопии в норме наблюдаются три физиологических сужения:
- первое сужение находится в начале пищевода;
- второе сужение находится на уровне раздвоения трахеи;
- третье сужение находится на месте, где пищевод проходит через диафрагму.
Стенка пищевода состоит из:
- слизистой оболочки (образует продольные складки);
- подслизистой оболочки;
- мышечной оболочки;
- адвентициальной оболочки (покрывает снаружи).
эрозий, язвПищевод имеет два сфинктера:
- верхний пищеводный сфинктер;
- нижний пищеводный сфинктер.
верхний пищеводный сфинктернижний пищеводный сфинктеррефлюксизжогагоречь во ртуотрыжка
Желудок
тошнотаСтенка желудка состоит из следующих слоев:
- Слизистая оболочка имеет большое количество складок и ямочки, в которые открываются железы желудка, выделяющие желудочный сок.
- Подслизистый слой, в котором проходит большое количество кровеносных и лимфатических сосудов, а также нервов.
- Мышечный слой состоит из мышечных клеток, расположенных в три слоя.
например, язвы, воспаление слоярака
Как проходит ФГДС
Местный анестетик с лидокаином распыляют пациенту в рот для снятия неприятных ощущений и предотвращения кашля. Затем помогают удобно лечь на левый бок. Еще до начала процедуры следует снять зубные протезы. Пациенту дают загубник, защищающий зубы. Через него вводят гибкое устройство (эндоскоп), аккуратно продвигая его вплоть до двенадцатиперстной кишки и изучая слизистую. Врач может подкачивать воздух для лучшего обзора. Вся процедура длится 5–7 минут, а при проведении дополнительных манипуляций – до 20 минут. Во время ФГДС врач может удалить небольшие полипы. Такая методика практически не приводит к желудочно-кишечному кровотечению или перфорации, т. е. процедура не связана с повышенным риском.
Если у пациента сильно выражен рвотный рефлекс, то перед скринингом врач рекомендует принять противорвотный препарат, например, церукал. Во время ФГДС следует сосредоточиться на спокойном глубоком дыхании.
После проведения ФГДС какое-то время трудно глотать, и слюну приходится сплевывать. Как только закончится действие спрея-анестетика, функция восстановится. Несколько часов побаливает горло, что легко снимается обычными пастилками. Из-за введенного воздуха может ощущаться вздутие в желудке/животе. Неприятное чувство быстро проходит.