Инсулиновая теория ожирения и низкоуглеводная диета
Содержание:
- 4.Причины, симптомы, диагностика и лечение диабета 1 типа
- Что повышает чувствительность к инсулину?
- Нарколепсия и идиопатическая гиперсомния
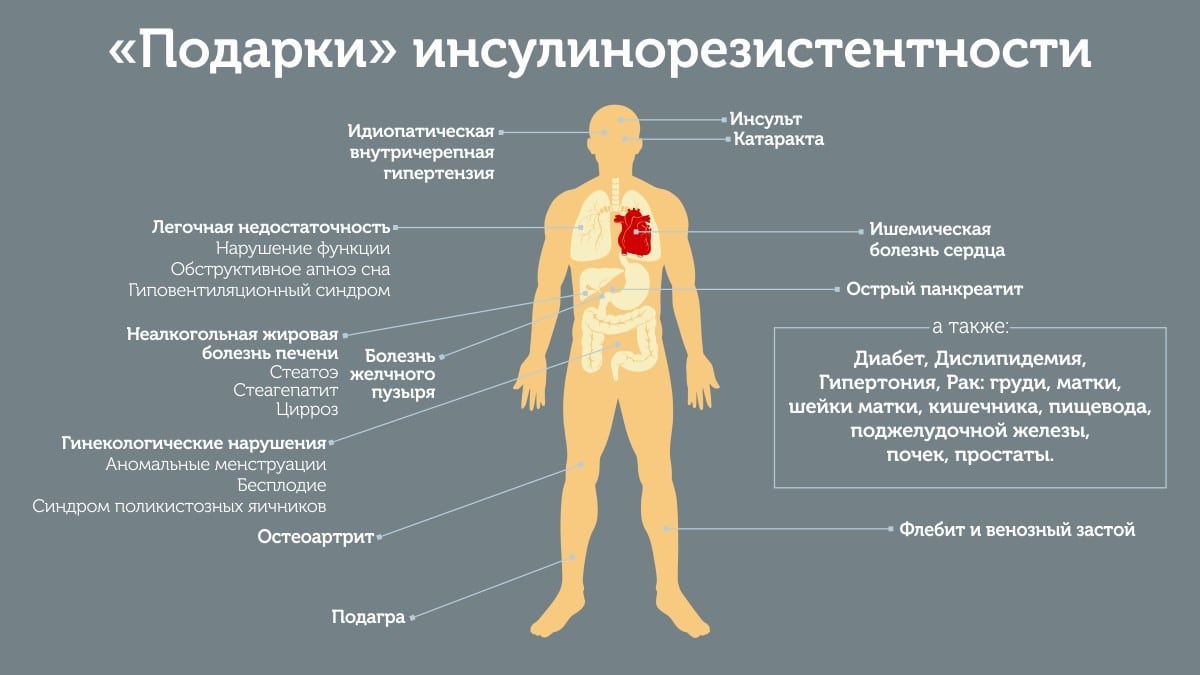
- Причины инсулинорезистентности. При каких заболеваниях контролировать показатели?
- Показания к анализу
- Признаки и симптомы инсулинорезистентности
- Лечение и прогноз
- Расшифровка
- Подготовка к анализу
- Идея Фредерика Бантинга
- Как работает инсулин
- Гликоген и триглицериды — хранилище глюкозы
- Этиология и патогенез
- Преимущества помповой инсулинотерапии
- Недосып
4.Причины, симптомы, диагностика и лечение диабета 1 типа
Причины диабета 1 типа
На самом деле, точные причины диабета 1 типа не известны. Но установлено, что наследственный фактор может играть важную роль. Также есть предположение, что диабет 1 типа начинается, когда что-то в окружающей среде (вирусы, токсины) заставляют иммунную систему ошибочно атаковать поджелудочную железу и разрушать бета-клетки.
Симптомы диабета 1 типа
Симптомы сахарного диабета 1 типа первоначально могут быть незначительными, а затем перерастать в серьезные. К симптомам диабета относятся:
- Повышенная жажада;
- Чувство голода даже после еды;
- Сухость во рту;
- Тошнота и рвота;
- Боль в животе;
- Частое мочеиспускание;
- Необъяснимая потеря веса;
- Усталость, слабость.
- Нечеткость зрения;
- Тяжелое, затудненное дыхание;
- Частые инфекции кожи, мочевыводящих путей, половых органов у женщин.
Признаками крайне тяжелого состояния при диабете 1 типа являются:
- Дрожание тела;
- Быстрое дыхание;
- Фруктовый запах изо рта;
- Боль в животе;
- Потеря сознания в редких случаях.
Диагностика диабета 1 типа
Если Ваш врач подозревает диабет 1 типа, прежде всего, проводится анализ крови. При диабете уровень сахара в крови будет высоким. Кроме того, глюкоза или кетоновые тела могут быть обнаружены при анализе мочи.
Лечение диабета 1 типа
На самом деле, способа полностью вылечить или предотвратить диабет 1 типа сегодня не существует. Но благодаря правильной терапии многие люди с диабетом 1 типа живут долго и без каких-то проблем со здоровьем. Ключевой момент лечения состоит в поддержании нужного уровня сахара в крови. Этому способствуют определенный режим питания, физические нагрузки и инсулиновая терапия. Все люди с диабетом 1 типа должны делать инъекции инсулина для контроля уровня сахара в крови.
При диабете 1 типа важно регулярно проверять и регулировать уровень сахара в крови. Если этого не делать, из-за диабета могут возникнуть весьма серьезные и даже угрожающие жизни проблемы:
Что повышает чувствительность к инсулину?
— Физические упражнения от 5 часов в неделю, особенно тренировки с отягощениями. — Развитая мускулатура. — Много овощей, цельнозерновых продуктов, бобовых, нежирных источников белка, орехов и семян в рационе. — Добавки, содержащие омега-3 жирные кислоты, альфа-липоевую кислоту и хром. — Нормальный уровень витамина Д. — Ограничение (контроль) потребления кофеина. — Добираться на работу каждый день на велосипеде или пешком 7-9 часов сна. {banner_st-d-2}
Что уменьшает чувствительность к инсулину? — Диеты, в которых мало углеводов и много жиров (типа LCHF) — Диеты, в которых много переработанных углеводов — Сидячий образ жизни — Никотин — Много кофеина — Недостаток витамина Д — Нерегулярный сон — Неумеренное потребление алкоголя
Дополнительные сведения
Гликемический и инсулиновый индексы Хотя эти коэффициенты у многих продуктов схожи, в отдельных случаях реакция организма сильно различается. К примеру, молочные продукты имеют низкий гликемический индекс и очень высокий инсулиновый. У риса всё наоборот. Нужно иметь в виду, что, хотя при низкогликемической диете показатели инсулина и глюкозы натощак улучшаются, результаты могут быть разными.
Время приема нутриентов (тайминг) Цель тайминга нутриентов (эта концепция объясняет не только “что есть”, но и “когда”) — максимизировать анаболические эффекты инсулина и в то же время минимизировать возможные побочные эффекты.
Хром Хром увеличивает количество глюкозных транспортеров в клеточной мембране. Теоретически, он может помочь поддерживать должный уровень сахара в крови, однако эксперименты пока показывают противоречивые результаты.
Грудное вскармливание
Некоторые эпидемиологические исследования показывают, что грудному вскармливанию сопутствует пониженный риск развития инсулинозависимого сахарного диабета (1-го типа).
Раннее введение в рацион продуктов, содержащих глютен Введение в прикорм младенцев младше 3 месяцев глютен-содержащих продуктов может привести к дисфункции поджелудочной железы.
Режим питания и тренировок Население стран Африки и Азии, физически активное и питающееся преимущественно нежирной и богатой клетчаткой пищей, гораздо реже сталкивается с диабетом, в отличие от людей, ведущих “западный” образ жизни.
Раннее введение коровьего молока Американская академия педиатрии сообщает, что отказ от раннего введения в рацион младенцев коровьего молока может уменьшить риск развития антител к молочному протеину и диабета 1-го типа.
Альфа-липоевая кислота Альфа-липоевая кислота может увеличить поглощение глюкозы клетками, задействуя глюкозные транспортеры.
Типы распределения жира Отложение жира преимущественно в верхней и средней части тела (другими словами, жир откладывается в области живота) напрямую связано с выработкой инсулина и метаболическим синдромом.
Некоторые люди, не являющиеся полными в обычном понимании, также находятся в зоне риска развития инсулинорезистентности. Особенно это касается тех, у кого есть родственники, страдающие диабетом, а также людей южноазиатского происхождения.
Прием инсулина как допинга Многие бодибилдеры экспериментировали с инъекциями инсулина в попытках максимизировать его анаболические эффекты. В результате эти “кухонные фармацевты” оказывались в больнице. Даже незначительное превышение дозы при инъекции может привести к коме и смерти.
Нарколепсия и идиопатическая гиперсомния
Еще одной причиной хронической сонливости могут быть неврологические расстройства.
Люди, больные нарколепсией, страдают от приступов сильной сонливости среди дня. Многие не могут их контролировать, и засыпают прямо во время разговора или за рулем автомобиля. Они спят от нескольких минут до получаса и просыпаются отдохнувшими, но через некоторое время приступ сонливости снова повторяется. Также болезнь могут сопровождать приступы сонного паралича, галлюцинации, которые возникают во время засыпания или при пробуждении, а также внезапная потеря мышечного тонуса.
Точная причина нарколепсии неясна. Исследователи предполагают, что болезнь связана с генетической мутацией и передается по наследству . Известно, что у пациентов с этой болезнью низкий уровень орексина — нейропептида, который заставляет человека просыпаться под воздействием света.
Способа полностью вылечить нарколепсию сегодня не существует. Ее проявления лечат контролем за поведением, гигиеной сна, психотерапией, а также стимулирующими средствами, которые помогают не заснуть в течение дня.
Еще одно похожее заболевание — идиопатическая гиперсомния. При нем человек постоянно чувствует себя невыспавшимся, независимо от того, сколько времени спал. Больные не могут быстро заснуть, если проснутся посреди ночи, а с утра долго и тяжело отходят от сна. Болезнь связана с нарушением работы тормозящих механизмов мозга, однако точная причина ее возникновения тоже неизвестна. Лечат ее примерно так же, как и нарколепсию .
Причины инсулинорезистентности. При каких заболеваниях контролировать показатели?
Биомеханизм инсулинорезистентности до конца не изучен, но существует уровни появления «поломки»:
- Пререцепторный — дефект молекулы инсулина.
- Рецепторный — снижается количества и качество рецепторов к инсулину на поверхности клетки.
- Пострецепторный — нарушаются внутриклеточные механизмы восприятия инсулина.
Патологическая инсулинорезистентность появляется при генетических дефектах молекулы инсулина, ожирении, избыточном употреблении углеводов, некоторых заболеваниях эндокринной системы (болезнь Иценко-Кушинга, тиреотоксикоз), злоупотреблении алкоголем, курении, приёме некоторых медикаментов, отсутствии адекватной физической активности.
Диагностику инсулинорезистентности назначают для выявления резистентности к инсулину, а также
- Контроль течения сахарного диабета, при гестационном диабете.
- Диагностика преддиабета.
- Заболевания: атеросклероз, метаболический синдром, поликистоз яичников, гепатит С и В, жировой гепатоз печени, артериальная гипертензия, ишемическая болезнь сердца.
- Приём некоторых медикаментов.
- Бесплодие.
- Проблемы с кожей.
- Нервные состояния, стрессы, неврозы (из-за того, что стрессы часто «заедаются»).
Рекомендуется следить за инсулинорезистентностью и женщинам, которые сидят на различных диетах, но не могут похудеть.
Показания к анализу
Исследование крови на гормон обосновано в следующих случаях:
- при дифференциальной диагностике диабета 1 и 2 типа;
- для установления необходимости в инсулине больным при смене лекарства;
- при поликистозе яичников у женщин;
- при подозрении на злокачественную опухоль;
- при низком содержании глюкозы в крови;
- при метаболическом синдроме (резистентности тканей к инсулину);
- при выявлении гипогликемических состояний (тахикардии, помутнения сознания, потливости);
- в послеоперационный период после резекции инсулиномы во избежание рецидивов;
- контроль над способностью клеток Лангерганса (после трансплантации) продуцировать инсулин.
Повышенное содержание инсулина в совокупности с другими исследованиями следует проводить при:
- отягощенной наследственности;
- избыточной массе тела;
- сердечно-сосудистых заболеваниях;
- нерациональном питании, наличии вредных привычек;
- сухости во рту;
- появлении зуда и шелушения кожи;
- плохой регенерации кожи;
- постоянном недомогании, слабости и нарушения трудоспособности.
Признаки и симптомы инсулинорезистентности
Обращайте внимание на следующие симптомы. При наличии более 3-х признаков рекомендуется обратиться к терапевту и сдать анализы на инсулинорезистентность:
- Лишний вес. Следите за индексом массы тела — он должен быть менее 25. Поводом для беспокойства является и объём талии свыше 80 см у женщин и 94 см у мужчин. Однако люди с диабетом могут быть и худыми из-за индивидуальной чувствительности к инсулину.
- Акне у взрослых (лицо, спина, ягодицы).
- Сонливость. Если после еды вас клонит в сон, то это говорит о том, что произошёл рост инсулина и глюкозы.
- Выпирающий живот. Этот признак может быть и у стройных людей. Выпирающий живот сигнализирует о висцеральном ожирении.
- Повышенное артериальное давление.
- Повышенная жирность кожи лица и головы.
- Синдром поликистозных яичников у женщин.
- Различные дерматиты, а также перхоть на голове или в бровях.
- Чувство голода и тяга к сладкому. Если вы чувствуете голод, несмотря на то, что недавно поели, это может быть тревожным звонком резистентности к инсулину. Постоянная потребность в сладкой пище может указывать на то, что есть проблемы с метаболизмом и организм привык работать на глюкозе.
- Плохая работа иммунной системы. Это выражается в частых простудных заболеваниях, рецидивах герпеса, грибке на ногах.
В группе риска: люди с сердечно-сосудистыми заболеваниями, ожирением, вредными привычками (курение и злоупотребление алкоголем), малоактивным образом жизни, некоторыми эндокринными заболеваниями, с депрессиями и неврозами.
Лечение и прогноз
Лечение инсулиномы в большинстве случаев хирургическое: энуклеация опухоли, дистальная резекция поджелудочной железы при соответствующей локализации. Консервативная терапия проводится в случае нерезектабельной опухоли и ее метастазов, а также при отказе пациента от оперативного лечения. Пятилетняя выживаемость среди радикально прооперированных пациентов — 90 %, при обнаружении метастазов — 20 % .
Источники
- Клиническая эндокринология: руководство (3‑е изд.)/Под ред. Н. Т. Старковой. — СПб: Питер, 2002. — 576 с.
- MedUniver
- MedUniver
- Эндокринология. Том 2. Заболевания поджелудочной железы, паращитовидных и половых желез. Под ред. С. Б. Шустова. — СПб: СпецЛит, 2011. — 432 с.
- Балаболкин М. И., Клебанова Е. М., Креминская В. М. Дифференциальная диагностика и лечение эндокринных заболеваний (руководство). М.: «Медицина», 2002. — 751c.
- Dizon A. M. et al. Neuroglycopenic and other symptoms in patients with insulinoma // Am. J. Med. 1999, p. 307.
- Окороков А. Н. Диагностика болезней внутренних органов. Том 2. — М. Мед. лит., 2008–576 с.
- Калинин А. П. и соавт. Инсулинома. Медицинская газета, 2007, № 45, с. 8–9
Расшифровка
При получении протокола исследования не следует использовать его для установления диагноза и самостоятельного лечения. Содержание инсулина в крови не всегда является достаточным критерием для установления болезни. При некоторых физиологических состояниях уровень инсулина меняет свои значения в сторону увеличения (при беременности) или в сторону понижения (сильном переутомлении). Расшифровывать анализ должен врач-эндокринолог. Норма инсулина в крови варьируется у разных возрастных групп.
Таблица №1
Нормативные показатели инсулина в разных возрастных группах
| Категории пациентов | Референсные значения |
| У взрослых пациентов с нормальной работой железы | в пределах 3-26 мкЕд/мл |
| У ребенка | от 3 до 19 мкЕд/мл |
|
У подростков в пубертатный период (период полового созревания) |
2,7-10,4 мкЕд/мл (иногда может увеличиваться на одну единицу/кг тела) |
| У беременных женщин | 6-28 мкЕд/мл |
| У пациентов в пожилом возрасте (после 60 лет) | 6-35 мкЕд/мл |
Правильно поставить диагноз, связанный с нарушением работы поджелудочной железы, позволят результаты исследования инсулина и глюкозы. Для инсулинозависимого диабета типично низкое количество инсулина из-за гибели бета-клеток, вырабатывающих гормон. При заболевании 2-го типа, когда уровень инсулина более норматива, усвоение глюкозы не происходит. Такой вид болезни носит название «инсулинонезависимый». Исследование крови на гормон не является главным показателем в выявлении диабета. Назначение исследований глюкозы, инсулинорезистентности крови должным образом раскроют картину заболевания.
Таблица №2
Расшифровка исследований крови при различных заболеваниях
| Уровень инсулина | Уровень глюкозы | Заболевания |
| Менее нормы | Более нормы | Инсулинозависимый диабет |
| Более нормы | Более нормы | Диабет 2 типа или ожирение 1 степени |
| Более норматива |
Менее норматива (в 2 раза) |
Доброкачественная эндокринная опухоль поджелудочной железы |
Показатель резистентности, иначе его называют «невосприимчивость», показывает уязвимость клеток к инсулину. Чтобы результат анализа был правильным, подготовиться к нему следует так же, как при биохимических исследованиях. Данный способ включает одновременное исследование инсулина и глюкозы натощак.
В качестве нагрузки на поджелудочную железу предлагают выпить глюкозу в объеме 75 мл. По истечении 2 часов проводятся те же исследования. В норме до нагрузки количество глюкозы составляет от 5,6 до 6,1 ммоль/л.
Расшифровывается исследование следующим образом:
- нормальное значение глюкозы – менее 7,8 ммоль/л;
- если уровень глюкозы варьируется от 7,8 до 11,1 ммоль/л, это означает нарушение устойчивости к глюкозе (состояние преддиабета);
- показатель выше 11,1 ммоль/л говорит о наличии у больного сахарной болезни.
- показатель до приема глюкозы колеблется от 3 до 17 мкМЕ/мл;
- уровень гормона после нагрузки (спустя 2 часа) – 17,8-173 мкМЕ/мл. Отклонение от этих показателей обозначает нарушение углеводного и липидного обмена.
Низкий показатель
Пониженное содержание гормона встречается при таких заболеваниях, как:

- диабет 1-го типа;
- острый панкреатит;
- панкреонекроз (осложнение панкреатита, протекающего с некрозом ткани органа);
- диабетическая кома (резкий подъем глюкозы в крови);
- гипопитуитаризм.
Ряд медикаментов могут понижать уровень инсулина. К ним относятся:
- Этанол;
- Фуросемид;
- бета-адреноблокаторы;
- Этакриновая кислота.
Высокий инсулин
Повышение инсулина в анализе крови свойственно при:
- инсулинонезависимом диабете;
- заболеваниях печени;
- болезни, протекающей с уменьшением выработки гормонов гипофиза (акромегалия);
- тиреотоксикозе;
- синдроме Кушинга (нейроэндокринное заболевание, сопровождающееся избыточной секрецией гормонов коры надпочечников);
- кистах у женщин;
- лечении инсулином или препаратами, снижающими уровень сахара в крови;
- миотонической дистрофии (болезнь Штейнерта);
- инсулиноме (опухоль поджелудочной железы).
Повышение уровня инсулина часто наблюдается у пациентов с избыточным весом. Помимо этого, гиперинсулинемия наблюдается при интенсивной тренировке, эмоциональных перегрузках.
Подготовка к анализу
Достоверные значения исследований достигаются при выполнении перечня рекомендаций:
- Обязательным условием при взятии крови является сдача крови натощак. Длительность голодания должно составлять не менее 8-14 часов. Допускается употребление питьевой воды без газа.
- Исключаются прием алкоголя, курение до взятия крови.
- Следует исключить сложные комплексы физических упражнений, напряженных тренировок.
- Прием лекарств в ходе подготовки к диагностическим процедурам нужно согласовать с лечащим врачом. При условии, если их нельзя отменить, нужно предупредить об этом специалистов биохимической лаборатории.
- Не рекомендуется проводить манипуляции по забору крови сразу после физиотерапевтических процедур, УЗИ, рентгенографических и других обследований.
- Совмещать биопсию простаты, ректороманоскопию в один день с исследованием на инсулин не следует.
Сдавать анализы можно в муниципальных медицинских учреждениях или в коммерческих клиниках. Последний вариант чаще рассматривается при отсутствии у пациента свободного времени или в экстренных случаях. Цена на исследование зависит от региона и варьируется от 680 рублей и выше. Следует обозначить, что в эту сумму не входит забор крови, стоимость которого составляет 199 рублей.
Идея Фредерика Бантинга
В 1920 г. Фредерик Бантинг, 22-летний хирург пытался открыть свою практику в небольшом канадском городке, а попутно преподавал в Университете Западного Онтарио. В понедельник, 31 октября Бантинг должен был рассказывать студентам об обмене углеводов – теме, в которой он сам силен не был, и для того, чтобы лучше подготовиться, поздним воскресеным вечером Бантинг читал только что вышедшую статью М. Баррона, в которой описывалась блокада панкреатического протока желчными камнями и развивающаяся вследствие этого атрофия ацинозных клеток (клеток, отвечающих за экзокринную функцию)2. Той же ночью Бантинг записал возникшую у него идею: «Перевязать протоки поджелудочной железы у собак. Дождаться атрофии ацинусов, выделить секрет из островковых клеток, чтобы облегчить глюкозурию»5.Так и не сумев добиться практики, Бантинг отправился в Университет Торонто, свою альма-матер, где обратился к профессору Джону Маклеоду, одному из ведущих специалистов по метаболизму углеводов. Несмотря на то, что профессор воспринял идею Бантинга без энтузиазма, он выделил хирургу лабораторию с минимум оборудования и 10 собак. Ассистентом Бантинга стал по жребию студент Чарльз Бест. Летом 1921 года эксперимент начался.
Бантинг и Бест начали свои исследования с удаления поджелудочной железы у собак. У части животных исследователи удаляли поджелудочную железу, у других перевязывали панкреатический проток и удаляли железу через некоторое время. Затем атрофированная поджелудочная железа помещалась в гипертонический раствор и замораживалась. Полученную в результате этого после разморозки субстанцию вводили собакам с удаленной поджелудочной железой и клиникой сахарного диабета. Исследователи зафиксировали снижение уровня глюкозы, улучшение самочувствия животного. Профессор Маклеод был впечатлен результатами и решил продолжить работу, чтобы доказать, что «панкреатический экстракт» Бантинга и Беста действительно работает.
Новые результаты экспериментов с использованием поджелудочных желез крупного рогатого скота, позволили понять, что можно обойтись без сложной процедуры перевязки панкреатического протока.
В конце 1921 к команде исследователей присоединился Бертен Коллип, биохимик. С его помощью, используя фракционное осаждение с различными концентрациями спирта и другие методы очистки, были получены экстракты островков поджелудочной железы, которые могли быть безопасно введены в организме человека. Это эффективное и нетоксичное вещество и использовалось в первых клинических испытаниях6.
Как работает инсулин
При попадании инсулина в печень, активизируется работа клеток этого органа и начинается переработка гормона. Когда инсулин вступает в реакцию с клетками, активизируется переработка сахара. Гормон превращает его в жиры и гликогены. Так, инсулин снижает выработку сахара в клетках печени, а значит, способствует снижению уровня сахара в крови.
Для поступления инсулина в организм используются инсулиновые помпы, шприцы, шприцы-ручки. Одноразовые шприцы для введения инсулина могут быть разных дозировок. Пациент может самостоятельно ввести в кровь препарат через иглу. Шприцы-ручки предназначены для неоднократного применения. Специальный регулятор, имеющийся на шприце-ручке, помогает определить нужную порцию инсулина. Больной устанавливает ее на ручке и вводит в кровь через иглу. Инсулиновые помпы с катетером вставляются в вену, помпа закрепляется на поясе. Пациент программирует аппарат на нужное количество инсулина, который постепенно попадает в организм в течение дня.
Что еще нужно знать об инсулине
Существует определенный список продуктов, резко поднимающих сахар в крови и вызывающих сильную инсулиновую реакцию:
— все продукты содержащие сахар, а также сахар в чистом виде;
— мучное (выпечка, макароны и прочие);
— картофель;
— белый шлифованный рис.
Альтернативой сладким продуктам станут ягоды, фрукты, кроме цитрусовых, винограда и бананов. Мучные изделия заменят каши. Белый рис стоит заменить на бурый или черный (дикий). Вместо картофеля следует употреблять цветную капусту.
Нормализовать уровень глюкозы в крови поможет хром – минерал, который в больших количествах содержится в брокколи. Кроме того, хромом богаты мясо, бобовые, злаковые культуры, отруби, печень.
Гликоген и триглицериды — хранилище глюкозы
В организме есть несколько хранилищ энергии: скажем, холодильник, где можно оставить еду на пару дней, и погреб, где хранятся продукты на зиму.
Холодильник, или ближайшее хранилище — это запасы гликогена. Пока глюкоза поступает в клетки, в печени её излишки упаковывают в гликоген. Упаковка требует затрат энергии, а распаковывание — нет. Поэтому гликоген удобно использовать для поддержания энергии, когда уровень глюкозы в крови снижается. Это происходит через несколько часов после еды.
Гормон глюкагон выделяется в отсутствие инсулина и помогает распаковать гликоген и разложить до состояния простой глюкозы. Этот процесс происходит в печени и в мышцах. Из печени глюкоза транспортируется в кровь и затем может быть использована в разных тканях. В мышцах же распакованная глюкоза расходуется сразу.
В печени углеводы трансформируются в жирные кислоты. Потом к ним добавляется глицерол, кислоты превращаются в триглицериды и отправляются на хранение в жировую ткань.
Триглицериды и жирные кислоты могут поступать в организм с едой, в составе жирной пищи. Часть из них транспортируется в печень и затем в кровь; другая часть по лимфатической системе отправляется сразу в жировую ткань. Клетки могут использовать жирные кислоты в качестве источника энергии или отправить их на хранение в жировые ткани.
Чтобы трансформировать молекулы жира в глюкозу, организм тратит очень много энергии. Поэтому к таким мерам он прибегает только после того, как израсходованы все другие источники энергии — и глюкоза, и гликоген.
Обменные процессы в организме позволяют регулировать уровень глюкозы и поддерживать энергоснабжение на нужном уровне не только во время еды, но и на голодный желудок. Как это часто бывает со сложными каскадными реакциями, сбой в работе одного элемента приводит к дисбалансу всей системы.
Этиология и патогенез
Развитие синдрома Харриса может быть обусловлено:
- доброкачественной или злокачественной опухолью бета-клеток островка Лангенгарса (инсулиномы)
- диффузным аденоматозом или диффузной гиперплазией островкового аппарата поджелудочной железы .
Инсулинома — одна из наиболее часто встречающихся нейроэндокринных опухолей поджелудочной железы. Она составляет почти 80 % от всех известных гормональных новообразований поджелудочной железы. Встречаются инсулиномы нечасто — 2–4 случая на 1 миллион населения в год. Инсулинсекретирующая опухоль описана во всех возрастных группах — от новорожденных до престарелых, тем не менее чаще она проявляется в наиболее трудоспособном возрасте — от 30 до 55 лет. Среди общего числа больных дети составляют около 5 %. У женщин инсулинома встречается в 2 раза чаще, чем у мужчин. У большинства больных инсулинома бывает доброкачественной (80–90 %), у 10–20 % имеет признаки злокачественного роста . Инсулиномы могут быть как спорадическими (обычно одиночными) опухолями, так и множественными (наследственно обусловленными). Чаще инсулиномы локализуются в поджелудочной железе, но в 1–2 % случаев могут развиваться в воротах селезёнки, печени или в стенке двенадцатиперстной кишки .
Глюкоза — важнейший источник энергии для жизнедеятельности клеток, в частности клеток мозга. Внутри клеток свободная глюкоза практически отсутствует, накапливаясь в виде гликогена. Глюкоза входит в молекулы нуклеотидов и нуклеиновых кислот. Глюкоза необходима для синтеза некоторых аминокислот, синтеза и окисления липидов, полисахаридов. Концентрация глюкозы в норме в крови человека поддерживается в относительно узких пределах — 2,8–7,8 ммоль/л, вне зависимости от пола и возраста, несмотря на большие различия в питании и физической активности. Это постоянство обеспечивает ткани мозга достаточным количеством глюкозы, единственного метаболического топлива, которое они могут использовать в обычных условиях .
Инсулин — анаболический гормон, усиливающий синтез углеводов, белков, жиров и нуклеиновых кислот. Он влияет на углеводный обмен: увеличивает транспорт глюкозы из крови в клетки инсулинзависимых тканей (жировую, мышечную, печеночную), стимулирует синтез гликогена в печени и подавляет его расщепление, а также подавляет синтез глюкозы (гликонеогенез). Закономерно инсулин снижает уровень глюкозы в крови. Гиперинсулинизм вызывает многочисленные нарушения в гомеостазе и прежде всего в функциях центральной нервной системы, поскольку мозг не имеет запасов углеводов, в нем не происходит синтеза глюкозы, а расход ее велик и постоянен (до 20 % от циркулирующей в крови). Гипогликемия также влияет на кардиоваскулярную и гастроинтестинальную деятельность . У здоровых людей угнетение выработки инсулина после всасывания глюкозы в кровь начинается при концентрации 4,2–4 ммоль/л, а при дальнейшем снижении концентрации глюкозы сопровождается выбросом контринсулярных гормонов.
Преимущества помповой инсулинотерапии
• Во время лечения путем многократных инъекций не ясно, какое конкретно количество инсулина идет на восполнение основной дневной нормы, а какое – на нейтрализацию воздействия питательных веществ после еды. С применением помповой инсулинотерапии ситуация становится полностью контролируемой: устанавливается строго определенная дневная доза инсулина (базальный режим), а по мере надобности вводится дополнительная (болюсный режим) — необходимая после приема пищи.
• Совершая физические упражнения, можно перепрограммировать базальный режим таким образом, чтобы уровень глюкозы не понижался (т.е. снизить базальную дозу инсулина). Аналогично можно поступить и во время болезни: только в этом случае следует перепрограммировать базальный режим так, чтобы увеличить подачу инсулина, — тогда уровень глюкозы не будет повышаться. Как уже говорилось, также можно программировать и болюсный режим, изменяя дозу инсулина в зависимости от того, какую пищу пациент ест.
• Кроме того, в помповой терапии используется только инсулин короткого действия, так что нет необходимости придерживаться строгого графика приема пищи и инсулина, в отличие от пациентов, лечащихся путем многократных инъекций инсулина длительного действия.
В настоящее время существует интегрированная система инсулиновой помпы с постоянным мониторингом гликемии Paradigm Real Time (522/722), которая сама контролирует сахар крови (до 288 измерений в сутки), отображает эти значения и направление их изменений на экране помпы в режиме реального времени и подаёт сигналы, предупреждающие пациента о приближении опасного уровня гликемии (низкого или высокого)
Это крайне важно, так как позволяет предотвратить эти осложнения, моментально изменив режим инсулинотерапии или отключив на время подачу инсулина.
Функция Bolus Wizard (Помощник Болюса), встроенная в помпы последнего поколения, высчитывает и подсказывает пациенту, сколько необходимо ввести инсулина с учётом множества параметров, влияющих на изменение сахара, а отображение сахарной кривой позволяет планировать своё питание и физическую нагрузку с максимальной точностью, избегая выраженных колебаний уровня сахара крови. Физиологическое поступление инсулина с помощью помпы помогает снизить на 30% дозы инсулина, подбирать идеально рассчитанную дозу и способ введения для любого набора продуктов и физической нагрузки, снизить частоту инъекций
«Помощник болюса» учитывает индивидуальные параметры:
1. количество хлебных единиц или граммов углеводов, которое планирует употребить пациент;
2. текущий показатель глюкозы крови;
3. углеводные (хлебные) единицы;
4. углеводные (пищевые) коэффициенты;
5. индивидуальную чувствительность к инсулину (число единиц глюкозы крови, на которые этот показатель снижается под воздействием 1 Ед инсулина);
6. индивидуальный целевой диапазон показателей глюкозы крови;
7. время активности инсулина (часы).
А самое главное – применение помповой инсулинотерапии снижает вероятность неконтролируемых повышений и снижений уровня сахара крови, что позволит избежать осложнений и обеспечит пациентам с диабетом действительно высокое качество жизни каждый день и на всю жизнь.
Недосып
Постоянную сонливость могут вызывать разные заболевания, однако, по данным американских исследователей, самая частая ее причина — обычный недосып .
Здоровым людям нужно спать 7–9 часов каждую ночь, иначе им будет очень сложно оставаться бодрыми и энергичными весь день. Часто недосыпание и дневная сонливость возникают, когда человек не может выделить достаточно времени для сна — ложится слишком поздно или встает слишком рано.
Если такое происходит постоянно, у человека может развиться синдром недостаточного сна — тяжелое расстройство, которое приводит к нарушению мышления и внимательности, ухудшает работу мозга, иммунной и репродуктивной систем, повышает риск развития диабета и сердечно-сосудистых заболеваний .
«Недостаток сна является наиболее частой и легко игнорируемой причиной чрезмерной дневной сонливости», — рассказывает Ольга Бейо. По ее словам, к группам повышенного риска относятся:
- сменные рабочие, у которых со временем постепенно накапливается дефицит сна;
- лица с недостаточностью сна из-за работы в нескольких местах, плохой гигиены сна и семейных обязательств, таких как уход за детьми и старшими членами семьи;
- пациенты с хроническим болевым синдромом;
- госпитализированные пациенты (плохой сон в стационаре).
Помимо продолжительности сна, важно его качество. Нередко от недосыпа страдают люди, которые спят достаточное количество времени, однако хорошо выспаться им мешает шум, свет, неподходящая температура или неудобная кровать
«Цикл сна поддерживает гормон мелатонин, — рассказывает Александр Лаврищев
— Он вырабатывается в полной темноте, поэтому для здорового сна важно, чтобы вы спали в как можно более затемненном помещении. Поэтому сон в спальне с плохими шторами или включенным телевизором не может быть нормальным»