Гистероскопия матки
Содержание:
- Цены
- Преимущества и недостатки гистероскопии полости матки
- Постоперационные рекомендации
- Что я могу ожидать после гистероскопии?
- Плюсы и минусы гистероскопии матки перед ЭКО
- Диагностика полипов полости матки
- Гистероскопия, что это?
- Чего ждать после манипуляции?
- Восстановление после гистероскопии
- Методика исследования
- Как выполняется гистероскопия в ЦЭЛТ?
- Классификация эндометриоза
- Методы эндоскопического обследования матки и влагалища
- Процедуры перед гистероскопией
- Как проводится хирургическая гистероскопия?
- Как проводится гистероскопия
- Приборы для гистероскопии
- Лечебные мероприятия при пузырном заносе
- 3.Противопоказания и осложнения, подготовка к исследованию
- Что происходит во время гистероскопии?
Цены
| Наименование | Стоимость |
|---|---|
| Гистероскопия | 19 230 |
| Гистероскопия диагностическая | 7 190 |
| Гистероскопия, миомэктомия механическая (откручивание), диагностическое выскабливание слизистой матки | 25 360 |
| Гистероскопия, полипэктомия (из полости матки), раздельное диагностическое выскабливание слизистой матки | 23 670 |
| Гистероскопия, полипэктомия (цервикального канала), раздельное диагностическое выскабливание слизистой матки | 23 670 |
| Гистероскопия, раздельное диагностическое выскабливание слизистой матки | 21 140 |
| Гистероскопия: удаление инородного тела + раздельное диагностическое выскабливание матки | 21 140 |
Преимущества и недостатки гистероскопии полости матки
Гистероскопия матки – один из основных методов диагностики заболеваний женской репродуктивной системы, чему способствуют следующие ее преимущества:
- Высокая точность – цифровая камера передает изображение в высоком разрешении, на котором хорошо видны различные аномалии и новообразования маточной области;
- Малоинвазивность – правильно проведенная гистероскопия подразумевает минимальное вмешательство в организм женщины, что снижает риск развития осложнений и позволяет в некоторых случаях не выполнять анестезию (если к ней имеются противопоказания);
- Сочетание с терапией – одновременно с обследованием полости матки можно выполнить с помощью гистероскопии удаление полипа, остатков контрацептива, спаек и т. д.
Из недостатков гистероскопии можно отметить лишь необходимость проведения в стационарном лечебном учреждении (в ряде случаев) и, хоть и малоинвазивное, но все же хирургическое вмешательство, что накладывает определенные ограничения на проведение этой процедуры.
Постоперационные рекомендации
Так как гистероскопия является, хоть и малоинвазивным, но хирургическим вмешательством, пациенткам после ее прохождения в течение 2 недель рекомендуется исключить:
- Сексуальную активность;
- Большие физические нагрузки;
- Посещение бассейнов, саун, бань и открытых водоемов;
- Принятие горячей ванны (душ разрешен);
- Применение гигиенических тампонов;
- Переохлаждение.
После процедуры врач может назначить профилактический прием некоторых медицинских препаратов – например, антибиотиков или противовоспалительных средств. Как правило, корректно проведенная гистероскопия не вызывает осложнений, но после нее могут возникать мажущие кровянистые выделения и неприятные ощущения внизу животы, вызванные остаточными спазмами матки после извлечения из нее инструмента.
Что я могу ожидать после гистероскопии?
Если Вы проходили гистероскопию под общим наркозом, то вам нужно отдохнуть, пока последствия наркоза не прошли. Вам нужно будет договориться с кем то — отвезти Вас домой. Возьмите с собой друга или родственника, который будет находиться с вами в течение первых 24 часов.
Если Вам назначена гистероскопия с местной анестезией, вы, как правило, в состоянии пойти домой после короткого отдыха. Вы будете чувствовать себя достаточно хорошо, чтобы ходить, ездить на автобусе или поезде — чтобы ехать домой, скорее всего Вам не понадобится успокоительное.
Возможен какой-то период судорог и умеренного кровотечения. Кровотечение, как правило, мягкое и должно закончиться в течение семи дней. Чтобы уменьшить риск заражения, вы должны использовать гигиенические прокладки, а не тампоны.Быть осторожными в течение первых одного или двух дней, и принимать обезболивающие препараты по мере необходимости.
Плюсы и минусы гистероскопии матки перед ЭКО
Одна из главных причин неудачи ЭКО заключается в том, что эмбрион не может закрепиться на стенках матки. Это может быть связано с утолщением эндометрия, наличием кист, полипов и иных патологических изменений. Гистероскопия в первую очередь позволяет обнаружить аномалии и, как следствие, оперативно их устранить, благодаря чему у женщины повышаются шансы на беременность. Плюс к этому при проведении подобного рода диагностики маточный эндометрий неизбежно травмируется, однако это только активизирует рост функционального слоя матки. Результат — удачное ЭКО после гистероскопии.
ЭКО после гистероскопии
Некоторые специалисты выступают против данной процедуры. Главный аргумент — отсутствие прямых показаний: если в анамнезе пациентки нет точных данных о том, что в полости матки обнаружены патологические изменения, делать гистероскопию не нужно. Среди недостатков этого диагностического метода выделяют:
- необходимость в наркозе, который не все женщины переносят легко;
- увеличение расходов на подготовку к ЭКО (процедура является платной).
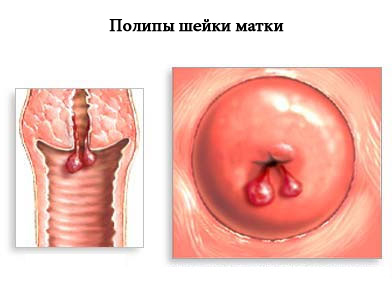
Диагностика полипов полости матки
Гинекологический осмотр на кресле информативен только когда образование имеет большие размеры и выходит из полости матки во влагалище.
Стандартом диагностики являются трансвагинальное УЗИ органов малого таза и диагностическая гистероскопия.
Ультразвуковое исследование
Трансвагинальное УЗИ органов малого таза на 6-7 день менструального цикла позволяет выявить плотные фиброзные и железисто-фиброзные полипы эндометрия.
Железистые полипы схожи по структуре с нормальным эндометрием, имеют мягкую консистенцию, сдавливаются стенками матки и при малых размерах не различимы.
При наличии симптомов и отсутствии признаков патологии эндометрия на УЗИ, рекомендуется провести повторное ультразвуковое исследование на 12-14 день менструального цикла, к этому времени железистый полип вырастет, увеличится в размерах и станет различим на УЗИ.
Более информативным ультразвуковым исследованием является эхогистеросальпингоскопия (ЭХГС) — ультразвуковое исследование с контрастированием полости матки. Полость матки наполняют физиологическим раствором, она расширяется, полип принимает свою естественную форму и контурируется на фоне контрастной жидкости.
Ультразвуковое заключение: подозрение на очаговую гиперплазию эндометрия является показанием для проведения гистероскопии.
Гистероскопия
В начале проводится диагностическая гистероскопия — эндоскопическое исследование полости матки. Диагностическая гистероскопия позволяет визуально подтвердить или исключить полип матки.
Видео-подборка гистероскопических исследований
При обнаружении полипа эндометрия на гистероскопии проводится его удаление — гистерорезектоскопия. Если на гистероскопии полип матки не подтверждается, выполняется прицельная биопсия эндометрия в месте описанном в ультразвуковом протоколе.
Ультразвуковое и гистероскопическое заключение не являются диагнозом. Заключительный диагноз ставится только после удаления образования и выяснения его гистологического строения.
Гистероскопия, что это?
Итак, гистероскопия — что это? Хирургическая гистероскопия — это малоинвазивная, малотравматичная операция, которая проводится при помощи эндоскопического инструмента (гистероскопа) и отличается максимальной эффективностью и безопасностью.
Гистероскопия — это наилучший способ устранить миомы, полипы, внутриматочные спайки, анатомические дефекты матки. Доступ к матке проводится через влагалище и в огромных разрезах на брюшной стенке нет необходимости, что значительно снижает риск развития послеоперационных осложнений.
- Зависимо от цели проведения эндоскопии, различают:
- Диагностическую гистероскопию — визуальный осмотр полости матки и цервикального канала для обнаружения вероятной патологии.
- Хирургическую — операция гистероскопия предназначена для лечения внутриматочной патологии с минимальным травмированием тканей.
- Контрольную гистероскопию — предназначена для оценки результатов лечения, его эффективности.
- Операция гистероскопия может быть показана в следующих случаях:
- Подслизистые миоматозные узлы.
- Полипы.
- Наличие внутриматочной перегородки.
- Наличие внутриматочных спаек.
- Аномалии развития матки.
- Маточные кровотечения.
- Бесплодие, самопроизвольное прерывание беременности.
- Наличие инородных тел в полости матки.
- Подозрение на перфорацию матки.
- Опухолевые процессы.
Чего ждать после манипуляции?
Полученные при выскабливании ткани направляются в лабораторию, гистологическое исследование готовится в течение 7-10 дней. Данные микроскопии позволят врачу установить окончательный диагноз и выработать тактику лечения. Женщине некоторое время противопоказаны физические нагрузки, с целью профилактики осложнений назначается антибиотикотерапия или противовоспалительные препараты.
Оснащение клиники современной аппаратурой позволяет провести выскабливание комфортно и безопасно. Для проведения процедуры запишитесь по телефону: +7 (495) 230-00-01.
Материал подготовлен врачом-гинекологом, онкологом клиники «Медицина 24/7», кандидатом медицинских наук Алимардоновым Мурадом Бекмуротовичем.
Восстановление после гистероскопии
После гистероскопии пациентка отпускается домой через 3 часа. В течение одного-трех дней женщина может почувствовать тянущую боль в животе. Обычно неприятные ощущения схожи с дискомфортом во время менструации. Если интенсивность боли нарастает, врач назначает обезболивающее средство. В течение 24 часов могут быть незначительные кровянистые выделения. Они продолжаются около 2-10 дней.
Реабилитация длится до наступления менструации. В этот период запрещено:
- спринцеваться;
- вести половую жизнь;
- посещать бани, сауны, солярий, бассейн, горячие ванны;
- заниматься спортом;
- использовать тампоны;
- поднимать тяжести свыше 3 кг.
Нужно следить за состоянием. Если боль в животе не прекращается, выделения алого цвета и выходят сгустками, повысилась температура, нужно обратиться за медицинской помощью.
Методика исследования
Рис. 1. Слизистая оболочка матки и устье маточной трубы в норме. Рис. 2. Гиперплазия эндометрия. Рис. 3. Мелкие полипы эндометрия. Рис. 4. Крупный полип эндометрия. Рис. 5. Крупный полип эндометрия с нарушением кровообращения. Рис. 6. Аденоматозный полип эндометрия. Рис. 7. Рак эндометрия. Рис. 8 и 9. Подслизистая миома матки. Рис. 10. Части плодного яйца. Рис. 11. Эндометриоз матки. Рис. 12. Внутриматочная синехия.
При проведении Г. женщина лежит в гинекол, кресле в положении для влагалищных операций. Наружные половые органы и влагалище обрабатывают спиртом. На переднюю губу шейки матки накладывают пулевые щипцы. После обезболивания (обычно парацервикальная анестезия новокаином) производят зондирование и расширение канала шейки матки. Гистероскоп вводят за внутренний зев и производят общий обзор полости матки. Для более детального осмотра определенного участка эндометрия инструмент может быть продвинут в глубь полости матки. Выводят гистероскоп медленно для того, чтобы осмотреть область перешейка и канала шейки матки.
При Г. видна полость матки и устья маточных труб (цветн. рис. 1). Слизистая оболочка тела матки в первую фазу менструального цикла тонкая, гладкая, бледно-розового цвета. К концу второй фазы цикла слизистая оболочка утолщена, иногда видны мелкие кровоизлияния и сосуды. В том случае, когда оптическая система гистероскопа дает большое увеличение (более чем в 10 раз), бывает хорошо видна сосудистая сеть эндометрия. Характерна гистероскопическая картина при тонкой, атрофической слизистой оболочке: на фоне гладкого бледно-розового эндометрия видны единичные сосуды, вокруг которых могут располагаться кровоизлияния.
При гиперплазии эндометрия наблюдаются два варианта гистероскопической картины. При первом из них слизистая оболочка неравномерно утолщена, цвет ее варьирует от бледно-розового до красноватого, иногда видны кровоизлияния. Устья маточных труб из-за разрастания эндометрия не видны. При втором варианте слизистая оболочка неравномерно утолщена, поверхность ее неровная с полиповидными разрастаниями, красноватого цвета (цветн. рис. 2).
Полипы эндометрия (цветн. рис. 3—6) определяются в виде свисающих в полость матки образований округлой или овальной формы, различных размеров. Контуры их четкие и ровные, цвет варьирует от бледно-розового до темнокрасного. Иногда видна ножка полипа. Аденоматозные полипы имеют неровные края и волнистую поверхность.
При раке тела матки наблюдаются два варианта гистероскопической картины. При одном из них видно большое количество папилломатозных разрастаний с неровной зернистой поверхностью (цветн. рис. 7), кровоточащих при дотрагивании. При другом варианте наблюдаются блюдцеобразные изъязвления эндометрия с ровными утолщенными краями.
Субмукозная миома матки определяется в виде образования округлой или овальной формы (цветн. рис. 8 и 9), обычно неподвижного, покрытого истонченной слизистой оболочкой бледно-желтого цвета. Полость тела матки деформирована и увеличена..
При внутреннем эндометриозе (цветн. рис. 11) в дне или на боковых стенках матки видны отверстия свищевых ходов, из которых в ряде случаев выделяется кровь.
Остатки плодного яйца дают различную гистероскопическую картину. Чаще при этой патологии видна ткань, свисающая в полость матки, темно-красного и красно-серого цвета с неровной поверхностью (цветн. рис. 10).
Внутриматочные синехии (цветн. рис. 12) определяются в виде белесоватых рубцовых тяжей, лишенных слизистой оболочки, идущих от одной стенки матки к другой.
Библиография Литвак Б. И. Атлас гистероскопии в акушерстве, Киев, 1936; Персианинов Л. С. и др. Применение гистероскопии в гинекологической клинике, Акуш, и гинек., № 2, с. 3, 1970; Edstrom К. a. F e г n s t г б m I. The diagnostic possibilities of a modified hysteroscopic technique, Acta obstet, gynec, scand., v. 49, p. 327, 1970; Lin-demann H. J. Pneumometra ftir die Hysteroskopie, Geburtsh. u. Frauenheilk., Bd 33, S. 18, 1973.
Как выполняется гистероскопия в ЦЭЛТ?
-
Безболезненно
Вмешательство выполняется хирургом-гинекологом под общим наркозом, то есть совершенно безболезненно для пациентки. -
Под визуальным контролем
Операция проводится трансвагинальным доступом — эндоскоп (гистероскоп) вводится в полость матки через влагалище и цервикальный канал. -
Эффективно
Если во время диагностической гистероскопии выявляется патологический процесс, то сразу же (за один наркоз) выполняется операция — удаление подслизистых миоматозных узлов, удаление полипов эндометрия, разделение внутриматочных сращений (синехий), разделение внутриматочных перегородок, аблация или резекция эндометрия.
Классификация эндометриоза
-
Генитальный. Из самого названия следует, что при течении болезни в этой форме эндометриозные очаги располагаются в тканях детородных органов пациентки.
-
Перитонеальный (брюшинный) эндометриоз — поражает яичники, брюшину малого таза, фаллопиевые трубы.
-
Экстраперитонеальный (внебрюшинный) эндометриоз возникает в органах не покрытых брюшиной: в нижних частях половых органов, вульве, в шейке матки (ее влагалищном сегменте), позадивагинальной перегородке и пр. В мускульном слое матки может сформироваться внутренний эндометриоз (аденомиоз), при этом матка обретает шаровидную форму и достигает величины до 5-6 недели беременности.
-
Экстрагенитальный эндометриоз. При этой форме эндометриозные очаги находятся за пределами репродуктивной системы (пищеварительный тракт, дыхательная система, мочевыделительная система, послеоперационные рубцы).
-
При серьезных, осложненных случаях болезни эндометриоз бывает смешанный.
В зависимости от глубины и распространения очагов эндометриоза различают 4 степени:
- I степень — поверхностные и единичные очаги;
- II степень — очаги более глубокие и в большем количестве;
- III степень — глубокие множественные эндометриозные очаги, а также эндометриоидные кисты яичников, отдельные спайки брюшины;
- IV степень — множественные и глубокие очаги, большие эндометриоидные кисты обоих яичников, обширный спаечный процесс. Эндометрий может прорастать в стенки вульвы и прямую кишку. Как правило, данная степень эндометриоза тяжело лечится, характеризуется масштабностью и степенью инвазии процесса.
Аденомиоз матки классифицируется отдельно — по глубине инвазии патологического процесса в мышечный слой матки (миометрия):
- I стадия начальное прорастание миометрия;
- II стадия очаги эндометриоза прорастают до половины глубины миометрия;
- III стадия полностью прорастает миометрий до серозной оболочки матки;
- IV стадия прорастание стенок матки с распространением очагов на серозную оболочку (брюшину).
Эндометриозные очаги характеризуют также по иным параметрам. Например, они могут приобретать различную форму: от округлых до новообразований, не имеющих четких контуров, и быть различными по размерам — от нескольких миллиметров до нескольких сантиметров. Как правило, новообразования от прилежащих к ним структур обособлены спайками или рубцовым процессом и имеют бурую окраску.
В зависимости от цикличности регул эндометриозные очаги большей частью проявляются в преддверии месячных. Очаги имеют самую различную локализацию и обнаруживаются не только на поверхности органов, но и проявляют тенденцию к глубокой инвазии в ткани. При вовлечении яичников в процесс эндометриоза кисты сгруппированы и наполнены кровянистым содержимым. Исходя из размеров и глубины эндометриозных поражений, а также локализации образований, степень эндометриоза определяют по бальной системе.
Методы эндоскопического обследования матки и влагалища
Многие заболевания матки и влагалища диагностируют эндоскопическими методами. Так, для выявления заболеваний влагалища чаще всего применяют кольпоскопию. Это довольно простая манипуляция, для проведения которой практически не существует противопоказаний. Для её проведения нужен специальный прибор, который называется кольпоскоп.
С его помощью гинеколог проводит осмотр слизистой оболочки влагалища и шейки матки. Кольпоскопия позволяет выявить признаки воспалительного процесса, нарушения гормонального баланса и фоновые для рака состояния. Она является одним из наиболее информативных методов диагностики новообразований этих органов.
В практической гинекологии используется как обычная, так и расширенная кольпоскопия. Перед расширенной кольпоскопией слизистую влагалища обрабатывают раствором Люголя или уксусной кислоты. Такая подготовка позволяет лучше рассмотреть контуры патологических образований.
Процедуры перед гистероскопией
Непосредственно перед гистероскопией также следует выполнить ряд рекомендаций врача, которые помогут улучшить эффективность процедуры и ускорить период восстановления:
- За неделю до манипуляции следует избегать спринцевания и вагинальных препаратов;
- За 2-3 суток нужно отказаться от половых контактов;
- Перед процедурой последний прием пищи должен быть не позднее 20:00, прием жидкости – 24:00;
- Необходимо принять душ и тщательно обработать кожу промежности;
- Следует удалить волосы в области промежности;
- На ночь нужно принять легкое успокоительное;
- С собой следует взять чистое нижнее белье, гигиенические средства, сорочку и халат из натуральных тканей.
При соблюдении всех рекомендаций лечащего врача период восстановления проходит быстро, неприятные ощущения и дискомфорт исчезают самостоятельно через 2-3 дня после гистероскопии без каких-либо последствий.
Как проводится хирургическая гистероскопия?
Все манипуляции производятся на гинекологическом кресле. Чаще всего при гистероскопии применяют общий наркоз, во избежание болезненных ощущений. После обработки спиртовым раствором наружных половых органов пациентки производится аккуратное расширение цервикального канала и в матку вводится гистероскоп. Далее производится тщательный и последовательный осмотр стенок полости матки, устьев маточных труб и цервикального канала. На основании данного осмотра устанавливается диагноз, если это необходимо, то производится оперативное лечение (взятие биопсии, выскабливание, удаление полипов, миоматозных узлов или другие необходимые процедуры). Весь материал, удаляемый при операции, направляется на исследование для постановки более точного диагноза.
Как проводится гистероскопия
Манипуляция назначается на 5-7-й, но не позднее 9-го дня менструального цикла. Исключение составляют случаи, когда нужно провести исследование в другой фазе цикла;
Как проводится гистероскопия? В проведении процедуры принимают участие гинеколог, осуществляющий манипуляцию, средний медицинский персонал и анестезиолог-реаниматолог.
Пациентка ложится на гинекологическое кресло и ей выполняется обезболивание внутривенной анестезией. Когда анестезия подействовала, осуществляется расширение полости матки жидкостью. Стерильный инструмент вводят через цервикальный канал, и врач ведет наблюдение за изображением на мониторе компьютера. Он внимательно осматривает слизистую матки, оценивает ее цвет, толщину и состояние сосудов. По записи проводимых врачом наблюдений затем интерпретируются результаты исследования.
В случае выявления патологических изменений врач проводит биопсию эндометрия или сразу удаляет образования. Весь материал, который берется во время операции, отправляется на гистологическое исследование и, если возникает необходимость, то на иммунногистохимическое исследование эндометрия (для выявления и уточнения формы хронического эндометрита).
Диагностическая процедура проводится в течение 10-15 минут. Длительность хирургической гистероскопии зависит от выявленной патологии и составляет 20-30 минут.
По окончании манипуляций пациентку выводят из наркоза. Она остается в клинике под наблюдением в течение двух последующих часов.
Приборы для гистероскопии
Гистероскоп представляет собой полую металлическую трубку с обтуратором и оптической системой. Известны две принципиально различные конструкции гистероскопа, зависящие от применяемого способа раздвигания стенок матки.
Рис. 1. Гистероскоп с резиновым баллоном: 1—оптическая трубка для наблюдения; 2—ствол; 3—прозрачный резиновый баллон. Внизу шприц для раздувания резинового баллона.
Рис. 2. Смотровой гистероскоп: 1—ствол; 2 — конец волоконного световода оптической трубки; 3—оптическая трубка для наблюдения; 4—патрубок для введения катетера или коагулятора; 5—патрубок с краном для создания вакуума; 6—само-удерживающаяся вакуумная канюля.
Рис. 3. Операционный гистероскоп: 1—обтуратор для введения ствола; 2—ствол; 3—конец волоконного световода; 4—оптическая трубка для осмотра и наблюдения за гибким инструментом; 5—патрубок для введения гибких инструментов.
В гистероскопе, предложенном амер. врачом Норментом, расширение полости матки и расправление эндометрия осуществляется прозрачным резиновым баллоном, установленным на вводимом в полость матки конце ствола гистероскопа (рис. 1). Баллон заполняется воздухом или физиол, р-ром; он плотно прилегает к слизистой оболочке полости матки и через его прозрачные стенки ведется осмотр. Резиновый баллон использован и в гистероскопе Силандера, который отличается от гистероскопа Нормента меньшим диаметром вводимого в полость матки ствола. Недостаток этих гистероскопов — невозможность взятия материала для биопсии, проведения электрокоагуляции и др.
При другой конструкции гистероскопа расширение полости матки достигается непосредственным введением в нее жидкости, благодаря чему создается объем для осмотра; кроме того, жидкость очищает защитное стекло трубки от крови и слизи. Гистероскопы такого типа могут быть операционными и смотровыми.
С современными гистероскопами работают при заполнении полости матки углекислым газом. Смотровой гистероскоп (рис. 2) состоит из ствола и оптической трубки, снабженной волоконным световодом, передающим в полость «холодный» свет. Гистероскоп вводят в матку через специальную самоудерживающуюся на шейке матки вакуумную канюлю. Ствол гистероскопа имеет канал с патрубком для введения тонкого катетера или электрода.
Операционный гистероскоп (рис. 3) имеет большой размер ствола и позволяет проводить в матку электрод для коагуляции и гибкие инструменты для различных манипуляций. Через ствол операционного гистероскопа можно проводить жесткие щипцы для биопсии, имеющие специальный канал для установки оптической трубки. Манипуляции гибкими и жесткими инструментами проводят под контролем зрения, который осуществляют через оптическую трубку, снабженную волоконным световодом. Наполнение полости матки углекислым газом делает безопасной электрокоагуляцию. Для нагнетания углекислого газа в полость матки под давлением, контроля за давлением, создания вакуума в канюле, надеваемой на шейку матки, используют специальные аппараты, обеспечивающие необходимый комплекс этих манипуляций.
Лечебные мероприятия при пузырном заносе
Первоочередные лечебные мероприятия сводятся к хирургическому удалению пузырного заноса путем вакуум-экстракции содержимого полости матки и контрольного кюретажа — выскабливания стенок полости матки. Процедура проводится в условиях круглосуточного гинекологического стационара, как правило, под внутривенным наркозом.
После предварительного расширения цервикального канала в маточную полость вводится вакуум-кюретка — полая металлическая трубка. Вакуум-аспиратор создает в матке отрицательное давление, что позволяет отслоить от стенок и удалить продукт зачатия. Полученный соскоб из полости матки отправляется на гистологическое исследование и кариотипирование. Для профилактики кровотечения возможно внутривенно-капельное введение окситоцина. После вакуум-аспирации содержимого полости матки производится контрольное выскабливания. Оно выполняется с целью удаления возможных остатков хориальной ткани и кровяных сгустков.
Женщинам с резус-отрицательной кровью и неполным пузырным заносом показано введение антирезусного иммуноглобулина. Делается это с той целью, чтобы избежать развития резус-конфликта матери и ребенка в последующую беременность.
Химиопрепараты после аспирации пузырного заноса не назначаются, однако требуется активное динамическое наблюдение. После инструментальной эвакуации пузырного заноса обязательно еженедельное исследование сывороточного бета-ХГЧ до получения трех последовательных отрицательных результатов, затем один раз в месяц на протяжении 1 года.
Для исключения метастазирования в лёгкие необходима рентгенограмма грудной клетки сразу после прерывания молярной беременности, а затем через 1-2 месяца. Через 2 недели после опорожнения матки проводится контрольная ультразвуковая томография органов малого таза, затем ежемесячно до нормализации гормонального фона. Как правило, уровень ХГЧ нормализуется в течение 4-8 недель после удаления пузырного заноса.
Повышенный уровень хорионического гонадотропина спустя 8 недель после вакуумной аспирации матки может свидетельствовать о развитии злокачественной опухоли, поэтому требуется обязательное повторное исследование.
С планированием следующей беременности будущим родителям стоит повременить. Контрацепция необходима в течение как минимум одного года после нормализации уровня ХГЧ. В качестве метода контрацепции предпочтительно использовать гормональные препараты.
При деструирующей форме молярной беременности врачебная тактика иная. Из-за прорастания пузырного заноса в стенку матки показано удаление матки с сохранением яичников. Экстирпация матки также требуется при продолжающемся массивном кровотечении, которое не удается остановить консервативными методами.
3.Противопоказания и осложнения, подготовка к исследованию
Гистероскопия противопоказана, когда проникновение в полость матки грозит нежелательными последствиями: беременность; стеноз шейки матки; наличие острого воспаления; обильные маточные кровотечения; злокачественные новообразования.
Подготовка к обследованию с использованием гистероскопа включает гинекологический осмотр и, как правило, клинические анализы крови и мочи, исследование на ВИЧ и сифилис, контроль мазка из влагалища. Желательно ограничить половые контакты за 2 суток до диагностики.
Гистероскопия представляет собой неопасную процедуру, однако изредка наблюдаются осложнения, которые требуют немедленного обращения в больницу:
- эндометрит (возможен при несоблюдении пациенткой правил гигиены в период подготовки к обследованию или при использовании нестерильных инструментов);
- перфорация матки (крайне редкое осложнение, вероятность которого зависит от профессионализма и опытности врача, проводящего обследование. Вводимый в матку гистероскоп не имеет травмирующих элементов, поэтому нарушение целостности стенок матки возможно только при грубом нарушении методики проведения процедуры);
- кровотечение из матки (в норме после гистероскопии на 1-2 день могут появиться незначительные кровянистые выделения, но сильное кровотечение продолжительностью больше двух дней требует обращения к гинекологу).
Таким образом, гистероскоп – это прибор для визуальной диагностики, расширяющий влагалище и проникающий в матку. Его диаметр 1 см, поэтому болезненности не возникает. Лишь при необходимости лечебной хирургической гистероскопии ставится вопрос об анестезии. Обычно вся процедура занимает не более получаса.
Что происходит во время гистероскопии?
Гистероскопия может проводится либо под общим наркозом, что означает, что вы будете спать во время всей процедуры, или с местной анестезией. Если у вас есть местный анестетик, вы будете бодрствовать. Вам может быть предоставлено успокоительное, которое не заставит вас спать, но может помочь вам чувствовать себя более спокойно. Вам могут рекомендовать принимать нестероидные противовоспалительные болеутоляющие, например ибупрофен, около 1 часа до вашего назначения, чтобы помочь уменьшить боль сразу после процедуры. Если у вас есть местный анестетик вам может быть предложено, если вы хотите, увидеть фотографии, поступающие от гистероскопа. Некоторые люди не хотят, этого делать, но другие считают это полезным.
Ваш врач может использовать зеркало (тот же инструмент, что используеся в шейном скрининговом тесте), так что он или она могут видеть шею матки (шейку матки). Когда врач проходит гистероскопом через ваш cerivx в матку. Гистероскоп подключен к камере и экране телевизора, видна внутренняя часть матки. Некоторые газы или жидкости можно закачивать в матку, чтобы сделать ее шире. Это дает возможность увидеть выстилку матки. После этого, врач может взять небольшой кусочек ткани из полости матки (биопсия). Который будет отправлен в лабораторию для исследования под микроскопом. Иногда найденные полипы могут быть удалены в ходе теста
После завершения процедуры гистероскоп осторожно удаляют.
Гистероскопия занимает от 5-30 минут. Если вы проснулись, вы можете почувствовать что-то вроде судороги в несколько этапов. Многие женщины не чувствуют никакого дискомфорта, или только минимальный дискомфорт.