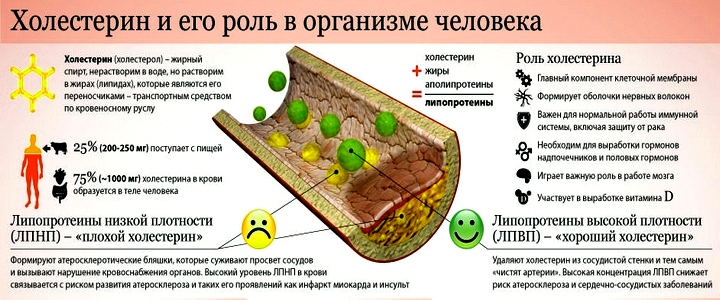
Гиперхолестеринемия
Содержание:
- Действующие вещества, относящиеся к коду E78.0
- Online-консультации врачей
- Описание лечебного диетического питания № 10
- Причины
- Что представляет собой гиперхолестеринемия
- Профилактика гиперхолестеринемии
- 1.Общие сведения
- Почему развивается гиперхолестеринемия?
- патофизиология
- Цель и принципы гипохолестериновой диеты
- Стандартные методы лечения
- Причины
- Диета при гиперхолестеринемии
- Диагностика
- Примерное меню на неделю
- Основные методы диагностики
Действующие вещества, относящиеся к коду E78.0
Ниже приведён список действующих веществ, относящихся
к коду E78.0 МКБ-10 (наименования фармакологических групп и
перечень торговых названий, связанных с этим кодом).
- Действующие вещества
-
Алирокумаб
Фармакологическая группа: Прочие гиполипидемические средства
-
Амлодипин + Аторвастатин
Фармакологические группы: Блокаторы кальциевых каналов в комбинации с другими препаратами, Гиполипидемические препараты в комбинации с другими средствами
-
Амлодипин + Лизиноприл + Розувастатин
Фармакологические группы: Блокаторы кальциевых каналов в комбинации с другими препаратами, Ингибиторы АПФ в комбинации с другими препаратами, Гиполипидемические препараты в комбинации с другими средствами
-
Аторвастатин
Фармакологическая группа: Статины
-
Аторвастатин кальций
Фармакологическая группа: Статины
-
Ацетилсалициловая кислота + Розувастатин
Фармакологическая группа: Гиполипидемические препараты в комбинации с другими средствами
-
Аципимокс
Фармакологическая группа: Прочие гиполипидемические средства
-
Безафибрат
Фармакологическая группа: Фибраты
-
Гемфиброзил
Фармакологическая группа: Фибраты
-
Диоскореи ниппонской корневищ экстракт
Фармакологическая группа: Прочие гиполипидемические средства
- Калины кора
-
Колестипол
Фармакологическая группа: Секвестранты желчных кислот
-
Колестирамин
Фармакологическая группа: Секвестранты желчных кислот
-
Ксантинола никотинат
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Антиагреганты, Вазодилататоры, Корректоры нарушений мозгового кровообращения, Никотинаты
-
Ларопипрант + Никотиновая кислота
Фармакологическая группа: Гиполипидемические препараты в комбинации с другими средствами
-
Ловастатин
Фармакологическая группа: Статины
-
Никотиновая кислота
Фармакологические группы: Ангиопротекторы и корректоры микроциркуляции, Витамины и витаминоподобные средства, Никотинаты
-
Никотиновая кислота +
Фармакологическая группа: Гиполипидемические препараты в комбинации с другими средствами
-
Питавастатин
Фармакологические группы: Прочие гиполипидемические средства, Статины
-
Пробукол
Фармакологические группы: Антигипоксанты и антиоксиданты, Прочие гиполипидемические средства
-
Розувастатин
Фармакологическая группа: Статины
-
Симвастатин
Фармакологическая группа: Статины
-
Фенофибрат
Фармакологическая группа: Фибраты
-
Флувастатин
Фармакологическая группа: Статины
-
Холина фенофибрат
Фармакологическая группа: Фибраты
-
Ципрофибрат
Фармакологическая группа: Фибраты
-
Эволокумаб
Фармакологическая группа: Прочие гиполипидемические средства
-
Эзетимиб
Фармакологическая группа: Прочие гиполипидемические средства
- Инклисиран
-
Эвинакумаб
Фармакологическая группа: Прочие гиполипидемические средства
Online-консультации врачей
| Консультация специалиста в области лечения стволовыми клетками |
| Консультация педиатра |
| Консультация психиатра |
| Консультация андролога-уролога |
| Консультация аллерголога |
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация сурдолога (аудиолога) |
| Консультация детского невролога |
| Консультация оториноларинголога |
| Консультация психоневролога |
| Консультация гомеопата |
| Консультация радиолога (диагностика МРТ, КТ) |
| Консультация генетика |
| Консультация пластического хирурга |
| Консультация эндоскописта |
Новости медицины
Устройство и принцип работы магнитной мешалки,
26.05.2021
Быстрая доставка лекарств на сервисе mednex.com.ua,
30.04.2021
6 простых привычек, чтобы круглый год не болеть простудами: рекомендуют все врачи,
17.03.2021
Морепродукты становятся вредными для здоровья?,
05.01.2021
Новости здравоохранения
Эксперт назвала три отличия простуды от COVID-19,
05.01.2021
В мире более 86 миллионов случаев COVID-19,
05.01.2021
Скорость распространения COVID-19 зависит от климатических условий,
11.06.2020
Исследователи насчитали шесть разновидностей коронавируса,
11.06.2020
Описание лечебного диетического питания № 10
Построена гипохолестериновая диета на принципах диетического стола № 10. Суть такого питания в максимально допустимом снижении калорий за счет минимального употребления соли и жира. Но если другие диетические программы допускают и даже рекомендуют употребление клетчатки, то в столе № 10 она также под запретом.
Цель лечебной диеты гипохолестериновой: разгрузить почки и печень, сердце и сосуды, нормализовать обмен веществ, вывести из организма шлаки и лишнюю жидкость. В рационе обязательно должны быть продукты, содержащие калий, магний, липотропные и ощелачивающие элементов.
Но важно не только употреблять только разрешенные продукты. Важно делать это по строгому режиму. Основные правила следующие:
Основные правила следующие:
- Питаться пять раз на протяжении дня скромными порциями, строго через равные промежутки времени.
- Все блюда готовить только в пароварке или запекать.
- Если на столе появляются мясо и рыба, то они должны быть только отварными.
- И первые, и вторые блюда подаются не горячими и не холодными.
Кроме того, соблюдая лечебный стол №10, обязательно нужно принимать витаминные комплексы. Рекомендованы препараты, содержащие витамины группы В, Омега-3, фолиевая кислота, никотиновая кислота, антиоксиданты – витамины С и Е. Все эти вещества способствуют выведению вредного холестерина, больной обязательно должен их получать в большом количестве как вместе с едой, так и пищевыми добавками.
Категорически исключаются при гипохолестериновой диете:
- консервы, полуфабрикаты и фаст-фуд;
- жирное и жареное, даже если это рыба или картофель;
- любые готовые соуса типа кетчуп или майонез;
- свежеиспеченный хлеб, сдоба, изделия из слоеного теста;
- любые крепкие бульоны, в том числе рыбные и грибные;
- молочные продукты высокой жирности;
- все газированные напитки с ароматизаторами и красителями из магазина, алкоголь, какао.
Есть и те продукты, которые наоборот, будут очень полезны и обязательно должны появляться на столе каждый день. Это:
- белая рыба, морская нежирных сортов;
- бобовые и соя;
- зеленый чай;
- чеснок;
- любые злаки и растительные масла.
Вещества, которые есть в них, обеспечат больного всем, что ему нужно, и при этом не вызовут активной выработки холестерина. Список разрешенных продуктов кажется довольно скудным. Но на самом деле при некоторых усилиях и небольшой фантазии вполне можно придумать разнообразный стол.
Причины
Этиология • Этиология первичной ГХ неизвестна (см. Факторы риска) • Этиология вторичной ГХ •• Гипотиреоз •• СД •• Нефротический синдром •• Обструктивные заболевания печени •• Приём ЛС (прогестины, анаболические стероиды, диуретики , b — адреноблокаторы , некоторые иммунодепрессанты).
Генетические аспекты. Наследуемая гиперхолестеринемия (*143890, 19p13.2–p13.1, ген LDLR, FHC, Â): гиперлипопротеинемия IIA, ксантомы, ИБС.
Факторы риска • Наследственность • Ожирение • Гиподинамия • Стресс.
Холестерин — компонент биологических мембран • На основе холестерина происходит синтез стероидных гормонов — половых, ГК, минералокортикоидов • Холестерин циркулирует во внутренней среде организма в составе липопротеинов. Транспорт холестерина осуществляют хиломикроны (плотность <0,93), ЛПНП (1,019–1,063), ЛПОНП (0,93–1,006) и ЛПВП (>1,21) • Высокий риск развития атеросклероза возникает при содержании холестерина 240 мг% (6,22 ммоль/л) и более. Чем выше ГХ (точнее отношение содержания холестерина в ЛПНП к содержанию холестерина в ЛПВП), тем выше риск развития ИБС •• При отношении ЛПНП к ЛПВП более 5:1 риск развития ИБС очень высок •• Высокий уровень ЛПВП предотвращает развитие ИБС. Считают, что ЛПВП способствуют удалению холестерина из коронарных сосудов.
Что представляет собой гиперхолестеринемия
Гиперхолестеринемия — это повышенный уровень липидов в крови, который возникает вследствие избыточного его попадания в кровь и невозможности организма справиться с таким количеством жира.
При повышении холестерина происходит уплотнение стенок сосудов и артерий, они значительно сужаются, нарушая кровообращение, что приводит к крайне опасному состоянию.
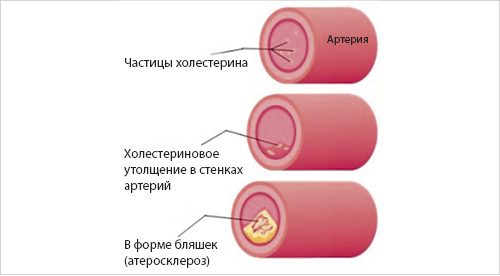
Гиперхолестеринемия приводит к такому опасному осложнению, как атеросклероз
В группу риска входят пациенты:
- с нарушениями работы почек;
- с избыточным весом;
- злоупотребляющие жирной и калорийной пищей;
- регулярно испытывающие стрессовые состояния;
- больные сахарным диабетом.
Профилактика гиперхолестеринемии
Каждый человек знает, что легче свой организм поддерживать на «здоровом» уровне, чем затем прикладывать массу усилий, чтобы избавиться от заболевания и вернуть былое здоровье. Профилактика гиперхолестеринемии не отличается излишней сложностью, но придерживаясь приведенных рекомендаций, можно существенно защитить свой организм от нарушений, неизменно наступающих на фоне высокого уровня холестерина.
- Необходимо следить за своим весом.
- Избегать высококалорийной пищи.
- Вывести из своего рациона сдобу, жирные, копченые и перченые продукты питания.
- Увеличить объемы фруктов и овощей, богатых витаминами, минералами и клетчаткой.
- Убрать вредные привычки: алкоголь, никотин.
- Занятия спортом с индивидуально подобранными нагрузками.
- Избегать стрессов и больших эмоциональных нагрузок.
- Необходим периодический контроль количества холестериновых бляшек в крови.
- Контроль артериального давления.
- Обязательное полное лечение диагностированных заболеваний, которые способны спровоцировать высокий уровень холестерина.
- При появлении первых патологических признаков, обратиться за консультацией к специалисту и, при необходимости, пройти медикаментозное лечение.
Гиперхолестеринемия — этим термином медики обозначают не заболевание, а симптом, способный привести к достаточно серьезным нарушениям в организме больного. Поэтому игнорировать даже незначительное нарушение его уровня в крови не следует. На ранних сроках развития данную патологию можно легко держать в норме откорректированным режимом питания и рекомендованной диетой. Если же этот этап терапии был проигнорирован, то человек рискует в дальнейшем заполучить более сложные и порой необратимые заболевания, например, атеросклероз, инфаркт, инсульт и другие. Спасти свое здоровье своевременным обращением к врачу в состоянии только сам человек. Поэтому будьте более внимательны к своему организму и не отмахивайтесь от его сигналов о помощи. Ведь съеденный кусок жирного мяса не стоит испорченного качества всей оставшейся жизни!
1.Общие сведения
Холестерин (в западной литературе – холестерол) представляет собой органическое соединение из группы жирных спиртов. Это один из бесчисленных биохимических регуляторов и модераторов нормальной жизнедеятельности организма.
Однако именно о холестерине сегодня говорят и пишут чрезвычайно много, причем иной раз в такой тональности, что это вызывает массовую истерию и «холестеринофобию» (периодически обостряющуюся, например, в США и других странах, где население отличается повышенной внушаемостью).
Однако и недооценивать, а тем более игнорировать этиопатогенетическое значение холестерина, – вернее, одной из его фракций, – по меньшей мере неразумно. Широко известно, что повышенная, избыточная концентрация холестерина является главным фактором риска тех заболеваний, которые, в свою очередь, устойчиво лидируют среди причин ненасильственной летальности: артериальная гипертензия, ИБС (ишемическая болезнь сердца), инфаркт миокарда, ОНМК (ишемические инсульты и другие острые нарушения мозгового кровообращения).
Эндогенный холестерин, т.е. «производимый внутри» для собственных нужд (печенью, гонадами, кишечником, почками и другими органами) составляет примерно 75-80% от всего содержащегося в организме холестерина. Остальное поступает извне, с пищей, причем широко известен тот факт, что в растительных продуктах содержание холестерина меньше в сотни, а иногда в тысячи раз, чем в продуктах животного происхождения.
Растворенный в крови холестерин разделяется на две фракции липопротеидов (липопротеинов), – сложных соединений липидов (жиров) и протеинов (белков). Более тяжелые ЛПВП, или липопротеиды высокой плотности, являются своего рода профилактикой и защитой от атеросклероза; напротив, ЛПНП, липопротеиды низкой плотности – прямая его причина.
Именно ЛПНП, циркулируя в кровеносной системе, оседают на стенках сосудов в виде кашицеобразных отложений, известных под названием «атеросклеротические бляшки». Сужение просветов бляшками приводит к сокращению естественного кровоснабжения тканей (ишемии), последствиями чего становятся дегенеративно-дистрофические или атрофические изменения, а при острой катастрофической ишемии – массовая гибель клеток (некроз, в этом случае называемый инфарктом или инсультом).
В силу указанных причин ЛПНП на уровне обыденного сознания и речи часто называют «плохим», а ЛПВП, соответственно, «хорошим» холестерином.
В целом, холестерин организму совершенно необходим: он служит одним из строительных материалов для клеточных мембран и одним из регуляторов секреции ключевых гормонов, опосредованно участвует в процессах пищеварения и продукции эндогенных витаминов группы D.
Гиперхолестеринемия, то есть повышенное содержание холестерина в крови, не соответствует ключевым критериям понятия «болезнь». Однако это, как показано выше, – несомненный и исключительно мощный фактор риска.
Почему развивается гиперхолестеринемия?
Существует множество факторов, которые способствуют повышению уровня холестерина в крови. Например, гиперхолестеринемия может возникать при развитии других заболеваний (сахарный диабет, патология печени и щитовидной железы), а также при приеме лекарственных препаратов. Однако наиболее частая причина связана с повышенным употреблением жирной, богатой холестерином пищи. Данное состояние обычно сочетается с малоподвижным образом жизни, лишним весом, неправильным питанием. Все эти факторы только усугубляют основную проблему.
Генетические причины появления гиперхолестеринемии связаны с мутацией в гене LDLR, отвечающем за процесс эндоцитоза липопротеинов низкой плотности. Они являются основными переносчиками холестерина, который в результате не может попасть в клетку и утилизироваться. Открытие гена LDLR и связанных с ним мутаций позволило разобраться в причинах наследственной гиперхолестеринемии, за что американские ученые, которые проводили данное исследование, были удостоены Нобелевской премии.
Клинические проявления
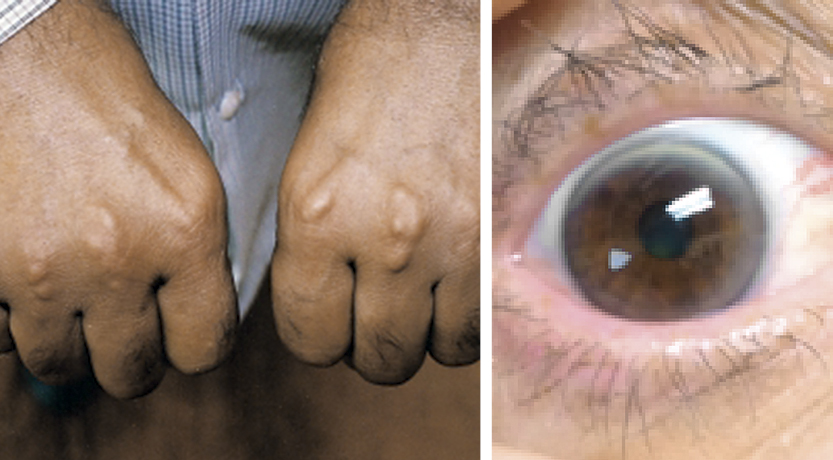
Гиперхолестеринемия относится к тем заболеваниям, которые удается обнаружить случайно при условии, что пациент редко проходит профилактическое обследование. Повышенный уровень холестерина в большинстве случаев никак не сказывается на состоянии организма, а первые симптомы проявляются только тогда, когда вред ему уже причинен:
- появление на веках пятен, которые слегка возвышаются над поверхностью кожи и имеют желтоватый или коричневый оттенок;
- появление серого кольца вокруг роговицы глаза;
- образование бугров на пальцах рук и ног, в области коленей, локтей, лодыжек.
Нередко гиперхолестеринемия проявляет себя симптомами кардиологических заболеваний, которые связаны с отложением холестерина на стенках сосудов и развитием атеросклероза. Данные изменения уже являются необратимыми, поэтому большое значение отводится регулярному контролю уровня холестерина в крови и его коррекции в пределах нормы.
патофизиология
Холестерина ЛПНП обычно циркулирует в организме в течение 2,5 дней, а затем и аполипопротеина часть холестерина LDL связывается с рецептором LDL на клетки печени , вызывая ее поглощение и пищеварение . Этот процесс приводит к удалению ЛПНП из сосудистой системы. Синтез холестерина в печени подавляется в редуктазы пути HMG-CoA .
В FH, функция рецептора ЛНП снижается или отсутствует, и ЛНП циркулирует по средней продолжительности 4,5 дней, в результате чего значительно повышенный уровень ЛПНП – холестерина в крови с нормальными уровнями других липопротеидов. В мутации АроВ , снижение связывания частиц ЛПНП с рецептором вызывает повышенный уровень холестерина ЛПНП. Не известно , как мутация вызывает дисфункцию рецептора ЛНП в мутациях PCSK9 и ARH .
Хотя атеросклероз происходит в определенной степени у всех людей, люди с FH могут развиваться ускоренным атеросклерозом из – за избыточный уровень LDL. Степень атеросклероза примерно зависит от количества ЛПНП – рецепторов до сих пор выраженных и функциональности этих рецепторов. Во многих гетерозиготных формах FH, функция рецептора лишь слегка нарушена, и уровни LDL будут оставаться относительно низкими. В более серьезных гомозиготных формах, рецептор не экспрессируются на всех.
Некоторые исследования FH когорты предполагают , что дополнительные факторы риска , как правило , в игре , когда человек развивается атеросклероз. В дополнение к классическим факторам риска , таких как курение, высокое кровяное давление и диабет, генетические исследования показали , что общая ненормальность в протромбинового гена (G20210A) повышает риск развития сердечно – сосудистых событий у людей с FH.
Цель и принципы гипохолестериновой диеты
Целью гипохолестериновой диеты служит уменьшение уровня холестерина в пределах 4.20-5,0 ммоль/л. Как, вы уже знаете, построена диета на принципах стола N 10. Задача диеты состоит в снижении до максимума потребление калорий. Для этого необходимо ограничить потребление поваренной соли (NaCl) и уменьшить потребление простых и легко усваиваемых углеводов, снизить потребление жиров млекопитающих и птицы, а также трансфиров
Многие специалисты рекомендуют обязательно включать продукты, имеющие в своём составе калий и магний. Если вы хотите снизить уровень холестерина в крови, то также следует придерживаться следующих правил в течении дня:
Принимать пищу от 3 до 5 раз через одинаковые промежутки времени. 70% принимаемой пищи должно быть употреблено в первой половине времени бодрствования.
Исключить из рациона жареное и копченое.
Ограничить или исключить употребление красного мяса млекопитающих.
Уменьшить количество многокалорийной пищи и спиртосодержащей продукции
Общее содержание жира в продуктах снизить до минимума.
Отдайте предпочтение пищи обогащенной клетчаткой, а также углеводами. Это позволит Вам постоянно чувствовать себя в тонусе.
Снизьте использование поваренной соли
Замените эту соль на диетическую с повышенным содержанием калия и магния.
Желательно ежедневно съедать до 500 г овощей, до 300 г свежих фруктов и ягод.
Не стоит кушать слишком горячее или слишком холодное.
Очень важно придерживаться не только строгого режима питания, но и использовать в пищу только продукты из списка разрешенных.
Увеличить потребление рыбы, особенно полезны жирные сорта морской северной рыбы.
Увеличить в рационе использование полезных растительных масел: оливкового, льняного, рыжикового, горчичного.
Полезно употребление темного шоколада с высоким содержанием какао (свыше 80%) до 100 г в сутки.
Черный кофе без сливок и молока до 6 чашек эспрессо.
Стандартные методы лечения
Немедикаментозные методы, используемые при терапии гиперхолестеринемии:
- Коррекция массы тела.
- Индивидуально составленный план физической нагрузки, с учетом имеющихся патологий, притока кислорода.
- Нормализация рациона: увеличение доли овощей и фруктов, отказ от жирных и жареных продуктов, снижение калорийности рациона.
- Отказ от использования алкоголя для замедления набора веса, снижения действия побочных эффектов при систематическом приеме препаратов.
- Запрет на курение, так как никотин повышает риск развития патологий сердца и сосудов, понижает концентрацию антиатерогенных веществ.
Причины
Формула состава холестерина
Гиперхолестеринемия обычно возникает из-за сочетания факторов окружающей среды и генетических факторов. К факторам окружающей среды относятся вес, диета и стресс . Одиночество также является фактором риска.
Медицинские условия и лечение
Ряд других состояний также может повышать уровень холестерина, включая сахарный диабет 2 типа , ожирение , употребление алкоголя , моноклональную гаммопатию , диализную терапию, нефротический синдром , гипотиреоз , синдром Кушинга и нервную анорексию . Некоторые лекарства и классы лекарств могут влиять на метаболизм липидов: тиазидные диуретики , циклоспорин , глюкокортикоиды , бета-блокаторы , ретиноевую кислоту , нейролептики ), некоторые противосудорожные препараты и лекарства от ВИЧ, а также интерфероны .
Генетика
Генетический вклад обычно обусловлен аддитивным действием нескольких генов («полигенный»), хотя иногда может быть вызван дефектом одного гена, например, в случае семейной гиперхолестеринемии . При семейной гиперхолестеринемии мутации могут присутствовать в гене APOB ( аутосомно-доминантный ), аутосомно-рецессивном гене LDLRAP1 , варианте аутосомно-доминантной семейной гиперхолестеринемии ( HCHOLA3 ) гена PCSK9 или гене рецептора LDL . Семейная гиперхолестеринемия поражает примерно одного человека из 250.
Диета
Диета влияет на уровень холестерина в крови, но величина этого эффекта варьируется от человека к человеку. Более того, когда потребление холестерина с пищей снижается, его продукция (в основном печенью) обычно увеличивается, так что изменения холестерина в крови могут быть умеренными или даже повышенными. Этот компенсаторный ответ может объяснить гиперхолестеринемию при нервной анорексии. Обзор 2016 года обнаружил предварительные доказательства того, что диетический холестерин связан с повышенным уровнем холестерина в крови. Транс — жиры , как было показано снижение уровня ЛПВП при одновременном повышении уровня ЛПНП. ЛПНП и общий холестерин также повышаются при очень высоком потреблении фруктозы .
По состоянию на 2018 год наблюдается умеренная положительная дозозависимая зависимость между потреблением холестерина и холестерином ЛПНП.
Диета при гиперхолестеринемии
Назначение диеты при гиперхолестеринемии является важным терапевтическим мероприятием, для выведения из организма плохого холестерина и оказания антисклеротического действия.
Запрещенные продукты
В первую очередь ограничивают потребление насыщенных жиров, которые попадают в организм с продуктами животного происхождения. Составляйте рацион из полиненасыщенных жиров растительного происхождения. Из меню убирают следующие продукты:
- Свинина, жирное мясо, курица с кожей.
- Обработанное мясо – сосиски, копчености, бекон, салями.
- Избегайте субпродуктов – печень, почки, мозги.
- Яйца – можно употреблять не более 4 желтков за неделю из-за большого содержания холестерина. Белки разрешены без ограничений, в них холестерин отсутствует.
- Алкоголь – запрещен даже при умеренных значениях гиперхолестеринемии. В сутки можно употребить не более 20 мл алкоголя или при наличии болезней сердечно-сосудистой системы перестать пить вообще.
- Молочные продукты – исключите жирный сыр, сливки, сливочное масло и творог.
- Мучные изделия – уберите всю сдобу, так как для таких изделий замешивают тесто с использованием продуктов, в составе которых есть холестерин.
- Кофе – сваренный кофе повышает уровень холестерина, так как при кипячении происходит экстракция жиров из кофейных зерен.
Разрешенные продукты
В рацион больного включаются следующие продукты:
- Мясо – готовить нужно постное филе и вырезку без жировой прослойки. Разрешена для употребления тощая говядина, баранина.
- Зеленый чай, так как он может оказывать антисклеротическое действие, не влияя при этом на массу тела.
- Рыба – подходят даже жирные сорта, но проконсультируйтесь насчет употребления рыбьего жира.
- Молочные продукты – только обезжиренное молоко.
- Овощи и фрукты – полезна клетчатка, ведь она благотворно влияет на желудочно-кишечный тракт, выводит холестерин и дополняет организм микроэлементами.
- Орехи снижают уровень холестерина, но влияют на вес.
- Отруби и мука грубого помола помогает заменить муку высшего сорта. Больному нельзя есть ничего сдобного и сладкого, так как это увеличивает количество плохого холестерина.
- Крупы и каши из них разрешены для употребления, готовить нужно на обезжиренном молоке.
Примерное меню на день
В меню на день включают блюда, которые были сварены, потушены или приготовлены на пару. Составить меню помогает список разрешенных продуктов, которые можно сгруппировать в дробные приемы пищи. Примерное меню на день при гиперхолестеринемии выглядит следующим образом:
- после подъёма выпейте стакан свежевыжатого морковного сока или чай без молока, сухофрукты и орехи;
- завтрак – каша из зерновых, говяжья котлета на пару, зеленый чай с медом;
- ланч – салат из свежих овощей, который заправлен оливковым маслом, стакан томатного или морковного сока;
- обед – суп на овощном бульоне, запеченная куриная котлета, овощи на гриле, цельнозерновой хлеб, стакан свежевыжатого апельсинового сока или чай;
- полдник – йогурт и сок;
- ужин – рыба на гриле, тушеные или вареные овощи, вареный картофель, несладкий чай.
Диагностика
| Интерпретация уровня холестерина | |||
|---|---|---|---|
| тип холестерина | ммоль / л | мг / дл | интерпретация |
| общий холестерин | <5.2 | <200 | желательно |
| 5.2–6.2 | 200–239 | пограничный | |
| > 6,2 | > 240 | высокая | |
| Холестерин ЛПНП | <2,6 | <100 | самый желанный |
| 2,6–3,3 | 100–129 | хорошо | |
| 3,4–4,1 | 130–159 | пограничный высокий | |
| 4,1–4,9 | 160–189 | высокий и нежелательный | |
| > 4,9 | > 190 | очень высоко | |
| Холестерин ЛПВП | <1.0 | <40 | нежелательно; риск увеличился |
| 1,0–1,5 | 41–59 | хорошо, но не оптимально | |
| > 1,55 | > 60 | хорошо; риск снижен |
Холестерин измеряется в миллиграммах на децилитр (мг / дл) крови в США и некоторых других странах. В Соединенном Королевстве, большинстве европейских стран и Канаде мерилом является миллимоль на литр крови (ммоль / л).
Для здоровых взрослых Национальная служба здравоохранения Великобритании рекомендует верхний предел общего холестерина 5 ммоль / л и холестерина липопротеинов низкой плотности (ЛПНП) 3 ммоль / л. Для людей с высоким риском сердечно-сосудистых заболеваний рекомендуемый предел общего холестерина составляет 4 ммоль / л и 2 ммоль / л для ЛПНП.
В США Национальный институт сердца, легких и крови в составе Национальных институтов здоровья классифицирует общий холестерин менее 200 мг / дл как «желательный», от 200 до 239 мг / дл как «погранично высокий» и 240 мг. / дл или более как «высокий».
Абсолютной границы между нормальным и аномальным уровнями холестерина не существует, и следует интерпретировать значения в отношении других состояний здоровья и факторов риска.
Более высокий уровень общего холестерина увеличивает риск сердечно-сосудистых заболеваний, особенно ишемической болезни сердца. Уровни холестерина ЛПНП или не-ЛПВП позволяют прогнозировать ишемическую болезнь сердца в будущем; оспаривается, какой из них является лучшим предсказателем. Высокие уровни малых плотных ЛПНП могут быть особенно неблагоприятными, хотя измерение малых плотных ЛПНП не рекомендуется для прогнозирования риска. В прошлом уровни ЛПНП и ЛПОНП редко измерялись напрямую из-за стоимости. Уровни триглицеридов натощак принимали в качестве индикатора уровней ЛПОНП (обычно около 45% триглицеридов натощак состоит из ЛПОНП), в то время как ЛПНП обычно оценивали по формуле Фридевальда:
Общий холестерин ЛПНП — ЛПВП — (0,2 х триглицеридов натощак).
≈ {\ Displaystyle \ приблизительно}
Однако это уравнение недействительно для образцов крови, полученных не натощак, или если уровень триглицеридов натощак повышен> 4,5 ммоль / л (> ~ 400 мг / дл). Поэтому в последних рекомендациях рекомендуется использовать прямые методы измерения ЛПНП везде, где это возможно. Это может быть полезно для измерения всех субфракций липопротеинов ( ЛПОНП , IDL , LDL и HDL ) при оценке гиперхолестеринемии и измерения аполипопротеинов и липопротеина (а) также может иметь значение. При подозрении на семейную гиперхолестеринемию рекомендуется генетический скрининг.
Классификация
Классически гиперхолестеринемию классифицировали с помощью электрофореза липопротеинов и . Новые методы, такие как «анализ подкласса липопротеинов», позволили значительно улучшить понимание связи с прогрессированием атеросклероза и его клиническими последствиями. Если гиперхолестеринемия является наследственной ( семейная гиперхолестеринемия ), чаще обнаруживается семейный анамнез преждевременного, ранее начавшегося атеросклероза.
Примерное меню на неделю
Пациент должен сам ориентироваться в составлении лечебного рациона. Меню в виде таблицы (гипохолестериновая диета на несколько дней). Итак, начнем с понедельника.
| Завтрак |
|
| Перекус |
|
| Обед |
|
| Полдник | |
| Ужин |
|
«Постный борщ» — это жидкое блюдо, бульон которого приготовлен без добавления мяса или костей. Используя фрукты, следует помнить, что бананы запрещены в гипохолестериновой диете. Меню на неделю предусматривает употребление любых фруктов, кроме бананов.
| Завтрак | |
| Перекус | |
| Обед |
|
| Ужин |
Меню гипохолестериновой диеты на неделю позволяет довольно гибкий подход. При желании можно менять составные части местами — например, на первое есть окрошку, постный борщ или суп-пюре тогда, когда захочется.
Не стоит держать себя «в черном теле» и ограничивать удовольствие от получения пищи.
| Завтрак |
|
| Обед |
|
| Полдник | |
| Ужин |
|
Рацион включает в себя пять приемов пищи. Порции не должны быть слишком большими. Желательно употреблять максимум овощей и фруктов.
Первый вариант:
- Завтрак – овсянка на пару, яблоко и черный кофе.
- Перекус – хлебцы или булка со злаками, а также сок.
- Обед – вареное куриное филе, салат из огурцов, помидоров, зелени и оливкового масла.
- Полдник – небольшое количество фруктов и настой из шиповника.
- Ужин – хлеб с цельными зернами, тушеные овощи и небольшой кусочек отварной рыбы.
Второй вариант:
- Завтрак – пшенная или гречневая крупа, сваренная на молоке, сухарики или цельнозерновой хлеб.
- Перекус – галетное печенье, яйцо и сок.
- Обед – тыквенное пюре (жидкое), плов на пару (можно с небольшим количеством курицы) и отвар из шиповника.
- Полдник – свежие или запеченные фрукты, печенье и сок.
- Ужин – творожная запеканка и зеленый чай.
Третий вариант:
- Завтрак – тыквенная каша с рисом и молоком, сухари и черный кофе.
- Перекус – фрукты.
- Обед – суп с перловкой (на овощном бульоне), картофель пюре, кусочек печеной рыбы и компот из сухофруктов.
- Полдник – зерновая булочка или печенье с чаем.
- Ужин – овощная запеканка и компот.
Состояние улучшится уже после первой недели диеты.
Если человек страдает от плохого самочувствия и хочет вылечиться, ему необходимо сесть на гипохолестериновую диету. Организм вырабатывает примерно 80% этого вещества. Другие 20% он получает в зависимости от питания. Холестерин содержится в яйце, мясе и других продуктах получаемых от животных. А во фруктах и овощах его нет.
| Завтрак | Ланч | Обед | Полдник | Ужин | |
| Пн. | гречка на воде, чашка зеленого чая; | свежий фрукт и стакан натурального йогурта без жира; | отварная куриная грудка, овощной салат; | любой свежий фрукт; | лосось на пару, салат из помидоров и рукколы, кусочек цельнозернового хлеба. |
| Вт. | вареное яйцо, одно яблоко, чай; | горсть свежих ягод; | легкий овощной суп, кусок отварной телятины, сок; | стакан нежирного кефира; | запеченный минтай, овощной салат, компот из шиповника. |
| Ср. | запеканка из творога с изюмом, чашка чая; | любой свежий фрукт; | приготовленная на пару индейка с вареной картошкой, овощной салат, компот; | смузи из свежих фруктов; | хек, запеченный в духовке с помидорами, салат из зеленых овощей. |
| Чт. | небольшая порция отварной фасоли, тост из цельнозернового хлеба, чашка не очень крепкого кофе; | любой свежий фрукт; | кабачковый суп-пюре, овощной салат, компот из шиповника; | стакан обезжиренного йогурта; | рагу из тушеных овощей, стакан свежевыжатого сока. |
| Пт. | два вареных яйца, апельсин, чай; | фруктовый салат, заправленный лимонным соком; | тушеное с овощами мясо говядины, компот из ягод; | пара свежих фруктов; | рис с рыбой на пару, салат из капусты и помидоров черри. |
| Сб. | овсяная каша на воде, груша, чай; | горсть свежих ягод; | сладкий плов, салат из зеленых овощей, компот из шиповника; | пара свежих фруктов, ломтик цельнозернового хлеба; | гречневая каша с грибами, стакан натурального йогурта. |
| Вс. | порция творога с низким процентом жира, зеленое яблоко, некрепкий кофе; | фруктовый салат; | овощной суп, кусочек цельнозернового хлеба, отварная куриная грудка, сок; | стакан обезжиренного кефира, яблоко; | запеченная с овощами красная рыба, овощной салат, компот. |
Основные методы диагностики
Постановка диагноза происходит при визуальном осмотре и сборе анамнеза. Но основным методом диагностики является липидограмма – биохимическое исследование крови, позволяющее выявить не только общий уровень холестерола, но и соотношение всех его фракций.
При выявлении дисбаланса липидов в составе крови, врач может назначить дополнительные методы инструментальной и лабораторной диагностики, для того, чтобы выявить природу патологических изменений.
Это:
- УЗИ сердца;
- Ангиография;
- Электрокардиограмма;
- Доплерография сосудов;
- Общий анализ мочи;
- Исследования эндокринной системы;
- Генетические тесты;
- ОАК, биохимия крови;
- Иммунологические исследования.
Перечисленные виды исследований назначают после липидограммы и возможных ее отклонений от норм.