Дислипидемия
Содержание:
- Диагностика
- К какому врачу обратиться
- Причины
- Лечение и профилактика
- Классификация дислипидемий по Фредриксону
- Чем опасны дислипидемии
- Что такое дислипидемия
- Классификация и клинические проявления липедемы
- В клиниках «Президент-Мед» вы можете
- Лечение
- Основные методы диагностики
- Семейная гиперхолестеринемия
- Диагностика заболевания
- Профиль липопротеина предоставляет информацию о:
- Особенности лечения
- Принципы лечения
Диагностика
- Измерение АД. Зачастую применяется метод суточного мониторинга АД. Для этого на пояснице больного устанавливается переносной прибор, а на плече – манжета. В определенные моменты времени манжета раздувается, а портативный прибор фиксирует уровень давления.
- Анализ крови и мочи.
- Оценка работы сердечной мышцы. Для этого провидится физикальная диагностика, во время которой сердечные ритмы прослушиваются фонендоскопом, а также электрокардиограмма – та же оценка работы мышцы миокарда, только более детальная. Дополнительно врач может назначить УЗИ с допплером, которое поможет определить движение крови по сосудам.
- Осмотр глазного дна. При гипертонической болезни органы зрения страдают одними из первых, поэтому для диагностирования патологии обязательно дается направление на осмотр глазного дна окулистом. Гипертония 3 стадии сопровождается изменением состояния зрительного нерва, ухудшением остроты зрения, нарушением зрительных функций.
- УЗИ почек. Повышенное давление негативно сказывается на работе и состоянии почек. При стабильно высоком давлении гибнут нефоры, что приводит к развитию почечной недостаточности. УЗИ поможет выявить такие нарушения и подтвердить предварительно установленный диагноз.
К какому врачу обратиться
При ухудшении общего самочувствия, при каких-либо подозрениях о проблемах со здоровьем, в первую очередь, необходимо обратиться к участковому терапевту. Выслушав жалобы пациента, собрав данные анамнеза, он назначит необходимые анализы. По результатам тестов и исследований терапевт определяет лечение.
Если же будут зафиксированные значительные отклонения от норм, либо выявлены какие-то серьезные патологии, то терапевт может назначить дополнительные консультации у узкопрофильных докторов.
Это могут быть:
- Кардиолог;
- Иммунолог;
- Нефролог;
- Диетолог;
- Ангиолог;
- Гепатолог;
- Генетик;
- Гастроэнтеролог;
- Флеболог;
- Сосудистый нейрохирург.

Данные специалисты способны назначить терапию, в связи с выявленными сопутствующими нарушениями.
Причины
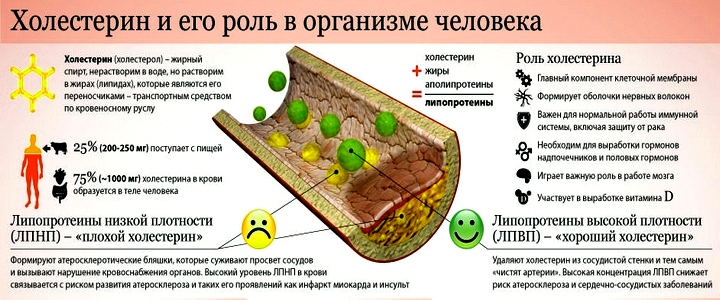
Дислипидемия — главная причина развития атеросклероза, который, в свою очередь, может привести к гипертонической болезни, инфаркту миокарда или инсульту. Холестерин представляет собой особое жироподобное вещество. Оно входит в состав всех органов и тканей. В том числе, соединение содержится в клеточных мембранах, из него продуцируются многие гормоны, например, половые. Кроме того, холестерин необходим для поддержания корректной работы ЦНС, регуляции процесса переваривания пищи. Таким образом, холестерин жизненно необходим человеку. Большая часть холестерина вырабатывается в печени. Кроме того, холестерин поступает в организм с пищей. В крови холестерин связан с определенными частицами (холестерин + белок), которые называются липопротеидами. Частицы обладают разной плотностью и разными свойствами. Выделяют липопротеиды низкой плотности (ЛПНП) и липопротеиды очень низкой плотности (ЛПОНП). Последние носят название «плохие» ввиду того, что они доставляют холестерин в стенку сосуда, что в последствие приводит к закупорке просвета, то есть к образованию атеросклеротической бляшки. Призваны же выводить холестерин из стенки сосудов «хорошие» липопротеиды высокой плотности (ЛПВП). То есть дислипидемию вызывает не просто повышенные показатели содержания холестерина в крови, а качественное соотношение липопротеидов.
Лечение и профилактика
Терапия начинается с диеты, если она неэффективна, назначаются лекарственные препараты — статины.
Терапия имеет смысл только при постоянном приеме препаратов. Контролировать уровень холестерина и липидный профиль нужно не менее чем раз в квартал. Вместе с анализом назначается контроль печёночный функции, для этого сдают: АЛТ, ГГТП, АСТ, общий билирубин. Значительное повышение АЛТ АСТ и говорит в пользу отмены лечения или консультации гепатолога.
Кроме классических лекарств используют дополнительные и альтернативные. Применяют блокаторы всасывания холестерина. Они эффективны только при внешнем поступлении плохого холестерина.
Еще один тип препаратов – фибраты. Они были разработаны для лечения гиперхолестеринемии, но используются реже из-за выраженных побочных эффектов.
Профилактика
Практические советы для снижения холестерина:
-
Старайтесь употреблять достаточное количество овощей и фруктов;
-
Следите, чтобы питание было полноценно;
-
Откажитесь от ежедневного употребления мяса, молочных продуктов.
Вводите в свой рацион морскую или речную рыбу. Лучше, если это будут отварные или запечённые блюда из рыбы.
Пейте достаточное количество жидкости, употребляйте в пищу больше овощей и фруктов.
Используйте все возможности ЛФК и старайтесь вести активный образ жизни.
Если есть подозрение на гиперлипидемию, обратитесь к врачу. Он проведет тщательную диагностику, подберет курс терапии.
Список литературы:
1. Дробот Е. В., Алексеенко С. Н., “Профилактика заболеваний”.
2. Журнал Трудный пациент “Преддиабет: диагностика и лечение”.
3. Литвицкий П.Ф. “Алгоритмы образовательных модулей по клинической патофизиологии”.
4. Кумар В., Аббас А.К., Фаусто Н., Астер Дж.К. “Основы патологии заболеваний по Роббинсу и Котрану”.
5. Педиатрия. Национальное руководство / Под ред. А.А. Баранова.
6. Дедов И.И., Мельниченко Г.А., Фадеев В.Ф. “Эндокринология”.
Классификация дислипидемий по Фредриксону
Базовый фактор, который Фредриксон взял за основу, это липидный тип, который максимально превышает норму. Атерогенной способностью, по его классификации, обладают несколько типов. То есть это те виды, которые максимально быстро приводят к появлению атеросклероза.
Это:
- Патологические нарушения липидного обмена, которые основаны на генетическом уровне. Чаще всего, они приводят к гиперхолестеринемии. Сюда же относится комбинированный тип, с повышенными показателями фракций ЛПОНП, ЛПНП и триглицеридов.
- Наследственная дисбеталипопротеинемия с завышенными показателями ЛПНП и триглицеридов.
- Эндогенная гиперлипидемия. Обуславливается сильно завышенными показателями фракции ЛПОНП.
- Наследственная гипертриглицеридемия. При этой форме отмечается повышенное содержание в крови хиломикронов и ЛПОНП.
Помимо этих видов, есть еще один, качественное отличие которого от всех остальных заключается в том, что этот вид не вызывает атеросклероза. Это – наследственная гиперхиломикронемия. При данном виде в крови увеличиваются хиломикроны.
Наиболее четко можно отобразить классификацию Фредриксона в таблице.
Чем опасны дислипидемии
Основной риск при данной патологии – это возможность развития атеросклероза. А он, в свою очередь, уже может привести к появлению очень серьезных заболеваний. Когда излишки нерастворимых в воде жиров не выводятся из организма, они оседают в кровеносных сосудах, образуя атеросклеротический налет, который со временем, превращается в бляшки.
Запущенный процесс приводит к образованию тромбов. Просветы сосудов при этом ссужаются. Тромбы способны отрываться целиком или частично. В местах сужения сосудов оторвавшийся тромб вызывает некроз тканей. Место закупорки определяет тип инфаркта: почки, легкого, сердца и т.д.
Если же закупорка происходит в сосудах головного мозга, то происходит инсульт. Помимо этих самых серьезных последствий, дислипидемия может также обернуться:
- Заболеванием периферических артерий;
- Ишемиями различной локализации;
- Дефицитом витаминов (за счет того, что при этой патологии жирорастворимые витамины не усваиваются);
- Недостатком питательных веществ.
Наиболее тяжело протекают наследственные формы дислипидемии. Особенно отрицательно это сказывается на детях, так как при них замедляются процессы роста, физического, а иногда, и умственного развития.
Что такое дислипидемия
Когда уровень баланса липидов повышен, то такое состояние называют гиперлипидемией, если же снижен – гиполипидемией.
Дислипидемия – это патологическое состояние, при котором уровень содержания в крови жиров находится в дисбалансе, то есть пациент с этим заболеванием имеет либо завышенные, либо заниженные показатели холестериновых фракций.
Холестерин делится на подвиды:
ЛПВП – липопротеины высокой плотности. Данная фракция отвечает за выработку основных половых гормонов – тестостерона, эстрогена и кортизола. ЛПВП участвует в создании новых клеток, обеспечивает питание всех тканей организма полезными веществами и кислородом. Помимо этого, данная фракция собирает весь остаточный холестерол по всему телу, перевозит его в печень, где в дальнейшем излишки перерабатываются и утилизируются
Поэтому важно сохранять параметры ЛПВП в норме.
ЛПОНП – липопротеины очень низкой плотности. Данный вид холестерина выступает в роли транспорта для доставки триглицеридов из печени ко всем органам
Данная фракция наиболее атерогенна, поэтому содержание ЛПОНП в крови не должно превышать допустимых значений.
ЛПНП – липопротеины низкой плотности. Данный вид выделяется из предыдущего в процессе синтеза. Основная его функция – доставка холестерола во все ткани организма. Нормативные значения его содержания в крови очень малы, необходимо сохранять их нормальные показатели.
Классификация и клинические проявления липедемы
Липедема является наследственной болезнью, первые сведенья о ней появились в 1940 году. Выделяют пять типов заболевания, в зависимости от места неравномерного распределения подкожно-жировой клетчатки:
- первый тип — в области ягодиц и таза;
- второй тип — от ягодиц до коленного сустава;
- третий тип — от коленного сустава до щиколотки;
- четвертый тип разделяют также на три вида: А — кисти рук, В — предплечье и С — вся рука;
- пятый тип – от коленного сустава до лодыжек.
Липедема может поражать как отдельные части тела, так и конечности полностью. Во втором случае ноги будут полные, ступни и пальцы ног сильно отекают. Заболевание сопровождается двухсторонним симметричным распределением жировой ткани относительно кости. Такие жировые отложения всегда болезненны во время пальпации. Также они не поддаются диетам, у таких пациентов повышенная склонность к образованию синяков. При небольшом ушибе или ударе могут возникать сильные кровоподтеки, появится боль.
В клиниках «Президент-Мед» вы можете
- пройти обследование и лечение по более чем 30 медицинским специализациям, реабилитацию после инсультов, операций, травм,
- сдать различные виды анализов (более 5000 видов анализов и лабораторных исследований),
- пройти функциональную диагностику (УЗИ, эндоскопия: гастроскопия), ЭКГ, установка и расшифровка СМАД и Холтер-ЭКГ и другие,
- пройти медицинскую комиссию за один день, пройти профосмотр (как для организаций, так и для частных лиц), пройти профосмотр (как для организаций, так и для частных лиц),
- получить всевозможные справки – справки в ГИБДД и для допуска к занятиям спортом, для приобретения оружия, в санаторий,
- при наличии показаний – оформить лист временной нетрудоспособности,
- оформить и получить другие виды медицинской документации,
- сделать любые инъекции,
- воспользоваться услугами хирургии одного дня или дневного стационара.
Лечение
На сегодняшний день практикуется несколько эффективных методик воздействия на жировой состав крови при дислипидемии. Лечение может быть следующим: Изменение характера питания (строгая диета с ограничением животных жиров). Оптимизация режима труда и отдыха (дозированные физические нагрузки, качественный ночной сон в течение 7-8 часов, избегание стрессов и эмоционального перенапряжения, недопущение развитие депрессии). Употребление лекарственных препаратов: медикаменты группы статинов, фибраты, анионообменные смолы, низкомолекулярные гепарины, никотиновая кислота, рыбий жир. Экстракорпоральное очищение крови, внутривенное лазерное облучение крови (ВЛОК). Диагностировать дислипидемию может помочь анализ крови на холестерин липопротеинов низкой плотности (холестерин ЛПНП). Своевременная диагностика дислипидемии и лечение заболевания позволяют избежать развитие такого серьезного заболевания как атеросклероз сосудов.
Основные методы диагностики
Постановка диагноза происходит при визуальном осмотре и сборе анамнеза. Но основным методом диагностики является липидограмма – биохимическое исследование крови, позволяющее выявить не только общий уровень холестерола, но и соотношение всех его фракций.
При выявлении дисбаланса липидов в составе крови, врач может назначить дополнительные методы инструментальной и лабораторной диагностики, для того, чтобы выявить природу патологических изменений.
Это:
- УЗИ сердца;
- Ангиография;
- Электрокардиограмма;
- Доплерография сосудов;
- Общий анализ мочи;
- Исследования эндокринной системы;
- Генетические тесты;
- ОАК, биохимия крови;
- Иммунологические исследования.
Перечисленные виды исследований назначают после липидограммы и возможных ее отклонений от норм.
Семейная гиперхолестеринемия
Семейная гиперхолестеринемия является аутосомно-доминантным заболеванием, вызванным дефектом гена, который кодирует структуру и функцию рецептора к апопротеидам В/Е. У больных с гетерозиготной формой семейной гиперхолестеринемии (1 случай на 350-500 человек), функционирует половина В/Е рецепторов, в связи с чем уровень холестерина оказывается повышенным почти вдвое (до 9-12 ммоль/л). Гиперхолестеринемия возникает с момента рождения и сохраняется на протяжении всей жизни.
Признаком гетерозиготной формы семейной гиперхолестеринемии является ксантоматоз, т.е. отложение эфиров холестерина в сухожилиях (ахилловом, экстензорах кисти), что приводит к их утолщению. Может определяться и липидная дуга роговицы. Преждевременно развивается ишемическая болезнь сердца (у мужчин – в 40-50 лет, а у женщин – на 10 лет позже). Диетическую и медикаментозную терапию семейной гиперхолестеринемии следует начинать еще в раннем детском возрасте и проводить на протяжении всей жизни.
Гомозиготная форма семейной гиперхолестеринемии встречается крайне редко – с частотой 1 случай на миллион населения. Таких больных полностью отсутствуют рецепторы к апопротеидам В/Е, в связи с чем уровень холестерина может достигать 20-40 ммоль/л. Обычно ишемическая болезнь сердца развивается до 20 летнего возраста. Для пациентов с семейной гиперхолестеринемией характерно наличие не только ксантоматоза сухожилий, но и эруптивных ксантом на ягодицах, коленах, локтях, слизистой оболочки полости рта. Медикаментозная терапия неэффективна, применяют плазмаферез, плазмосорбцию, трансплантацию печени.
При гомозиготной форме наследственной гиперхолестеринемии, которая наблюдается крайне редко, мутантны оба гена, кодирующие рецепторы ЛНП. Вследствие отсутствия этих рецепторов на клеточных мембранах скорость удаления ЛНП (нерецепторными механизмами) из крови снижается на 60%, что в сочетании с гиперпродукцией ЛНП приводит к 6-8-кратному повышению их концентрации в крови (это повышение может быть обнаружено даже у 20-недельного плода). Выраженный коронарный атеросклероз развивается в возрасте до 20 лет, но описано возникновение острого инфаркта миокарда и у 18-месячного ребенка.
Диагностика заболевания
Для уточнения риска развития атеросклероза, врач назначает анализ на липидный профиль. Это развернутое исследование содержания холестерина и его метаболитов в крови. Анализ помогает установить тип, подобрать терапию. Забор крови осуществляется натощак, из вены.
Включает определение:
Ø общего холестерина;
Ø липопротеидов низкой, очень низкой и высокой плотности;
Нормальным значением будет от 3 до 5,1 ммоль. Чаще наблюдается показатель 6, 7 или даже 8. Такой уровень холестерина считается опасным. Если превышены пороговые значения, это означает, что процесс формирования бляшек запущен.
Когда наряду с общим холестерином наблюдается повышение уровня ЛПОНП, результат говорит о повышенном риске. Обязательно определение уровня липидов и для контролирования терапии. Высокий уровень должен постепенно снижаться.
Профиль липопротеина предоставляет информацию о:
- Общий холестерин;
- Липопротеины низкой плотности (ЛПНП) или плохой холестерин;
- Липопротеины высокой плотности (ЛПВП) или хороший холестерин;
- Триглицериды.
Липопротеины очень низкой плотности известны как ЛПОНП (VLDL) холестерин, который является холестероподобной формой, которая помогает распределять триглицериды через кровоток. Некоторые из этого типа холестерина превращаются в холестерин ЛПНП или белки низкой плотности, которые могут заполнять кровеносные сосуды, что приводит к ряду проблем со здоровьем. Из-за этого преобразования необходимо следить за уровнем холестерина ЛПОНП вместе с холестерином ЛПНП и холестерином ЛПВП, а их балансировка помогает минимизировать вероятность инсультов, сердечных приступов и других состояний, связанных с коронарной системой.
Для взрослых оптимальный уровень холестерина, ЛПНП, ЛПВП и триглицеридов:
- Общий холестерин <200 мг/дл;
- ЛПНП<100 мг/дл;
- ЛПВП>60 мг/дл;
- Триглицеридов <150 мг/дл.
Семейная история, ксантомы, ксантеласмы, очень высокие уровни ЛПНП холестерина или триглицеридов (более 1000 мг/дл) ориентируют на генетические причины дислипидемии.
Высокий уровень холестерина в крови обусловлен аномальными уровнями липопротеинов и может быть связан с:
- Отсутствие физической активности;
- Вес;
- Диета для похудения;
- Генетические факторы;
- Наличие других заболеваний (диабет, щитовидная железа, сердце и т.д.).
Дислипидемия обычно не имеет симптомов, но может приводить к симптоматическим заболеваниям сосудов, включая заболевания коронарных артерий, инсульт и периферическую артериальную болезнь. Высокий уровень триглицеридов (> 1000 мг/дл (> 11,3 ммоль/л)) может вызвать острый панкреатит. Высокие уровни ЛПНП могут вызывать сухожильные ксантомы в локте и сухожилиях колена и над метакарпофалангальными суставами. Пациенты с гомозиготной семейной гиперхолестеринемией могут иметь вышеуказанные результаты, плоские или клубневые ксантомы. Плоские ксантомы или слегка приподнятые желтоватые пятна.
Туберозная ксантома — безболезненные бляшки и узлы, обычно расположенные на поверхностях расширений суставов. Пациенты с тяжелым увеличением триглицеридов могут иметь эруптивные ксантомы по телу, спине, локтям, ягодицам, коленям, кистям и стопам. Тяжелая гипертриглицеридемия (> 2000 мг/дл (> 22,6 ммоль/л)) может приводить к сетчатым артериям и венам бело-кремового вида (ретинальная липемия). Чрезвычайно высокие уровни липидов также дают молочный вид плазмы в крови. Симптомы могут включать парестезию (покалывание, онемение, жало), одышку (тяжелое дыхание) и путаницу (отсутствие ориентации).
Особенности лечения
Терапия этого недуга зависит от его проявления, от сопутствующих заболеваний и от степени запущенности проблемы. Первичную дислипидемию лечат, в основном, корректировкой питания и назначением определенных препаратов. Вторичные дислипидемии требуют терапии основных заболеваний, на фоне которых происходит развитие данной патологии.
По понятным причинам, чем раньше выявлен дисбаланс липидного соотношения, тем легче будет терапия. На начальном этапе гиперхолестеринемии, например, достаточно элементарной коррекции питания и отказа от вредных привычек.
Если же форма и фаза дислипидемии требует терапевтических мероприятий, то это могут быть разные виды лечения.
Принципы лечения
Схема и характер лечения такой патологии как вертебро-базилярная недостаточность должны определяться только компетентным врачом. При этом от оперативности начала лечения во многом зависит не только устранение симптомов патологии, приносящих серьезный дискомфорт, но и предотвращение крайне опасных для жизни состояний.
При ВБН, развившемся на фоне шейного остеохондроза, основное лечение заключается в устранении первопричины. Такая терапия включает в себя:
- системный прием лекарственных препаратов;
- физиотерапевтические мероприятия;
- проведение лечебного массажа шеи;
- регулярное выполнение гимнастики для шеи;
- уменьшение нагрузок на шейный отдел;
- вытяжение позвонков;
- соблюдение диеты и здорового образа жизни;
- мануальную терапию.
В том случае, когда вертебро-базилярная недостаточность сопровождается повышенным артериальным давлением, его контроль в обязательном порядке должен производиться на ежедневной основе. Также нормализация показателей производится с помощью диуретиков. энгибиторов АПФ, а также препаратов, выполняющих блокаду кальциевых каналов. При необходимости снизить уровень холестерина в крови, провоцирующего закупорку сосудов, часто назначаются такие статины, как Ловастатин, Симвастатин или Аторвастатин.
Основными препаратами, обеспечивающими нормализацию кровообращения головного мозга, при лечении ВБН, являются:
Когда патология сопровождается стойким ухудшением памяти и сильными головокружениями, врач может назначить Пирацетам, Глицин, Церебролизин, Актовегин либо Семакс. А для общего укрепления организма пациенту назначаются витамины группы В. Чаще всего в данной ситуации используются препараты Мильгамма и Комбилипен.
Нормализация общего состояния пациента при наблюдающейся лабильности настроения производится путем приема антидепрессантов и снотворных препаратов.
Дополнительные методы лечения
Наиболее эффективными процедурами при лечении вертебро-базилярной недостаточности, возникающей на фоне шейного остеохондроза, являются электрофорез, ультразвук, лазерная терапия и магнитотерапия.
Для устранения болей, укрепления шейных мышц и возобновления подвижности шеи, пациенту назначается индивидуальная лечебная гимнастика. Упражнения, частота их использования и количество определяются только лечащим врачом на основании общего состояния пациента.
Обязательным элементом терапии является применение хондропротекторов. Препараты данной группы могут быть как в виде таблеток или уколов, так и в форме гелей, мазей и растворов. Наиболее эффективными из них являются лекарственные средства:
Курс лечения хондропротекторами обычно длится около 1,5-2 месяцев, а при необходимости повторяется. Такой большой срок лечения обусловлен медленным воздействием препаратов которые производят накопление строительных микроэлементов внутри организма.
В том случае, когда консервативные методы лечения не дают стойких положительных результатов, и пациент постоянно страдает от интенсивных головокружений, назначается хирургическое разрешение проблемы. В ходе оперативного вмешательства проводится ангиопластика, шунтирование, а также установка протезов.