Язвенная болезнь желудка: причины заболевания, методы лечения и профилактики
Содержание:
- Почему возникает язвенная болезнь
- Лечение
- 2.Причины
- Лечение
- Как понять, что у вас язвенная болезнь
- Диета при обострении эрозивного гастрита
- Лечение
- Питание при эрозивном гастрите в период обострения
- Как лечат язвенную болезнь
- Диета при обострении эрозивного гастрита: примерное меню
- Диета при обострении эрозивного гастрита: примерное меню
- Клинические симптомы
- Как проявляется эрозия желудка
- Причины эрозии пищевода
- Разрешенные продукты
- 2.Причины
- Обострение эрозивного гастрита: основные правила питания
- Лечение опухолей ЖКТ
- Обострение эрозивного гастрита: основные правила питания
- Методы диагностики
Почему возникает язвенная болезнь
1. Заражение бактерией Helicobacter pylori (H. pylori)
С H. pylori сосуществует примерно половина населения Земли. Подхватить бактерию очень просто, ведь инфекция передается не только через воду, еду и столовые приборы, но даже через невинные поцелуи — так что большинство людей заражаются еще в детстве.
Попадая в желудок, бактерия начинает вырабатывать вещества, которые повреждают слизистую. В ответ на вторжение клетки организма человека могут запустить иммунный ответ. Если это происходит, начинается воспаление. Это может привести к расстройству желудка, гастриту, язвенной болезни и даже увеличить вероятность развития рака желудка.
При этом у большинства людей, заразившихся H. pylori, проблем не возникает — за тысячелетия эволюции организм человека приспособился нейтрализовывать вред, который бактерия может причинить слизистым. Механизм сдерживания дает сбой только у некоторых людей, причем точные причины, из-за которых бактерия выходит из-под контроля, пока неизвестны.
По статистике, язвенной болезнью заболевает около 1% носителей H. pylori — это в 6–10 раз выше, чем у незараженных людей. А если учесть, что бактерия живёт примерно у половины населения земного шара, получается, что шанс заполучить язвенную болезнь из-за бактерий есть у каждого двухсотого человека в мире.
2. Нестероидные противовоспалительные средства (НПВС)
Популярные обезболивающие продаются без рецепта: аспирин, ибупрофен и напроксен. НПВС блокируют работу двух ферментов — циклооксигеназ (ЦОГ 1 и ЦОГ 2). Оба фермента отвечают за синтез химических веществ — простагландинов, которые принимают участие в воспалительной реакции. Однако помимо «воспалительных» простагландинов ЦОГ 1 создает еще и «защитные» простагландины, которые помогают поддерживать целостность слизистой оболочки желудка. А поскольку обезболивающие блокируют и ЦОГ 1, и ЦОГ 2, НПВС одновременно лечат воспаление и калечат слизистую желудка.
Необходимость принимать НПВС длительно или на постоянной основе возникает, например у людей с больной спиной или суставами, при артритах, заболеваниях сердца или после инфарктов. В таком случае необходимо защищать желудок, принимая дополнительные лекарства (предварительно проконсультируйтесь с врачом). Кроме того, не следует забывать и про хеликобактер, потому что вместе с НПВС она повреждает желудок сильнее.
Главная подлость таких препаратов заключается в том, что они немного обезболивают желудок, и язва в нем может не давать никаких симптомов. Но позже риск получить опасное осложнение — кровотечение — повышается.
Тем, кто не имеет серьезных проблем со здоровьем, требующих постоянного приема обезболивающих и противовоспалительных, нужно помнить о жаропонижающих — они относятся к той же группе лекарств. Проблема в желудке может возникнуть, если вы в течение длительнго времени сбиваете температуру при помощи таблеток.
Как правило, обезболивающие провоцируют язву (желудка или кишки) у тех людей, которые вынуждены принимать их каждый день. Кроме того, в группу риска попадают люди:
- старше 70 лет,
- принимающие несколько безрецептурных обезболивающих одновременно,
- с одним или несколькими хроническими заболеваниями — например с диабетом и сердечно-сосудистыми болезнями, и те, кто раньше страдал язвенной болезнью,
- курящие и употребляющие алкоголь.
Есть и еще одна причина развития язвенной болезни — синдром Золлингера-Эллисона, при котором на стенке двенадцатиперстной кишки образуется множество крохотных опухолей — гастрином, выделяющих большое количество кислот, постепенно растворяющих стенку кишки. К счастью, болезнь очень редкая — встречается у одного человека на миллион. Ситается, что риск развития заболевания связан с генетической предрасположенностью.
Причиной развития язвенной болезни могут также стать тревожность и депрессия. Последние исследования свидетельствуют, что чем больше стаж или длительность депрессии, тем выше вероятность появления язвы.
Лечение
ЛЕЧЕНИЕ
Хронический неатрофический гастрит
• Диета: при гипо — и ахлоргидрии назначают диету №2, при гиперацидных состояниях — диету №1.
• При гастрите, вызванном Helicobacter pylori, — эрадикация (курс терапии — 1–2 нед) •• Тройная терапия ••• висмута трикалия дицитрат 120 мг 4 р/сут в течение 28 дней ••• метронидазол 200 мг 4 р/сут в течение 10–14 дней ••• тетрациклин 500 мг 4 р/сут в течение 10–14 дней •• Квадра — терапия ••• омепразол 20 мг 2 р/сут ••• висмута трикалия дицитрат 120 мг 4 р/сут ••• тетрациклин 500 мг 4 р/сут ••• метронидазол 500 мг 3 р/сут.
• При отсутствии Helicobacter pylori и повышенной секреторной функции желудка •• Антациды, предпочтительнее невсасывающиеся, через 1–2 ч после еды 3–4 р/сут и перед сном • Селективные м — холиноблокаторы (пирензепин — 50 мг 2 р/сут) • Блокаторы H2 — рецепторов гистамина: ранитидин (150 мг 2 р/сут внутрь или в/м), фамотидин (20 мг 2 р/сут внутрь или в/в) •• Блокаторы Н+,К+ — АТФазы (блокаторы «протонного насоса») — омепразол, рабепразол 20 мг 2 р/сут, лансопразол 30 мг 2 р/сут.
• Препараты, защищающие (обволакивающие) слизистую оболочку •• Сукральфат •• Висмута трикалия дицитрат (также обладает антимикробным действием по отношении к Helicobacter pylori).
Хронический атрофический гастрит • Лекарственную терапию проводят только в период обострения • Заместительная терапия секреторной недостаточности желудка: натуральный желудочный сок, пепсидил, соляная кислота с пепсином, ацидин — пепсин (данные препараты противопоказаны при наличии эрозий слизистой оболочки) • Заместительная терапия при снижении экскреторной функции поджелудочной железы (холензим, панкреатин+жёлчи компоненты+гемицеллюлаза, панкреатин, панзинорм форте) • Лечение B12 — дефицитной анемии • Фитотерапия: растительные средства, оказывающие противовоспалительное действие — настой из листьев подорожника, ромашки, мяты, зверобоя, валерианы (1 ст.л. на стакан воды) внутрь по 1/3–1/4 стакана 3–4 р/сут до еды в течение 3–4 нед; сок подорожника по 1 ст.л. или плантаглюцид по 0,5–1 г 3 р/сут • Препараты, улучшающие трофику тканей и усиливающие репаративные процессы: никотиновая кислота (1% р — р в/в от 1 до 10 мл 10 дней или в/м 3–5 мл 20 дней), солкосерил 1–2 мл в/м 20 дней, инозин по 0,2 г 3 р/сут за 40 мин до еды 20–30 дней, тиамин, пиридоксин, фолиевая кислота • Блокаторы центральных и периферических дофаминовых рецепторов при болях и выраженных диспептических явлениях (см. ниже Рефлюкс — гастрит).
Рефлюкс — гастрит • Лечение направлено на нормализацию моторики ЖКТ и связывание жёлчных кислот • Для предотвращения заброса в желудок дуоденального содержимого назначают блокаторы дофаминовых рецепторов (домперидон, метоклопрамид, цизаприд по 10 мг 3 р/сут за 30 мин до еды в течение 2–3 нед) • Для нейтрализация жёлчных кислот, оказывающих повреждающее действие на слизистую оболочку желудка, применяют хенодеоксихолевую и урсодеоксихолиевую кислоты • Защита слизистой оболочки от жёлчных кислот — антациды в обычной суточной дозе (алюминийсодержащие антациды обладают способностью связывать жёлчные кислоты, поэтому они более эффективны).
Гигантский гипертрофический гастрит • Лечение продолжительное (2–3 мес) • Высококалорийная, богатая белками диета • Антисекреторная терапия • При резистентной к лечению гипопротеинемии, повторных кровотечениях показано оперативное лечение (резекция желудка).
МКБ-10 • K29 Гастрит и дуоденит
Приложение. Гастроэнтерит эозинофильный (аллергический) — хроническое заболевание, характеризующееся инфильтрацией преимущественно эозинофилами собственной пластинки слизистой оболочки антрального отдела желудка, эпителия, ямочных желёз с формированием эозинофильных абсцессов; характерно поражение тонкой и толстой кишок, пищевода; часто сопутствует аллергическим заболеваниям. Клиническая картина: хроническая диарея, боль в животе, тошнота, рвота, похудание, эозинофилия. Лечение: исключение провоцирующих аллергию пищевых продуктов; диета №1; ГК обеспечивают длительную ремиссию. МКБ-10. K52.8 Другие уточнённые неинфекционные гастроэнтериты и колиты.
2.Причины
Возможных причин стойкого повышения кислотности так много, что их обычно делят на две большие группы: эндогенные и экзогенные (внутренние и внешние, соотв.).
К наиболее распространенным эндогенным факторам относятся:
- наследственная предрасположенность;
- хронические инфекции и/или присутствие паразитов;
- стойкая гипоксия (дефицит снабжения тканей и органов кислородом);
- метаболические (обменные) нарушения;
- гиповитаминоз, дефицит микроэлементов, аминокислот и пр.
Основные экзогенные факторы:
- табакокурение и употребление спиртных напитков, в особенности крепких;
- перекосы в ежедневном рационе (увлечение острыми, жирными, пряными, пересоленными, слишком горячими и другими блюдами, раздражающими слизистые оболочки ЖКТ);
- длительный или самодеятельный прием медикаментозных средств без предварительной консультации и контроля гастроэнтеролога;
- работа на некоторых вредных производствах, подразумевающих, в частности, постоянный контакт с нитратами;
- гиподинамия, сидячий образ жизни, бессистемное питание с длительными перерывами и преобладанием бутербродов, фастфуда, кислых соков, кофе, газированных напитков и тому подобных «убийц желудка».
Лечение
При злокачественных опухолях желудочно-кишечного тракта радикальным лечением считается оперативное вмешательство. При хирургическом удалении новообразований желудка 1 и 2 стадии в большинстве случаев удаётся добиться полного излечения.
«Ранний рак» (in situ или T1a-N0M0) преимущественно убирают с помощью эндоскопического доступа, с диссекцией подслизистого слоя. Опухоль должна быть высокой или умеренной степени дифференцировки, на превышать более 2 см в поперечнике и не иметь изъязвления. В остальных случаях вопрос об операции, её объеме и доступе решается индивидуально с учётом многих факторов. Основными из них являются:
- стадия процесса, форма роста первичного новообразования, местное распространение рака;
- степень поражения регионарных лимфатических узлов;
- общее состояние пациента, его готовность и «способность» перенести оперативное вмешательство, с удалением части или всего желудка;
- наличие отдалённых метастазов.
При локализации опухоли в пилороантральном отделе в большинстве случаев показана субтотальная дистальная резекция желудка. Объём радикальной операции при раке — это удаление опухоли «единым блоком», с отступом от здоровых тканей на 5-7 см в зависимости от типа роста, с обязательной лимфодиссекцией. Если проводится гастрэктомия (удаляется весь орган), важным этапом является последующая реконструкция, для восстановления возможности энтерального питания. Также при злокачественных опухолях желудка могут выполняться паллиативные хирургические вмешательства (обходные анастомозы, ликвидация метастазов и т.д.).
Часто операция сочетается с облучением и/или лекарственной терапией. Последняя может быть назначена перед, вовремя или после хирургической манипуляции. Лучевая терапия проводится либо интраоперационно, либо после оперативного вмешательства. Комбинированный метод применяется наиболее часто, так как обеспечивает удаление основного очага и «убивает» имеющиеся и потенциальные «отсевы» рака в лимфоузлы и другие органы и ткани организма.
В ряде случаев используется ФДТ (фотодинамическая терапия) и таргетные препараты. Также всем пациентам с новообразованиями желудка проводится адекватное симптоматическое лечение и реабилитационные мероприятия.
Как понять, что у вас язвенная болезнь
Самый распространенный симптом — жгучая боль в животе, у которой есть определенные особенности:
- начинается между приемами пищи или ночью,
- прекращается, если поесть или принять антацидный препарат,
- длится от нескольких минут до нескольких часов,
- появляется и исчезает на несколько дней или даже недель.
- Иногда при язвенной болезни портится аппетит, появляется кислая отрыжка и тошнота, кровь в кале (черный стул). Может возникнуть рвота, происходит снижение веса.
Даже если симптомы слабые, нужно как можно скорее обратиться к врачу. Тянуть нельзя — если не лечиться, болезнь будет постепенно усиливаться и могут возникнуть осложнения: кровотечения из язв или даже прободение язвы (в стенке желудка появится отверстие). В этой ситуации требуется операция.
Только по симптомам отличить язвенную болезнь от других проблем может быть трудно. Похожие симптомы вызывает любой вид воспаления в желудке, начиная от самого простого поверхностного гастрита и заканчивая страшным и опасным раком желудка.
Если долго не идти к врачу, в конце концов организм перестает сигнализировать, желудок теряет чувствительность и симптомы пропадают. А «немое» воспаление остается и продолжает прожигать стенку желудка. Такое случается, если человек терпит, злоупотребляет алкоголем или на фоне сильного стресса.
Диета при обострении эрозивного гастрита
В “острой” стадии допустимо употреблять:
- Молоко и супы на его основе (при отсутствии индивидуальной непереносимости лактозы).
- Овощные бульоны с крупами (например, с гречкой, отрубями, овсяными хлопьями).
- Куриные яйца, отваренные всмятку.
- Отварное постное мясо или рыбу.
- Макароны.
- Белый хлеб и сухое печенье.
- Отваренные или тушеные овощи.
- Натуральные компоты, кисели, желе, слабо заваренный чай.
Подобная пища дает эффектом буфера, мягко обволакивая повреждённые слизистые. Она не вызывает чрезмерного газообразования и способствует заживлению эрозий.
Категорически нельзя употреблять:
- Наваристые бульоны из мяса / рыбы.
- Все жареное, копчёное, острое, соленое, маринованное.
- Фаст-фуд и газированные напитки.
- Кислые фрукты и соки из них (апельсины, мандарины, лимоны и т.д.).
- Свежие ягоды.
- Крепкий черный чай и кофе.
- Спиртное и сигареты.
Если пациент будет есть продукты из стоп-списка, это приведет к раздражению слизистой желудка, увеличению площади повреждений, избыточной выработке НСl. Это существенно ухудшит самочувствие и может вызвать трансформацию небольших ран в крупные язвы.
Лечение
То, чем лечить воспаление желудка, зависит от характера течения болезни. Комплексная терапия при воспалении желудка включает стандартный набор лекарственных препаратов из таких групп:
- Антибиотики. Стандартное лечение хронического гастрита, ассоциированного с Helicobacter pylori, включает прием нитроимидазолов, бета-лактамных пенициллинов и тетрациклинов.
- Препараты висмута.
- Ингибиторы протонной помпы.
- Блокаторы Н2 гистаминовых рецепторов.
- Гастропротекторы (антациды, коллоидные суспензии).
Острый воспалительный процесс лечится с помощью приема сорбентов, промывания желудка и инфузионной терапии. Дополнительно могут назначаться транквилизаторы и седативные препараты.
Бережно скорректировать состояние пищеварительной системы, снять воспаление желудка и восстановить естественную микрофлору желудка помогают метапребиотики, которые содержат натуральный субстрат для поддержания жизнедеятельности полезных бактерий. Многоуровневые клинические испытания доказали эффективность метапребиотика Стимбифид Плюс при эрадикации Helicobacter pylori, которая является одной из главных причин развития гастрита и язвенной болезни желудка. Метапребиотик является эффективным помощником не только в вопросах лечения, но и профилактики гастрита и язвы желудка. Благодаря способности подавлять рост и размножение хеликобактерной инфекции, Стимбифид Плюс помогает снять воспаление и ускорить процесс восстановления желудочного эпителия.
Прием метапребиотика Стимбифид Плюс способствует максимальному уменьшению риска развития язвенной болезни за счет лечения и профилактики воспаления желудка. Кроме того, Стимбифид Плюс делает прогноз относительно выздоровления при хроническом гастрите наиболее благоприятным.
16.04.2020
17826
17
/ Доктор Стимбифид
Питание при эрозивном гастрите в период обострения
Первое, что необходимо сделать в ситуации неожиданного приступа гастрита или активизации давнего заболевания, — поберечь внутренние стенки желудка от любых повреждений.
Современные гастроэнтерологи сходятся во мнении, что питание исключительно жидкими и перетертыми блюдами не способствует заживлению эрозивных ран. Лучшие включить в рацион пищу, богатую клетчаткой, вареные и тушеные овощи, чёрствый хлеб. Данные продукты:
- активизируют репарацию оболочек ЖКТ;
- предотвращают возникновение запоров;
- улучшают аппетит;
- оказывают общую благотворное влияние на самочувствие пациента.
Как лечат язвенную болезнь
Лечение язвенной болезни зависит от причины, которая её вызвала. В большинстве случаев пациентам:
- подбирают антибиотики — чтобы избавиться от H. pylori, если удалось её обнаружить;
- назначают лекарства, подавляющие производство кислоты в желудке (ингибиторы протонной помпы или антациды), — эти препараты не используются для лечения, но их можно применять для облегчения симптомов не более двух недель (перед применением необходимо проконсультироваться с врачом);
- рекомендуют прекратить либо приостановить приём нестероидных противовоспалительных препаратов — даже если язвенная болезнь не связана с этими лекарствами, они могут усиливать неприятные симптомы. В некоторых случаях доктор может назначить другие обезболивающие на замену.
Облегчить состояние поможет соблюдение некоторых рекомендаций: например временный отказ от острой еды и алкогольных напитков. Однако рекомендации по образу жизни зависят от того, где именно находится язва, поэтому следует обсудить их с лечащим врачом. В среднем для полного заживления язвы нужно две недели, но некоторым людям приходится принимать лекарства дольше — месяц-полтора.
Язва желудка и двенадцатиперстной кишки должна быть быстро вылечена! Если язва не заживает более шести месяцев, требуется консультация онколога. Длительное повреждение повышает риск развития онкологических заболеваний. Именно поэтому людей, у которых была или есть язва желудка, ставят на контроль, после язвы каждый год в течение пяти лет нужно делать гастроскопию.
Диета при обострении эрозивного гастрита: примерное меню
Ниже представлено приблизительное меню на 7 дней, сформированное из продуктов, которые можно есть пациентам с эрозиями ЖКТ.
День первый:
- 8.00: одно отварное яйцо, кусочек хлеба из белой муки, 150 г обезжиренного творога, слабо заваренный чай без добавления сахара.
- 12.00: 100 грамм натурального несладкого йогурта.
- 15.00: легкий вегетарианский бульон. Напиток — кисель.
- 17.00: немного печенья, 200 г кисломолочного напитка (например, простокваша).
- 19.00: 120 г паровых тефтель, небольшая порция отваренных макарон, слабо заваренный чай.
День второй:
- 8.00: порция овсянки на воде, сдобренная сливочным маслом. Напиток — несладкий чай.
- 12.00: печенье + молоко (1 стакан).
- 15.00: пюрированный вегетарианский суп, 80 г вареного куриного филе.
- 17.00: один небольшой спелый банан (если идет период ремиссии).
- 19.00: порция гречневой каши, 100 г постной ветчины или отварного мяса, 1 стакан киселя.
День третий:
- 8.00: 150 г обезжиренного творожка, сдобренного 1 ст. ложкой сметаны. Напиток — какао или несладкий чай.
- 12.00: 100 грамм натурального йогурта без добавок.
- 15.00: суп с фрикадельками, кусочек хлеба из белой муки. Напиток — из шиповника.
- 17.00: одно запечённое яблоко сладкого сорта.
- 19.00: 120 г вареной говядины с овощным гарниром.
День четвертый:
- 8.00: порция овсянки + чай.
- 12.00: 150 грамм желе.
- 15.00: отварной картофель (пюре), 100 г постной ветчины, напиток из плодов шиповника.
- 17.00: 150 г рисового пудинга.
- 19.00: кусочек вареной рыбы с гарниром из гречки + чай.
День пятый:
- 8.00: омлет из двух яиц. Напиток — чай.
- 12.00: печенье (галеты) + нежирное молоко.
- 15.00: вегетарианский бульон и кисель.
- 17.00: сухарики из черствого хлеба + 1 стакан некрепкого чая.
- 19.00: сырники + 1 стакан напитка из плодов шиповника.
День шестой:
- 8.00: 150 грамм обезжиренного творога + стакан какао / некрепкого чая.
- 12.00: порция натурального йогурта.
- 15.00: отварной картофель (пюре), 100г постной ветчины, напиток из плодов шиповника.
- 17.00: печенье + кисломолочный напиток.
- 19.00: тефтели с гарниром из макарон, стакан чая.
День седьмой:
- 8.00: овсянка + некрепкий чай.
- 12.00: сухарик и порция молока.
- 15.00: овощной суп с фрикадельками + кусок хлеба с маслом.
- 17.00: запечённое в духовке сладкое яблоко.
- 19.00: вареная рыба, гречка, отвар шиповника.
Соблюдение перечисленных выше правил вкупе с правильно подобранным лечением позволит быстро улучшить самочувствие и снять болевой синдром.
Диета при обострении эрозивного гастрита: примерное меню
Ниже представлено приблизительное меню на 7 дней, сформированное из продуктов, которые можно есть пациентам с эрозиями ЖКТ.
День первый:
- 8.00: одно отварное яйцо, кусочек хлеба из белой муки, 150 г обезжиренного творога, слабо заваренный чай без добавления сахара.
- 12.00: 100 грамм натурального несладкого йогурта.
- 15.00: легкий вегетарианский бульон. Напиток — кисель.
- 17.00: немного печенья, 200 г кисломолочного напитка (например, простокваша).
- 19.00: 120 г паровых тефтель, небольшая порция отваренных макарон, слабо заваренный чай.
День второй:
- 8.00: порция овсянки на воде, сдобренная сливочным маслом. Напиток — несладкий чай.
- 12.00: печенье + молоко (1 стакан).
- 15.00: пюрированный вегетарианский суп, 80 г вареного куриного филе.
- 17.00: один небольшой спелый банан (если идет период ремиссии).
- 19.00: порция гречневой каши, 100 г постной ветчины или отварного мяса, 1 стакан киселя.
День третий:
- 8.00: 150 г обезжиренного творожка, сдобренного 1 ст. ложкой сметаны. Напиток — какао или несладкий чай.
- 12.00: 100 грамм натурального йогурта без добавок.
- 15.00: суп с фрикадельками, кусочек хлеба из белой муки. Напиток — из шиповника.
- 17.00: одно запечённое яблоко сладкого сорта.
- 19.00: 120 г вареной говядины с овощным гарниром.
День четвертый:
- 8.00: порция овсянки + чай.
- 12.00: 150 грамм желе.
- 15.00: отварной картофель (пюре), 100 г постной ветчины, напиток из плодов шиповника.
- 17.00: 150 г рисового пудинга.
- 19.00: кусочек вареной рыбы с гарниром из гречки + чай.
День пятый:
- 8.00: омлет из двух яиц. Напиток — чай.
- 12.00: печенье (галеты) + нежирное молоко.
- 15.00: вегетарианский бульон и кисель.
- 17.00: сухарики из черствого хлеба + 1 стакан некрепкого чая.
- 19.00: сырники + 1 стакан напитка из плодов шиповника.
День шестой:
- 8.00: 150 грамм обезжиренного творога + стакан какао / некрепкого чая.
- 12.00: порция натурального йогурта.
- 15.00: отварной картофель (пюре), 100г постной ветчины, напиток из плодов шиповника.
- 17.00: печенье + кисломолочный напиток.
- 19.00: тефтели с гарниром из макарон, стакан чая.
День седьмой:
- 8.00: овсянка + некрепкий чай.
- 12.00: сухарик и порция молока.
- 15.00: овощной суп с фрикадельками + кусок хлеба с маслом.
- 17.00: запечённое в духовке сладкое яблоко.
- 19.00: вареная рыба, гречка, отвар шиповника.
Соблюдение перечисленных выше правил вкупе с правильно подобранным лечением позволит быстро улучшить самочувствие и снять болевой синдром.
Клинические симптомы
Симптоматика острого гастрита появляется внезапно, чаще после приема нестероидных противовоспалительных препаратов (НПВС) или при попадании в пищеварительный тракт агрессивных химических соединений. Для острого воспалительного процесса характерны такие признаки:
- Интенсивная боль в подложечной области.
- Тошнота и рвота.
- Отрыжка.
- Учащенные позывы к опорожнению кишечника.
- Полное отсутствие аппетита.
Кроме перечисленных симптомов воспаления желудка, острый гастрит сопровождается головокружением и общей слабостью. Если данное состояние имеет инфекционную природу, то у человека повышается температура тела, может появиться кашель, мышечная боль и боль в суставах.
Симптомы хронического воспаления желудка напрямую зависят от особенностей секреции и места локализации патологического процесса. При повышенной кислотности возникает интенсивная боль в подложечной области, которая чаще появляется спустя 20-30 минут после приема пищи. Кроме того, человека беспокоят хронические запоры, отрыжка кислым и изжога.
При снижении кислотообразующей функции желудка, болевой синдром не ярко выражен. Для этого состояния характерна утренняя тошнота, ощущение тяжести в желудке, быстрое насыщение во время приема пищи, повышенное газообразование в кишечнике (метеоризм), диарея, отрыжка воздухом и появление серого налёта на поверхности языка. При воспалительном процессе со сниженной кислотностью нарушается процесс переваривания пищи, в результате чего наблюдается общая слабость, снижение работоспособности и потеря массы тела.
Как проявляется эрозия желудка
В зависимости от локализации поражения слизистой оболочки желудка, его вида и характера течения болезни эрозия может давать различную симптоматику.
Обычно пациенты отмечают дискомфорт в области эпигастрия, боли разной интенсивности такой же локализации или отдающие в левое подреберье, усиливающиеся при погрешностях в диете.
Нередко возникают так называемые «голодные» боли, которые появляются ночью, рано утром до завтрака или в течение дня, если имеет место длительный перерыв между приемами пищи. Или же, наоборот, боль может появляется преимущественно после еды.
В острый период она носит приступообразный и довольно выраженный характер.
Также может отмечаться изжога, тошнота и даже рвота, неустойчивый стул, вздутие живота и потеря аппетита.
В случае развития желудочного кровотечения появляется резкая боль, сгустки крови в рвотных массах и темный кал, а также общая слабость и малокровие.
Причины эрозии пищевода
Очевидными обстоятельствами, при которых возможен заброс желудочного сока в пищевод, оказываются выше упомянутые грыжи, ожоги и травмы пищевода, однако это слишком общие причины. Обуславливающими возникновение их факторами оказываются:
- гиповитаминоз или упадок иммунитета, что обуславливает кислородное голодание тканей;
- воздействие на слизистую оболочку чересчур горячей еды или химических веществ как фактор ожога;
- заболевания желудочно-кишечного тракта, вирусные и бактериальные воздействия;
- дисбактериоз;
- дисфункции нижнего сфинктера;
- операции на желудочно-кишечном тракте, влекущие за собой травмы как ятрогенные последствия;
- прием некоторых лекарственных препаратов (дофамина, бета-блокаторов, наркотических анальгетиков и пр.);
- грыжа в диафрагме образуется из-за:
- слабый тонус мышц пищевода,
- опухоль пищевода,
- патологии левой половины печени,
- увеличение отверстия диафрагмы,
- отсутствия жировой ткани под диафрагмой,
- кифоза.
Очень часто эрозии пищевода возникают в сочетании с дуоденитом (воспаление 12-перстной кишки), папиллитом (стеноз желчного протока), желчнокаменной болезнью (развивается на фоне затрудненного оттока желчи). Нерациональное питание, внедрившаяся инфекция, вредные привычки и нарушение моторной функции 12-перстной кишки лишь способствуют тому. Разноотдаленными по времени осложнениями эрозии пищевода становятся кровотечение, язва желудка, перитонит, тромбоз сосудов, возникновение злокачественной опухоли, деформация слизистой с последующим образованием рубцов на ней. В итоге возрастает риск кишечной непроходимости.
Разрешенные продукты
- овощные бульоны и супы (в первые блюда можно добавлять разваренные крупы, тонкую лапшу, протертое мясо);
- филе нежирных сортов рыбы (как морской, так и речной);
- диетическое мясо (индейка, куриное филе, крольчатина, говядина);
- разваренные крупы и каши (белый рис, овсяные хлопья, гречка);
- овощи в отварном виде (картофель, свекла, морковь, цветная капуста, кабачки, тыква);
- сухое печенье, сухари (в небольших количествах);
- некислые молочные продукты (молоко, греческий йогурт, нежирный творог);
- ягоды и фрукты в запеченном виде, а также в форме пюре, муссов, киселей;
- некоторые сладости, включая пастилу, варенье, зефир;
- куриные яйца в виде парового омлета;
- негазированные напитки, включая фруктовые компоты, отвар из ягод шиповника, чай с молоком.
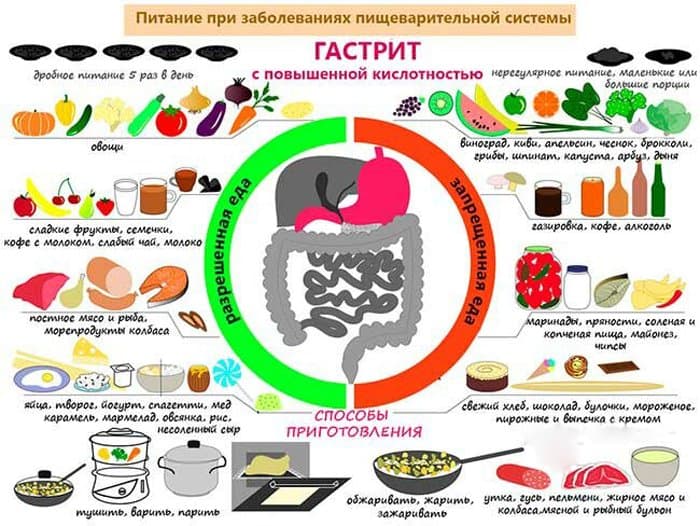 Рекомендованный рацион при гастрите.
Рекомендованный рацион при гастрите.
2.Причины
Этиопатогенез желудочно-пищеводного рефлюкса остается предметом исследований и научных дискуссий. Известно, что данный феномен связан с дисфункцией нижнего пищеводного сфинктера – мышечного «обратного клапана», который в норме запирает выход из желудка в пищевод. Однако нет единого мнения относительно того, является ли сфинктерная недостаточность предпосылкой, прямой причиной или же следствием частых рефлюксов. Дело в том, что причиной понижения сфинктерного тонуса может быть систематическое употребление ряда продуктов и/или напитков, например, с содержанием кофеина. Кроме того, гастроэзофагеальный рефлюкс зачастую сопутствует грыже пищеводного отверстия диафрагмы (когда выпячивается часть желудка), язвенной болезни, холециститу и другим гастроэнтерологическим заболеваниям, а также может выступать как один из побочных эффектов хирургического вмешательства на ЖКТ.
Непосредственной причиной воспаления пищевода является отсутствие на его внутренних стенках слизистого покрытия, подобного тому, которое защищает стенки желудка от разъедающего действия соляной кислоты (одного из основных компонентов желудочного сока). При постоянном контакте с химически агрессивным содержимым желудка внутренняя поверхность пищевода отекает, эродируется, изъязвляется, рубцуется – что, кроме прогрессирования клинической симптоматики, в несколько десятков раз повышает риск развития рака пищевода.
Обострение эрозивного гастрита: основные правила питания
Необходимо отметить, что сегодня в гастроэнтерологии проявляются некоторые отклонения от рекомендаций, которые врачи давали пациентам с эрозиями ЖКТ на протяжении многих лет. Перечислим основные пункты:
- Перетертую и жидкую пищу принимать в первые 2-3 дня обострения заболевания. Далее следует переходить на диету №1. Она включает отварные, но уже не пюрированные продукты.
- Есть 5-6 раз в сутки минимальными порциями. Не следует переедать перед сном, чтобы не перегружать травмированный ЖКТ.
- Составлять рацион таким образом, чтобы он был достаточно сбалансированным. Оптимально следующее соотношение: белки — от 110 до 120 грамм, жиры – аналогично, углеводы — 400-450 грамм в сутки.
- Допускаются следующие виды термической обработки продуктов: тушение, варение и запекание.
- Каждый кусочек необходимо тщательно пережевывать.
- Желательно не разговаривать при приеме пищи, так как заглатывание лишнего воздуха приводит к газообразованию в ЖКТ, что препятствует перевариванию продуктов и усвоению необходимых микроэлементов.
Лечение опухолей ЖКТ
Ведущий метод терапии при раке желудочно-кишечного тракта – это хирургическое удаление опухоли или ее части. Если рак выявлен в поздней стадии, определяются метастазы в отдаленные органы или прорастание в соседние ткани, опухоль неоперабельная или состояние пациента не дает возможности на радикальное вмешательство, применяют другие методики, включая паллиативную и симптоматическую терапию.
При операции хирурги удаляют все пораженные раком ткани с захватом некоторых здоровых участков, если есть метастазы, удаляют также близлежащие лимфоузлы
Это важно для предотвращения рецидивов. После операции проводится реабилитация, могут быть назначены дополнительные курсы терапии
Может применяться химиотерапия (введение препаратов, подавляющих рост рака) для уничтожения раковых клеток до и после операции, а при неоперабельном раке в качестве паллиативного лечения.
Обострение эрозивного гастрита: основные правила питания
Необходимо отметить, что сегодня в гастроэнтерологии проявляются некоторые отклонения от рекомендаций, которые врачи давали пациентам с эрозиями ЖКТ на протяжении многих лет. Перечислим основные пункты:
- Перетертую и жидкую пищу принимать в первые 2-3 дня обострения заболевания. Далее следует переходить на диету №1. Она включает отварные, но уже не пюрированные продукты.
- Есть 5-6 раз в сутки минимальными порциями. Не следует переедать перед сном, чтобы не перегружать травмированный ЖКТ.
- Составлять рацион таким образом, чтобы он был достаточно сбалансированным. Оптимально следующее соотношение: белки — от 110 до 120 грамм, жиры – аналогично, углеводы — 400-450 грамм в сутки.
- Допускаются следующие виды термической обработки продуктов: тушение, варение и запекание.
- Каждый кусочек необходимо тщательно пережевывать.
- Желательно не разговаривать при приеме пищи, так как заглатывание лишнего воздуха приводит к газообразованию в ЖКТ, что препятствует перевариванию продуктов и усвоению необходимых микроэлементов.
Методы диагностики
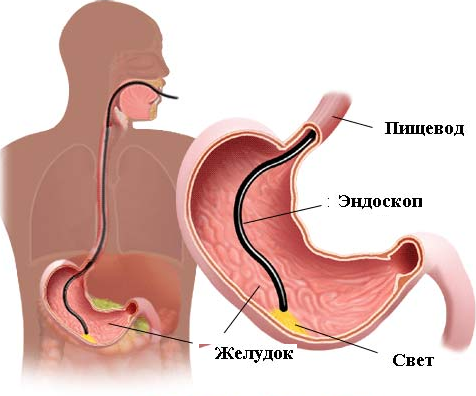
Для выявления рака пищеварительного тракта используются лабораторные тесты и инструментальная диагностика. Во многом план обследования зависит от локализации, размеров и типа рака. У большинства опухолей ЖКТ не имеется специфических онкомаркеров, выявляющих рак на ранней стадии, поэтому врач учитывает первые признаки у взрослых, типичные жалобы и данные, полученные при визуализации.
Обычно опухоли впервые обнаруживают при эндоскопическом исследовании (фиброгастроскопия, колоноскопия, ректороманоскопия), дополняя исследование забором биопсии подозрительного участка с проведением гистологических, генетических и гистохимических тестов.