Болезни нервной системы
Содержание:
- ЗАБОЛЕВАНИЯ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
- Классификация и симптомы
- ПАТОЛОГИЯ ВЫСШЕЙ НЕРВНОЙ ДЕЯТЕЛЬНОСТИ
- Стресс. Психический стресс. Снятие психического стресса
- ТРАВМАТИЧЕСКИЕ ПОРАЖЕНИЯ ГОЛОВНОГО МОЗГА
- Симптомы и боли на нервной почве
- Синдром Гийена-Барре
- Реабилитация после ППЦНС
- Лечение ППЦНС
- НЕЙРОГЕННЫЕ РАССТРОЙСТВА ДВИЖЕНИЙ
- ЗАБОЛЕВАНИЯ СПИННОГО МОЗГА
- Рассеянный склероз
- Локализация поражения у пациентов с монопарезом (монопараличем)
- АЛКОГОЛЬНЫЕ ПОРАЖЕНИЯ
- ТОКСИЧЕСКИЕ И ЛУЧЕВЫЕ ПОРАЖЕНИЯ
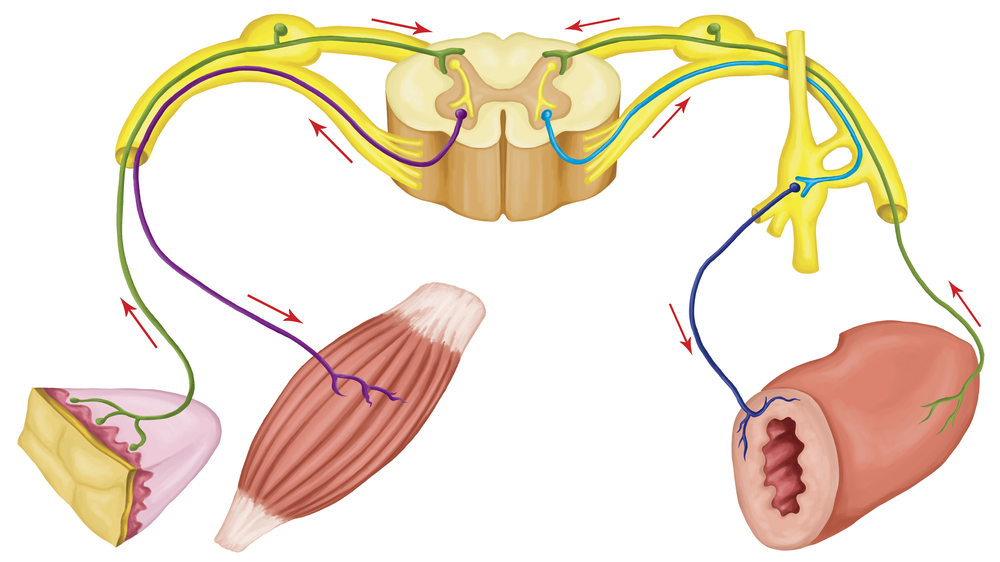
ЗАБОЛЕВАНИЯ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
При
повреждении возможны два типа дегенеративных изменений в периферических
нервах: аксонная дегенерация, включающая валлеровское перерождение, и
сегментарная демиелинизация.
• Аксонная
дегенерация возникает при тяжёлом повреждении, гибели нейрона или его
аксона и развивается быстро, с распада миелина. Затем макрофаги
захватывают фрагменты миелина и других структур, а леммоциты
пролиферируют. После восстановления тела нейрона начинается регенерация
аксона, но многие аксонные ростки могут не достигать дистальной культи и
продолжают рост в фиброзной ткани. В результате возникают болезненные
утолщения — ампутационные невромы. Иногда наблюдают ретроградную
гибель аксона при ретроградной невропатии или дистальной аксонопатии.
Аксонная дегенерация возможна также при гибели нейрона.
•
Сегментарная демиелинизация возникает при повреждении леммоцитов,
миелиновых оболочек и неповреждённом аксоне. В последующем развивается
ремиелинизация. При рецидивирующем повреждении наблюдают гиперплазию
леммоцитов с формированием так называемых луковичных шаров.
ПЕРИФЕРИЧЕСКИЕ НЕВРОПАТИИ
Клинические
проявления периферических невропатий — мышечная слабость и
атрофия, утрата или изменение чувствительности, а также вегетативные
расстройства. Возможно поражение одного нерва (мононевропатия), либо
нескольких нервов (полиневропатия). При этом возникают один или оба типа
дегенеративных изменений.
Периферические невропатии
могут быть осложнением многих острых инфекционных заболеваний (например,
брюшного тифа, пневмонии, малярии, кори).
Острая
идиопатическая воспалительная полиневропатия (острый восходящий
полирадикулоневрит, синдром Гийена-Барре) — самая распространённая
форма демиелинизирующей периферической невропатии. Патогенетически она
связана с патологической иммунной реакцией после перенесённого острого
инфекционного заболевания, иммунизации, в результате ВИЧ-инфекции,
злокачественной опухоли. Микроскопически выявляют периневральную
лимфомакрофагальную инфильтрацию.
Классификация и симптомы
Перечень возможных симптомов зависит от причин, степени и обширности поражений головного или спинного мозга, или сочетанного поражения. Также на исход влияет время негативного воздействия — сколько времени ребенок подвергался действию факторов, которые отразились на деятельности и функциональности ЦНС
Важно оперативно определить период недуга — острый, ранний восстановительный, поздний восстановительный или период остаточных явлений
Все патологии центральной нервной системы имеют три степени тяжести:
Легкая.
Эта степень проявляется легким повышением или понижением тонуса мышц малыша, может наблюдаться сходящееся косоглазие.
- Средняя.При таких поражениях тонус мышц всегда снижен, рефлексы полностью или частично отсутствуют. Такое состояние сменяется гипертонусом, судорогами. Появляются характерные глазодвигательные нарушения.
- Тяжелая.Страдают не только двигательная функция и тонус мышц, но и внутренние органы. Если ЦНС выраженно угнетена, могут начинаться судороги разной интенсивности. Проблемы с сердечной и почечной деятельностью могут быть сильно выражены, как и развитие дыхательной недостаточности. Может быть парализован кишечник. Надпочечники не вырабатывают нужных гормонов в нужном количестве.
По этиологии причины, которая вызвала проблемы с деятельностью головного или спинного мозга, патологии делятся (впрочем, весьма условно) на:
- Гипоксические (ишемические, внутричерепные кровоизлияния, сочетанные).
- Травматические (родовые травмы черепа, родовые спинномозговые поражения, родовые патологии периферических нервов).
- Дисметаболические (ядерная желтуха, превышение в крови и тканях ребенка уровня кальция, магния, калия).
- Инфекционные (последствия перенесенных матерью инфекций, гидроцефалия, внутричерепная гипертензия).
Клинические проявления разных видов поражений тоже существенно отличаются друг от друга:
- Ишемические поражения.Наиболее «безобидным» заболеванием является церебральная ишемия 1 степени. При ней ребенок демонстрирует нарушения ЦНС только в первые 7 дней после рождения. Причина чаще всего кроется в гипоксии плода. У малыша в это время можно наблюдать относительно мягкие признаки возбуждения или угнетения ЦНС.
- Вторая степень этого заболевания ставится в том случае, если нарушения и даже судороги длятся больше недели после появления на свет.О третьей степени можно говорить в том случае, если у ребенка постоянно повышено внутричерепное давление, наблюдаются частые и сильные судороги, имеются другие вегетативные нарушения.
Гипоксические мозговые кровоизлияния.
Если в результате кислородного голодания у ребенка произошло кровоизлияние внутрь желудочков мозга, то при первой степени симптомов и признаков может не быть вообще. А вот уже вторая и третья степени такого кровоизлияния приводят к тяжелым поражениям мозга — судорожному синдрому, развитию шока. Ребенок может впасть в кому. Если кровь попала в субарахноидальную полость, то у ребенка будет диагностироваться перевозбуждение ЦНС. Высока вероятность развития водянки головного мозга в острой форме.
- Травматические поражения, родовые травмы.Если в процессе родов врачам пришлось использовать наложение щипцов на головку ребенка и что-то пошло не так, если произошла острая гипоксия, то чаще всего за этим следует кровоизлияние в мозг. При родовой травме у ребенка наблюдаются судороги в более или менее выраженной степени, зрачок с одной стороны (с той, куда произошло кровоизлияние) увеличивается в размере. Главный признак травматического повреждения центральной нервной системы — повышение давления внутри черепа ребенка. Может развиться острая гидроцефалия. Невролог свидетельствует, что при этом ЦНС чаще возбуждена, чем подавлена. Травмироваться может не только головной, но и спинной мозг. Это чаще всего проявляется растяжениями и надрывами, кровоизлиянием. У детей нарушается дыхание, наблюдается гипотония всех мышц, спинальный шок.
- Дисметаболические поражения.При таких патологиях в подавляющем большинстве случаев у ребенка повышено артериальное давление, наблюдаются судорожные приступы, сознание довольно выраженно угнетено. Установить причину позволяют анализы крови, которые показывают либо критический дефицит кальция, либо нехватку натрия, либо иной дисбаланс других веществ.
ПАТОЛОГИЯ ВЫСШЕЙ НЕРВНОЙ ДЕЯТЕЛЬНОСТИ
ПОГРАНИЧНЫЕ ПСИХИЧЕСКИЕ РАССТРОЙСТВА
Неврозы
Неврозы —
одна из наиболее частых психогенных реакций, для них характерны
парциальность психических расстройств (навязчивость, истерические
проявления и др.), критическое отношение к ним, наличие соматических и
вегетативных нарушений. Неврозы — обратимая патология поведения,
возникающая под влиянием внешних информационных факторов и протекающая
без психотических явлений. В основе развития неврозов — снижение
работоспособности нейронов. Неврозы проявляются нейрогенными
расстройствами сенсорных, моторных, вегетативных и трофических функций в
организме, ограничением биологической и социальной адаптации личности.
Течение неврозов нередко носит затяжной характер, однако их развитие не
приводит к грубым нарушениям поведения.
Невротические
реакции обычно возникают на относительно слабые, но длительно
действующие раздражители, приводящие к постоянному эмоциональному
напряжению или внутренним конфликтам (события, требующие трудных
альтернативных решений, ситуации с неопределённостью положения,
представляющие угрозу для будущего). В патогенезе неврозов особую роль
играет конституциональная предрасположенность, а также гемодинамические
нарушения в головном мозге. Клинические типы неврозов: неврастения,
невроз навязчивых состояний, истерия.
• Неврастения (греч. neuron— нерв, asthenia— слабость, т.е. нервная слабость) может протекать в виде гиперстенической (возбудимой) и гипостенической (тормозной) форм.
◊
Гиперстеническая форма неврастении — повышенная возбудимость
ЦНС с продолжительными переживаниями, быстрой психической и физической
утомляемостью, раздражительностью, снижением работоспособности.
Стресс. Психический стресс. Снятие психического стресса
мы умеем работать со стрессом и его последствиями. Стресс не только истощает нервную систему, но еще и нарушает обмен веществ и работу иммунитета. Во время стрессовых ситуаций функции организма перестраиваются для готовности к физическому ответу на опасность (бежать, бороться). Длительное застревание в стрессе, в «боевой готовности», происходит в ущерб текущим потребностям организма, и хронические заболевания выходят из-под контроля. Особенно характерно обострение аутоиммунных заболеваний. В большинстве случаев можно существенно облегчить течение заболевания, предотвратив влияние психического стресса на организм.
Природа стресса. Стресс – это сверхсильный ответ организма на опасные обстоятельства. Стрессовый ответ на опасность обеспечивают эволюционно древние нижние отделы мозга, доставшиеся нам еще от рыбы (вегетативная нервная система).
Стресс у человека, как и у любого животного, приводит к повышению физических возможностей тела (быстро бегать, драться и др.), за счет ранее накопленных ресурсов. Все это происходит независимо от сознания.
Например, на Вас кто-то накричал. В ответ Ваше сердце забилось, накачивая кровь в мышцы, мышцы напряглись, зрачок расширился для улучшения зрения, дыхание активизировалось, насыщая мышцы кислородом, хотя физическая опасность Вам не угрожает и силовой ответ не требуется.
Стрессорная реакция в процессе эволюции изменилась не сильно – при стрессе организм готовится к отражению физической угрозы, даже, если физически никто не угрожает.
У социального человека подобные реакции обычно не реализуются в поведении, а значит, длительно сохраняются в виде нереализованной поведенческой реакции. А если Вы эмоциональны, но очень хорошо контролируете свое поведение? Это означает, что нервная система будет длительно держать тело в переактивированном состоянии, расходуя при этом огромное количество ресурсов.
При этом происходит постепенное истощение нервной системы и разлад обмена веществ.
ТРАВМАТИЧЕСКИЕ ПОРАЖЕНИЯ ГОЛОВНОГО МОЗГА
К ним относятся сотрясение мозга, ушиб мозга, эпидуральная и субдуральная гематомы.
Сотрясение мозга имеет достаточно яркую клинику, однако морфологические изменения при этом выявляются только на ультраструктурном уровне.
Ушиб мозга характеризуется повреждением ткани мозга, обычно на стороне, противоположной приложению силы. Очаг ушиба располагается в основном в коре и представляет собой участок некроза ткани мозга с геморрагическим пропитыванием.
Исход может быть благоприятным при своевременном оказании медицинской помощи, хотя послеоперационная летальность составляет 10—15 %. Основной причиной смерти при этой травме является отек и набухание головного мозга с вклинением иущемлением ствола в большом затылочном отверстии.
Причинами чаще являются падение с высоты собственного роста, травма с ускорением, например при падении в результате толчка, спортивная травма. Наиболее типичный механизм — разрыв вен, проходящих в субдуральном пространстве. Перелом костей черепа наблюдается в 60 % случаев.
Морфология.
Преимущественная локализация — лобно-теменная область, у детей 80 % субдуральных гематом — двусторонние. Излившаяся кровь напоминает «кровавое желе», объем свыше 100 мл считается смертельным. Иногда небольшие субдуральные гематомы могут протекать бессимптомно и заканчиваться организацией образовавшегося сгустка крови.
Симптомы и боли на нервной почве
Наиболее распространенные симптомы и жалобы, то есть могут возникать на «нервной почве»:
- бессонница, ранние и частые пробуждения, затрудненное засыпание, сонливость днем,
- нехватка воздуха, ощущение неполного вдоха, учащение дыхания,
- волна жара или холода по телу, озноб,
- ощущение внутренней дрожи,
- сердцебиение, аритмия,
- головная боль, боль любой локализации,
- ощущение тяжести в груди или другой локализации,
- комок в горле, чувство инородного тела в глотке,
- тревога, тоска, апатия,
- навязчивые страхи, сомнения, движения,
- наплывы мыслей,
- навязчивое чувство вины или обиды,
- повышенная или пониженная температура тела,
- повышение веса (ожирение), потеря веса (кахексия), колебания веса,
- повышение или снижение артериального давления, скачки давления,
- кожные высыпания любой формы и локализации,
- тошнота, рвота, неприятные ощущения в животе, поносы или запоры,
- частые позывы к мочеиспусканию, ощущение наполненного мочевого пузыря, затрудненное мочеиспускание,
- дрожь, ощущение «внутренней дрожи»,
- чувство онемения в любой части организма,
- утрата или обострение восприятия вкуса, света, запаха, звуков, прикосновений,
- снижение памяти или слишком повышенное запоминание,
- нарушения внимания,
- повышенная слезливость или отсутствие чувств и эмоций,
- агрессивность, обидчивость, злопамятность, мстительность, обостренное чувство справедливости, ревнивость,
- снижение или повышение волевой активности.
Указанные жалобы могут быть следствием сбоя нервной системы (то есть возникать на нервной почве). Однако такими симптомами могут проявляться и обычные соматические болезни (воспаления, травмы, дистрофии, сосудистые нарушения, инфекции и др.).
Поэтому, даже если Вы столкнулись с наличием сразу нескольких симптомов из этого списка, то нельзя делать заключение о наличии «нервной почвы». Такое заключение может сделать лишь врач, который осмотрит, уточнит состояние и определит диагноз.
Синдром Гийена-Барре
Синдром Гийена-Барре – редкое заболевание центральной нервной системы. Это острый или подострый, часто — постинфекционный полирадикулоневрит, который в течение нескольких дней или недель достигает пика своего развития. Происходит мультифокальная демиелинизация и/или аксональное повреждение периферических нервов и корешков спинного мозга. Со времен снижения заболеваемости полиомиелитом в западном мире, синдром Гийена-Барре является наиболее распространенной причиной развития синдрома острого вялого паралича. Заболевание может развиться у пациента в любом возрасте, начинается, как правило, после инфекций, таких как кампилобактер еюнальный, пневмонийная микоплазма, цитомегаловирус или вирус Эпштейна-Барра. Общая смертность составляет около 2-3 %, примерно у 20 % переболевших данным заболеванием пациентов сохраняется неврологический дефицит. Приблизительно у 90 % пациентов изначально возникают неспецифические симптомы, такие, как зудящая парестезия ног и рук, боли в спине, позже к ним присоединяются вялые параличи, которые в течение периода от нескольких часов до нескольких дней распространяются на верхние и нижние конечности пациента. Так, пациент, который еще утром мог ходить, вечером оказывается прикованным к постели с параличом всего тела. В рамках лечения синдрома Гийена-Барре пациенту назначают симптоматическую и иммуномодулирующую терапию, в рамках которой применяются иммуноглобулины и иммунная адсорбция, а также плазмаферез.
Реабилитация после ППЦНС
Реабилитационную деятельность следует начать уже с первых дней, чтобы быстро сгладить возможные последствия. Для каждого ребенка подбирается свой строго индивидуальный комплекс действий, учитывающий ведущий синдром и возможные противопоказания. Методов реабилитации достаточно много, и все они направлены на полную ликвидацию последствийППЦНС.
В клинике восстановительной медицины квалифицированные специалисты оказывают помощь в реабилитации детям, страдающим отППЦНС. Клиника предлагает спектр эффективных мероприятий, которые гарантировано оказывают положительный эффект.
- Лечебный массаж
Массаж в реабилитации детей сППЦНСспособствует благотворному воздействию на мышечные группы. Он может быть общим, локальным, точечным, сегментарным, но его главная цель заключается в устранении спазма мышц.
- Гимнастика
Лечебная гимнастика – комплекс специальных упражнений, эффект которых направлен на активацию рефлекторных реакций и двигательных навыков.
- Кинезиотерапияпо методу Войты
Это уникальная методика – в итоге возобновляются нарушенные двигательные функции. Сначала специалист учит ребенка самостоятельно переворачиваться, а затем выпрямляться и ходить. Принцип основан на стимуляции особых рефлексных зон, благодаря чему ребенок неосознанно совершает движения.
- Бобат-терапия
Новое направление восстановительной медицины, позволяющее пробудить утраченный мышечный тонус и восстановить мелкую моторику. Методика включает как физическое, так и мыслительное воздействие.
С ценами на услуги специалистов, оказывающих помощь в реабилитации, можно ознакомиться в прайс-листе, либо позвонив по номерам телефона: +7 (8552) 78-09-35, +7 (953) 482-66-62.
Лечение ППЦНС
Если удалось диагностировать патологию сразу после рождения, то уже с первых минут приступают к реанимации, стараясь сохранить жизнь новорожденному. Для коррекции всех видов обменных исоматоформныхнарушений используется обширный спектр лечебных препаратов.
При обнаружении синдрома внутричерепной гипертензии используются препараты, обладающие диуретическим эффектом. Всем детям проводится предупреждение геморрагических осложнений и введение кристаллоидов для стабилизации давления.
Наряду с общими препаратами важно подобрать терапию, которая будет корректировать выявленный синдром у конкретного ребенка. Но при развившихся нарушениях одних медикаментов становится недостаточно
В восстановлении очень важен своеобразный охранительный режим
Но при развившихся нарушениях одних медикаментов становится недостаточно. В восстановлении очень важен своеобразный охранительный режим
- обеспечение комфортной позиции для ребенка;
- ликвидация посторонних шумов и световых раздражителей;
- оптимальная температура, подобранная без риска переохлаждения или перегрева;
- максимально щадящие манипуляции со стороны родителей и медицинских работников;
- кормление зондом или бутылочкой;
- дополнительное введение глюкозы, служащей энергией для мозга.
В некоторых случаях требуется помощь нейрохирургов, которая оказывается в специализированных отделениях.
НЕЙРОГЕННЫЕ РАССТРОЙСТВА ДВИЖЕНИЙ
Нейрогенные расстройства движений характеризуются патологическими изменениями количества движений, их темпа и координации:
Гипокинезии — уменьшение объема и скорости произвольных движений. Они могут проявляться в виде:
- пареза — уменьшения объема и силы движений;
- паралича — полного отсутствия движений.
В зависимости от распространенности расстройств движений выделяют:
- моноплегии — паралич одной конечности;
- параплегии — паралич обеих рук или ног;
- гемиплегии — паралич одной половины тела;
- тетраплегии — паралич рук и ног.
Гиперкинезии — увеличение непроизвольных движений.
Гиподанамии — снижение двигательной активности и силы мышечных сокращений при движении.
ЗАБОЛЕВАНИЯ СПИННОГО МОЗГА
Поперечные поражения (трансверсионные, т.е. пересекающие орган в поперечном или косом направлении) могут быть острыми и медленно прогрессирующими.
•
Острые поперечные поражения — результат травмы (обычно
открытые травмы позвоночника и спинного мозга), инфаркта (нарушение
кровотока в передней позвоночной артерии), кровоизлияния (обычно при
сосудистых аномалиях) или острой демиелинизации. В клинической практике
используют термин «поперечный миелит».
◊ Первичный миелит — воспаление спинного мозга при инфекционном поражении (например, нейротропными вирусами).
◊
Вторичный миелит — осложнение инфекционных заболеваний
(тифа, кори, скарлатины и др.), травм и ранений позвоночника, спинного
мозга, действия токсинов.
• Медленно
прогрессирующие поперечные поражения — следствие повреждения
спинного мозга при росте опухолей эпидурального пространства (метастазы
рака молочной железы или лимфомы), субдурального пространства
(менингиома, шваннома), реже самого спинного мозга (астроцитома,
эпендимома), а также при туберкулёзном спондилите.
Вне
зависимости от причины полного или частичного поперечного поражения
спинного мозга возникает восходящее и нисходящее перерождение типа
Валлера.
Рассеянный склероз
Самым известным аутоиммунным заболеванием является рассеянный склероз (РС). Это хроническое воспалительное демиелинизирующее заболевание с аксональным поражением центральной нервной системы. Причина РС не известна, однако успех иммуносупрессивного лечения с использованием препаратов, изменяющих течение заболевания, наводит на мысль об аутоиммунном патогенезе.
Частыми симптомами РС являются нарушения зрения, онемение, нарушения концентрации, усталость, нарушения речи, нарушения координации, спастика, нарушения мочеиспускания, сексуальные расстройства, нарушения глотания, двойное зрение. Однако сегодня современные препараты по лечению рассеянного склероза позволяют хорошо контролировать течение болезни, более того — чем раньше поставлен диагноз и подобрана терапия, тем успешнее протекает лечение. В среднем 80 пациентов из 100 через десять лет после начала заболевания сохраняют работоспособность.
Локализация поражения у пациентов с монопарезом (монопараличем)
Монопарез передних конечностей чаще всего вызван заболеваниями периферических нервов или нервных корешков. Заболевания концевых пластин тел позвонков или мышц, влияющих только на одну конечность, очень редки. Заболевания спинного мозга в шейном отделе обычно вызывают гемипарез или тетрапарез. Таким образом, монопарез передних конечностей, как правило, вызван патологиями нервов и нервных корешков пораженной конечности.
Монопарез тазовой конечности также обычно вызывается поражением нерва или нервного корешка. Повреждение может быть за пределами спинномозгового канала (периферический нерв) или внутри канала (нервы конского хвоста). Кроме того, одностороннее поражение спинного мозга каудальнее по отношению к Th2 может привести к монопарезу тазовых конечностей.Это является исключением из общей схемы локализации. Сосудистые поражения являются наиболее частой причиной такого одностороннего заболевания спинного мозга (например, относящиеся к волокнистой хрящевой эмболии (фиброкартилягиозная эмболия)).
Дифференциальный диагноз монопареза
| Сосудистые |
Относящийся к волокнистой хрящевой ткани эмболии, ишемическая энцефалопатия (кошки, собаки) |
| Воспалительные, инфекционные |
Неврит плечевого сплетения (кошки, собаки) |
| Травматические |
Травма (neuropraxia, axonotmesis, neuronotmesis) плечевого сплетения или отдельных нервов (кошки, собаки) |
| Аномальные |
— |
| Метаболические |
Гипотиреоз (собаки) |
| Идиопатические |
— |
| Неопластические |
Злокачественная опухоль оболочки нерва (кошки, собаки). Вторичные: лимфома, опухоли скелета (кошки, собаки) |
| Дегенеративные |
Латерализованые болезни диска, дегенеративный фораминальный стеноз вызывает сжатие нервных корешков (компрессию нервных корешков) |
АЛКОГОЛЬНЫЕ ПОРАЖЕНИЯ
У взрослых различают острую и хроническую интоксикацию алкоголем.
•
Острая интоксикация. Наблюдают наркотический эффект, в его
основе — воздействие этанола на ретикулярную формацию ствола и
гипоталамическую область с её вазомоторными, вегетативными и
эндокринными влияниями. Приём большой дозы алкоголя угнетает ЦНС, вплоть
до развития коматозного состояния. Алкогольная кома нередко
заканчивается смертью. Морфологически выявляют выраженный отёк с
геморрагическими петехиальными кровоизлияниями мозговых оболочек и
вещества мозга. Микроскопически виден некроз нейронов, тигролиз,
клеточное набухание, диапедезные кровоизлияния в различных областях
мозга.
• Хроническая алкогольная
интоксикация — повреждение нервной системы не только
непосредственно токсическим влиянием этанола, но и нарушением питания
организма, прежде всего, витаминной недостаточностью. В результате
наблюдают накопление кетоновых кислот и других метаболитов, токсичных
для нервной ткани. Важны нарушения микроциркуляторного русла,
способствующие развитию ишемии ЦНС.
ТОКСИЧЕСКИЕ И ЛУЧЕВЫЕ ПОРАЖЕНИЯ
Поражения, вызванные метотрексатом.Метотрексат —
противоопухолевый препарат, антиметаболит, аналог фолиевой кислоты.
Морфологически выявляют очаги некроза в белом веществе больших полушарий
в зонах, прилежащих к боковым желудочкам, реже в стволовой части мозга.
В аксонах, окружающих очаги некроза, определяют участки их
расширения — аксонные сфероиды. Вблизи от очагов некроза выявляют
дистрофическую петрификацию и глиоз.
Ионизирующая
радиация при использовании в онкологической практике может оказывать
повреждающее действие на ЦНС независимо от воздействия метотрексатом и в
сочетании с ним. Наиболее важны отсроченные радиационные эффекты. К ним
относят очаги некроза в белом веществе и различные опухоли ЦНС.
Окись
углерода вызывает изменения в ткани мозга вследствие гипоксии.
Макроскопически выявляют гиперемию, петехиальные кровоизлияния, отёк
мозга. Нередко обнаруживают двусторонний некроз бледного шара.