Нарушения эндокринной системы
Содержание:
- Климактерический синдром
- Подготовка к визиту к врачу
- Предменструальный синдром
- Этиология
- Заболевания щитовидной железы
- Пигментные пятна
- БОЛЕЗНИ ЭНДОКРИННОЙ ЧАСТИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- БОЛЕЗНИ, СВЯЗАННЫЕ С ГИПЕРФУНКЦИЕЙ АДЕНОГИПОФИЗА
- БОЛЕЗНИ, СВЯЗАННЫЕ С ГИПОФУНКЦИЕЙ АДЕНОГИПОФИЗА
- Болезни эндокринной системы у детей
- Диабет 2 типа
- Нарушения полового развития
- Лечение гормональных нарушений и патологии эндокринных желез
- Нехватка гормона тироксина
- Виды нарушений эндокринной системы
- Пролактин, чрезвычайно важный женский гормон во время беременности и кормления грудью
Климактерический синдром
Климактерический синдром – это симптомокомплекс, возникающий в связи с прекращением менструаций. Как правило, развивается у женщин в возрасте 48 – 50 лет. Основная причина – возрастная перестройка гормональной системы, переход от репродуктивного к старческому возрасту.
- головные боли, головокружения, «приливы»;
- повышения артериального давления, приступы учащенного сердцебиения;
- изменения настроения, нарушение сна;
- сухость кожи, потливость, ознобы, онемения и покалывания в разных частях тела, чувство «ползания мурашек»;
- ;
- боли в суставах, мышцах;
- увеличение размеров молочных желез;
- II типа;
- рассеянность, повышенная утомляемость, снижение работоспособности.
Подготовка к визиту к врачу
Поскольку эндокринные расстройства могут влиять на многие аспекты роста и развития ребенка, врачу необходимо собрать как можно больше информации об истории болезни ребенка. Родители могут помочь, подготовив все медицинские записи и результаты исследований за прошлые годы.
Если ребенок достаточно взрослый, чтобы понимать речь и события, ему необходимо объяснить цель визита к врачу в доступных для него понятиях. На первичный прием придется потратить от 1,5 до 2 часов. Этого будет достаточно, чтобы врач собрал анамнез, провел осмотр, взял необходимые анализы и обсудил с родителями план лечения. Для ребенка это будет очень долгое время, поэтому, для того чтобы он мог сидеть спокойно, ему необходимо взять с собой игрушки или книги.
Предменструальный синдром
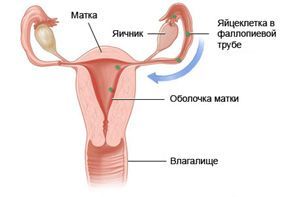
Предменструальный синдром представляет собой совокупность психологических, нервных и эндокринных нарушений, которые возникают перед месячными и проходят или уменьшаются во время менструации. Синдром встречается примерно у 2 – 30% женщин репродуктивного возраста. Тяжелее всего протекает после 35 лет.
Симптомы очень разнообразны.
- повышенная возбудимость, раздражительность,
- подавленное состояние, депрессия,
- , головокружения,
- боли в области сердца, резкое падение или повышение артериального давления,
- прибавка массы тела,
- отеки на лице и руках,
- аллергические реакции, зуд кожи, сыпь.
Этиология
Возможны две непосредственные причины повышения уровня кортизола в крови. Первый из них — нарушение работы гипофиза, который выделяет адренокортикотропный гормон, регулирующий работу надпочечных желёз. В результате повышенной экспрессии адренокортикотропного гормона надпочечники проиводят повышенную выработку кортизола. Второй — нарушение работы самих надпочечных желёз, обычно в результате образования опухоли, которая самостоятельно вырабатывает гормоны.
Причиной синдрома Кушинга могут быть различные состояния. Чаще всего синдром гиперкортицизма (избыточное образование гормонов коры надпочечников) бывает обусловлен повышенной выработкой адренокортикотропного гормона гипофиза (болезнь Иценко — Кушинга). Этот гормон может вырабатываться микроаденомой гипофиза или эктопированной (расположенной не на обычном месте) кортикотропиномой. Эктопированная злокачественная кортикотропинома может располагаться в бронхах, яичках, яичниках.
Реже синдром Кушинга возникает при первичном поражении коры надпочечников (доброкачественные или злокачественные опухоли коры надпочечников, гиперплазия коры надпочечников). Гормонально-активная опухоль коры надпочечника называется кортикостерома. Она продуцирует в кровь избыточное количество глюкокортикоидов. При этом из-за избыточного количества глюкокортикоидов в крови снижается количество адренокортикотропного гормона гипофиза и оставшаяся ткань надпочечников подвергается атрофическим изменениям.
Синдром гиперкортицизма может возникнуть при поступлении глюкокортикоидов в организм извне, например, при длительном лечении различных заболеваний при помощи глюкокортикоидов, а также инъекциях глюкокортикоидных препаратов в область суставов и нервов, использовании некоторых кремов для кожи (включая отбеливающие), растительных препаратов, “тоников”, применении мегестрола ацетата (синтетического производного прогестерона с глюкокортикоидной активностью). Также причиной гиперкортицизма может быть приём глюкокортикоидов втайне от врачей с целью имитации заболевания. Достаточно часто гиперсекреция кортизола наблюдается при ожирении, хронической алкогольной интоксикации, беременности и некоторых психических и неврологических заболеваниях — такое состояние называется «Псевдо-Кушинга синдром» или «функциональный гиперкортицизм», который не вызван опухолями, но клиническая картина наблюдается как и при истинном синдроме Иценко — Кушинга.
Заболевания щитовидной железы
Гипотиреоз — это заболевание когда щитовидная железа вырабатывает недостаточно гормонов щитовидной железы. Некоторые дети рождаются с подобными проблемами, а у других развиваются аутоиммунные заболевания, такие как тиреоидит Хашимото, которые повреждают щитовидную железу.
Гипертиреоз – это патологическое состояние, когда щитовидная железа вырабатывает слишком много гормонов. Гипертиреоз может быть вызван болезнью Грейвса, хашитоксикозом и гиперактивными узелками щитовидной железы.
Зоб (увеличенная щитовидная железа) — может указывать на недостаточную или повышенную активность щитовидной железы. В некоторых случаях железа становится настолько большой, что вызывает проблемы с дыханием или глотанием.
Узелки щитовидной железы — это образования в щитовидной железе, которые чаще могут быть доброкачественными, но редко могут быть и злокачественными.
Рак щитовидной железы – включает папиллярный, фолликулярный и медуллярный рак щитовидной железы.
Генетические заболевания могут увеличить риск развития рака щитовидной железы у детей. К ним относятся множественная эндокринная неоплазия типа 2 (MEN2), синдром DICER1, семейный аденоматозный полипоз (FAP), синдром Гарднера, комплекс Карни, синдром Вернера и синдром опухоли хамартомы PTEN.
Для диагностики заболеваний щитовидной железы врач производит пальпацию органа и регионарных лимфатических узлов. Анализы крови помогают узнать уровень продукции и нарушения гормонального уровня. Проверяя уровни определенных гормонов, включая Т4, Т3, тиреотропный гормон (ТТГ) и в некоторых случаях кальцитонин, врач сможет определить, правильно ли работает щитовидная железа. Анализы крови могут также обнаружить антитела щитовидной железы, служащие показателем аутоиммунного воспалительного процесса. Генетическое тестирование может определить, есть ли генетические мутации, вызывающие MEN2, или другие состояния, которые повышают риск развития рака щитовидной железы у ребенка.
Для инструментальной диагностики применяется УЗИ щитовидной железы, определяющие узелки в структуре железы, сканирование щитовидной железы с помощью радиоактивного йода, биопсию для выявления раковых клеток.
Методы лечения заболеваний щитовидной железы подбираются с учетом индивидуальных потребностей ребенка и характера нарушений. Основная цель терапии – восстановление нормального уровня гормонов, чтобы облегчить симптомы и предотвратить осложнения.
В большинстве случаев гипотиреоз можно безопасно и успешно лечить с помощью приема ежедневной дозы синтетического гормона щитовидной железы. Гипертиреоз можно лечить с помощью антитиреоидных препаратов, которые не дают щитовидной железе вырабатывать гормоны. Детям со сверхактивной щитовидной железой, возможно, также необходимо принимать бета-блокаторы для снижения частоты сердечных сокращений, артериального давления, возбуждения и тремора до тех пор, пока уровень гормонов щитовидной железы не будет под контролем.
В некоторых случаях ребенку могут назначать прием препаратов радиоактивного йода, который будет разрушать щитовидную железу. Это постоянный вариант лечения для детей, у которых сверхактивной щитовидной железой нельзя лечиться с помощью лекарств. У детей с раком щитовидной железы это лечение может использоваться после операции, чтобы уничтожить любые оставшиеся раковые клетки. После разрушения щитовидной железы ваш ребенок будет принимать ежедневную дозу синтетического гормона щитовидной железы, который обеспечит нормальный рост, развитие и долгосрочную репродуктивную функцию.
Хирургическая операция может быть применена для удаления части щитовидной железы (лобэктомия) или всей железы (общая тиреоидэктомия). Это может быть необходимо для удаления большого зоба, гиперактивных узлов или при раке щитовидной железы. Если вся железа удалена, ваш ребенок будет принимать ежедневную замещающую дозу синтетического гормона щитовидной железы.
Пигментные пятна
Другой «напастью» являются пигментные пятна, разнообразной формы и размеров, который могут появляться на лице, теле, конечностях, приводя пациентов в ужас, так как согласно устоявшейся легенде- это признак метастазов при онкологических заболеваниях . Пациенты бросаются за помощью к онкологам, дерматологам, косметологам, инфекционистам, гепатологам, гастроэнтерологам, сдают соответствующие анализы — и ничего не находят. А темные пятна продолжают мигрировать по коже, пока кто-то не догадается отправить такого пациента к эндокринологу. При углубленном обследовании выявляется, что эти темные пятна наблюдаются на фоне хронически пониженного АД, плохой переносимости физической нагрузки, частыми простудными заболеваниями и является в целом симптомокомплексом Хронической надпочечниковой недостаточности, которая хорошо поддается лечению, а пигментные пятна при этом светлеют, а потом и вовсе исчезают.
БОЛЕЗНИ ЭНДОКРИННОЙ ЧАСТИ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
САХАРНЫЙ ДИАБЕТ
Сахарный
диабет — хроническое заболевание, вызванное абсолютной или
относительной инсулиновой недостаточностью. Характерно нарушение всех
видов обмена веществ (прежде всего, углеводного обмена, что проявляется
гипергликемией), поражение сосудов (ангиопатии), нервной системы
(нейропатии), патологические изменения в различных органах и тканях.
Это
самое распространённое эндокринное заболевание, составляющее до 50%
поражений желёз внутренней секреции. Сахарный диабет, наряду с
сердечно-сосудистыми и онкологическими заболеваниями, — наиболее
частая причина инвалидности и смерти. Количество больных сахарным
диабетом среди всего населения достигает 2-4%, а среди лиц старше
70 лет превышает 10%.
Этиологическая классификация сахарного диабета (ВОЗ,1999 г.)
•
Сахарный диабет 1 типа, проявляющийся деструкцией β-клеток
панкреатических островков и абсолютной инсулиновой недостаточностью.
Выделяют два его вида:
∨ аутоиммунный;
∨ идиопатический.
•
Сахарный диабет 2 типа с изменениями β-клеток, приводящими к
относительной инсулиновой недостаточности, и резистентностью к
инсулину.
• Другие специфические типы диабета:
∨ генетические дефекты β-клеточной функции;
∨ генетические дефекты в действии инсулина;
∨ необычные формы иммуно-опосредованного диабета.
• Гестационный сахарный диабет (диабет беременных).
Инсулиновая
недостаточность может быть осложнением какого-либо заболевания,
поражающего поджелудочную железу и её островковый аппарат (вторичный
сахарный диабет). Он возникает при хроническом панкреатите, различных
эндокринопатиях, первичном гемохроматозе, генетических болезнях и др.
Наиболее часто диагностируют сахарный диабет 1 и 2 типов
(табл. 18-1).
Таблица 18-1. Сравнительная характеристика основных типов сахарного диабета
БОЛЕЗНИ, СВЯЗАННЫЕ С ГИПЕРФУНКЦИЕЙ АДЕНОГИПОФИЗА
Причины. В большинстве случаев гиперпитуитаризм является результатом опухоли аденогипофиза или его повреждения при интоксикациях и инфекциях.
Гипофиарный гигантизм проявляется чрезмерным увеличением роста и внутренних органов. При этом рост обычно выше 200 см у мужчин и 190 см у женщин, величина и масса внутренних органов не соответствуют размерам тела, чаше органы также увеличены, реже — относительно уменьшены по сравнению со значительным ростом.

Рис. 76. Акромегалия. Справа — здоровый, слева — больной акромегалией.
В связи с этим возможно развитие функциональной недостаточности сердца и печени. Как правило, наблюдается гипергликемия, нередко сахарный диабет; отмечается недоразвитие половых органов (гипогенитализм). нередко бесплодие; психические расстройства — эмоциональная неустойчивость, раздражительность, нарушения сна, снижение умственной работоспособности, психастения.
Эти изменения сочетаются с нарушениями жизнедеятельности организма и постепенным развитием полиорганной недостаточности.
Гипофизарный гиперкортицизм (болезнь Иценко—Кушинга) возникает при избыточной продукции кортикотропина, что приводит к гиперфункции коркового вещества надпочечников. Клинически болезнь Иценко—Кушинга проявляется ожирением, трофическими изменениями кожи, артериальной гипертензией, развитием кардиомиопатии, остеопороза, нарушением половой функции, гиперпигментацией кожи, психическими нарушениями.
БОЛЕЗНИ, СВЯЗАННЫЕ С ГИПОФУНКЦИЕЙ АДЕНОГИПОФИЗА
Причины.
Гипофункция аденогипофиза может развиваться после перенесенного менингита или энцефалита, нарушения кровообращения в гипофизе (тромбоз, эмболия, кровоизлияние), черепно-мозговой травмы с повреждением основания черепа, а также в результате белкового голодания.
Гипофункция аденогипофиза может проявляться гипофизарной кахексией, гипофизарной карликовостью и гипофизарным гипогонадизмом.
Гипофизарная кахексия развивается при тотальной гипофункции аденогипофиза, проявляющейся снижением образования практически всех гормонов, что приводит к нарушению всех видов обмена веществ и прогрессирующему истощению.
Гипофизарная карликовость, или гипофизарный нанизм, развивается в случае недостаточности соматотропина и характеризуется прогрессирующим отставанием в росте и массе тела (к периоду завершения формирования организма рост обычно не превышает 110 см у женщин и 130 см у мужчин), старческим видом лица (морщины, сухая и дряблая кожа), недоразвитием половых желез и вторичных половых признаков в сочетании с первичным бесплодием. Интеллект в большинстве случаев не нарушен, однако нередко выявляются признаки снижения умственной работоспособности и памяти.
Гипофизарный гипогонадизм развивается при недостатке половых гормонов, обусловленном гипофункцией аденогипофиза. Он проявляется:
- у мужнин — евнухоидизмом, для которого характерны недоразвитие яичек и наружных половых органов, слабовыраженные вторичные половые признаки, высокий (женоподобный) тембр голоса, бесплодие, развитие женоподобной фигуры, ожирение;
- у женщин — женским инфантилизмом, сопровождающимся недоразвитием молочных желез, поздним началом менструаций, нарушением менструального цикла вплоть до аменореи, бесплодием, астеническим телосложением, эмоциональной неустойчивостью.
Гипофункция нейрогипофиза может возникать в результате развития в нем опухоли, воспалительных процессов, травм, что проявляется несахарным диабетом вследствие снижения образования АДГ. Для этого заболевания характерно выделение большого количества мочи (от 4 до 40 л/сут) при ее низкой относительной плотности. Потеря воды и повышение осмотического давления плазмы крови сопровождаются неукротимой жаждой (полидипсией), вследствие которой больные в большом количестве пьют воду.
Болезни эндокринной системы у детей
Нарушение гормонов может быть результатом врожденных генетических дефектов или воздействия вредоносных факторов окружающей среды. Некоторые дети рождаются с гормональными проблемами, которые могут привести к ряду проблем со здоровьем, таких как низкий рост. Химические вещества, разрушающие эндокринную систему, такие как пестициды, свинец и фталаты, которые используются в пластиковых пищевых контейнерах, также могут вызывать гормональные проблемы у детей.
Существует три широкие группы эндокринных расстройств:
- Железа не производит достаточно своих гормонов. Это называется гипофункцией или гипосекрецией эндокринных желез.
- Железа вырабатывает слишком много гормонов – гиперфункция или гиперсекреция железы.
- Опухоли желез внутренней секреции. Они могут быть злокачественными или доброкачественными.
При патологии надпочечников, гиперсекреция может привести к чрезмерной нервозности, потливости, повышению артериального давления и болезни Кушинга. Гипофункция может привести к болезни Аддисона, дефициту минералокортикоидов, потере веса, потере энергии и анемии.
Гиперсекреция поджелудочной железы может привести к гиперинсулинемии, и снижению уровня глюкозы в крови. Гипосекреция может привести к диабету.
Гиперсекреция паращитовидных желез может привести к ломкости костей и образованию камней в мочевой системе. Гипосекреция может привести к непроизвольным сокращениям мышц или тетании, вызванным низким уровнем кальция в плазме крови.
Гипертиреоз чаще всего связан с болезнью Грейвса. Это может привести к ускоренному метаболизму, потливости, аритмии или нерегулярному сердцебиению, потере веса и нервозности у детей. Гипотиреоз может привести к вялости и утомляемости, увеличению веса, депрессии, неправильному развитию костей, задержке развития и роста.
Гиперсекреция гипофиза может привести к гигантизму или чрезмерному росту, а гипосекреция — к медленному росту костей и низкому росту.
Гиперсекреция вилочковой железы приводит к сверхактивной иммунной системе, которая чрезмерно реагирует на предполагаемые угрозы. Это может привести к аутоиммунному заболеванию. Гипосекреция может привести к ослаблению иммунной системы, когда организм не в состоянии бороться с инфекцией и легко поддается вирусам, бактериям и другим патогенным микроорганизмам.
Диабет 2 типа
При диабете 2 типа организм ребенка вырабатывает инсулин, но либо недостаточно, либо использует его неэффективно. Это приводит к повышению уровня сахара в крови, что со временем может привести к серьезным осложнениям. Диабет 2 типа лечится с помощью метформина, который снижает количество сахара, выделяемого печенью в кровоток. Лекарство само по себе не может контролировать диабет 2 типа, поэтому ребенку все время придется соблюдать диету, заниматься спортом и контролировать свой вес. Ежедневные инъекции инсулина могут быть необходимы для контроля суточного уровня сахара в крови.
Нарушения полового развития
Дети, рожденные с нарушениями полового развития (недифференцированный пол ребенка) могут иметь половые органы, которые явно не являются мужскими или женскими. Это наиболее распространенное расстройство полового развития у детей.
Оно может возникнуть из-за хромосомных нарушений, гормонального дисбаланса, включающего врожденную гиперплазию надпочечников.
Генитальные аномалии включают аномальный рост полового члена, мошонки или клитора, нарушение развития яичек, отсутствующее или нетипичное влагалище.
Для лечения патологии может быть показана операция по исправлению неоднозначных или нетипичных половых органов. Помимо исправления физических проблем, которые могут повлиять на здоровье ребенка, может потребоваться хирургическое вмешательство, чтобы позволить ребенку в будущем иметь нормальную половую жизнь и возможность иметь детей. Операция мальчикам обычно проводится в возрасте от 6 до 18 месяцев, когда рост полового члена минимален. Девочки могут перенести операцию в течение этого периода времени, но вагинальные операции, влияющие на фертильность, могут быть отложены до наступления половой зрелости. Также могут быть использованы нехирургические методы, такие как вагинальное растяжение.
Для подростков в возрасте 16 лет и старше может проводиться гормональная терапия, соответствующая полу, которая вызывает физические и эмоциональные изменения, которые лучше соответствуют их гендерной идентичности.
Лечение гормональных нарушений и патологии эндокринных желез
Гормональные нарушения роста у детей
Нарушения роста — это проблемы, которые мешают детям достичь нормального роста, веса или половой зрелости. Нарушения роста могут быть связаны с:
- Низким ростом родителей, что означает, что ребенок может достичь только такого же роста.
- Задержка роста, также называемая конституциональной задержкой роста.
- Недостаток гормонов — например, низкий уровень гормона роста, гормонов щитовидной железы или гормонов гипофиза.
- Состояние здоровья, которое может вызвать плохой рост, такое как целиакия, воспалительное заболевание кишечника или заболевание почек.
- Генетические расстройства, такие как синдромы Тернера или Нунана.
Нарушения роста при дефиците гормонов, лечится заместительной гормональной терапией. В случае дефицита гормона роста буде необходимо делать ежедневные инъекции.
Нехватка гормона тироксина
снижается артериальное давление
Причины
тиреоидит аутоиммунного характера
- поврежденный гипофиз, гипоталамус;
- недостаточное потребление йодсодержащих продуктов питания;
- отсутствие в рационе белковых компонентов пищи;
- неправильный режим отдыха и работы;
- трудовая деятельность, связанная с производством химикатов;
- влияние некоторых гормональных средств и групп препаратов;
- употребление алкогольных напитков;
- наркотическая зависимость;
- черепно-мозговые травмы;
- резкое снижение веса или ожирение;
- интоксикация организма.
Нехватка тироксина отмечается после родовой деятельности, поэтому важно проверить уровень гормонов сразу после родов.
Симптомы
- пересушенность кожи и слизистых оболочек;
- увеличение массы тела;
- снижение работоспособности, концентрации внимания;
- непереносимость холода;
- нарушения менструального цикла;
- выпадение волос (алопеция);
- запоры;
- ломкость ногтевой пластины;
- отёчность;
- нарушения в работе органов желудочно-кишечного тракта;
- вялость;
- понижение температуры и артериального давления;
- нарушения ритма сердца.
Лечение
- Гормон восполняется при помощи синтетического гормона «L-тироксин». Препарат быстро усваивается, не вызывая осложнений и побочных реакций. Принимать его нужно единожды в сутки, но строго в определенное время дня. Перед тем, как назначается дозировка, врач проводит глубокое исследование на уровень содержания и синтеза тироксина. Необходимо строго соблюдать назначенную дозировку и проводить 4 раза в год контрольное обследование, потому что переизбыток препарата приводит к развитию гипертиреоза.
- Строгое соблюдение диеты, которая разрабатывается на индивидуальном уровне.
- Возможно использование гомеопатических препаратов и фитотерапии.
Гормональная терапия может не применяться вообще. Но только в тех случаях, когда уровень гормона тироксина снижен незначительно или при йододефицитной этиологии происхождения болезни.
- Принимайте йод, купленный в аптеке. Для этого возьмите 100 мл качественной водки, добавьте в нее 4-5 капель йода и хорошенько взболтайте. Принимайте 2 раза в сутки по 1 ст. л. Употреблять за 50-60 минут до принятия пищи, можно запивать водой. Продолжительность курса лечения составляет 7 дней, после которых нужно сделать недельный перерыв.
- Самый вкусный способ лечения. Купите морскую капусту (ламинарию) – 250 грамм. Добавьте 50 мл сухого вина и немного йодированной соли. Кушать салат ежедневно после принятия пищи единожды в сутки.
- В плодах инжира содержится множество полезных веществ, которые нормализуют функциональность щитовидки. Суточная норма инжира – 3 штуки. Предварительно залейте плоды кипятком и оставьте на ночь. Утром натощак съешьте один плод, запейте жидкостью, в котором настаивался инжир. Затем съешьте по плоду перед обедом и ужином.
- Измельчите 150 грамм грецких орехов, добавьте стакан мёда, 50 грамм чеснока. Можно добавить и немного плодов аниса. Употреблять перед едой трижды в день по столовой ложке.
- Купите ягоды фейхоа, соедините их с мёдом и ешьте в течение дня.
Осложнения
- Гипотериозная кома. Её первые признаки: утрата сознания, сильная одышка, замедление пульсации, чрезмерное понижение температуры тела, отёчность, прерывистость дыхания. Итог – летальный исход.
- Сердечная недостаточность, инсульт, инфаркт миокарда, ишемическое поражение сердца, атеросклероз и прочие патологии кровеносной системы, сердца, головного мозга.
- Бесплодие, ухудшение либидо, потенции.
- При беременности развивается поздний токсикоз, выкидыши, преждевременные роды, малокровие. Во время родов может открыться сильное кровотечение, ребенок может родиться с аномальными отклонениями и даже мертвый.
Виды нарушений эндокринной системы
 Есть много различных типов данных расстройств. Диабет является наиболее распространенным нарушением эндокринной системы.
Есть много различных типов данных расстройств. Диабет является наиболее распространенным нарушением эндокринной системы.
Другие виды:
- Недостаточность надпочечников. Железы продуцируют слишком мало гормона кортизола, а иногда и альдостерона. Симптомы включают усталость, расстройство желудка, обезвоживание и изменения кожного покрова. Болезнь Аддисона является одной из разновидностей данного расстройства.
- Болезнь Кушинга. Избыток гормонов гипофиза приводит к повышенной активности надпочечников, подобное состояние известно как синдром Кушинга. Зачастую он развивается у детей, которые принимают высокие дозы кортикостероидов.
- Акромегалия и другие проблемы гормона роста. Если гипофиз вырабатывает слишком много гормона роста, кости ребенка начинают расти аномально быстро. Когда имеет место его недостаток, рост в высоту может прекратиться совсем.
- Гипертиреоз. Щитовидная железа производит избыточное количество гормона, что приводит к потере веса, учащенному пульсу, потливости и нервозности. Наиболее частой причиной повышенной активности щитовидной железы является аутоиммунное расстройство, известное как болезнь Грейвса.
- Гипотиреоз. Щитовидная железа не продуцирует достаточное количество гормона, что вызывает усталость, запоры, сухость кожи и депрессию. Также может спровоцировать задержку в развитии ребенка. Некоторые типы гипотиреоза являются врожденными.
- Гипопитуитаризм. Гипофиз не синтезирует или синтезирует меньшее число гормонов, что становится причиной развития множества различных заболеваний. У женщин могут прекратиться месячные.
- Множественная эндокринная неоплазия. Это редкие генетические патологии. Они вызывают опухоли паращитовидных желез, надпочечников и щитовидной железы, что стимулирует повышенную выработку гормонов.
- Синдром поликистозных яичников (СПКЯ). Избыточный синтез андрогенов приводит к нарушению функции яичников и является основной причиной бесплодия.
- Преждевременное половое созревание вызвано ранним продуцированием половых гормонов.
Диагностика нарушений эндокринной системы
Данным спектром заболеваний занимается эндокринолог.
Симптомы нарушений эндокринной системы широко варьируются и зависят от конкретной железы, которая задействована в данном процессе. Тем не менее, большинство людей жалуются такие признаки, как усталость и слабость.
Анализы крови и мочи для определения уровня гормонов могут помочь врачам установить наличие эндокринного заболевания. Методы медицинской визуализации применяют для диагностики новообразований.
С нашей помощью Вы можете попасть на прием к лучшим специалистам по эндокринологии, например, Шмуэль Левит успешно занимается лечением диабета.
Лечение нарушений эндокринной системы может быть сложным, так как изменение одного уровня гормонов способно привести к перестройке другого.
Цены на лечение
Лечение эндокринной системы в Израиле проводится разными методами и стоимость зависит от того какой курс терапии выберет Ваш лечащий врач. Для удобства пациентов в клиниках Израиля существуют программы обследования, после которых проще назначить лечение. Также есть и программы терапии. Ниже представлена одна из них:
- Прием эндокринолога – 560 $
- УЗИ – 320 $
- Ревизия биоптата – 680 $
- Сцинтиграфия щитовидной – 560 $
- Сцинтиграфия тела – 1020 $
- Абляция – 8770 $
Итоговая сумма: 11910 $
Узнать больше о методах лечения, ценах и врачах вы можете через наш медицинский центр Tlv.Hospital. Оставьте заявку или позвоните, чтобы узнать больше.
Узнать стоимость лечения
Пролактин, чрезвычайно важный женский гормон во время беременности и кормления грудью
Гормон, который как у женщин, так и мужчин связан с влиянием на репродуктивную функцию, – это пролактин (ПРЛ).
Это пептидный гормон, также известный как лютеотропный гормон (ЛТГ), который вырабатывается в основном в передней доле гипофиза и в меньшей степени в матке и груди у женщин, в простате у мужчин и в коже или в жировой ткани.
На протяжении многих лет ученые поставили перед этим гормоном более 300 различных задач, которые можно разделить на:
- репродуктивные,
- метаболические,
- регуляторные – в области жидкостей (осморегуляция), иммунной системы или поведенческих функций.
Почему пролактин называют женским гормоном? В основном потому, что он отвечает за многие важные функции во время беременности и кормления грудью. Прежде всего, соответствующая концентрация этого гормона поддерживает работу желтого тела, которое отвечает за выработку прогестерона, еще одного необходимого гормона. для поддержания беременности.
Также стоит знать, что само название пролактин происходит от прямой связи с лактацией, то есть с функцией стимулирования выработки молока, которая возникает в ответ на грудное вскармливание. Пролактин стимулирует рост молочных желез во время беременности и вызывает лактацию.
Более того, у кормящих женщин он подавляет секрецию фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ), тем самым блокируя овуляцию и менструацию, особенно в первые месяцы послеродового периода.
На регуляцию уровня пролактина влияют допамин (гормон, секретируемый гипоталамусом) и эстрогены.
Каковы нормы пролактина? Концентрация должна быть в пределах 5-25 нг / мл, однако ее следует оценивать на основе стандартов, представленных по результатам конкретного теста. Другое дело, что пролактин не всегда остается одинаковым. Вполне естественно, например, повышение пролактина при беременности и в период кормления грудью.
Колебания этого гормона также наблюдаются во время менструального цикла. Вначале он немного повышается, а во второй половине постепенно снижается. Таким образом, можно выделить разные нормы пролактина для женщин. Он должен быть:
- в фолликулярной фазе ниже 23 мкг / л,
- в лютеиновой фазе ниже 40 мкг / л,
- а в третьем триместре беременности до 400 мкг / л.
Также стоит упомянуть, что значения пролактина могут выражаться в разных единицах. В основном в мл / мл и в ульях / мл. Их пересчитывают по формуле 1 нг / мл = 20 мМЕ / л.
Более того, концентрация пролактина также связана с циркадным циклом. Во второй половине ночи уровень гормона повышается, достигает пика ранним утром, а затем постепенно снижается.
На изменения уровня этого гормона также влияют стресс, половой акт, обильная пища или физические упражнения.
Любые нарушения требуют проведения теста на уровень пролактина. Обследование включает анализ образца крови, взятого утром натощак, предпочтительно между 8 и 12 часами.
Что может означать избыток пролактина? Все зависит, конечно, от описанных выше условий. Однако, если женщина даже не беременна, повышенный уровень пролактина может означать:
- более 25 нг / мл – возникновение нерегулярных периодов и неовуляторных циклов,
- более 50 нг / мл – полную остановку менструации,
- более 100 нг / мл – риск опухоли гипофиза.
Слишком высокий уровень пролактина может проявляться как:
- нарушения менструального цикла, в том числе скудные кровотечения с тенденцией к полной остановке,
- боль и чувствительность груди,
- галакторея, то есть подтекание молока из сосков, даже вне беременности или кормления грудью,
- снижение полового влечения,
- сухость влагалища, которая может привести к боли во время полового акта.
Снижение полового влечения
Стоит знать, что избыток пролактина у женщин может привести к проблемам с беременностью. Гиперпролактинемия, так называемое повышение уровня гормона пролактина, может иметь вышеупомянутый физиологический фон:
- во время беременности или кормления грудью, во время сна или физических упражнений,
- при патологических состояниях, вызванных различными заболеваниями, включая аденому гипофиза, почечную или печеночную недостаточность, гипотиреоз или прием определенных лекарств.
Гипопролактинемия, то есть снижение концентрации пролактина ниже нормы, диагностируется гораздо реже. В основном это происходит у людей, страдающих гипопитуитаризмом.