Перинатальное поражение нервной системы (ппнс)
Содержание:
- Причины развития заболеваний
- Лечение
- Диагностика перинатальных поражений центральной нервной системы
- НЕКОТОРЫЕ ПРИЁМЫ МАССАЖА И УПРАЖНЕНИЯ, СПОСОБСТВУЮЩИЕ УКРЕПЛЕНИЮ МЫШЦ
- 1.4 Кодирование по МКБ-10
- ВЕГЕТАТИВНАЯ НЕРВНАЯ СИСТЕМА
- Диагностика
- Прогноз и исходы
- Классификация и симптомы
- Лечение органической патологии и психических расстройств
- Перинатальная травма ЦНС и внутричерепное кровоизлияние
Причины развития заболеваний
- Соматические заболевания матери с явлениями хронической интоксикации.
- Острые инфекционные заболевания или обострение хронических очагов инфекции в организме матери в период беременности
- Нарушение питания и общая незрелость женщины
- Наследственные заболевания и нарушение обмена веществ
- Патологическое течение беременности ( ранние и поздние токсикозы, угроза прерывания беременности и пр.)
- Вредные воздействия окружающей среды, неблагоприятная экологическая обстановка (ионизирующее излучение, токсические воздействия, в том числе при применении различных лекарственных веществ, алкоголя, наркотиков, курение; загрязнение окружающей среды солями тяжёлых металлов и пр)
- Патологическое течение родов ( стремительные роды, слабость родовой деятельности и пр.) и травмы при применении родового пособия.
- Недоношенность и незрелость плода с различными нарушениями его жизнедеятельности в первые дни жизни.
Необходимо обратить внимание на то, что в первом триместре внутриутробной жизни закладываются все основные элементы нервной системы будущего ребёнка, а формирование плацентарного барьера начинается лишь с третьего месяца беременности. Возбудители таких инфекционных заболеваний , как токсоплазмоз, хламидиоз, листереллёз, сифилис, сывороточный гепатит, цитомегалия и др, проникнув через незрелую плаценту из организма матери, глубоко повреждают внутренние органы плода, и в том числе формирующуюся нервную систему ребёнка
Возбудители таких инфекционных заболеваний , как токсоплазмоз, хламидиоз, листереллёз, сифилис, сывороточный гепатит, цитомегалия и др, проникнув через незрелую плаценту из организма матери, глубоко повреждают внутренние органы плода, и в том числе формирующуюся нервную систему ребёнка.
Эти повреждения плода на данной стадии его развития генерализованные, но в первую очередь страдает центральная нервная система. В последующем, когда плацента уже сформировалась и достаточно эффективен плацентарный барьер, воздействия неблагоприятных факторов уже не приводит к формированию пороков развития плода, но могут вызвать преждевременное рождение, функциональную незрелость ребёнка и внутриутробную гипотрофию.
Следует заметить, что первые шесть пунктов из восьми выше перечисленых причин заболевания относятся собственно к периоду зачатия и вынашивания беременности, где главную роль играет будущая мать.
Основные варианты последствий перинатального поражения центральной нервной системы
- Полное выздоровление.
- Задержка психического, моторного или речевого развития.
- Минимальная мозговая дисфункция (синдром гиперактивности или дефицита внимания)
- Невротические реакции.
- Церебрастенический синдром.
- Синдром вегетативно-висцеральной дисфункции.
- Эпилепсия.
- Гидроцефалия.
- Детский церебральный паралич.
У детей с последствиями перинатального поражения головного мозга и оставленными родителями без внимания в более старшем возрасте часто отмечаются различные нарушения поведения, невротические проявления, синдром гиперактивности, нарушения вегетативно-висцеральных функций, астенический синдромом, частая школьная дезадаптация и т.д.
Необходимо заметить, что при своевременной диагностике в раннем детском возрасте имеющиеся нарушения нервной системы в подавляющем большинстве случаев могут быть практически полностью устранены коррекционными мероприятиями, а дети в дальнейшем жить полноценной жизнью.
С началом же занятий в школе процесс дезадаптации с проявлениями нарушений высших функций головного мозга, соматических и вегетативных симптомов, сопровождающих минимальную мозговую дисфункцию, нарастает лавинообразно.
Лечение
Ребенок с СДН должен наблюдаться у невролога и пройти комплексное лечение. В настоящее время существуют эффективные методики, позволяющие быстро устранить заболевание. Чем раньше синдром обнаружен, тем легче с ним бороться.
Комплекс лечебных мер, применяемых при СДН:
- Массаж – эффективное средство, позволяющее добиться отличных результатов. Перед сеансом ребенка согревают, а после него — закутывают в шерстяное одеяло. Массажист должен специализироваться именно на работе с новорожденными и грудными детьми. Через 10-15 сеансов состояние больного значительно улучшается.
- Лечебная физкультура восстанавливает двигательные функции и координацию движений.
- Остеопатия — воздействие на определенные точки тела.
- Рефлексотерапия показана детям с задержкой в созревании нервной системы и развитии.
- Гомеопатия активизирует мозговые процессы.
- Физиотерапия — миостимуляция при гипотонии мышц, парафинотерапия, гидромассаж, ванны, электрофорез, магнитотерапия.
- Диетотерапия — питание продуктами, содержащими витамин B.
- Бальнеотерапия, грязелечение, анималотерапия – общение с дельфинами и лошадьми.
- Педагогическая коррекция, специальный режим и логопедические методики.
- Использование вспомогательных устройств – ходунков, кресла, вертикализатора, велосипеда, тренажеров, пневмокостюмов.
- Санаторно – курортное лечение в Крыму и на черноморском побережье Краснодарского края.
Медикаментозное лечение заключается в применении антиконвульсантов и миорелаксантов; диуретиков; препаратов, снижающих внутричерепное давление; витаминов группы В; лекарств, улучшающих микроциркуляцию в мозговой ткани; антигипоксантов; препаратов, тонизирующих сосуды. Больным назначают «Церебролизин», «Кортексин», «Цераксон», «Актовегин», «Пирацетам», «Глицин», «Нейровитан», «Мидокалм», «АТФ», «Прозерин».
Оперативное вмешательство при гидроцефалии позволяет восстановить отток ликвора. Хирурги выполняют пластику сухожилий и мышц, удаляют контрактуры. С целью исправления нарушений в нервной ткани проводят нейрохирургические вмешательства.
СДН хорошо поддается лечению, если начать его правильно и вовремя. Прогноз патологии во многом зависит от наблюдательности родителей и профессионализма врачей. Если синдром не лечить, могут развиться серьезные последствия функциональной недостаточности ЦНС – церебральный паралич и эпилепсия, которые требуют более долгой и тяжелой терапии.
Диагностика перинатальных поражений центральной нервной системы
Диагноз перинатального поражения головного мозга может быть поставлен только на основании клинических данных, данные различных методов исследования носят лишь вспомогательный характер и бывают необходимы не для постановки самого диагноза, а для уточнения характера и локализации поражения, оценки динамики заболевания и эффективности лечения.
Зачастую у одного ребёнка встречаются сразу несколько видов перинатального поражения центральной нервной системы
В связи с этим важно провести комплексное обследование ребёнка
- Нейросонография( методэхографической визуализации головного мозга новорождённого и ребёнка до 1 года, пока открыт большой родничок)
- Электроэнцефалография (метод исследования функциональной активности головного мозга, основанный на регистрации электрических потенциалов головного мозга.)
- Ультразвуковое исследование сосудов головного мозга
- Эхоспондилография шейного отдела позвоночника
- Электронейромиография (исследование проводимости нервного сигнала и реакции мышц)
- Компьютерная томография ( КТ)
- Магнитно-резонансная томография (МРТ)
- Биохимические анализы крови
- Консультации специалистов (эндокринолог, ортопед, логопед, психолог и др.)
Следует отметить, что нет необходимости в применении сразу всех методов дополнительной диагностики. Конкретные методы исследований у Вашего ребёнка определит специалист нашего центра на основании данных неврологического статуса на момент осмотра.
Лечение последствий перинатального поражения центральной нервной системы
Поражения головного мозга в перинатальный период являются основной причиной инвалидизации и дезадаптации детей.
Лечение острого периода перинатальных поражений центральной нервной системы проводится в стационаре, под постоянным контролем врача.
Лечение последствий поражений центральной нервной системы перинатального периода, с которыми достаточно часто приходится сталкиваться неврологам и педиатрам , включает в себя медикаментозную терапию, массаж, лечебную физкультуру и физиотерапевтические процедуры, мануальную терапию и элементы педагогической коррекции.
В большинстве случаев, у одного ребёнка с последствиями перинатального поражения центральной нервной системы чаще всего отмечается сочетание нескольких синдромов заболевания, лечение должно быть комплексным под контролем врача-невролога, при участии психолога, остеопата, эндокринолога, мануального терапевта, логопеда, ортопеда, педагога-дефектолога.
Собрать воедино всех специалистов и диагностическо-лабораторные методы исследования непростая задача. А бегать с малышом по разным клиникам, неподъемная работа и для родителей и для ребёнка.
Поэтому в Отделении медицинской реабилитации для детей с нарушением функции центральной нервной системы медицинского центра «ЮгМедТранс» в городе Ростов-на-Дону имеются дневной стационар, где проводится диагностика и лечение детей с последствиями перинатального поражения центральной нервной системы с задержкой речевого, психического, двигательного развития, синдромом дефицита внимания, гиперактивности и др.
Для каждого ребёнка составляется индивидуальная программа обследования, медикаментозного, физиотерапевтического лечения, массажа, лечебной физкультуры, проводится консультация медицинского психолога, логопеда.
После окончания курса лечения в стационаре ребёнок и его родители получают рекомендации для продолжения лечения амбулаторно до следующего курса стационарного лечения. Таким образом, под контролем врача-невролога, остеопата и психолога проводится лечение и наблюдение за течением заболевания в динамике.
Родители должны помнить, что чем раньше начинается лечение детей с последствиями перинатального поражения центральной нервной системы, тем больше шансов у реpбёнка жить полноценной жизнью.
НЕКОТОРЫЕ ПРИЁМЫ МАССАЖА И УПРАЖНЕНИЯ, СПОСОБСТВУЮЩИЕ УКРЕПЛЕНИЮ МЫШЦ
многолетний опыт доказывает, что ежедневные занятия гимнастикой и массаж позволяют укрепить и развить мышечную систему ребёнка, что особенно важно для детей, имеющих сниженный тонус мышц (гипотонус), для укрепления мышц задней поверхности туловища (задней группы мышц шеи, спины, ягодиц) используют все приёмы массажа, которые выполняются более энергично, особенно растирание и разминание, широко применяются лёгкие ударные приёмы: поколачивание пальцами, похлопывание, стимулирующее пощипывание. Эффективен точечный массаж- тонизирующий метод
Быстрые, отрывистые надавливания подушечкой пальца (среднего, указательного или большого) на определённую точку (зону) вызывает напряжение соответствующих мышц. Упражнения подбираются в соответствии с возрастом и возможностями ребёнка: частое выкладывание на живот и рассматривание игрушек в положении на животе, если ребёнок плохо удерживает голову, то под грудь ему подкладывают валик. Повороты на бок с рефлекторным разгибанием позвоночника, повороты со спины на живот с помощью и без, рефлекторное ползание, ползание в полувертикальном положении, ползание на спине. Поза пловца- взрослый поддерживает ребёнка одной рукой под грудь, другой- за ноги, парение на животе с опорой- взрослый поддерживает ребёнка под грудь двумя руками, ноги малыша упираются ему в живот, парение без опоры ног. Удерживание туловища на весу- положите ребёнка на край стола так, чтобы плечевой пояс и грудь были на весу, удерживание ног на весу- ребёнок лежит на краю стола так, что ноги остаются на весу, в обоих этих упражнениях можно помогать малышу, стимулируя мышцы спины и ягодиц точечным массажем. Для более старших детей полезны наклоны из положения стоя, тачка- ходьба на руках, поднимание из положения на животе. Особенно полезны ползание и ходьба на четвереньках— это прекрасная тренировка всего тела ребёнка, в том числе мышц спины, шеи и ног, подлезание, лазание. Для укрепления мышц передней поверхности тела (передней поверхности шеи, брюшного пресса), кроме приёмов массажа живота, рекомендованных в возрастных комплексах, широко применяют стимулирующее пощипывание вокруг пупка и точечный массаж, в положении на спине полезны любые самостоятельные движения ногами. С полутора-двух месяцев можно делать специальные упражнения (расположены по степени увеличения сложности), включая их в ежедневный комплекс и занимаясь дополнительно: повороты на бок, повороты со спины на живот, переход из горизонтального положения в полувертикальное и обратно (это упражнение удобно делать, держа малыша у себя на коленях, следите, чтобы голова не запрокидывалась), выкладывание спиной на мяч, парение на спине или подготовка к нему, присаживание за отведённые в стороны руки, за согнутые руки, наклоны из положения стоя, поднимание выпрямленных ног (достань ногами до палочки), вначале с помощью взрослого, затем самостоятельно, повороты туловища в стороны (более старшие дети могут выполнять присаживание самостоятельно или за руку).
1.4 Кодирование по МКБ-10
P91.0 – Церебральная ишемия (до 42 недели постконцептуального возраста)
P91.1 – Перивентрикулярные кисты (приобретенные) у новорожденного (до 42 недели постконцептуального возраста)
P91.2 – Церебральная лейкомаляция у новорожденного (до 42 недели постконцептуального возраста)
P91.8 – Другие уточненные нарушения со стороны мозга у новорожденного
P52 – Внутричерепное нетравматическое кровоизлияние у плода и новорожденного II, III степени (до 42 недели постконцептуального возраста)
P94.2 – Врожденный гипотонус Синдром неспецифической вялости ребенка
G81.0 – Вялая гемиплегия
G82.0 – Вялая параплегия
G82.3 – Вялая тетраплегия
ВЕГЕТАТИВНАЯ НЕРВНАЯ СИСТЕМА
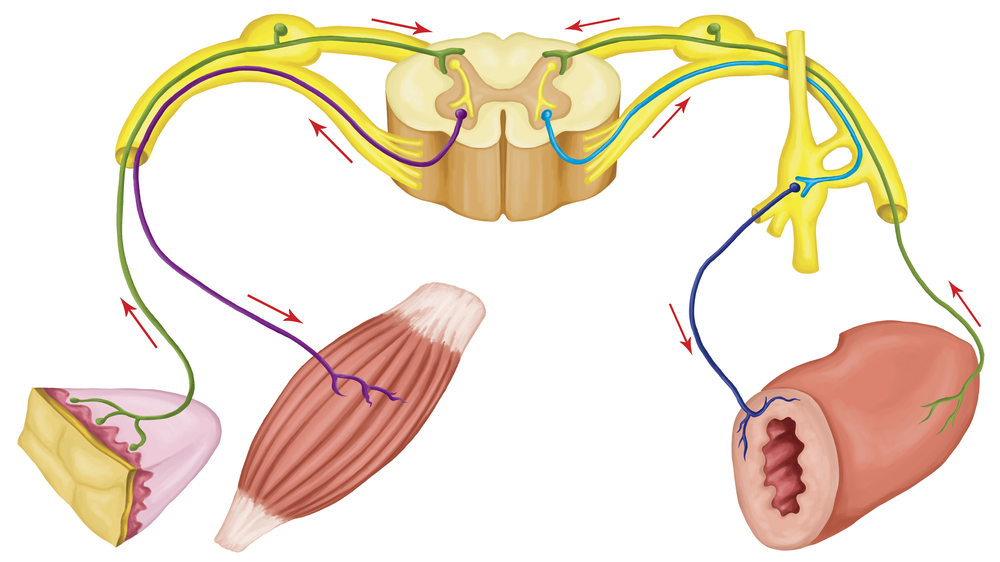
Вегетативная, или автономная, нервная система регулирует деятельность непроизвольных мышц, сердечной мышцы и различных желез. Ее структуры расположены как в центральной нервной системе, так и в периферической. Деятельность вегетативной нервной системы направлена на поддержание гомеостаза, т.е. относительно стабильного состояния внутренней среды организма, например постоянной температуры тела или кровяного давления, соответствующего потребностям организма.
Сигналы от ЦНС поступают к рабочим (эффекторным) органам через пары последовательно соединенных нейронов. Тела нейронов первого уровня располагаются в ЦНС, а их аксоны оканчиваются в вегетативных ганглиях, лежащих за пределами ЦНС, и здесь образуют синапсы с телами нейронов второго уровня, аксоны которых непосредственно контактируют с эффекторными органами. Первые нейроны называют преганглионарными, вторые – постганглионарными.
В той части вегетативной нервной системы, которую называют симпатической, тела преганглионарных нейронов расположены в сером веществе грудного (торакального) и поясничного (люмбального) отделов спинного мозга. Поэтому симпатическую систему называют также торако-люмбальной. Аксоны ее преганглионарных нейронов оканчиваются и образуют синапсы с постганглионарными нейронами в ганглиях, расположенных цепочкой вдоль позвоночника. Аксоны постганглионарных нейронов контактируют с эффекторными органами. Окончания постганглионарных волокон выделяют в качестве нейромедиатора норадреналин (вещество, близкое к адреналину), и потому симпатическая система определяется также как адренергическая.
Симпатическую систему дополняет парасимпатическая нервная система. Тела ее преганглинарных нейронов расположены в стволе мозга (интракраниально, т.е. внутри черепа) и крестцовом (сакральном) отделе спинного мозга. Поэтому парасимпатическую систему называют также кранио-сакральной. Аксоны преганглионарных парасимпатических нейронов оканчиваются и образуют синапсы с постганглионарными нейронами в ганглиях, расположенных вблизи рабочих органов. Окончания постганглионарных парасимпатических волокон выделяют нейромедиатор ацетилхолин, на основании чего парасимпатическую систему называют также холинергической.
Как правило, симпатическая система стимулирует те процессы, которые направлены на мобилизацию сил организма в экстремальных ситуациях или в условиях стресса. Парасимпатическая же система способствует накоплению или восстановлению энергетических ресурсов организма.
Реакции симпатической системы сопровождаются расходом энергетических ресурсов, повышением частоты и силы сердечных сокращений, возрастания кровяного давления и содержания сахара в крови, а также усилением притока крови к скелетным мышцам за счет уменьшения ее притока к внутренним органам и коже. Все эти изменения характерны для реакции «испуга, бегства или борьбы». Парасимпатическая система, наоборот, уменьшает частоту и силу сердечных сокращений, снижает кровяное давление, стимулирует пищеварительную систему.
Симпатическая и парасимпатическая системы действуют координированно, и их нельзя рассматривать как антагонистические. Они сообща поддерживают функционирование внутренних органов и тканей на уровне, соответствующем интенсивности стресса и эмоциональному состоянию человека. Обе системы функционируют непрерывно, но уровни их активности колеблются в зависимости от ситуации. См. также СЕРДЦЕ; ЭМОЦИЯ.
Диагностика
С целью диагностики и подтверждения перинатальных повреждений ЦНС у детей, помимо клинического осмотра, проводят дополнительные инструментальные исследования нервной системы, такие, как нейросонография, допплерография, компьютерная и магнитно-резонансная томографии, электроэнцефалография и др.
В последнее время наиболее доступным и широко используемым методом обследования детей на первом году жизни является нейросонография (ультразвуковое исследование головного мозга), которая проводится через большой родничок. Это исследование безвредно, может проводиться повторно как у доношенных, так и у недоношенных малышей, позволяя наблюдать за процессами, происходящими в мозге, в динамике.
Кроме того, исследование можно проводить новорожденным в тяжелом состоянии, вынужденным находиться в отделении реанимации в кувезах (специальных кроватях с прозрачными стенками, которые позволяют обеспечивать определенный температурный режим, контролировать состояние новорожденного) и на ИВЛ (искусственное дыхание через аппарат). Нейросонография позволяет оценить состояние вещества мозга и ликворных путей (структуры мозга, заполненные жидкостью — ликвором), выявить пороки развития, а также предположить возможные причины повреждения нервной системы (гипоксия, кровоизлияние, инфекции).
Если у ребенка выявлены грубые неврологические нарушения при отсутствии признаков повреждения мозга на нейросонографии, таким детям назначают более точные методы исследования ЦНС — компьютерную (КТ) или магнитно-резонансную (МРТ) томографии. В отличие от нейросонографии, эти методы позволяют оценить мельчайшие структурные изменения головного и спинного мозга. Однако проведение их возможно только в стационаре, так как во время исследования малыш не должен совершать активных движений, что достигается введением ребенку специальных лекарств.
Помимо изучения структур головного мозга в последнее время появилась возможность оценки кровотока в мозговых сосудах с помощью допплерографии. Однако данные, полученные при ее проведении, могут учитываться лишь в совокупности с результатами других методов исследования.
Электроэнцефалография (ЭЭГ) — это метод изучения биоэлектрической активности головного мозга. Он позволяет оценить степень зрелости мозга, предположить наличие судорожного синдрома у малыша. Из-за незрелости головного мозга у детей на первом году жизни окончательная оценка показателей ЭЭГ возможна лишь при неоднократном проведении этого исследования в динамике.
Таким образом, диагноз перинатальных поражений ЦНС у малыша устанавливает врач после тщательного анализа данных о течении беременности и родов, о состоянии новорожденного при рождении, о наличие выявленных у него синдромов болезни, а также данных дополнительных методов исследования. В диагнозе врач обязательно отразит предполагаемые причины повреждения ЦНС, степень тяжести, синдромы и период течения болезни.
Прогноз и исходы
Диагноз поражение ЦНС или диагноз ППЦНС у ребенка встречается в 85% новорожденных.
Могут возникать моторные расстройства, например синдром двигательной возбудимости или угнетения, что существенно утяжеляет состояние ребенка и нарушает его дальнейшую адаптацию в обществе.
Поражение ЦНС у новорожденного может стать причиной развития гипервозбудимости у ребенка с расстройством внимания, памяти и развития основных навыков – речи, письма и чтения.
Поражение ЦНС у ребенка может иметь разные исходы:
У детей старшего возраста формируется нарушение адаптации ребенка, расстройства памяти, внимания, высокая отвлекаемость и умственная утомляемость.
ППЦНС у новорожденных может стать причиной развития дисфункции желудочно – кишечного тракта, сердечно – сосудситой системы.
Классификация и симптомы
Перечень возможных симптомов зависит от причин, степени и обширности поражений головного или спинного мозга, или сочетанного поражения. Также на исход влияет время негативного воздействия — сколько времени ребенок подвергался действию факторов, которые отразились на деятельности и функциональности ЦНС
Важно оперативно определить период недуга — острый, ранний восстановительный, поздний восстановительный или период остаточных явлений
Все патологии центральной нервной системы имеют три степени тяжести:
Легкая.
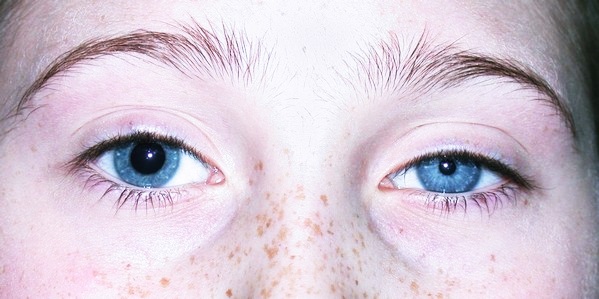
Эта степень проявляется легким повышением или понижением тонуса мышц малыша, может наблюдаться сходящееся косоглазие.
- Средняя.При таких поражениях тонус мышц всегда снижен, рефлексы полностью или частично отсутствуют. Такое состояние сменяется гипертонусом, судорогами. Появляются характерные глазодвигательные нарушения.
- Тяжелая.Страдают не только двигательная функция и тонус мышц, но и внутренние органы. Если ЦНС выраженно угнетена, могут начинаться судороги разной интенсивности. Проблемы с сердечной и почечной деятельностью могут быть сильно выражены, как и развитие дыхательной недостаточности. Может быть парализован кишечник. Надпочечники не вырабатывают нужных гормонов в нужном количестве.
По этиологии причины, которая вызвала проблемы с деятельностью головного или спинного мозга, патологии делятся (впрочем, весьма условно) на:
- Гипоксические (ишемические, внутричерепные кровоизлияния, сочетанные).
- Травматические (родовые травмы черепа, родовые спинномозговые поражения, родовые патологии периферических нервов).
- Дисметаболические (ядерная желтуха, превышение в крови и тканях ребенка уровня кальция, магния, калия).
- Инфекционные (последствия перенесенных матерью инфекций, гидроцефалия, внутричерепная гипертензия).
Клинические проявления разных видов поражений тоже существенно отличаются друг от друга:
- Ишемические поражения.Наиболее «безобидным» заболеванием является церебральная ишемия 1 степени. При ней ребенок демонстрирует нарушения ЦНС только в первые 7 дней после рождения. Причина чаще всего кроется в гипоксии плода. У малыша в это время можно наблюдать относительно мягкие признаки возбуждения или угнетения ЦНС.
- Вторая степень этого заболевания ставится в том случае, если нарушения и даже судороги длятся больше недели после появления на свет.О третьей степени можно говорить в том случае, если у ребенка постоянно повышено внутричерепное давление, наблюдаются частые и сильные судороги, имеются другие вегетативные нарушения.
Гипоксические мозговые кровоизлияния.
Если в результате кислородного голодания у ребенка произошло кровоизлияние внутрь желудочков мозга, то при первой степени симптомов и признаков может не быть вообще. А вот уже вторая и третья степени такого кровоизлияния приводят к тяжелым поражениям мозга — судорожному синдрому, развитию шока. Ребенок может впасть в кому. Если кровь попала в субарахноидальную полость, то у ребенка будет диагностироваться перевозбуждение ЦНС. Высока вероятность развития водянки головного мозга в острой форме.
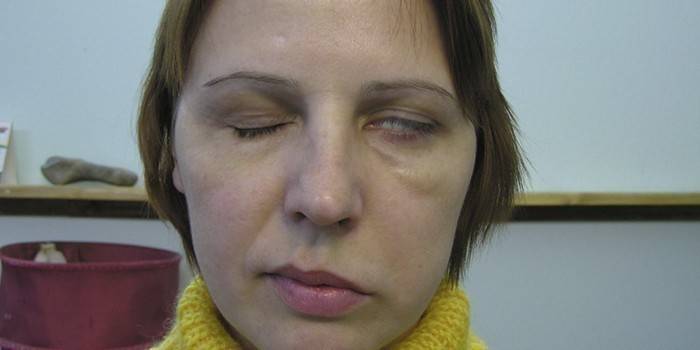
- Травматические поражения, родовые травмы.Если в процессе родов врачам пришлось использовать наложение щипцов на головку ребенка и что-то пошло не так, если произошла острая гипоксия, то чаще всего за этим следует кровоизлияние в мозг. При родовой травме у ребенка наблюдаются судороги в более или менее выраженной степени, зрачок с одной стороны (с той, куда произошло кровоизлияние) увеличивается в размере. Главный признак травматического повреждения центральной нервной системы — повышение давления внутри черепа ребенка. Может развиться острая гидроцефалия. Невролог свидетельствует, что при этом ЦНС чаще возбуждена, чем подавлена. Травмироваться может не только головной, но и спинной мозг. Это чаще всего проявляется растяжениями и надрывами, кровоизлиянием. У детей нарушается дыхание, наблюдается гипотония всех мышц, спинальный шок.
- Дисметаболические поражения.При таких патологиях в подавляющем большинстве случаев у ребенка повышено артериальное давление, наблюдаются судорожные приступы, сознание довольно выраженно угнетено. Установить причину позволяют анализы крови, которые показывают либо критический дефицит кальция, либо нехватку натрия, либо иной дисбаланс других веществ.
Лечение органической патологии и психических расстройств
Прежде всего, следует установить причину возникновения органической патологии. От этого будет зависеть тактика лечения.
При инфекционной патологии следует назначить антибиотики, чувствительные к возбудителю. При вирусной инфекции – противовирусные препараты и иммуностимуляторы. При геморрагических инсультах показано оперативное удаление гематомы, а при ишемических – противоотечная, сосудистая, ноотропная, антикоагулянтная терапия. При Болезни Паркинсона назначают специфическую терапию – леводопосодержащие препараты, амантадин и др.
Коррекция психических нарушений может быть медикаментозной и немедикаментозной. Наилучший эффект показывает сочетание обеих методик. К медикаментозной терапии относят назначение ноотропных (пирацетам) и церебропротективных (цитиколин) препаратов, а также транквилизаторов (лоразепам, тофизопам) и антидепрессантов (амитриптиллин, флуоксетин). Для коррекции нарушения сна применяют снотворные средства (бромизовал, фенобарбитал).
Важную роль в лечении занимает психотерапия. Хорошо себя зарекомендовали гипноз, аутотренинг, гештальт-терапия, психоанализ, арт-терапия
Особенно это важно при лечении детей в связи с возможными побочными эффектами медикаментозной терапии
Информация для родственников
Следует помнить, что больные с органическим поражением головного мозга зачастую забывают принимать назначенные препараты и посещать группу психотерапии. Нужно всегда напоминать им об этом и следить за тем, чтобы все предписания врача выполнялись в полной мере.
Если вы заподозрили у своих родственников психоорганический синдром, как можно быстрее обратитесь к специалисту (психиатру, психотерапевту или неврологу). Ранняя диагностика является залогом успешного лечения таких больных.
Перинатальная травма ЦНС и внутричерепное кровоизлияние
Роды всегда связаны с риском травмы головы и позвоночника у новорожденных. Обычно травмы вызываются диспропорцией между размером головы и шириной родового канала, патологическим положением плода в матке, использованием щипцов и другими факторами. Существует ряд типичных состояний при травмах головы:
- Родовая опухоль. Скопление серозного геморрагического транссудата между сухожильным шлемом и надкостницей. Симптомы включают отек кожи и подкожной клетчатки, диаметром около 6 см, возникающие в месте налегания головы на шейку матки. В патологическом положении плода родовая опухоль может находиться в другом положении. Отек исчезает через 24 часа после родов.
- Кефалогематома. Это субпериостальная гематома над выпуклостью плоских черепных костей. Размер варьируется от 1 см до размера теннисного мяча. Отек не распространяется за край пораженной кости.
- Отступ черепной кости. Это вдавливание гибкой плоской кости черепа новорожденного, диаметром 3-4 см. Внутри кости обычно присутствует трещина.
- Переломы плоской кости имеют форму щелей, идущих радиально и периферически от приподнятой части кости. Часто встречается сочетание с кефалогематомой.
- Остеодиастаз затылочной кости. У новорожденного затылочная кость состоит из 4 частей, связанных синхондрозом. При сдвиге синхондроза может произойти разрыв синусов твердой мозговой оболочки и повреждение ствола мозга.
- Деформация головы. Приблизительно сферическая форма зрелой головки плода в процессе рождения несколько расширяется цилиндрически. В узких родовых путях деформация чрезмерна, края плоских костей движутся друг над другом, повышая риск травмы мозга.
Субарахноидальное кровотечение
Субарахноидальное кровотечение в форме небольших очагов диаметром 1-10 мм является отдаленным признаком гипоксической энцефалопатии и сепсиса. Объемные субарахноидальные гематомы являются частью крупных желудочковых гематом.
Кровотечение в желудочки головного мозга
Это частое нахождение у недоношенных новорожденных. Как правило, желудочковая система заполнена свернувшейся кровью, кровоток продолжается через ромбовидное отверстие в субарахноидальное пространство. Чаще всего кровью заполнена только одна боковая камера. Источник гематомы в основном представлен треснувшей субэпендимальной гематомой, депонированной в клеточном перивентрикулярном зародышевом слое.
Повреждение спинного мозга и головного мозга
Эти расстройства всегда являются частью травмы позвоночника. Наиболее распространенное изменение вокруг спинного мозга – эпидуральная гематома. Если она объемная, то может повредить спинной мозг, стать источником затрудненного дыхания новорожденного. Механическое повреждение спинного мозга происходит во время сильного вытяжения при непрогрессивных родах и после использования щипцов.