Потница у взрослых
Содержание:
- Профилактика
- Причины образования волдырей
- Почему появляются у новорожденных и как их лечить?
- Клинические исследования
- Лечение мозолистых волдырей
- Из-за каких болезней возникает сыпь
- Виды крапивницы
- Лечение экземы на руках
- Методы борьбы с таким признаком
- Лечение
- Высыпания на коже при гинекологических проблемах
- Как избавиться от постоянного шелушения кожи: секреты по уходу за кожей
- Первая помощь при пузырьках
- Косметика Ла-Кри как профилактика при аллергии в виде волдырей
- Каких витаминов не хватает, если шелушится кожа?
- Использование Бепантена от трещин при кормлении грудью
- 8 причин высыпаний на ладонях
- Что делать с волдырями при ожогах
Профилактика
Невозможно предотвратить все высыпания. Однако некоторые меры могут помочь:
- Используйте увлажняющие средства без отдушек, чтобы снизить риск раздражения и аллергических реакций.
- Если у пациента экзема, используйте мази, разработанные для лечения экземы, особенно после мытья рук.
- Надевайте перчатки, когда работаете во дворе или используете раздражающие химикаты.
- Избегайте использования лекарственных средств, в том числе лечебных мазей, если это не является абсолютно необходимым. Это помогает снизить риск возникновения аллергической реакции, вызванной лекарственными препаратами.
Причины образования волдырей
Волдыри на ногах могут появляться по нескольким причинам. Точный диагноз поставит врач-дерматолог после сбора анамнеза. Наиболее часто к появлению волдырей приводит следующее:
Ношение новой или неудобной обуви. Особенно из синтетических материалов. Постоянное травмирующее воздействие на кожу стопы, чаще всего в области пяток и пальцев, приводит к появлению водяной мозоли.
Микоз или грибковая инфекция. Заразиться можно в банях, саунах, бассейнах, на пляжах, не соблюдая элементарные правила гигиены. Начальная стадия грибковой инфекции протекает медленно и практически без внешних проявлений, но за это время поражается практически вся ступня, включая ногти. На следующем этапе кожа может покрываться красными пятнами и сыпью. При отсутствии надлежащего лечения будут появляться водянистые пузырьки на коже. Сопровождаются они сильным зудом, при прикосновении легко вскрываются с вытеканием экссудата и последующим формированием ранок и язвочек.
Солнечные ожоги
Неосторожное пребывание на солнце приводит к ожогу кожи. Следствием его становится появление на наиболее пострадавших участках тела водяных волдырей разной величины
При слабом ожоге пузырьки обычно мелкие, сильный ожог провоцирует появление крупных волдырей. Волдыри от солнечного ожога сопровождаются болевыми ощущениями, может повышаться температура.
Почему появляются у новорожденных и как их лечить?
У новорождённых есть целый ряд заболеваний и специфических состояний, которые связаны с появлением волдырей. Первая из таких проблем называется токсической эритремой.
 Это доброкачественное состояние, которое ничем ребёнку не угрожает и проходит само на 3-й неделе жизни ребёнка. Внешне выглядит как сыпь из множества красных волдырей.
Это доброкачественное состояние, которое ничем ребёнку не угрожает и проходит само на 3-й неделе жизни ребёнка. Внешне выглядит как сыпь из множества красных волдырей.
Белые угри связаны с гиперсекрецией сальных желёз, и вызывает их избыток женских гормонов, который оказывает влияние на плод перед самым рождением. Угри сохраняются некоторое время после рождения и пропадают, когда начинается регулярное купание ребёнка.
А вот если волдыри образуются с гнойничками, то ребёнка поразила бактериальная инфекция, и ребёнка нужно срочно показать врачу. Не откладывайте, ибо организм новорождённого очень уязвим для бактериальных инфекций.
Клинические исследования
Проведенное компанией «Вертекс» клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ ««Ла-Кри» » для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения. Средства рекомендованы Петербургским отделением союза педиатров России.
- Б.А. Шамов, И.Г. Сафиуллина, А.Б. Бешимова, Т.Б. Шамов, Дифференциальная диагностика атопического дерматита, журнал Практическая медицина, 2011
- Фокина Р.А., Атопический дерматит: этапы развития классификационных форм, Сибирский медицинский журнал, 2007
- А.Н. Пампура, А.А. Чусляева, Современные подходы к терапии атопического дерматита у детей
Лечение мозолистых волдырей
Если ноги натерты новой или неудобной обувью и появился небольшой волдырь, не беспокоящий сильной болью, то лучше его просто заклеить бактерицидным пластырем.
Большой волдырь с жидкостью внутри стоит осторожно вскрыть, иначе он лопнет сам и образуется открытая ранка, грозящая занесением инфекции. Надо приготовить стерильную иглу и спирт или йод для дезинфекции
Далее необходимо:
- Продезинфицировать поверхность волдыря и кожу вокруг него.
- Иглу прокалить на огне и протереть спиртом для стерильности и ввести ее в мозолистый волдырь параллельно поверхности кожи.
- Дать вытечь жидкости, но не трогать кожу.
- Обработать антибактериальной мазью и заклеить пластырем с марлевой подушкой.
Омертвевшую кожу мозольного волдыря можно срезать ножницами, продезинфицировав их спиртом. Место волдыря покрыть пластырем.
При малейших признаках развития воспаления на месте волдыря надо показаться врачу.
Из-за каких болезней возникает сыпь
Сыпь может носить инфекционный, аллергический или аутоиммунный характер. Основные заболевания, вызывающие высыпания:
Аллергическая реакция в виде крапивницы, атопического дерматита, контактного дерматита, экземы. Эти заболевания возникают внезапно при попадании в организм аллергена. Выражается сыпь покраснением, образованием мелкой сыпи или пузырьков, зудом кожных покровов.
Венерические заболевания – сифилис, Вич-инфекция, генитальный герпес. Как правило, эти болезни протекают не только с сыпью по телу, но и зудом, жжением.
Инфекционные заболевания – корь, краснуха, менингит, скарлатина, ветряная оспа и так далее. Для этих заболеваний характерны высокая температура и общая интоксикация организма.
Аутоиммунные заболевания. Они возникают из-за сбоев в иммунной системе.
Все виды сыпи отличаются формой, местом распространения, временем распространения. Однако, иногда имеют много схожего.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Виды крапивницы
От механизма запуска заболевания зависит вид крапивницы.
- Аллергическая крапивница. Вызывается приёмом внутрь антибиотиков и противовоспалительных средств. В числе таких препаратов часто назначаемые тетрациклин, амоксициллин, флемоксин, аспирин, ибупрофен, найз. Ускорить и усилить течение заболевания может приём алкоголя. Антибиотики накапливаются в организме, поэтому проблема проявляет себя не сразу. Курс может быть пройден, а крапивница выступит через пару недель.
- Пищевая уртикария. Чаще бывает у детей после употребления в пищу некоторых продуктов – фруктов (цитрусовых и клубники), кисломолочных, рыбных продуктов, орехов и сладостей. Этот вид крапивницы не опасен, проходит быстро, и возникает из-за выработки организмом антител на новый продукт.
- Контактная крапивница. Побочный эффект при профессиональной деятельности (реакция на латекс у хирургов, аллергия на химикаты у уборщиц).
- Реакция на укус осы, слепня, шершня. Самое опасное проявление аллергии – отёк Квинке, когда укушенный умирает спустя час после укуса.
- Реакция на наличие в организме вируса. Иногда высыпание провоцирует интоксикация при грибковых инфекциях (стафилококке, кандидозе (молочнице), тонзиллите, фарингите). Если вылечить болезнь, исчезнет покраснение на коже.
- Крапивница на нервной почве.
Классификация крапивницы по интенсивности
По интенсивности протекания крапивница бывает:
- Острая. Вызывается аллергенными продуктами, лекарствами, химическими веществами, укусами насекомых. Длится до 6 недель, после чего полностью исчезает.
- Хроническая. Длится свыше 6 недель, после чего в 60% симптомы исчезают. В 40% они остаются и наблюдаются всю жизнь.
Нетипичная крапивница
К нетипичным формам крапивницы относят следующие виды:
- Холинергетическая. Возникает вследствие ослабления иммунитета и увеличения количества ацетилхолина нейромедиатора, участвующего в передаче нервных импульсов.
- Адренергическая. Она вызывается резким выбросом в кровь гормона адреналина. Причина этому – сильный стресс или психическое возбуждение. Сыпь в виде бледно-розовых волдырей часто отмечается у людей, которым приходится делать не то, что им нравится.
- Контактная. Возникает вследствие прямого контакта с аллергеном (домашние животные, металлические украшения). Исчезает сразу после того, как обрывается контакт с источником аллергической реакции.
- Аквагенная. Её можно наблюдать при контакте пациента с водой. Вода при этом не аллерген, а активатор аллергии на определенное вещество. Часто возникает во время заграничных поездок, когда местный климат способствует выработке гистаминов (медиаторов), а вода ускоряет его выработку.
- Отёк Квинке. Самое острое проявление крапивницы – отёк Квинке – ангионевротический отёк с глубоким поражением кожи.
Лечение экземы на руках
На первом этапе при обращении к врачу-дерматологу проводятся диагностические мероприятия. Надлежит не только установить разновидность экземы, но также провести дифференциальную диагностику
Важно исключить атопический дерматит, пиодермию, аллергический контактный дерматит, токсикодермию, розовый лишай и иные кожные патологии, дающие схожую с экземой симптоматику
К сожалению, говорить о полном излечении от экземы пока не приходится. Цель терапии – достижение ремиссии, чтобы пациента не беспокоили симптомы болезни. Для каждого пациента врач подбирает индивидуальную схему лечения. Как правило, это комбинация медикаментозного и физиотерапевтического лечения. Также могут использоваться и народные средства, но не как основное лечение заболевания. Рассмотрим подробнее варианты терапии.
Методы борьбы с таким признаком
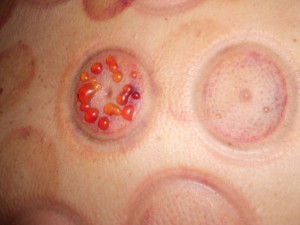
Целостность волдырей нарушать нельзя. Необходимо обеспечить условия, чтобы их поверхность не подвергалась травмированию. Это связано с тем, чтобы случайно не произошло инфицирование волдыря, если бы его поверхность потеряла целостность. Не следует расчесывать высыпания.
После установления причины волдырей врач назначает лечебные мероприятия, это может быть:
- при аллергии – устранение аллергического агента из своего окружения, прием антигистаминных препаратов, сорбентов, проведение специфической иммунотерапии;
- при поражении герпесом – уход за высыпаниями, смазывая их зеленкой;
- при установлении диагноза о заболеваниях – лечение основной причины, вызвавшей высыпания.
Про волдыри на пальцах ног расскажет видео ниже:
Лечение
Лечение зависит от причины появления сыпи. Обычно безопасно лечатся незначительные заболевания, такие как контактный дерматит и экзема, в домашних условиях. Наиболее распространенные методы лечения включают:
- Гормональные мази, которые могут помочь при многих кожных заболеваниях, включая экзему, красный плоский лишай и аллергические реакции.
- Каламиновый лосьон и коллоидная овсянка могут облегчить зудящие высыпания, в том числе от ядовитого плюща, псориаза и экземы.
- Увлажнение кожи. Алоэ вера может облегчить боль от солнечных ожогов.
- Избегайте солнца после загара. Оставайтесь в помещении или носите свободную одежду с длинными рукавами.
Некоторые пациенты получают облегчение от солнечного света.
Противогрибковые мази могут помочь при грибковых инфекциях.
Высыпания на коже при гинекологических проблемах
Состояние детородных органов у женщины тесно зависят от гормонального фона. Многие заболевания (миома матки, киста яичника, эндометриоз) вызываются гормональным дисбалансом, в частности, соотношением андрогенов (мужских половых гормонов)и женских половых гормонов, о чём прежде всего просигнализирует специфическая сыпь на коже. Андрогены, в частности, тестостерон и ДГТ (дигидротестостерон), производятся у женщин надпочечниками и яичками. Клетки, выстилающие сальные железы кожи, имеют рецепторы андрогенов. При повышении количества гормонов рецепторы реагируют, и кожа выделяет больше сала, создавая питательную базу для бактерий. Причём ДГТ начинает производиться надпочечниками ещё до начала полового созревания, поэтому у подростков, особенно у девушек, высыпания наблюдаются уже лет с 10-12.
При поликистозе яичников у женщины падает количество женских гормонов эстрогена и прогестерона и резко возрастает уровень андрогенов. У женщины вместе с нарушением менструального цикла появляются сильные “подростковые” угри на лице и груди. В паху, подмышках и вокруг шеи заметно потемнение кожи. Также женщина отмечает повышенную волосатость ног, рук, над губой. Всё это связано с гормональным дисбалансом.
Повышение уровня женских гормонов также сказывается на состоянии кожи. Помимо прыщей на лице и теле, переизбыток эстрогена делает кожу вялой и тусклой. Она словно теряет тонус. Также отмечается снижение уровня сахара в крови и увеличение количества тромбоцитов.
Повышение прогестерона также не проходит бесследно. Кожа имеет прогестероновые рецепторы, которые реагируют на рост гормона увеличением выработки кожного сала вплоть до появления жирной себореи. Волосяная часть головы покрывается корочками, на лице и теле появляются розовые пятна, кожа на которых шелушится и отслаивается. У подростков лицо покрывается буграми, которые при надавливании выделяют жидкий сальный секрет.
У младенцев также бывает гормональная сыпь, которая может сильно напугать молодую маму. Это так называемый неонатальный цефалический пустулёз. Возникает он оттого, что малыш начинает жить отдельно от тела матери, и для него это серьёзный гормональный шок. Секреция сальных желез увеличивается, протоки закупориваются, что создаёт благоприятные условия для деятельности микробов.
Также организм новорождённого избавляется от гормонов, которые ему поставляла мама в период беременности. Помимо высыпаний на коже, у девочек набухает грудь, наблюдаются выделения из влагалища. У мальчиков отекает мошонка и пенис. Все эти симптомы проходят сами собой спустя несколько дней. Маме нужно следить, чтобы малыш не потел, чтобы на коже не размножались бактерии.
Как избавиться от постоянного шелушения кожи: секреты по уходу за кожей
Чаще всего шелушение кожи лица — это симптом, вызванный раздражителем окружающей среды. Вот несколько эффективных способов борьбы с сухостью кожи, которые, по мнению учёных, легко могут улучшить её состояние.
Используйте увлажнитель воздуха
Установите его примерно на 60% — такого уровня влажности должно быть достаточно, чтобы верхние слои кожи не пересыхали.
Ограничьтесь одной 5-10-минутной ванной в день
Если вы купаетесь чаще и дольше, особенно в горячей воде, вода удаляет большую часть защитного жирового слоя кожи, это вызывает потерю влаги. Используйте теплую, а не горячую воду: она не нарушает гидролипидный баланс кожи.
Перейдите на мягкое очищающее средство без мыла
Это поможет заживить шелушащуюся кожу.
Избегайте использования вяжущих средств или продуктов, которые содержат:
-
спирт,
-
альфа-гидроксильные кислоты,
-
перекись бензоила и ретиноиды.
Эти вещества увеличивают сухость кожи.
Держитесь подальше от банных мочалок, щеток и губок
Эти предметы личной гигиены могут повредить кожу. Если не хотите отказываться от них совсем, сделайте более щадящим их прикосновение к коже.
Используйте бумажные полотенца
Не трите кожу после умывания, а аккуратно промокните лишнюю влагу бумажным полотенцем. Отказ от обычного полотенца снизит риски распространения вредных бактерий.
Используйте масла и увлажняющие крема
Наносите увлажняющее средство сразу после купания или мытья рук, пока кожа еще влажная. Это помогает заполнить промежутки между клетками кожи и удерживать влагу. По данным , следующие ингредиенты в составе увлажняющих средств могут помочь успокоить и увлажнить сухую кожу:
-
масло ши,
-
молочная кислота,
-
гиалуроновая кислота,
-
диметикон,
-
глицерин,
-
ланолин,
-
минеральное масло.
Старайтесь меньше прикасаться к коже
Во-первых, на пальцах рук находятся бактерии, которые могут быть опасны для кожи, если на ней есть микро-повреждения.
А во-вторых, если кожа шелушится, никогда не пытайтесь самостоятельно убрать чешуйки. В противном случае велика вероятность повредить кожу, а это приведет к темным пятнам и рубцам. Также не стоит наносить декоративную косметику на пораженные участки, чтобы не усугубить шелушение.
Первая помощь при пузырьках
При появлении волдырей на ладонях требуется оказание первой помощи:
- При ожогах необходимо быстро помыть ладони чистой водой, при термическом воздействии – холодной. Сразу снять с пальцев, кистей украшения и аксессуары – кольца, браслеты, часы. При сильных ожогах нередко возникает отечность. Позже снять такие предметы может не получиться. После – положить стерильную повязку.
- Общая первая помощь: мытье ладоней мылом, дезинфекция перекисью. Можно воспользоваться маслом календулы для увлажнения. Нельзя использовать спиртосодержащие вещества во избежание появления трещин.
- Если опасность травмирования волдырей отсутствует, лучше образование оставить открытым.
Первая помощь оказывается до приезда скорой в тяжелых случаях, либо до посещения врача для уточнения диагноза.
Когда необходимо обратиться к доктору?
Если причина появления волдырей на ладонях сомнительна или вовсе неизвестна, следует обязательно обратиться к врачу-дерматологу как можно скорее. Если причина известна и точно определена, например, укус насекомого, водяная мозоль, термический ожог, то последствия можно устранить самостоятельно. Но только в том случае, если есть знания и опыт для необходимых действий.
Однако при подозрении на инфекционный, вирусный или аутоиммунный характер пузырчатой сыпи, обращение к врачу-дерматологу, иммунологу или аллергологу обязательно. Избавиться от таких симптомов возможно лишь при получении квалифицированной помощи и грамотной терапии.
Еще консультация врача обязательна, если:
- появление волдырей на ладонях необъяснимо, и возникли они внезапно;
- количество образований растет;
- самостоятельное или прописанное лечение не дает должного эффекта;
- пузырьки лопнули по причине повреждения;
- эпидермис воспалился, начал краснеть, отекать;
- появились гнойные и кровянистые выделения, усилился болевой синдром;
- воспаление распространилось на соседние, ранее не поврежденные участки.
Косметика Ла-Кри как профилактика при аллергии в виде волдырей
Как мы уже писали, очень важно тщательно и длительно соблюдать профилактические рекомендации. Следует навсегда исключить контакт с аллергенами, а также соблюдать правила гигиены
Все средства нужно заменить на гипоаллергенные.
Специальная противовоспалительная косметика Ла-Кри предназначена специально для детей и взрослых с чувствительной и склонной к раздражению кожи. Все эти средства созданы из нейтральных компонентов. В них нет парабенов, химических консервантов и других добавок, способных вызывать отрицательную реакцию.
Использовать средства Ла-Кри можно как при обострениях, так и в целях профилактики. Вместо обычного средства для умывания и геля для душа рекомендуется использовать очищающий гель Ла-Кри. Он подходит для лица и тела. После мытья кожу можно смазать специальным кремом для чувствительной кожи, который способствует уменьшению покраснений, высыпаний и зуда.
Также в линейку гипоаллергенной косметики входит крем под подгузник, эмульсия для увлажнения кожи, шампуни и другие восстанавливающие средства. Этой косметикой могут пользоваться беременные женщины и новорожденные дети (уже с первого дня!).
Важную роль в эффективности лечения аллергии в виде волдырей играет отсутствие вредных привычек и здоровый образ жизни. Также следует избегать стрессов и заниматься спортом. Если высыпания появились на работе из-за контакта с химическими веществами, нужно обязательно использовать защитные перчатки и специальную обувь. Соблюдая все эти правила, вы максимально повысите шансы вернуться к полноценной жизни и забыть о зудящих высыпаниях.
Каких витаминов не хватает, если шелушится кожа?
Для правильной работы организма необходимо достаточное количество всех витаминов. Однако четыре витамина считаются основными для здоровья и молодости кожи, а шелушение может говорить о дефиците одного или нескольких из них.
Витамин С
Рекомендуется в день.
Помогает вырабатывать коллаген — основной белок, содержащийся в коже. Это способствует быстрому заживлению повреждений, предотвращает излишнюю потерю влаги и в некоторых случаях уменьшает количество морщин. Поэтому витамин С является одним из ключевых продуктов по уходу за возрастной кожей. Благодаря высокому содержанию антиоксидантов, прием витамина С повышает эффективность солнцезащитных кремов.
Витамин Е
Рекомендуется в день.
Как и витамин C, витамин E является сильным антиоксидантом. При нанесении на кожу он поглощает вредное ультрафиолетовое излучение от солнца, предотвращая таким образом появление темных пятен и морщин.
Если у вас особенно сухая кожа, витамин Е может предотвратить её обезвоживание, наладив выработку кожного сала. Более того, витамин E помогает организму залечить трещины, вызванные сухостью, поэтому отлично подходит для профилактики и лечения воспаленной кожи и шелушений.
Витамин D
Рекомендуется в день.
Имеет решающее значение для многих аспектов здоровья, в том числе для здоровья кожи.
Примечательно, что этот полезный для кожи витамин вырабатывается исключительно в эпидермисе под воздействием УФ-излучения.
Дело в том, что большую часть внешнего слоя кожи составляют кератиноциты — единственные клетки, которые могут преобразовывать витамин D в пригодную для использования нашим организмом форму.
Витамин D играет важную роль в росте клеток кожи, а также в поддержании иммунной системы кожи, которая действует как первая линия защиты от вредных патогенов. Добавки витамина D значительно облегчают симптомы кожных заболеваний, вызывающих сухость и зуд кожи. Так, высокие показатели витамина D в крови людей, больных экземой и псориазом, повышали уровень увлажненности кожи.
Витамины группы B
Всего их , и некоторые из них особенно полезны для здоровья кожи.
-
Витамин B1 улучшает кровообращение и предотвращает признаки старения.
-
Дефицит витамина B2 вызывает сухость кожи и губ.
-
Витамин B3 производит жиры, необходимые для сохранения эластичности и барьерной функции кожи.
-
Витамин B12 производит белки, которые восстанавливают сухую кожу, поддерживают увлажнение, а также ускоряют метаболизм в клетках.
Использование Бепантена от трещин при кормлении грудью
Первыми симптомами образования трещин на сосках становятся дискомфортные ощущения, отечность и кожный зуд. Если на этом этапе срочно не принять меры, то ситуация серьезно усугубиться. Трещины — входные ворота для патогенных грибков и болезнетворных бактерий. Инфицирование ими тканей приводит к развитию воспалительного процесса, иногда сопровождающегося накоплением гнойного экссудата. Из-за острых, режущих, пронизывающих болей некоторые женщины вынуждены отказываться от грудного вскармливания. Что может спровоцировать возникновение трещин:
- ребенок полностью не захватывает грудь. Продолжительность, частота кормления не имеют никакого значения. При неправильном захватывании малышом груди даже после 5-минутного вскармливания могут формироваться болезненные трещины;
- насильное отнятие соска у грудничка. Если матери по какой-либо причине требуется завершить кормление, она резко вынимает сосок. Инстинктивно ребенок сжимает челюсти в попытке его удержания. Резкое сдавливание нежной кожи приводит к ее травмированию;
- неправильный уход за кожей. Женщины, особенно родившие первого ребенка, часто моют грудь, опасаясь за здоровье малыша. Это становится причиной чрезмерной сухости кожи из-за воздействия агрессивных щелочей, содержащихся в мыле. Смывается и естественная смазка, выделяющаяся из сосков, обладающая антисептическим действием.
Врачи назначают Бепантен для кормящих женщин для лечения повреждений, независимо от спровоцировавшего их фактора. Он поможет в течение нескольких дней заживить мелкие трещинки. Препарат включают в терапевтические схемы при диагностировании глубоких инфицированных трещин. В таких случаях Бепантен обязательно комбинируется с антисептическими, антибактериальными, антимикотическими средствами.
Состав и принцип действия
Лечебные свойства Бепантена базируются на фармакологическом действии его активного ингредиента декспантенола. Это химическое соединение является структурной единицей коэнзима А — мощного стимулятора регенерации. В эпидермисе декспантенол преобразуется в пантотеновую кислоту, ускоряющую обмен веществ. Терапевтический эффект усиливают и пролонгируют вспомогательные ингредиенты ранозаживляющего средства:
- ланолин. Органическое вещество получают при промывании овечьей шерсти. Для него характерно выраженное антисептическое, противомикробное и антимикотическое действие;
- воск и парафин. Эти ингредиенты для формирования мазевой основы образуют на поверхности кожи сосков пленку. Она защищает ткани от инфицирования их грибками и бактериями;
- масло из миндальных ядер. Компонент препарата насыщает дерму влагой, питательными и биологическими веществами. Масло способствует укреплению коллагеновых волокон, стимулирует повышение местного иммунитета;
- цетиловый и стеариловый спирты. Органические соединения обеспечивают быстрое проникновение декспантенола в самые глубокие эпидермальные слои. Благодаря их наличию уровень pH средства максимально приближен к значениям кислотности кожи;
- протегин Х. Он включен в состав препарата для оптимального распределения компонентов в эпидермисе. Содержит ингредиенты натурального происхождения, стабилизирующие мазевую и кремовую основы.
Врачи рекомендуют женщинам применять Бепантен при кормлении грудью и из-за его противовоспалительного действия. Даже после однократного нанесения препарата на поврежденные соски рассасываются отеки, исчезают боль и жжение.
Что лучше — крем или мазь
Кормящие мамы могут использовать для заживления трещин, как крем, так и мазь Бепантен. У препаратов общий активный ингредиент, а отличаются они только составом вспомогательных компонентов. Мазь обычно применяется для лечения сильного повреждения кожи, сопровождающегося воспалением. Она быстро проникает в самые глубоко расположенные патологические очаги, оказывая лечебное действие. У крема более густая, плотная консистенция. Его компоненты равномерно распределяются в верхних слоях эпидермиса. Крем лучшего всего применять для заживления неглубоких трещин на сосках. Он идеально подходит для профилактики сухости и микротравмирования кожи во время грудного вскармливания.
8 причин высыпаний на ладонях
Сыпь – это симптом, который может вызвать зуд, ожог или развитие отеков кожи. Хотя сыпь не всегда является показателем более серьезного состояния, она может быть признаком инфекции или воздействия аллергена.
Существует ряд условий, которые могут спровоцировать у вас сыпь на ладони. Некоторые из самых распространенных:
- аллергическая реакция;
- сухость кожи;
- контактный дерматит;
- псориаз;
- дисгидротическая экзема;
- стригущий лишай.
1. Аллергическая реакция
Пищевая аллергия или аллергия на лекарства способны вызывать аллергическую реакцию, которая может проявляться в виде сыпи, вызвать зуд, волдыри или даже развитие крапивницы.
Другие распространенные симптомы, которые могут сопровождать высыпания на ладонях, включают:



- рвоту;
- диарею;
- зуд во рту;
- затрудненное дыхание;
- отеки;
- затрудненное глотание;
- анафилактический шок.
Тяжелая аллергическая реакция и анафилактический шок считаются экстренной медицинской ситуацией. Вам следует немедленно обратиться к врачу, если у вас есть эти или какие-то более серьезные симптомы.


2. Сухость кожи

В холодный сезон погода может привести к пересыханию кожи, вызывая зуд и шелушение кожного покрова рук. Это может касаться и непосредственно ладоней.
Экзема и употребление некоторых лекарств также иногда вызывают пересыхание кожи и развитие сыпи. Царапанье ладоней способно ухудшить ваши симптомы.
3. Стригущий лишай
Эта грибковая инфекция является распространенным, но излечимым заболеванием. Стригущий лишай – кожная инфекция, которая проявляется кольцеобразной сыпью на различных частях тела. Но на ладонях характерный кольцеобразный рисунок не развивается.
Кроме сыпи на коже ваших ладоней могут возникнуть:
- сухость;
- глубокие трещины;
- огрубение;
- воспаление.
4. Контактный дерматит

Контактный дерматит – форма экземы, которая вызывает сыпь, когда ваша кожа или руки касаются раздражителя. Кожная сыпь развивается в течение 48 часов, если реакция на такой раздражитель появилась впервые. Если же вы снова сконтактировали с триггером, повторная реакция на него может развиться быстрее.
Контактный дерматит обычно возникает после контакта с:
- никелем и ювелирными изделиями из него;
- декоративной косметикой;
- перчатками из латекса;
- растением токсикодендрон;
- ядовитым дубом;
- растениями, содержащими псорален.
У вас также могут развиться высыпания на ладонях от прикосновения к чистящим средствам, отбеливателям и мылу некоторых видов. Если у вас возникла сыпь на ладони, которая не проходит или сопровождается постоянным жжением, немедленно обратитесь к врачу.
5. Псориаз
Это состояние кожи – заболевание, способное вызвать воспаление в различных частях тела. Псориаз передается по наследству, также он может быть вызван травмой эпидермиса, другими кожными заболеваниями или инфекцией.

Кроме псориатического воспаления на ладонях также может возникнуть:
- покраснение;
- сухость и шелушение кожи;
- бляшки или утолщение эпидермиса на пораженных участках;
- болезненные трещины.
6. Энтеровирусный везикулярный стоматит
Энтеровирусный везикулярный стоматит – очень заразное состояние, которое часто наблюдается у детей. Это вирусная инфекция, которая может вызвать ранки и сыпь во рту, на руках и ногах.

Другие симптомы этой инфекции включают:
- лихорадку;
- боль в горле;
- волдыри на языке;
- красную сыпь на ладонях или подошвах;
- снижение аппетита.
Это состояние, скорее всего, пройдет в течение нескольких дней с небольшими признаками симптомов. Если ваши симптомы ухудшаются или не улучшаются, запишитесь на прием к врачу.
7. Дисгидротическая экзема
Специфический тип экземы, который вызывает небольшие зудящие волдыри. Если у вас диагностирована дисгидротическая экзема, у вас могут появиться волдыри на пальцах и ступнях. Обычно они болезненны и образуют скопления.
Эта болезнь чаще всего встречается у женщин, реже – у мужчин.
Волдыри высохнут и отшелушатся в течение трех недель. На сегодняшний день нет лекарств от этого заболевания, но врач может вам посоветовать симптоматическое лечение.
8. Импетиго
Еще одна распространенная у детей кожная инфекция – импетиго. Это состояние вызывает волдыри на лице, шее и руках.
Дети более склонны к развитию этой инфекции, если уже имеют другие кожные заболевания, такие как экзема или контактный дерматит, вызванный химическими веществами растений.
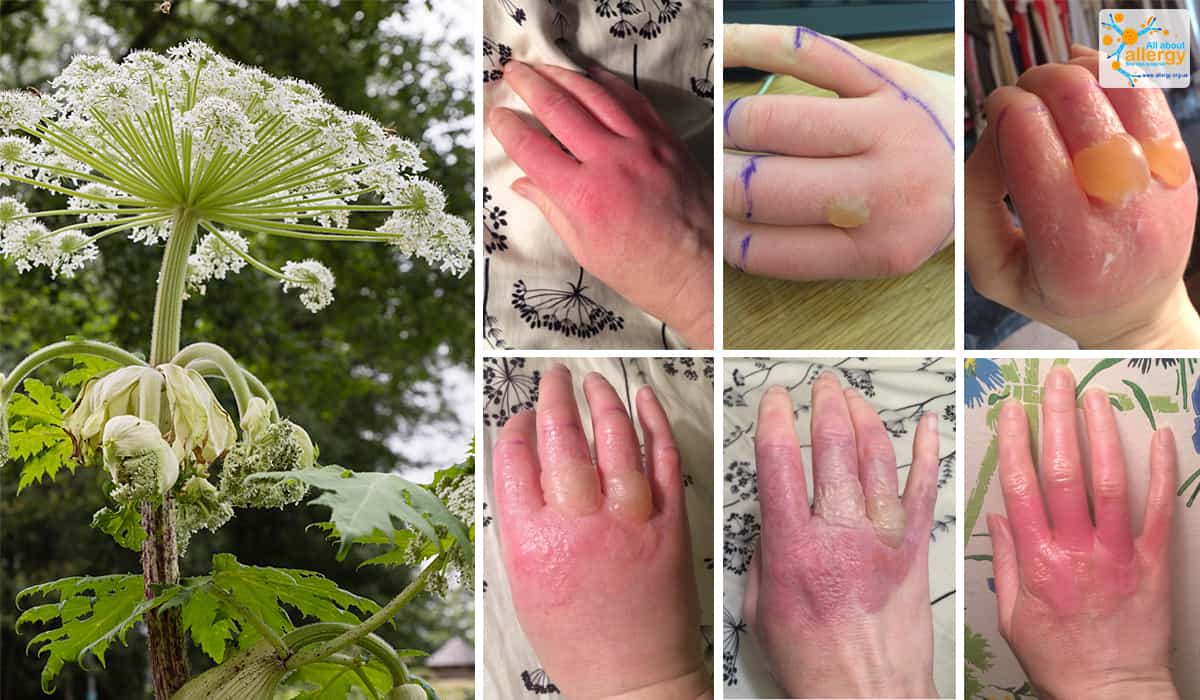
Импетиго заразно, распространяется от человека к человеку или при контакте с вещами, которых коснулся зараженный человек. Импетиго также вызывает зуд и способно распространяться на другие части тела.
Что делать с волдырями при ожогах
Отдельно в медицине существует раздел помощи больным, которые пострадали от ожогов с образованием волдырей от 1 см до огромных водяных «бомб».
Специалисты отмечают, что важнее всего первым делом установить степень поражения, а также определить: имеет ли ожог химический характер. Отличить его от плотного пролежня, следа от прививки сможет даже далекий от хирургии человек.
Чтобы упростить задачу обывателям, медики составили своеобразный список случаев, когда тянуть с посещением ожогового отделения строго запрещено.
Перечень включает в себя:
- образование ожоговых волдырей на слизистых, лице, шее, на носу и вообще дыхательных путях;
- область поражения более 5 см, пусть даже пузыри возникли по всей руке после маникюра, когда мастер нанес гель-лак;
- пораженная область находится на лобковой части;
- высыпания не просто не исчезают, а еще и чернеют.
Особенное внимание специалисты уделяют тем госпитализированным, у которых ранее был диагностирован сахарный диабет, заболевания почек. Если пациента беспокоят меленькие волдыри в околоротовой области (периоральный дерматит), пальцев рук и других заметных областях, рекомендации прежние – не пытаться вскрывать их самостоятельно, провоцируя возможное инфицирование и формирование не эстетичных рубцов
Если пациента беспокоят меленькие волдыри в околоротовой области (периоральный дерматит), пальцев рук и других заметных областях, рекомендации прежние – не пытаться вскрывать их самостоятельно, провоцируя возможное инфицирование и формирование не эстетичных рубцов.
Особенно важно обращаться за квалифицированной помощью при ангине, ведь гной, который собирается на миндалинах, пораженных волдырями, блокирует выздоровление и возникает необходимость удалять его механическим путем, используя методики промывания миндалин или вакуумной очистке на аппарате Тонзиллор. За всем этим необходимо обращаться к компетентному специалисту
Схема терапии ожоговых волдырей предусматривает четыре этапа, которых принято придерживаться при оказании помощи при локазизации процесса в любых областях тела.
Они предусматривают:
- Предупреждение распространения инфекции.
- Запуск ускоренных регенерационных процессов для быстрейшего заживления кожного покрова.
- Создание надежной защиты от возможного случайного, преднамеренного вскрытия полости.
- Защита от чрезмерного пересыхания с последующим инфицированием.
Несмотря на то, что большинство обывателей старается обойтись народными средствами для исцеления подобных волдырей, это не всегда приводит к желаемому результату. Так, некоторые пользуются советом с накладыванием жирного слоя подсолнечного масла на волдыри, полученные в бытовых условиях при ожоге от раскаленного утюга, кипятка или других предметов высокой температуры. Но популярный «бабушкин» способ не несет пользы, ведь маслянистая пленка блокирует механизм заживления.
Поэтому лучше все же пройти первичную консультацию, чтобы застраховать себя от возможных осложнений.
Если затянуть с походом в поликлинику, то можно заработать не только рубцовую деформацию кожи, но и абсцесс кожи и подкожной клетчатки в следствие инфицирования раны.
Но самым печальным последствием неправильного и самостоятельного лечения волдырей может наступить озлокачествление участка кожи. Чтобы не испытать на себе столь печальный исход, стоит задать вопрос: надо ли экономить время на первичную консультацию, чтобы потом, обычные на первый взгляд волдыри, испортили всю жизнь.