Ингаляционный наркоз
Содержание:
- Седация
- Как проходит процедура в стоматологии?
- Методы введения проводниковой анестезии
- Аппликационная анестезия
- Осложнения местной инфильтрационной анестезии
- Стоимость услуг
- Виды регионарной анестезии
- Особенности анестезии при пластике лица
- История
- Применение местной анестезии
- Наркоз в массовом сознании
- Преимущества и недостатки проводниковой анестезии
- Побочные эффекты
- Реабилитация после операции
- Как работает общий наркоз?
Седация
Седация – это состояние, близкое к наркозу, которое также применяется для лечения зубов. Седация делится на две основных разновидности.
Глубокая
Состояние угнетенного сознания. Пациент находится во сне, не может выполнять указания врача и часто утрачивает способность нормально дышать. Глубокая седация полностью не отключается болевую чувствительность, так что ее необходимо дополнять местной анестезией. Глубокая седация похожа на наркоз, так что у этого вида обезболивания ограничение и недостатки практически те же, что у общего наркоза.
Седация
Поверхностная седация
Данная техника применяется в стоматологии чаще всего. Потеря сознания при поверхностной седации минимальна, пациент способен выполнять команды стоматолога и на протяжении всей процедуры сохраняет адекватное дыхание. Кроме того, после седации у пациента остается немного воспоминаний о процедуре. Поверхностная седация вызывает расслабленное состояние, притупляющее восприятие внешних раздражителей, а средства, применяющиеся для седации, провоцируют кратковременную амнезию на время своего действия.
Поверхностная седация позволяет провести лечение без стресса, поэтому ее часто используют для лечения детских зубов либо для лечения взрослых, которые боятся стоматологов.
В состоянии поверхностной седации
И глубокая, и поверхностная седация, требуется введения в область воздействия местных анестетиков. Ниже будет описана именно поверхностная седация, так как глубокая почти не отличается от наркоза.
В зависимости от того, каким путем в организм вводятся лекарственные препараты, выделяют три вида седации:
- Ингаляционная;
- Пероральная;
- Внутривенная.
Для ингаляционной седации в стоматологии применяется закись азота. К сожалению, для осуществления седации анестезиологический газ нужно вдыхать постоянно через маску на лице, что весьма неудобно для стоматолога – воздействие на полость рта становится практически невозможным. Кроме того, закись азота не позволяет быстро регулировать глубину седации. По этой причине в стоматологии чаще применяют другие методы седации.
Пероральная седация – это введение седативного вещества через рот. Седация в этом случае обычно очень слабая, однако и ее часто достаточно для быстрого лечения. Обычно пероральная седация применяется для лечения детей – им перед вмешательством просто дают выпить «сока», и лечение проходит быстро и незаметно для ребенка. Однако такая седация кратковременная и ненадежная.
Внутривенная седация куда более надежная, чем остальные два метода. Она осуществляется путем введения седативных веществ пациенту через вену, и позволяет специалисту полностью контролировать длительность и глубину седативного состояния. Для внутривенной седации в стоматологии применяют следующие средства:
- Пропофол;
- Бензодиазепины, в том числе мидазолам;
- Тиопентал натрия;
- В редких случаях – наркотические анальгетики.
Хотя внутренняя седация и удобнее, у нее есть два недостатка:
- Необходимость доступа к вене, то есть проведения пункции вены. Если вы слишком боитесь уколов или прокола вены, то методика внутривенной седации вам не подходит;
- Есть небольшая вероятность местных осложнений в области прокола вены, например, образования под кожей гематомы.
Поверхностная седация – это достаточно безопасная анестезиологическая техника. Она намного безопаснее наркоза, но все равно имеет небольшие риски развития побочных эффектов и осложнений, как при анестезии
Чтобы их избежать, очень важно выявить, на какие препараты у вас присутствует аллергия, и не применять их для седации. В случае тщательно подготовки седацию можно применять даже для лечения детей
Мы чаще всего используем внутривенную седацию. Она наиболее безопасна и из нее пациент выводится очень быстро.При лечении зубов у детей применяется дыхательный наркоз.Что касается препаратов, то в своей практике мы используем следующие препараты для наркоза:1.ингаляционные(севоран -используется практически во всех клиниках; ксенон-инертный газ, самый безопасный; закись азота- практически сейчас не используется)2.внутривенные (пропафол).Для седации:1.ингаляционной (масочной) закись азота2.пероральная или внутримышечная- реланиум.
Григорян Давид Гамлетович, врач высшей категории, кандидат медицинских наук, главный врач сети Российско-Американских стоматологических клиник «Дента».
Как проходит процедура в стоматологии?
Независимо от вида, аппликационная анестезия проводится в несколько этапов:
- Контрольный визуальный осмотр проблемного участка, подтверждение диагноза.
- Обязательный тест на индивидуальную непереносимость – капля препарата на кожу, и если началось раздражение, его заменяют другим.
- Высушивание участка с помощью перекиси водорода или спиртового антисептика.
- Изоляция рабочей зоны от излишков слюны с помощью силиконового коффердама или стерильных ватных тампонов.
- Непосредственное нанесение обезболивающего состава и втирание его в участок слизистой оболочки.
- Через 10-30 секунд можно приступать к основному этапу лечения.
Если выбранный врачом препарат поставляется в форме аэрозоля, его крайне редко «брызгают» напрямую
Чаще всего спрей наносится на бинтовой тампон или ватную палочку и аналогично другим составам тщательно втирается в подготовленный участок.
Важно исключить попадание слюны или крови на обезболенный участок
Методы введения проводниковой анестезии
Способы введения проводниковой анестезии можно разделить на 2 группы:
- Внеротовые. Применяются при наличии воспалительных очагов в полости рта. К ним можно отнести:
- Поднижнечелюстной. Обезболивающий препарат блокирует нижний альвеолярный нерв.
- Подскуловой. Препарат вводится под край дуги скулы.
- Мандибулярный. Чувствительность теряет нижнечелюстное отверстие.
После того, как анестетик будет введен в обрабатываемую область, эффект онемения наступает через 15 минут. Продолжительность анестетического действия зависит от типа используемого медикамента.
- Внутриротовые. К ним относятся:
- Аподактильный. Выполняется блокирование альвеолярного нерва.
- Торусальный. Анестетик вводится в нижнечелюстной валик. Чувствительность теряют моляры и премоляры.
- Туберальный. Анестезия вводится в область моляров, расположенных на верхней челюсти.
- Подглазничный. Применяется для блокирования чувствительности в передней стенке верхнечелюстной кости, слизистой оболочки и альвеолярного отростка.
- Нёбный. Обезболивается небо и альвеолярный отросток.
- Резцовый. Анестетик вводят между верхним клыком и резцом. Немеет твёрдое нёбо, носонёбный нерв и мягкие ткани, окружающие зуб.
При внутриротовом введении препарата эффект наступает спустя 10 минут после инъекции.
Подготовка к проводниковой анестезии
Перед тем, как выполнить операцию под проводниковой анестезией, необходимо пройти стандартное обследование
Особое внимание во время диагностики следует уделить неврологическому состоянию пациента, его психике и поведению
Перед процедурой специалист простыми доступными словами объяснит о последовательности и способе введения анестезии, а также об ощущениях, которые могут сопровождать пациента во время обезболивания. Кроме того, врач обязательно проверит реакцию больного на препарат-анестетик, чтобы убедиться в отсутствии аллергической реакции.
Врач-анестезиолог должен следовать правилам при введении проводниковой анестезии:
- В первую очередь необходимо обезболить кожные покровы щадящим методом.
- Игла должна быть зафиксирована в строго определенном месте для того, чтобы анестетик попал в нужную область.
- Обязательно должна присутствовать парестезия. Она свидетельствует о том, что обезболивание проведено правильно, и чувствительность снизилась.
- Препараты должны вводиться по частям с аспирационными пробами для предупреждения их попадания в кровоток.
- Во время анестезии необходимо непрерывно контролировать артериальное давление и пульс пациента.
- Кабинет, в котором проводится процедура, должен быть оснащен всеми необходимыми приборами для проведения обезболивания, а также средствами реанимации и лечения возможных осложнений.
Этапы введения проводниковой анестезии
- Консультативный прием, во время которого специалист определяет наличие хронических заболеваний, оценивает результаты анализов, которые могут стать противопоказаниями к обезболиванию.
- Обнаружение нервных окончаний, которые необходимо обезболить.
- Дезинфекция области прокола кожи специальным раствором.
- Введение анестетика в определенные зоны. При этом соблюдается скорость введения обезболивающего средства и контролируется объем вводимого вещества.
- Наблюдение за пациентом после обезболивания.
- Перед началом оперативного вмешательства больному задаются контрольные вопросы для определения уровня чувствительности.
Длительность обезболивающего эффекта зависит от используемого препарата и его дозировки. Современные обезболивающие средства сохраняют эффект до 40-60 минут.
Аппликационная анестезия
Данный вид анестезии подразумевает нанесение на десну возле больного зуба специальных лекарств в виде спрея, мази, геля. Обезболивание слизистой происходит очень быстро, а действие анестетиков при этом весьма кратковременное, так что применяют аппликационный метод при несложных случаях: для обезболивания нужного участка перед инъекцией, при вскрытии небольших очагов нагноений, для обработки слизистой при таких заболеваниях как стоматит, гингивит, при удалении подвижных молочных зубов, при снятии налета и зубного камня, для обточки зубов перед протезированием, во время примерки коронок и т.п.
Осложнения местной инфильтрационной анестезии
Использование обезболивания тканей в маммологии редко сопровождается осложнениями или негативными реакциями. Чаще это связано с недостаточной подготовкой пациентки к манипуляции.
После обезболивания может возникнуть аллергическая реакция, поэтому врач перед введением препарата обязательно интересуется, были ли реакции непереносимости ранее на Лидокаин, Ультракаин или аналогичные средства.
В редких случаях анестетик может проникнуть в сосудистое русло. Тогда появляются системные токсические эффекты. Наиболее опасным является угнетение сократительной способности миокарда, выражено это побочное действие у Лидокаина.
Препараты Новокаин и Тримекаин обладают фетотоксическим действием, поэтому запрещены для использования у беременных женщин. Если возникает необходимость операции на молочной железе или инвазивной диагностики, предпочтение отдают Артикаину.
После введения лекарственного препарата в месте инъекции может возникнуть гематома. Но обычно она не опасна и проходит самостоятельно через несколько дней.
Стоимость услуг
|
Услуга |
Стоимость, руб. |
Описание |
|
АНЕСТЕЗИОЛОГИЧЕСКИЕ МАНИПУЛЯЦИИ |
||
|
Эпидуральная анестезия |
800 |
Не включает препараты и расходные материалы |
|
Регионарная анестезия нервных сплетений (блок) |
800 |
Не включает препараты и расходные материалы |
|
Постановка эпидурального катетера |
1500 |
Не включает препараты и расходные материалы |
|
Инфильтрационная анестезия |
300 |
Не включает препараты и расходные материалы |
|
Новокаиновая блокада |
600 |
Не включает препараты и расходные материалы |
|
Седация |
600 |
Обеспечение анестезиологического пособия для стабильных пациентов при выполнении рутинных манипуляций на приеме (постановка уретрального катетера, промывание ран и пр). Входит премедикация, седирование пациента, инфузия во время процедуры. |
|
Медикаментозный сон |
500 |
Поддержание пациента в «искусственной коме», мониторинг пациента во время манипуляции. Стоимость за 1 час проведения процедуры – позиция умножается на количество часов, которые занимает процедура. |
|
СОПРОВОЖДЕНИЕ АНЕСТЕЗИОЛОГА В ИВЦ |
||
|
Сопровождение анестезиолога – 1 категории |
1000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение анестезиолога – 2 категории |
2000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение анестезиолога – 3 категория |
3000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение анестезиолога – 4 категория |
4000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение анестезиолога – 5 категория |
5000 |
Не входит анестезия и препараты, расходные материалы и послеоперационное восстановление. |
|
Сопровождение со второго часа и далее/анестезия при дополнительных вмешательствах |
1000 р/1 ч |
Всем пациентам вне зависимости от категории анестезиологического риска. |
|
СОПРОВОЖДЕНИЕ АНЕСТЕЗИОЛОГА ПРИ ПРОВЕДЕНИИ МРТ И КТ |
||
|
Пакет МРТ СКРИНИГ до 10 кг |
5200 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет МРТ СКРИНИГ 10-25 |
6400 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет МРТ СКРИНИГ 25-40 |
8200 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет МРТ СКРИНИГ 40 кг |
11400 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет КТ до 10 кг |
3000 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет КТ 10-25 |
3000 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет КТ 25-40 |
3600 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет КТ свыше 40 кг |
3600 |
Входит осмотр анестезиолога перед процедурой, мониторинг пациента в анестезии, препараты и расходные материалы |
|
Пакет сопровождение анестезиолога КТ (экзоты) |
5000 |
|
|
Пакет сопровождения анестезиолога КТ (реанимация) |
3500 |
|
|
Сопровождение анестезиолога повышенной категории сложности |
10000 |
Виды регионарной анестезии
Существует несколько разновидностей регионарной анестезии. К ней относят эпидуральную (или перидуральную) анестезию, внутрисосудистую, проводниковую, внутрикостную и спинномозговую.
Эпидуральная анестезия действует за счет введения анестетика в межпозвоночное пространство, за счет чего наступает нечувствительность нервных корешков, а затем происходит блокировка передачи импульсов. Анестетик обычно вводят в область от третьего до пятого позвонка. Пункцию делают короткой широкой иглой и через полученный прокол вводят от 10 до 20 мл анестетика. Обезболивание наступает через четверть часа на всей нижней половине тела и продолжается от трех до пяти часов.
Спинномозговая анестезия схожа по действию с эпидуральной, разница состоит лишь в том, что анестетик в объеме от 1 до 3 мл вводится в пространство между позвонками тонкой длинной иглой. Обезболивание обеспечивается так же, как и в предыдущем случае, на несколько часов по всей нижней части тела.
Внутрисосудистая или внутривенная анестезия предполагает введение анестезирующего средства в кровь и блокировку конечности при помощи кровоостанавливающего жгута. Обезболивающее действие достигается за счёт препятствования передачи нервных импульсов от нервных стволов и волокон.
Проводниковая анестезия характеризуется блокадой конкретного нерва и сплетения нервных волокон. Наибольшую распространенность этот вид регионарной анестезии получил при операциях в стоматологии и на глазах. Инъекции за глазным яблоком, выполняемые при некоторых таких операциях, называют ретробульбарной методикой. Она так же относится к регионарной анестезии. Если производится обезболивание верхней конечности, этот вид анестезии называется плексусной. Проводниковую анестезию может выполнять как специалист-анестезиолог, так и хирург, проводящий операцию.
Внутрикостная анестезия вводится в вену, но затем анестетик впитывается в костную ткань. Такой метод применяют при оперировании конечностей. Чтобы блокировать поступление крови к конечности, используется кровоостанавливающий жгут. Перетягивать всю руку или ногу не требуется, блокируется только сама конечность.
Особенности анестезии при пластике лица
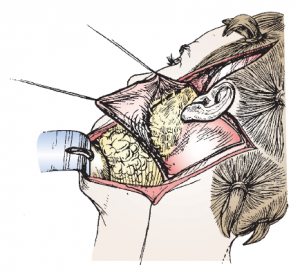 Различают несколько вариантов пластических операций:
Различают несколько вариантов пластических операций:
- классическая круговая подтяжка
- SMAS-lifting (superficial musculoaponeurotic system of the face, подтяжка подкожно-мышечно-апоневротической системы)
- мини-фейслифтинг
- подтяжка шеи (necklifting)
- сочетанные методики
Выбор анестезии — эндотрахеальный наркоз. Учитывая, что операция выполняется с поворотом головы, установка ларингеальной маски для проведения общей анестезии не рекомендуется (риск дислокации ларингеальной маски, десатурации).
Положение пациента: на спине с поворотом головы влево или вправо
Средняя длительность операции 3–4 часа.
Возможные осложнения: кровотечение, подкожная гематома, повреждение лицевого нерва, инфицирование.
История
Основоположником метода Неингаляционного наркоза был Н. И. Пирогов, к-рый в 1847 г. впервые в мире основательно изучил в опытах на собаках наркотическое действие жидкого и парообразного эфира, вводимого через зонд в желудок, тонкую кишку, прямую кишку, а также в артерии и вены. На основании своих экспериментов Н. И. Пирогов пришел к заключению, что наркоз может быть вызван при введении эфира и неингаляционным путем. Почти одновременно с Н. И. Пироговым тщательное экспериментальное исследование, посвященное внутрисосудистому введению средств для наркоза, было осуществлено Наркозным комитетом медицинского факультета Московского университета под руководством проф. А. М. Филомафитского. Результаты экспериментов были опубликованы в «Военно-медицинском журнале» за 1849 г. В связи с большим числом осложнений Н. н. не получил широкого распространения, хотя Ф. М. Пикин (1911), Е. А. Евстифеева (1912) и др. сообщали об отдельных попытках проведения внутривенного и прямокишечного наркоза эфиром и хлороформом.
Дальнейшее развитие Неингаляционного наркоза шло по линии совершенствования средств для наркоза и изучения новых путей введения их в организм. Наибольшее признание получил внутривенный метод введения препаратов, но были разработаны также подкожный (М. А. Топчибашев, 1938), внутрибрюшинный (И. С. Жоров, 1937), внутрикостные (И. С. Жоров, 1942) и др.
Важным этапом в разработке Н. н. явились работы русских ученых Н. П. Крапкова, С. П. Федорова, А. П. Еремича и Н. И. Березнеговского, благодаря к-рым были заложены основы современного внутривенного наркоза снотворными средствами. В 1910 г. А. П. Еремич опубликовал диссертацию о клин, применении внутривенного наркоза снотворным препаратом гедоналом (гедоналовый наркоз), а в 1913 г. Н. И. Березнеговский выпустил монографию «Внутривенный наркоз», посвященную изучению наркоза р-ром веронала. Эта работа явилась первым в мире опытом использования для Н. н. одного из дериватов барбитуровой к-ты — веронала. Однако ни гедоналовый, ни вероналовый наркоз не получили дальнейшего развития из-за сложности техники применения и относительно слабого обезболивающего эффекта.
В 1923 г. был синтезирован, а в 1926 г. применен в клинике для прямокишечного наркоза трибромэтиловый алкоголь (авертин, нарколан). Нарколановый прямокишечный наркоз использовался в нашей стране в 30—40-е гг., но от него отказались вследствие малой управляемости и большого числа тяжелых осложнений вплоть до остановки дыхания.
Различные варианты Н. н. стали широко применяться с 1932 г., когда был синтезирован и предложен для клин, практики препарат барбитуровой к-ты эвипан-нат-рий, ресинтезированный в СССР под названием «гексенал».
Синтез других дериватов барбитуровой и тиобарбитуровой к-т способствовал дальнейшему развитию Н. н., в первую очередь внутривенного.
По мере развития Неингаляционного наркоза барбитуратами постепенно выяснились их недостатки (угнетение дыхания и кровообращения), что привело к поискам новых средств, принципиально отличающихся от барбитуратов и пригодных для Н. н., гл. обр. внутривенного.
Первым из современных небарбитуровых средств для Н. н. был синтезированный и апробированный в клинике в 1955 г. стероидный препарат гидроксидион. В том же 1955 г. появился предшественник пропанидида, дериват эйгенол-глинолевой к-ты — детровель. В 1957 г. введен в практику дериват тиамина (витамина B1)— хлорметиазол (геминеврин), ресинтезированный в 1959 г. в СССР под названием «гемитиамин». В 1960 г. синтезирован оксибутират натрия, в 1964 г.— пропанидид, в 1965 г.— дериват фенциклидинового ряда кетамин (кеталар, кетанест). Все эти средства (кроме кетамина) используются только для внутривенного Н., а кетамин — для внутривенного и внутримышечного.
Несмотря на появление новых средств для Н. н., барбитураты не потеряли своего первостепенного значения; они наиболее широко применяются в анестезиол, практике и пригодны для всех видов неингаляционного Н.
Применение местной анестезии
При лечении кариеса, пульпита, болезней десен, удалении зубов, протезировании и имплантации, в других случаях, при которых манипуляции врача могут вызывать боль, используют местную анестезию.
У такого обезболивания минимум противопоказаний:
- индивидуальная непереносимость компонентов анестетика (используется альтернативный препарат);
- психические нарушения, психомоторное возбуждение или прием лекарств, увеличивающих его;
- заболевания, опасные угнетением функций дыхания;
- первый триместр беременности, период лактации.
До начала лечения стоматолог опрашивает пациента, собирает информацию о состоянии его здоровья, контролирует, что противопоказаний к применению анестетика нет.
Наркоз в массовом сознании
Есть такая поговорка: «У медицины болельщиков больше, чем у спорта». Если развить тему, то больше всего в медицине «болельщиков» у анестезиологии. Самое печальное, что среди таких болельщиков часто встречаются и врачи. Не хочу никого обидеть, но очень часто слышу удивительные по безграмотности и невежеству высказывания о наркозе на этот счёт не только от обывателей, но и от хирургов, гинекологов, терапевтов и врачей других специальностей.
Ни один анестезиолог не берётся судить о хирургии или ЛОР болезнях, но практически любой неанестезиолог с удовольствием скажет Вам глубокомысленно что-то вроде «наркоз – всегда наркоз» или «наркоз — не конфетка». Хорошо хоть большинство не повторяет общепринятых глупостей о том, что «наркоз отнимает пять лет жизни у человека» или «действует на сердце».
Преимущества и недостатки проводниковой анестезии
Преимущества:
- Препарат можно ввести вне оперируемого участка.
- Анестезия отличается длительным эффектом. Специалист может осуществлять контроль продолжительности действия медикамента.
- Для достижения необходимого эффекта достаточно малых доз обезболивающих препаратов.
- Отсутствует деформация мягких тканей в оперируемой области.
- При воздействии проводниковой анестезии снижается активность слюноотделения.
- Методика является безопасной, поэтому может быть использована с 12 лет, а также в некоторых случаях у беременных и кормящих женщин.
- Стоимость процедуры является доступной.
Недостатки:
- Для того, чтобы анестезия прошла без осложнений, специалист должен обладать определенными навыками и достаточным опытом.
- Высока вероятность попадания анестетика в кровеносный сосуд.
- Ограничение применения по возрасту (только с 12 лет).
- Риск травмирования нервов или сосудов.
Побочные эффекты
Как и любая другая методика, аппликационная анестезия имеет ряд осложнений, которые могут быть вызваны, как врачебной ошибкой, так и непереносимостью препарата:
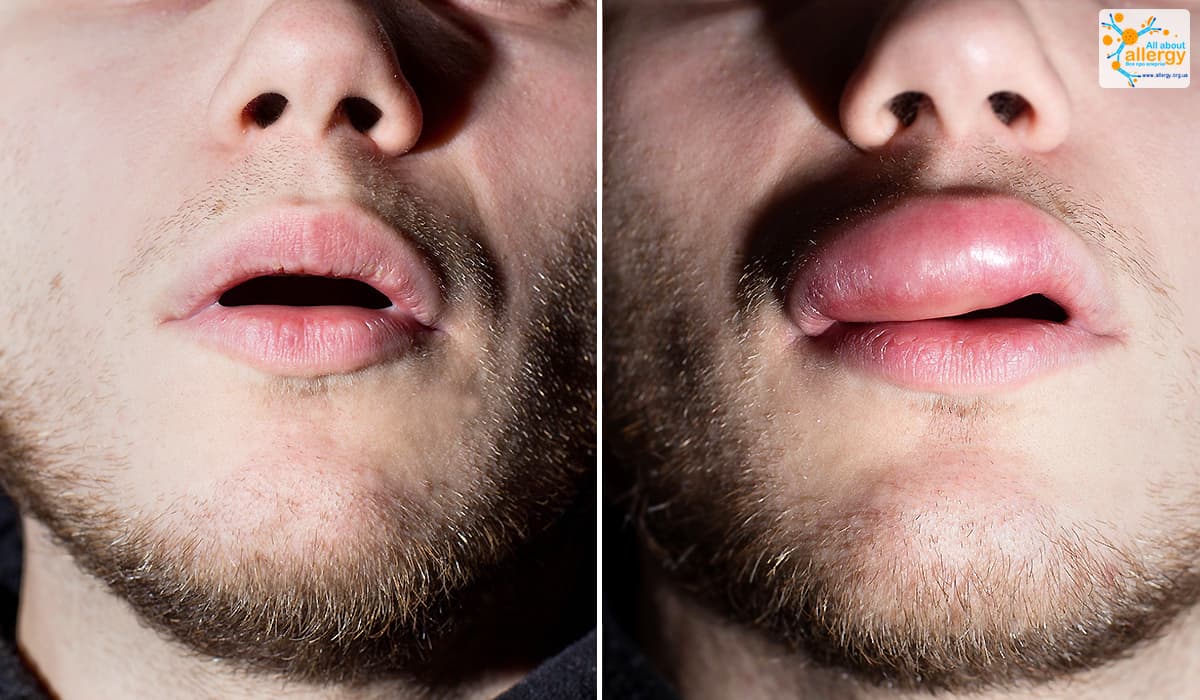
- Сильный отек губ и лица – проходит самостоятельно в течение 48 часов.
- Покраснения десен в районе обработки – может быть признаком раздражения или легкой формы ожога слизистой оболочки.
- Зуд, жжение и появление высыпаний – аллергическая реакция на состав, лечится только длительным приемом антигистаминных средств.
Любой из перечисленных симптомов нельзя игнорировать, даже если это будет «ложная тревога», лучше сразу записаться на повторный прием. В большинстве ситуаций врачи идут навстречу, и помогают пациенту по гарантийному приему.
Реабилитация после операции
После операции больной находится в стационаре в течение от 1 до 3 суток. Антибиотики назначают на 7 – 10 дней. Ежедневно проводят анемизацию — введение сосудосуживающих препаратов в глоточное устье слуховой трубы. Слуховой проход освобождают от тампонов постепенно, поэтому некоторое время после выписки пациент должен приходить на осмотры.
Для того, чтобы в послеоперационном периоде чувствовать себя комфортно, необходимо избегать сморкания и чихания, попадания воды в ушную раковину (лучше проконсультироваться с врачом о том, каким способом мыть голову и посещать душ), авиаперелетов, бассейна и занятий дайвингом, а также подъема больших тяжелых предметов.
Как работает общий наркоз?
Точные механизмы общей анестезии не известны. Общая теория заключается в том, что их действие индуцируется изменением активности мембранных белков в нейрональной мембране, возможно, путем расширения определенных каналов.
Из всех лекарств, используемых в медицине, общие анестетики являются необычным случаем. Вместо одной молекулы, действующей в одном месте для получения ответа, существует огромное разнообразие соединений, каждое из которых вызывает довольно похожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Общие анестезирующие препараты варьируются от простого спирта (СН 3 СН 2 ОН) до сложного севофлурана (1,1,1,3,3,3-гексафтор-2- (фторметокси) пропан). Кажется маловероятным, что такие разные молекулы могли бы активировать только один специфический рецептор.
Известно, что общие анестетики действуют в ряде участков центральной нервной системы (ЦНС)
Важность этих сайтов для индукции анестезии полностью не поняты, но они включают в себя:
Кора головного мозга: внешний слой мозга участвует в задачах, связанных с памятью, вниманием, восприятием и другими функциями
Таламус: его функции включают передачу информации от органов чувств к коре головного мозга и регулирование сна, бодрствования и сознания.
Ретикулярная активирующая система: важна для регулирования циклов сна и бодрствования
Спинной мозг: передает информацию от мозга к телу и наоборот.
Известно также, что в общей анестезии участвует ряд различных нейротрансмиттеров и рецепторов:
- Рецепторы N- метил-D-аспарагиновой кислоты (NMDA): некоторые общие анестетики связываются с рецепторами NMDA, включая кетамин и закись азота (N 2 O). Известно, что они важны для контроля синаптической пластичности и функций памяти.
- 5-гидрокситриптамин(5-НТ) рецепторы: обычно активируются нейротрансмиттером серотонина, они играют роль в контроле высвобождения ряда других нейротрансмиттеров и гормонов
- Рецептор глицина: глицин может действовать как нейромедиатор и выполняет ряд функций. Было показано, что улучшить качество сна.
Хотя общие анестетики хранят много загадок, они чрезвычайно важны в хирургии и медицине в целом.