Что нужно знать об общей анестезии
Содержание:
- Кто такой врач-анестезиолог?
- Область применения
- Непреднамеренное интраоперационное пробуждение
- Типы местной анестезии
- Показания и противопоказания
- Особенности техники ингаляционного наркоза у детей
- Местная анестезия
- Седация
- Описание
- Показания
- Лучшие препараты
- Подготовка и этапы процедуры
- Наркоз в массовом сознании
- Виды
Кто такой врач-анестезиолог?
Анестезиология — это раздел медицины, занимающийся изучением средств и методов обеспечения анестезии (то есть потери чувствительности, в том числе болевой) при различных острых болевых синдромах, шоковых состояниях, травмах, хирургических вмешательствах. Врач-анестезиолог — специалист, занимающийся анестезиологией. Это одна из самых эрудированных и ответственных профессий из всех существующих медицинских специальностей. Анестезиолог обладает первоклассными знаниями по всем фундаментальным разделам медицины. Он знает, как работает весь организм в целом и каждая его функциональная система, каждый внутренний орган, каждая клеточка тела.
Как только появилась эта врачебная специальность, сразу же стало возможным проведение хирургических вмешательств без боли, стресса и тяжелых, угрожающих для жизни осложнений. Анестезиолог вооружен всеми знаниями и современными техническими возможностями, необходимыми для минимизации риска смертельных осложнений во время проведения хирургом операции.
Работа врача-анестезиолога заключается не только в грамотном и эффективном обезболивании. Его работа начинается еще до операции, с изучения истории болезни пациента и личной беседы с ним. От пациента он узнает о его хронических и перенесенных ранее заболеваниях, операциях с применением анестезии, аллергических реакциях на медикаменты или пищу. С учетом этой информации проводится предварительный анализ работы сердца, легких, сосудов, почек и печени, назначаются анализы и дополнительные исследования. Все это необходимо для правильного проведения анестезии во время операции и минимизации развития возможных рисков для жизни пациента. Только анестезиолог определяет оптимальный вид анестезии.
Перед операцией или исследованием он проводит с пациентом успокаивающую беседу. Ее смысл в доброжелательном объяснении процедуры применения анестезии и нейтрализации страха перед операцией. Врач рассказывает пациенту, как правильно подготовиться к предстоящей анестезии и оперативному вмешательству
Важно, чтобы в результате такого контакта больной и его родные не нервничали и были уверены в профессионализме врача-анестезиолога.
Область применения
Местная анестезия в хирургии применяется практически во всех отраслях медицины:
- в зубной практике – при удалении зубов, лечении их и установке протезов;
- при вмешательствах на руках или ногах, а также проведении операций в нижней части живота;
- при вскрытии гнойничков;
- в урологии – при хирургических вмешательствах на почках, удалении простаты, проведении урографии;
- в гинекологии и акушерстве местная анестезия незаменима при операциях на женских репродуктивных органах, обезболивании во время родов и проведении кесарева сечения;
- практически при всех операциях при травмах;
- при разных операциях в проктологии;
- при гастроскопии и зондировании;
- при ЛОР-операциях;
- в офтальмологической практике.
Непреднамеренное интраоперационное пробуждение
Это относится к редким случаям, когда пациенты сообщают о сохранении сознания во время операции, после того момента, когда анестетик должен был подействовать. Некоторые пациенты осознают саму процедуру, а некоторые могут даже чувствовать боль.
Непреднамеренное интраоперационное пробуждение невероятно редко, затрагивая приблизительно 1 из каждых 19 000 пациентов, находящихся под общим наркозом.
Из-за миорелаксантов, применяемых одновременно с анестезией, пациенты не могут дать понять своему хирургу или анестезиологу, что они все еще знают о том, что происходит.
Непреднамеренное интраоперационное пробуждение более вероятно во время экстренной операции.
Пациенты, которые испытывают непреднамеренное интраоперационное пробуждение, могут страдать от длительных психологических проблем. Чаще всего осознание является недолгим и только звуков, и происходит до или в самом конце процедуры.
Согласно недавнему крупномасштабному исследованию этого явления, среди других ощущений пациенты испытывали непроизвольные подергивания, колющие боли, боль, паралич и удушье.
Поскольку непреднамеренное интраоперационное пробуждение встречается редко, неясно, почему именно это происходит.
Типы местной анестезии
Тип и доза анестезии будут зависеть от многих факторов. Они включают в себя возраст пациентов, вес, аллергию, оперируемую часть тела и любое текущее состояние здоровья.
Различные препараты используются для блокирования боли. Их можно наносить в виде инъекций или путем нанесения спрея или мази.
Препарат действует, воздействуя на определенные нервные пути, чтобы нервы в области применения не посылали сигналы в мозг.
Как правило, препарат вступает в силу через несколько минут и проходит через несколько часов. Более сильная и более высокая доза будет длиться дольше.
Кокаин был первым анестетиком, но сейчас его используют редко. Лидокаин в настоящее время является наиболее широко используемым местным анестетиком, но для разных целей используются разные лекарства.
Для более длительных процедур бупивакаин является более подходящим, но он может быть более болезненным при первом применении. Следовательно, анестезиолог может сначала использовать лидокаин, а затем вводить бупивакаин, если онемение требуется на более длительный период.
Синтетические анестетики по своей структуре похожи на кокаин, но эти наркотики не обладают таким же потенциалом злоупотребления.
Показания и противопоказания
Ключевыми показаниями для процедуры являются:
- Страх и нервозность перед зубными врачами.
- Повышенная возбудимость организма на внешние раздражители.
- Аритмия, стенокардия и другие сердечнососудистые нарушения.
- Аллергия на стандартные анестетики.
Противопоказания связаны со специфическими реакциями организма:
- Возраст до 3-х лет – врачу необходимо поддерживать словесный контакт с маленьким пациентом на протяжении всей процедуры.
- Респираторные и ЛОР заболевания в острой фазе – даже такая мелочь, как заложенный нос, может привести к серьезным последствиям.
- Беременность и период кормления грудью – разрешается использовать только после разрешения акушера-гинеколога, который наблюдает будущую маму. Действия препаратов могут непредсказуемо отразиться на плоде.
- Недавние сотрясения и черепно-мозговые травмы – сосудам необходимо некоторое время, чтобы нормализовать работу.
- Невриты и мышечные спазмы – седативные компоненты провоцируют судороги, прикусывания языка и другие осложнения.
- Состояние алкогольного или наркотического опьянения.
Пациентам с особенностями развития и неврологическими отклонениями, включая ДЦП, аутизм и эпилепсию, проводить седацию не разрешают. С другой стороны, она может оказаться единственным способом успокоить человека в стрессовой обстановке.
Особенности техники ингаляционного наркоза у детей
Из-за слабости дыхательной мускулатуры дети труднее преодолевают сопротивление дыханию, создаваемое во время общей анестезии наркозным аппаратом как в фазе вдоха, так и в фазе выдоха. Поэтому у детей чаще используют такие способы циркуляции газов,
которые вызывают минимальное сопротивление дыханию. При масочном наркозе применяют полуоткрытый способ за счет применения клапана на адаптере наркозного аппарата. При эндотрахеальном наркозе с искусственной вентиляцией легких (ИВЛ) полуоткрытый способ обеспечивается автоматическим нереверсивным клапаном. Принцип его работы основан на том, что во время вдувания газов в легкие клапан отделяет систему аппарат — больной от атмосферы. Во время выдоха клапан отделяет систему больной — атмосфера от наркозного аппарата. По этой причине вдох происходит из аппарата, а выдох — в атмосферу.
Рис. 6. Применение Т-образной трубки при проведении эндотрахеального наркоза по системе Эйра: а — вдох, кислородно-наркотическая смесь (направление движения указано стрелкой) от аппарата через патрубок (1) поступает к больному с помощью патрубка (2), соединенного с эндотрахеальной трубкой (3), при этом через патрубок (4) подсасывается воздух, разбавляя кислородно-наркотическую смесь; б — выдох, выдыхаемый воздух свободно через патрубок (4) уходит в атмосферу (указано стрелкой).
При проведении общей анестезии у детей до 3 лет, и в особенности до 1 года, используют бесклапанные системы вентиляции. К ним относятся системы Эйра и Риса. Проведение наркоза по системе Эйра возможно как масочным методом, так и эндотрахеальным. При ИВЛ основное место в системе Эйра занимает Т-образная трубка, соединенная одним концом с маской (или эндотрахеальной трубкой), другим — с наркозным аппаратом (источником газа), третий конец трубки открыт в атмосферу (рис. 6). При И. н. вдох осуществляется из аппарата при условии, что в открытый конец трубки подсасывается определенное количество воздуха. Оно зависит от диаметра Т-образной трубки и величины потока газа из наркозного аппарата, но обычно не превышает 20—30%. Выдох происходит в атмосферу через открытый конец трубки.
Система Риса является модификацией системы Эйра и применяется при проведении ИВЛ. На свободный конец Т-образной трубки надевают дыхательный мешок емкостью не менее 400 см3. Дно мешка соединяется с атмосферой при помощи резиновой трубки диам. 0,8—1,0 см. При вдохе эта трубка пережимается, при выдохе — открывается.
Преимущество описанных систем вентиляции у детей заключается в минимальном сопротивлении дыханию. Недостаток их связан с большими потерями влаги и тепла детьми, поэтому системы с реверсией газов у детей особенно показаны при длительной общей анестезии или ИВЛ. Чаще применяют маятниковую схему, модификацией к-рой является система Маджилла — Мейплесона, исключающая применение адсорбера. Для этого используют минутный объем вентиляции, в 2 раза превышающий расчетный (необходимый для данного больного) минутный объем.
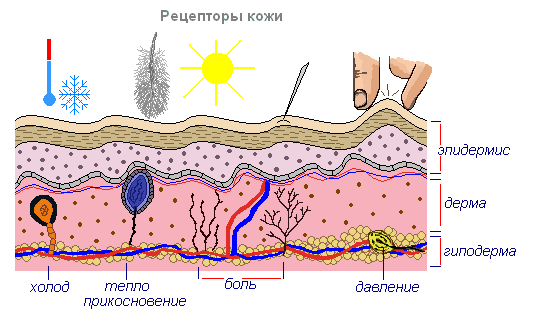
Местная анестезия
Местная анестезия используется для потери чувствительности и безболезненного проведения операций на определенном участке тела.
В зависимости от того, каким образом это достигается, делится на несколько видов:
- Терминальная.
- Инфильтрационная.
- Проводниковая.
При терминальной анестезии анестетик распыляется или закапывается непосредственно на слизистые оболочки. Анестетиком может быть как анестезирующий препарат, так и другие его виды – например, холод. Потеря чувствительности наступает через 2-3 минуты.
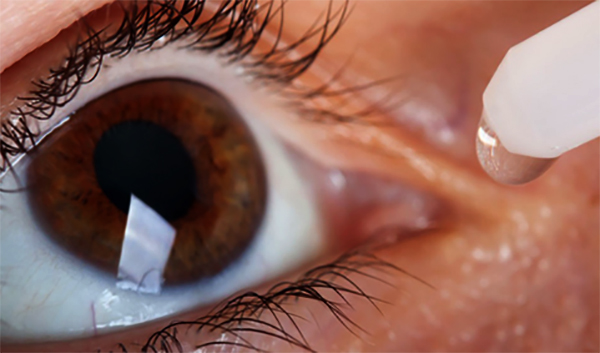
При инфильтрационной анестезии препарат вводится под кожу в месте проведения операции. Способ хорош тем, что анестетик распространяется по нужной области сам, из-за высокого гидростатического давления.
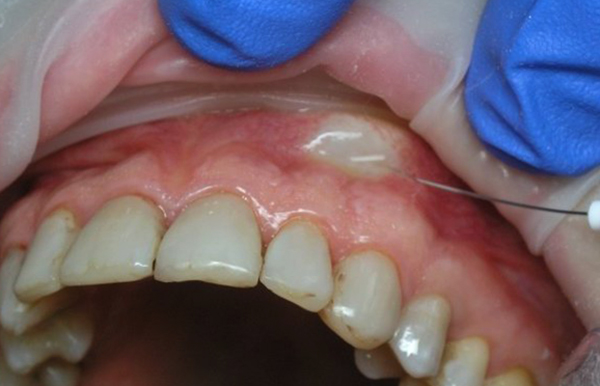
Инфильтрационная анестезия
Проводниковая анестезия заключается в блокировании нервных импульсов в сплетении нервов выше места проведения операции. Удобен тем, что для потери чувствительности обширного участка тела нужно мало анестетика, но для его применения врач должен хорошо знать анатомию пациента. Потеря чувствительности наступает долго, иногда до получаса.
Седация
Седация – это состояние, близкое к наркозу, которое также применяется для лечения зубов. Седация делится на две основных разновидности.
Глубокая
Состояние угнетенного сознания. Пациент находится во сне, не может выполнять указания врача и часто утрачивает способность нормально дышать. Глубокая седация полностью не отключается болевую чувствительность, так что ее необходимо дополнять местной анестезией. Глубокая седация похожа на наркоз, так что у этого вида обезболивания ограничение и недостатки практически те же, что у общего наркоза.
Седация
Поверхностная седация
Данная техника применяется в стоматологии чаще всего. Потеря сознания при поверхностной седации минимальна, пациент способен выполнять команды стоматолога и на протяжении всей процедуры сохраняет адекватное дыхание. Кроме того, после седации у пациента остается немного воспоминаний о процедуре. Поверхностная седация вызывает расслабленное состояние, притупляющее восприятие внешних раздражителей, а средства, применяющиеся для седации, провоцируют кратковременную амнезию на время своего действия.
Поверхностная седация позволяет провести лечение без стресса, поэтому ее часто используют для лечения детских зубов либо для лечения взрослых, которые боятся стоматологов.
В состоянии поверхностной седации
И глубокая, и поверхностная седация, требуется введения в область воздействия местных анестетиков. Ниже будет описана именно поверхностная седация, так как глубокая почти не отличается от наркоза.
В зависимости от того, каким путем в организм вводятся лекарственные препараты, выделяют три вида седации:
- Ингаляционная;
- Пероральная;
- Внутривенная.
Для ингаляционной седации в стоматологии применяется закись азота. К сожалению, для осуществления седации анестезиологический газ нужно вдыхать постоянно через маску на лице, что весьма неудобно для стоматолога – воздействие на полость рта становится практически невозможным. Кроме того, закись азота не позволяет быстро регулировать глубину седации. По этой причине в стоматологии чаще применяют другие методы седации.
Пероральная седация – это введение седативного вещества через рот. Седация в этом случае обычно очень слабая, однако и ее часто достаточно для быстрого лечения. Обычно пероральная седация применяется для лечения детей – им перед вмешательством просто дают выпить «сока», и лечение проходит быстро и незаметно для ребенка. Однако такая седация кратковременная и ненадежная.
Внутривенная седация куда более надежная, чем остальные два метода. Она осуществляется путем введения седативных веществ пациенту через вену, и позволяет специалисту полностью контролировать длительность и глубину седативного состояния. Для внутривенной седации в стоматологии применяют следующие средства:
- Пропофол;
- Бензодиазепины, в том числе мидазолам;
- Тиопентал натрия;
- В редких случаях – наркотические анальгетики.
Хотя внутренняя седация и удобнее, у нее есть два недостатка:
- Необходимость доступа к вене, то есть проведения пункции вены. Если вы слишком боитесь уколов или прокола вены, то методика внутривенной седации вам не подходит;
- Есть небольшая вероятность местных осложнений в области прокола вены, например, образования под кожей гематомы.
Поверхностная седация – это достаточно безопасная анестезиологическая техника. Она намного безопаснее наркоза, но все равно имеет небольшие риски развития побочных эффектов и осложнений, как при анестезии
Чтобы их избежать, очень важно выявить, на какие препараты у вас присутствует аллергия, и не применять их для седации. В случае тщательно подготовки седацию можно применять даже для лечения детей
Мы чаще всего используем внутривенную седацию. Она наиболее безопасна и из нее пациент выводится очень быстро.При лечении зубов у детей применяется дыхательный наркоз.Что касается препаратов, то в своей практике мы используем следующие препараты для наркоза:1.ингаляционные(севоран -используется практически во всех клиниках; ксенон-инертный газ, самый безопасный; закись азота- практически сейчас не используется)2.внутривенные (пропафол).Для седации:1.ингаляционной (масочной) закись азота2.пероральная или внутримышечная- реланиум.
Григорян Давид Гамлетович, врач высшей категории, кандидат медицинских наук, главный врач сети Российско-Американских стоматологических клиник «Дента».
Описание
Для общего обезболивания (наркоза, или общей анестезии) в современной анестезиологии применяют различные лекарственные средства. В зависимости от их физико-химических свойств и способов применения их делят на ингаляционные и неингаляционные.
К средствам для ингаляционного наркоза относится ряд легко испаряющихся (летучих) жидкостей (галотан, эфир для наркоза) и газообразных веществ (главным образом закись азота). В связи с хорошими наркотизирующими свойствами и безопасностью (не воспламеняются и не взрывоопасны) фторированные углеводороды, особенно галотан, нашли широкое применение в анестезиологической практике, вытеснив ранее применявшийся Циклопропан и ограничив применение эфира для наркоза. Потерял значение как средство для наркоза хлороформ.
К средствам для неингаляционного наркоза относят барбитураты (тиопентал натрий) и небарбитуровые препараты (кетамин и др.).
Для введения в наркоз (индукции) чаще применяют неингаляционные наркотические средства (барбитураты и др.), вводимые внутривенно или внутримышечно, а основной наркоз проводят ингаляционными или неингаляционными средствами для наркоза. Основной наркоз может быть однокомпонентным — простым (мононаркоз) или многокомпонентным — комбинированным. Вводный наркоз может осуществляться также соответствующими концентрациями средств для ингаляционного наркоза (азота закись в смеси с кислородом и др.).
В процессе подготовки к операции проводится премедикация, включающая назначение больному успокаивающих, анальгетических, холинолитических, сердечно-сосудистых и других препаратов. Эти средства применяют с целью ослабить отрицательное влияние на организм эмоционального стресса, предшествующего операции, и предупредить возможные побочные явления, связанные с наркозом и оперативным вмешательством (рефлекторные реакции, нарушения гемодинамики, усиление секреции желез дыхательных путей и др.). Премедикация облегчает проведение наркоза: возможно уменьшение концентрации или дозы применяемого для наркоза средства, менее выражена фаза возбуждения и др.
Во время наркоза и при выходе из него также используют анальгетики, миорелаксанты (или декураризирующие средства), сердечно-сосудистые препараты и др., способствующие сохранению функций организма на физиологическом уровне.
В последние годы для общего обезболивания широко пользуются внутривенным введением различных сочетаний нейротропных средств, стремясь получить так называемую сбалансированную анестезию без использования традиционных ингаляционных средств для наркоза. Одним из методов такого вида общего обезболивания, основанным на применении нейролептиков (дроперидол) в сочетании с анальгетиками (фентанил, тримеперидин и др.), является нейролептанальгезия (НЛА). Другой многокомпонентный метод — атаральгезия, или транквиланальгезия, также предусматривает использование анальгетиков (фентанил, тримеперидин и др.) в сочетании с транквилизаторами (диазепам, феназепам или др.), натрия оксибатом, холинолитиками (атропин, метациния йодид) и другими препаратами.
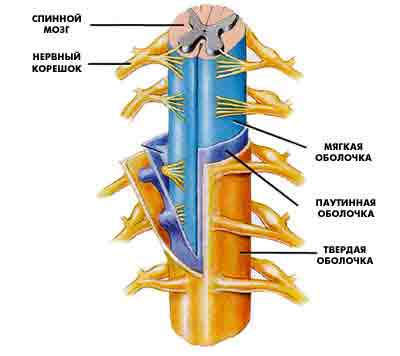
Одним из методов общего обезболивания является введение наркотических анальгетиков (морфин или др.) в спинномозговой канал.
Показания
Местная анестезия в хирургии и терапии показана в таких случаях:
- Периферические блокады нервов при вмешательствах на руках и ногах, непродолжительных вмешательствах.
- Спинномозговое обезболивание при оперативных вмешательствах в области малого таза, тазовой кости и костях ног, сосудах ног.
- Обезболивание во время родов.
- Хирургические вмешательства на органах абдоминальной полости, грудной клетки.
- Продолжительное обезболивание у послеоперационных и онкологических больных.
- Хирургические вмешательства, проводимые амбулаторно.
- Ситуации, когда в анамнезе присутствует синдром постоперационной тошноты.
- Ситуации, когда пациент желает быть в сознании во время вмешательства.
Лучшие препараты
Эндотрахеальный наркоз – это известный вид обезболивания.
К современным ингаляционным анестетикам относятся:
- Севофлуран – обезболивающее средство нового поколения. Обладает приятным запахом. Вызывает быстрое отключение сознания вследствие того, что плохо растворяется в крови. Часто вызывает миорелаксацию. В некоторых условиях проявляет нефротоксичность. Стоимость около 10 500 руб. за 250 мл жидкости;
- Десфлуран – лекарственное средство, похожее на Изофлуран. Требует применения специальных испарителей. Плохо растворимо в крови, поэтому анестезия наступает быстро. Используется в бариатрической хирургии. Цена около 12 400 руб. за 240 мл;
- Изофлуран – средство похоже на Фторотан. Имеет резкий запах эфира. Не рекомендуется его использовать для оперирования больных с ИБС. Влияет на снижение метаболических потребностей головного мозга. Может использоваться для церебропротекции в нейрохирургии. Цена медикамента колеблется от 5600 до 6700 руб. за 250 мл;
- Фторотан (галотан) – известный препарат, в состав которого входит галоген. Оказывает узкое терапевтическое действие. Отлично подходит детям с обструкцией и сниженной минутной вентиляцией. Имеет приятный запах, не способствует раздражению дыхательных путей. Это очень токсичное средство. После операции может возникнуть дисфункция печени и другие её патологии. Примерная стоимость – около 400 руб. за 50 мл жидкости;
- Энфлуран (этран) – медикамент, который быстро вызывает общий наркоз. Способен угнетать работу ЦНС, повышать чувствительность миокарда к симпатомиметикам и расслаблять мускулатуру скелета. Выводится лёгкими. Часто применяется в акушерстве – во время кесарево сечения. Энфлуран можно использовать только при помощи аппарата для наркоза со специальным испарителем.
Подготовка и этапы процедуры
Несмотря на то, что некоторые стоматологические сайты говорят об отсутствии подготовительного этапа седации, это совершенно не так. Любому пациенту предстоит ряд предварительных процедур и выполнить все условия, чтобы операция прошла успешно:
- Комплексный анализ крови – биохимия, инфекции, гемоглобин.
- Проверка аллергических реакций на препараты.
- За 48 часов до приема – полный отказ от курения и алкоголя.
- За 12 часов – воздержаться от любых тонизирующих напитков.
- За 8 часов – полное голодание, чтобы желудок на момент введения в сон был пуст.
Последние три пункта особенно важны, поскольку именно от них зависит реакция организма на лекарства. Алкоголь и полный желудок наверняка спровоцируют рвотный рефлекс даже при поверхностном отключении сознания, не говоря уже о сильных методах.
Лечение зубов под седацией
Здесь алгоритм одинаковый, независимо от типа операции:
- Контрольный осмотр полости рта на предмет противопоказаний.
- Постепенное введение седативного и анестезирующего препарата.
- Выполнение всех процедур по лечению или удалению.
- Вывод пациента из медицинского сна.
Реабилитационного периода, как правило, нет, после выхода из врачебного кабинета можно возвращаться к повседневным делам. Исключения – серьезное хирургическое вмешательство, после которого за пациентом могут наблюдать до нескольких часов.
Имплантация под седацией
Такая методика рекомендуется в следующих ситуациях:
- Нужно установить более 2 титановых штифтов за один прием.
- Без синус-лифтинга не обойтись.
- Требуется классическая двухэтапная имплантация.
- Устанавливаются стержни нестандартной формы с сильным рассечением десны.
Наркоз в массовом сознании
Есть такая поговорка: «У медицины болельщиков больше, чем у спорта». Если развить тему, то больше всего в медицине «болельщиков» у анестезиологии. Самое печальное, что среди таких болельщиков часто встречаются и врачи. Не хочу никого обидеть, но очень часто слышу удивительные по безграмотности и невежеству высказывания о наркозе на этот счёт не только от обывателей, но и от хирургов, гинекологов, терапевтов и врачей других специальностей.
Ни один анестезиолог не берётся судить о хирургии или ЛОР болезнях, но практически любой неанестезиолог с удовольствием скажет Вам глубокомысленно что-то вроде «наркоз – всегда наркоз» или «наркоз — не конфетка». Хорошо хоть большинство не повторяет общепринятых глупостей о том, что «наркоз отнимает пять лет жизни у человека» или «действует на сердце».
Виды
Следует помнить, что анестетик – это лекарственный препарат, необходимый для обезболивания. В зависимости от химической структуры эти препараты подразделяются на быстро- и короткодействующие, сильные и слабые, наркотические и т. д. В основу классификации положен характер влияния на организм человека. Исходя из этого, обезболивающие средства делятся на анестетики местного действия и общего – наркоз. Каждая из этих групп имеет свои особенности. А также подразделяются анестетики между собой в зависимости от способа введения препарата.
Общий наркоз подразумевает системное обезболивание и введение человека в медикаментозный сон. Этот вид анестезии используется при массивных и длительных операциях. Способы введения препаратов при общем наркозе – парентеральный и ингаляционный.
Под местной анестезией подразумевается обезболивание участка тела, на котором будет проводиться лечебная манипуляция. Его используют при проведении несложных операций, стоматологическом лечении, а также при инвазивных обследованиях.