Редкие болезни людей, которые неизлечимы
Содержание:
- Синдром взрывающейся головы
- 8 Лихорадка Эбола
- Классификация и симптомы
- 8. Астма
- 7-е место. Малярия
- Люди с синей кожей
- Прогерия – ускоренное старение
- Болезнь Крейтцфельтда-Якоба: неизвестная, но смертельная
- Врача выбрали, что дальше?
- Летаргический энцефалит
- Основные причины смерти в группах стран с разными уровнями дохода
- Бешенство: вылечились всего несколько человек
- Излечим ли рак?
- Испанский грипп и развитие вирусологии
- Откуда берутся новые болезни
Синдром взрывающейся головы
Во время приступа больной слышит очень громкий звук (будто что-то невероятно громадное рухнуло на землю) и видит яркие вспышки перед глазами. На самом деле все это – галлюцинации, которые, однако, способны довести человека до ужаса.
Впервые расстройство было описано еще в 1876 году американским невропатологом Сайласом Уэром Митчеллом. Специалисты из Вирджинии, изучавшие болезнь, обнаружили, что в современном мире этим расстройством страдает около 13,5% людей. Как правило, приступ возникает в стрессовых ситуациях, на фоне сильного переутомления или тревоги. Но сказать, откуда берется синдром взрывающейся головы, исследователи пока не могут.
8 Лихорадка Эбола
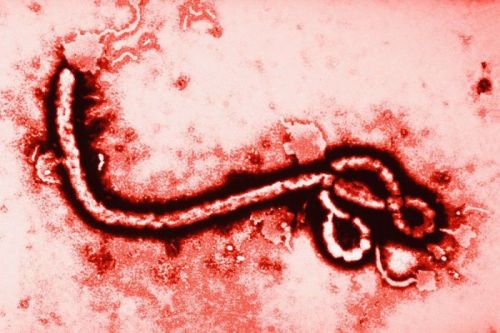
- Поражено людей: около 25 тысяч жителей планеты
- Основные локализации заболевания: Западная Африка
- Возбудитель заболевания: РНК-геномный вирус рода Filovirus семейства Filoviridae
- Возможное лечение: Вакцины против лихорадки Эбола на данный момент не существует.
Лихорадка Эбола — острая вирусная высококонтагиозная болезнь, вызываемая вирусом Эбо́ла. Редкое, но крайне опасное заболевание. Вспышки эпидемии зафиксированы в Центральной и Западной Африке, летальность составляла от 25 до 90 % (в среднем 50 %). Надежной вакцины от лихорадки Эбола на данный момент не существует, но страны уже всерьез занялись вакциной из-за вспышки болезни в 2015 году.
Классификация и симптомы
Перечень возможных симптомов зависит от причин, степени и обширности поражений головного или спинного мозга, или сочетанного поражения. Также на исход влияет время негативного воздействия — сколько времени ребенок подвергался действию факторов, которые отразились на деятельности и функциональности ЦНС
Важно оперативно определить период недуга — острый, ранний восстановительный, поздний восстановительный или период остаточных явлений
Все патологии центральной нервной системы имеют три степени тяжести:
Легкая.
Эта степень проявляется легким повышением или понижением тонуса мышц малыша, может наблюдаться сходящееся косоглазие.
- Средняя.При таких поражениях тонус мышц всегда снижен, рефлексы полностью или частично отсутствуют. Такое состояние сменяется гипертонусом, судорогами. Появляются характерные глазодвигательные нарушения.
- Тяжелая.Страдают не только двигательная функция и тонус мышц, но и внутренние органы. Если ЦНС выраженно угнетена, могут начинаться судороги разной интенсивности. Проблемы с сердечной и почечной деятельностью могут быть сильно выражены, как и развитие дыхательной недостаточности. Может быть парализован кишечник. Надпочечники не вырабатывают нужных гормонов в нужном количестве.
По этиологии причины, которая вызвала проблемы с деятельностью головного или спинного мозга, патологии делятся (впрочем, весьма условно) на:
- Гипоксические (ишемические, внутричерепные кровоизлияния, сочетанные).
- Травматические (родовые травмы черепа, родовые спинномозговые поражения, родовые патологии периферических нервов).
- Дисметаболические (ядерная желтуха, превышение в крови и тканях ребенка уровня кальция, магния, калия).
- Инфекционные (последствия перенесенных матерью инфекций, гидроцефалия, внутричерепная гипертензия).
Клинические проявления разных видов поражений тоже существенно отличаются друг от друга:
- Ишемические поражения.Наиболее «безобидным» заболеванием является церебральная ишемия 1 степени. При ней ребенок демонстрирует нарушения ЦНС только в первые 7 дней после рождения. Причина чаще всего кроется в гипоксии плода. У малыша в это время можно наблюдать относительно мягкие признаки возбуждения или угнетения ЦНС.
- Вторая степень этого заболевания ставится в том случае, если нарушения и даже судороги длятся больше недели после появления на свет.О третьей степени можно говорить в том случае, если у ребенка постоянно повышено внутричерепное давление, наблюдаются частые и сильные судороги, имеются другие вегетативные нарушения.
Гипоксические мозговые кровоизлияния.
Если в результате кислородного голодания у ребенка произошло кровоизлияние внутрь желудочков мозга, то при первой степени симптомов и признаков может не быть вообще. А вот уже вторая и третья степени такого кровоизлияния приводят к тяжелым поражениям мозга — судорожному синдрому, развитию шока. Ребенок может впасть в кому. Если кровь попала в субарахноидальную полость, то у ребенка будет диагностироваться перевозбуждение ЦНС. Высока вероятность развития водянки головного мозга в острой форме.
- Травматические поражения, родовые травмы.Если в процессе родов врачам пришлось использовать наложение щипцов на головку ребенка и что-то пошло не так, если произошла острая гипоксия, то чаще всего за этим следует кровоизлияние в мозг. При родовой травме у ребенка наблюдаются судороги в более или менее выраженной степени, зрачок с одной стороны (с той, куда произошло кровоизлияние) увеличивается в размере. Главный признак травматического повреждения центральной нервной системы — повышение давления внутри черепа ребенка. Может развиться острая гидроцефалия. Невролог свидетельствует, что при этом ЦНС чаще возбуждена, чем подавлена. Травмироваться может не только головной, но и спинной мозг. Это чаще всего проявляется растяжениями и надрывами, кровоизлиянием. У детей нарушается дыхание, наблюдается гипотония всех мышц, спинальный шок.
- Дисметаболические поражения.При таких патологиях в подавляющем большинстве случаев у ребенка повышено артериальное давление, наблюдаются судорожные приступы, сознание довольно выраженно угнетено. Установить причину позволяют анализы крови, которые показывают либо критический дефицит кальция, либо нехватку натрия, либо иной дисбаланс других веществ.
8. Астма
Бронхиальная астма является хроническим заболеванием дыхательных путей, при котором воспаленные дыхательные пути склонны сжиматься, вызывая эпизоды удушья, затрудненное дыхание, кашель и стеснение в груди, которые варьируются по тяжести от легкой до угрожающей жизни. Воспаленные дыхательные пути становятся сверхчувствительными к разнообразным стимулам, включая пылевые клещи, шерсть животных, пыльца, загрязнение воздуха, сигаретный дым, лекарства, погодные условия и физические упражнения. При этом стресс может усугубить симптомы.
Астматические эпизоды могут начаться внезапно или может потребоваться несколько дней, прежде чем они разовьются. Несмотря на то, что первый эпизод может проявиться в любом возрасте, половина случаев возникает у детей до 10 лет, при этом она чаще возникает у мальчиков, чем у девочек. Среди взрослых уровень заболеваемости у женщин и мужчин примерно одинаковая. Когда астма развивается в детстве, она чаще связанна с унаследованной восприимчивостью к аллергенам, таким как пыльца, пылевые клещи, шерсть животных, которые вызывают аллергическую реакцию. У взрослых, астма также может развиться в ответ на аллергены, но вирусные инфекции, аспирин и упражнения могут также вызвать болезнь. Также у взрослых с астмой часто наблюдаются полипы и синусит.
7-е место. Малярия
Продолжит ТОП самых опасных болезней малярия. Она занимает седьмое место в нашем рейтинге.
Основными переносчиками малярии являются комары особого рода – анофелесы. Их насчитывается больше 50 видов. Сам комар болезни не подвергается.
В человеческом организме, в частности в печени, возбудитель данного заболевания живёт и распространяется в течение 10 дней. Далее переходит в эритроциты, где также проживает и образует 2 формы: бесполую и половую. Если возбудитель прошёл данный цикл и в этот момент человека укусит комар из рода анофелесов, то малярийный микроорганизм половой формы попадает в желудок паразита, где снова происходит ряд превращений, после которых возбудитель накапливается в их слюнных железах. Вот в этот момент он может и будет заражать в течение 30-45 дней.
Симптомы очевидны. Появляются боли в печени, возникает анемия, а также разрушаются красные клетки крови. Озноб чередуется с сильным жаром – это основные симптомы малярии.
Люди с синей кожей
Цвет кожи у людей может существенно отличаться – от черной до снежно-белой. Но как бы вы отреагировали, увидев на улице человека с синей кожей, почти такой как у известного киношного Аватара? Если вы, как и многие, уверены, что такое невозможно, значит, вам не приходилось слышать о семействе Фугейт из американского Кентукки. В течение 162 лет представители разных поколений этой семьи рождались синекожими. И только сравнительно недавно ученые определили причину этого загадочного явления. Оказывается, они стали жертвами редкого заболевания крови – метгемоглобинемии. У людей с таким расстройством кровь менее насыщена кислородом, из-за чего через кожу она выглядит синей, а не красной.
Кстати, есть еще одно расстройство, которое может вызвать посинение кожи. Это аргирия. В этом случае синюшность объясняют употреблением биологически активной добавки коллоидного серебра.
Прогерия – ускоренное старение
Все мы боимся признаков старения: появления морщин, потери волос и зубов. Но иногда типичные симптомы старости появляются неестественно рано – еще в детском возрасте.
Дести с крайне редким расстройством, известным как прогерия, внешне начинают выглядеть как пожилые еще до исполнения 2 лет. При этом интеллектуальное развитие полностью соответствует их реальному возрасту. В результате глубоких задержек в развитии организма, которые начинаются между 9 и 24 месяцами, у ребенка становятся заметными признаки неправильного развития лица. Оно выглядит непропорционально, глаза выпуклые, челюсть недоразвитая. Уже примерно к двум годам жизни ребенок теряет волосы, брови и ресницы. Дальше в организме стремительно уменьшается количество подкожного жира и теряется эластичность кровеносных сосудов. Причиной смерти таких больных в 90% случаев является инфаркт или инсульт. Расстройство быстро прогрессирует и у детей появляются болезни, которыми обычно страдают люди в старческом возрасте, включая артрит и сердечно-сосудистые проблемы. Как правило, люди с прогерией редко доживают до 13 лет.
Болезнь Крейтцфельтда-Якоба: неизвестная, но смертельная
guinnessbookrecords.ru |
Болезни Крейтцфелвдта-Якоба
Столь сложное название ничего не скажет обычному обывателю, однако многим инфекция знакома, как человеческий вариант коровьего бешенства. Это заболевание известно сравнительно недавно, и подхватить его можно, к примеру, при поедании говядины, зараженной губкообразной энцефалопатией крупного рогатого скота. С 1996-го года по март 2011-го в Великобритании было зафиксировано 225 случаев заболевания. Отмечались случаи заражения и во Франции. Но заполучить недуг Крейтцфельдта Якоба можно не только поедая зараженное мясо. Инфицирование также происходит при трансплантации зараженных органов и тканей, при использовании нейрохирургического инструмента без должной обработки или введении препаратов крови или натуральных гормонов. Исследования показали, что если зараженный белок попал в организм, то болезни не избежать. Самое страшное, что она способна дремать годами и проявиться как через 18 месяцев, так и через 12 лет. А затем у пациента начинают нарастать расстройства личности — он становится неаккуратным, сварливым, впадает в депрессию, страдает память, иногда — зрение, вплоть до слепоты. За 8−24 месяца развивается слабоумие, и человек погибает от нарушений мозговой деятельности. Заболевание очень редкое, но абсолютно неизлечимое. Смерть наступает через 7−9 месяцев после первых признаков болезни.
Врача выбрали, что дальше?
Построить маршрут к гинекологу нужно сразу, как только девушке исполнилось 17 лет. Своевременный осмотр и диагностика в этом возрасте позволят не пропустить заболевания воспалительного характера, доброкачественные и злокачественные новообразования на шейке матки, в придатках, яичниках (они прекрасно просматриваются на ультразвуковом исследовании как у девушек, так и у женщин). «Обследование можно провести через переднюю брюшную стенку, если сохранена девственная плева, или через прямую кишку и увидеть то, что недоступно при пальпации, — сообщает Дарья Долецкая. — Если девушка не ведет половую жизнь, осмотр также показан, он не будет травматичным, единственное, врач не сможет осмотреть шейку матки до начала половой жизни. Во время профилактического осмотра гинеколог обязательно диагностирует молочные железы, проводит пальпацию». Если врач выявляет патологию, к решению проблемы присоединяется маммолог.
Летаргический энцефалит
Эпидемии летаргического энцефалита прокатились по Европе и Северной Америке с 1919 по 1926 годы. С тех пор болезнь не встречалась. Ученым так и не удалось выявить ее возбудителя.
Болезнь проявлялась тяжелой лихорадкой, двоением в глазах, головной болью, летаргией (вялостью, сильной усталостью), кататонией (обездвиженностью), бодрствованием ночью и сном в дневное время. В тяжелых случаях пациенты впадали в кому и умирали. У 60% выживших развивался паркинсонизм.
Ученые высказывали предположение, что причиной болезни мог стать вирус «испанского гриппа» – особого штамма, вызвавшего тяжелую пандемию, которая по времени совпала со вспышками энцефалита.
Основные причины смерти в группах стран с разными уровнями дохода
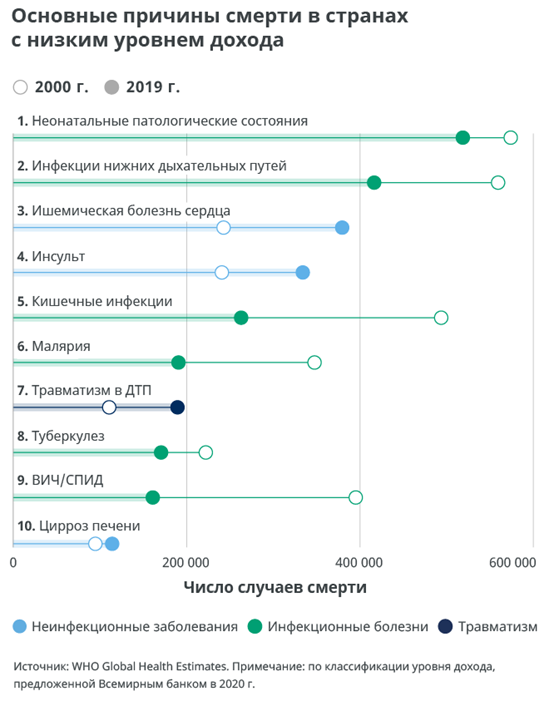
У жителей стран с низким уровнем дохода среди причин смертности инфекционные заболевания существенно преобладают над неинфекционными. Несмотря на общемировое сокращение смертности от инфекционных заболеваний, в странах с низким уровнем дохода на них приходится шесть из 10 смертей.
Малярия, туберкулез и ВИЧ/СПИД остаются в этих странах в десятке основных причин смертности. Вместе с тем смертность от этих трех заболеваний демонстрирует значительное снижение. Наибольшее снижение смертности среди десяти основных причин в этих странах показал ВИЧ/СПИД: с 395 000 случаев в 2000 г. до 161 000 в 2019 г., то есть на 59%.
Более значимой причиной смертности в странах с низким уровнем дохода являются кишечные инфекции — они входят в пятерку основных причин. Однако эти инфекции демонстрируют в указанных странах второе по величине снижение смертности среди десяти основных причин — на 231 000 случаев.
Смертность от хронической обструктивной болезни легких в странах с низким уровнем дохода в сравнении со странами из других групп незначительна. В странах с низким уровнем дохода эта болезнь не входит в десять основных причин смертности, тогда как во всех прочих группах стран она входит в первую пятерку.
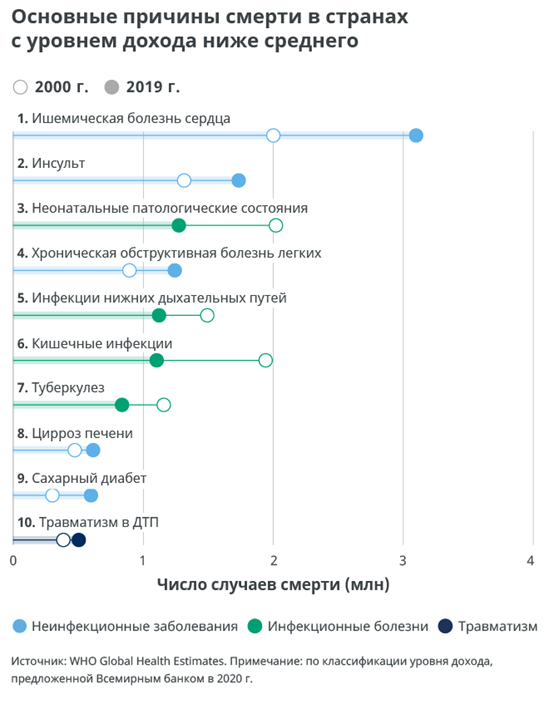
Страны с доходом ниже среднего показывают наиболее разнородный набор десяти основных причин смертности: пять неинфекционных заболеваний, четыре инфекционных и травматизм. В этой группе стран растет значимость диабета: он переместился с 15 места на девятое, количество смертей от этого заболевания с 2000 г. выросло почти в два раза.
В этой группе стран среди десяти основных причин смертности серьезную проблему по-прежнему представляют кишечные инфекции. Вместе с тем для данной категории болезней характерно самое значительное снижение абсолютного числа смертей, которое с 2000 по 2019 г. уменьшилось с 1,9 млн до 1,1 млн случаев. Наибольший прирост абсолютного числа смертей связан с ишемической болезнью сердца: с 2000 г. оно увеличилось более чем на миллион, достигнув 3,1 млн случаев. Среди десяти основных причин смертности, вошедших в предыдущий список 2000 г., в наибольшей степени снизился уровень смертности от ВИЧ/СПИДа, который переместился с 8-го на 15-е место.
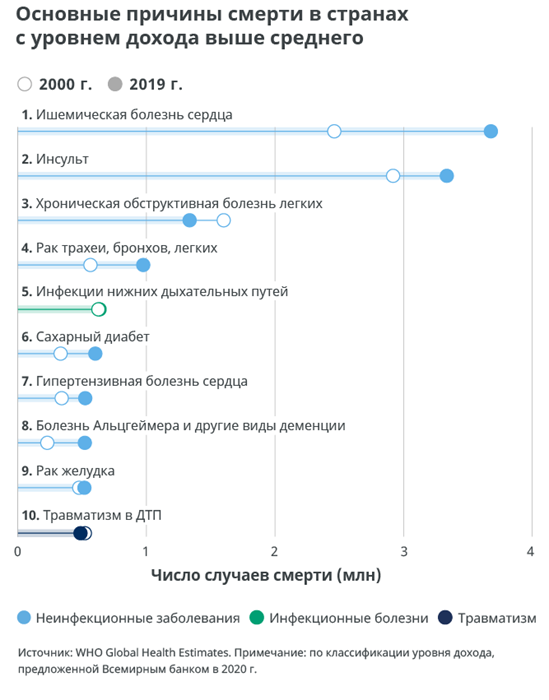
В странах с уровнем дохода выше среднего произошло заметное увеличение смертности от рака легких, которая возросла на 411 000 случаев; это более чем вдвое превышает прирост смертности во всех трех других группах стран вместе взятых. Кроме того, в странах с уровнем дохода выше среднего по сравнению с другими группами стран наблюдается высокий уровень смертности от рака желудка; это единственная группа стран, в которой это заболевание по-прежнему фигурирует среди десяти главных причин смертности.
Одно из наиболее заметных сокращений абсолютного числа случаев смерти наблюдается в связи с хронической обструктивной болезнью легких: смертность снизилась почти на 264 000 случаев и составила 1,3 млн случаев. При этом смертность от ишемической болезни сердца увеличилась более чем на 1,2 млн случаев, что составляет самый большой прирост абсолютного числа случаев смерти по этой причине среди всех групп стран.
В число десяти основных причин смерти в странах с уровнем дохода выше среднего входит лишь одно инфекционное заболевание (инфекции нижних дыхательных путей). Примечательно, что с 2000 г. смертность от самоубийств в этой категории стран снизилась на 31%, до 234 000 случаев в 2019 г.
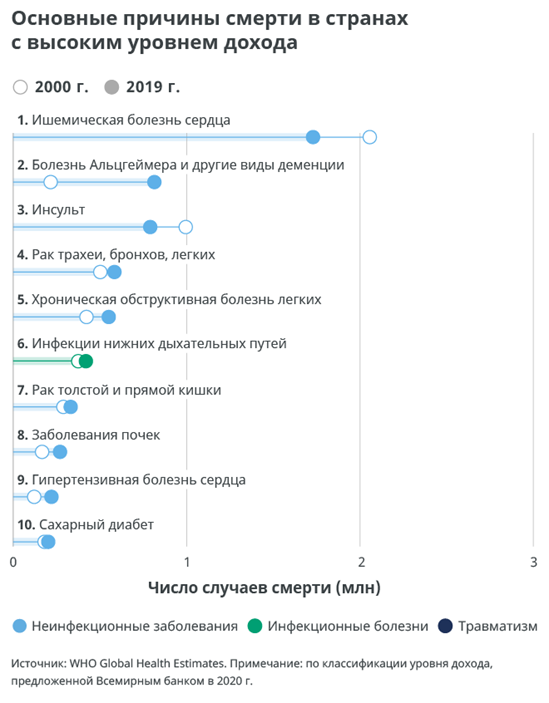
В странах с высоким уровнем дохода растет смертность от всех 10 основных заболеваний, за исключением двух. Ишемическая болезнь сердца и инсульт являются единственными причинами смертности среди десяти основных, в отношении которых общее число случаев смерти за 2000–2019 гг. снизилось соответственно на 16% (или 327 000 случаев) и на 21% (или 205 000 случаев). Единственной группой стран, в которой наблюдается сокращение числа случаев смерти от этих двух болезней, является группа стран с высоким уровнем дохода. Тем не менее, ишемическая болезнь сердца и инсульт остаются в числе первых трех главных причин смерти в странах этой группы: в 2019 г. они стали причиной смерти в общей сложности более 2,5 млн человек. Кроме того, растет смертность от гипертензивной болезни сердца. Следуя глобальной тенденции, в списке основных причин смертности эта болезнь поднялась с 18-й до 9-й строчки.
Выросла смертность от болезни Альцгеймера и других форм деменции, которые обошли инсульт и стали второй ведущей причиной смерти в странах с высоким уровнем дохода, унеся в 2019 г. жизни 814 000 человек. И, как и в странах с уровнем дохода выше среднего, в первую десятку причин смерти вошла лишь одна категория инфекционных заболеваний — инфекции нижних дыхательных путей.
Бешенство: вылечились всего несколько человек

animalreader.ru |
Бешенство
Серьезность этого заболевания часто недооценивают, хотя оно считается особо опасным. Бешенство разделяют на два типа: природный и городской. Первый передается от диких животных — летучих мышей, лисиц, волков, шакалов, ежей, енотов, грызунов
Животные с бешенством теряют осторожность и приходят к людям. Они не агрессивны, часто ведут себя как ручные
Так что не спешите умиляться зашедшим в город лисичкам, и ни в коем случае не пытайтесь с ними контактировать. Носителями второго типа бешенства являются домашние животные — собаки, кошки. Вас должно насторожить, если животное ест несъедобные предметы, например, землю, с трудом глотает, у него обильное слюноотделение или рвота.

Человек заражается от слюны больного животного, которая попадает в рану во время укуса. Даже если бешеное животное просто лизнуло человека, есть шанс заразиться через мелкие ранки на коже. К сожалению, люди часто просто обрабатывают рану и забывают о ней. Инкубационный период бешенства длится от 10 до 90 дней, в редких случаях — до 1 года, так что лучше не дожидаться проявлений болезни, а сразу после укуса бежать в травмпункт, где врач примет решение о вакцинации. Кстати, сейчас это уже не три десятка ежедневных уколов в живот, а 5−6 — в плечо. Как говорят врачи, бешенство излечимо почти на 100%, если после укуса вы прошли полный курс вакцинации. И на 100% смертельно, если уже появились первые симптомы болезни. Они возникают на месте укуса: рубец припухает, краснеет, появляются зуд и боли. Далее — температура, снижение аппетита, общее недомогание, тошнота, тревога, депрессия. Затем пациенты становятся агрессивными, могут бросаться на людей, рвать на себе одежду и биться головой о стену. Однажды один из таких приступов заканчивается параличом. Парализуются движения языка, глазных мышц, повышается температура до 40 градусов, давление падает, а сердце начинает сокращаться быстрее. Продолжительность этой стадии разная у всех больных, но заканчивается, как правило, смертью на фоне поражения сердечно-сосудистого и дыхательного центров. За всю историю известно лишь от 3 до 5 (по разным данным) случаев излечения бешенства после развития симптомов. Ежегодно от этой болезни в мире гибнет более 50 тысяч человек.
Излечим ли рак?
Принципиально рак — хроническое заболевание с периодами ремиссий и обострений — рецидивов. Причём периоды полного «затишья» без каких-либо проявлений могут протекать десятилетиями. Длительность ремиссии определяется биологическими особенностями раковой клетки и временем обнаружения новообразования с началом лечения. Вероятность излечения крохотной опухоли многократно выше, чем образования более 2–3 см, и процесс лечения тоже несоизмерим по своим вложениям.
Хирургически не удаляемые образования можно на долгий срок «придавить» облучением и лекарствами, правда рецидив в этом случае неизбежен, но прогрессирование процесса чередуется с месяцами стабилизации и так может продолжаться годами.
Испанский грипп и развитие вирусологии
«Испанка» 1918 – 1920 года охватила треть населения земного шара, то есть, порядка 550 миллионов человек. Смертность достигала 20%. Это была самая масштабная пандемия гриппа в истории человечества. Она началась в последние месяцы Первой мировой войны, быстро развернулась в условиях антисанитарии военных лагерей и лагерей беженцев, а затем широко распространилась по планете благодаря массовому перемещению войск и развитой транспортной сети. Пандемия «испанки» показала, насколько тесно смертность от гриппа связана с социально-экономическими условиями. Вирусологи усовершенствовали методы исследования, а в 2002 году воссоздали генную структуру вируса гриппа 1918 года. Возбудитель «свиного гриппа» 2009 года оказался его родственником.
Откуда берутся новые болезни
Еще не так давно человечество и знать не знало не только о СПИДе, птичьем и свином гриппах, Эболе, Зике, но и уже привычные для современных людей аллергия, ожирение, депрессия, онкология в ХХ веке были чем-то из ряда вон выходящим. Откуда берутся новые болезни? Этот вопрос интересует исследователей давно, и на сегодня рассматривается несколько версий.
По прогнозам ООН, к 2050 году население планеты достигнет примерно 10 миллиардов человек. Всем этим людям потребуется место для обитания и пища. А это значит что ускорятся процессы миграции, урбанизации и освоение новых, пока что не заселенных территорий.
С точки зрения вирусологов и исследователей, изучающих природу человеческих болезней, это весьма устрашающая тенденция, способствующая появлению новых и распространению уже известных возбудителей болезней по нехарактерным для себя локациям. К примеру, в результате «окультуривания» диких территорий из них уходят крупные хищники, а мелкие грызуны, такие как крысы и мыши, быстро размножаются и распространяют опасные для человека патогены.
Когда ученые говорят о новых болезнях, то, как правило, имеют в виду либо инфекции, начавшие поражать человека совсем недавно, либо заболевания, которые вышли за свои географические рамки и быстро распространяются, угрожая большому количеству людей.
Новые болезни могут быть вызваны следующими причинами:
- ранее неизвестными инфекционными агентами;
- уже известными агентами, которые распространились на новые, нехарактерные для себя территории, или начали поражать популяции, которые ранее были устойчивыми к возбудителям;
- агентами, чья роль в конкретных заболеваниях ранее не признавалась;
- повторным появлением инфекционных агентов, которые в прошлом вызывали болезни, но со временем частота заболеваний существенно снизилась, а теперь вновь возобновилась. Этот класс заболеваний известен как вновь возникающие инфекции.
Кроме того, существует вероятность возникновения болезней, вызванных патогенами, преднамеренно введенными в популяции людей, животных или растений. В таком случае говорят о биологическом оружии. Из известных на сегодня агентов, которые могут быть использованы в биотерроризме, самыми опасными считаются сибирская язва, оспа и туляремия.