Слизь, жидкость, водянистые выделения из заднего прохода
Содержание:
- Выделения из уретры: виды и причины
- Нужны ли пробиотики для восстановления работы ЖКТ
- Другие причины жирного стула
- Лечение
- Физиологические причины появления слизи
- Лекарства от дисбактериоза – тонкости приема
- 3.Симптомы и диагностика
- Лечение
- Алгоритмы дегидратации во время инфекции
- Причины и диагностика слизи в стуле
- 2.Причины
- Лечение
- Лечение слизи в стуле
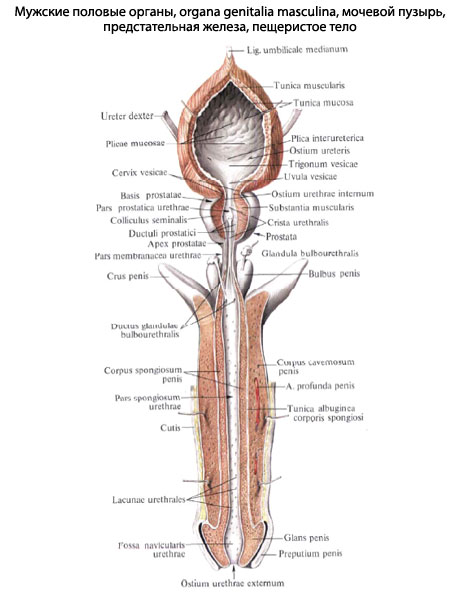
Выделения из уретры: виды и причины
Принято выделять физиологические и патологические выделения из уретры. Выделение первых является естественным процессом и не нуждается в лечении или врачебном наблюдении. Они представлены в нашей таблице ниже:
| Физиологические выделения из уретры | Что это такое, когда возникают? |
|---|---|
| Урина | Является продуктом жизнедеятельности человека в виде жидкости, который выделяется почками. В норме имеет желтоватый цвет, прозрачная, почти не пахнет и не содержит никаких включений и примесей, на 99% состоит из воды. |
| Прозрачные выделения из уретры у женщин | Желёзы уретры производят небольшое количество прозрачного секрета, который играет роль смазки и исключает проникновение патогенных микроорганизмов внутрь неё. |
| Смегма у мужчин | Смесь секрета сальных желез крайней плоти в виде белой густой смазки требует соблюдения личной гигиены и регулярного удаления обычной водой. При больших скоплениях приобретает зеленоватый оттенок и может привести к развитию воспалительных процессов. |
| Эякулят у мужчин | Жидкость, которая выделяется при семяизвержении. Имеет светло-серый цвет, отличается вязкостью и мутностью. |
| Секрет предстательной железы у мужчин | Жидкость, появляется вследствие деятельности желёз простаты и входит в состав спермы. Отличается характерным запахом, обеспечивает оплодотворяющую способность сперматозоидов. |
Патологические выделения нуждаются в своевременном лечении и отличаются от естественных:
- объёмом — слишком обильные или, напротив, скудные;
- внешним видом — мутные, белые, жёлто-зелёные;
- наличием примесей — гнойных включений, комков слизи, крови;
- запахом — гнилостный, кислый, рыбный;
- густотой — слишком густые или жидкие, липкие;
- систематичностью: постоянные или эпизодические.
Причины таких выделений из уретры представлены в таблице ниже:
| Виды | Причины | |
|---|---|---|
| Инфекционной этиологии | Специфические | Заболевания, которые передаются половым путём |
| Неспецифические | Микроорганизмы, вызывающие инфекционный уретрит | |
| Аллергические реакции | Длительное воздействие аллергена | |
| Неинфекционной этиологии | Сужения уретры | Травмы и запущенные заболевания |
| Нарушение целостности слизистой | Воздействия механической природ | |
| Раздражение | Воздействие химических веществ |
Характер патологических выделений нередко позволяет распознать причину, которая их вызвала:
| Характер выделений | Вследствие какого заболевания возникли |
|---|---|
| Белые выделения из уретры | Патологические выделения из уретры белого цвета могут возникать и у мужчин и у женщин. Они являются симптомом следующих заболеваний:
|
| Кровянистые выделения из уретры | Такие патологические выделения возникают при:
|
| Гнойные выделения из уретры | Отличаются резким запахом гнили, имеют зеленоватый или желтоватый оттенок и являются признаком венерических заболеваний. |
| Прозрачные и жёлтые выделения из уретры | Некоторые формы хронического уретрита сопровождаются выделением прозрачного секрета, который может стать желтоватым при обострении. Они, также, могут сигнализировать о наличии такого заболевания, как трихомониаз, которое сопровождается дискомфортом при опорожнении мочевого пузыря. |
Важно понимать, что характер выделений из мочеиспускательного канала напрямую зависит от целого ряда факторов:
- возбудитель;
- наличие других заболеваний;
- запущенность патологических процессов;
- выраженность воспаления.
Нужны ли пробиотики для восстановления работы ЖКТ
До настоящего времени было проведено много исследований, которые показывают, что COVID-19 негативно влияет на микробиоту человека, вызывая изменения микробного разнообразия. Прием противовирусных или антибактериальных лекарственных препаратов во время лечения коронавирусной инфекции также сказывается на микробиоте кишечника.
Елена Адаменко:
— На сегодняшний день нет однозначного ответа: необходимо принимать пробиотики во время болезни и в восстановительном периоде или нет. Например, Национальная комиссия здравоохранения и Национальное управление традиционной китайской медицины рекомендуют введение пробиотиков для пациентов с COVID-19 инфекцией. Эксперты объяснили свое решение тем фактом, что многие пациенты получают антибиотикотерапию, которая впоследствии может стать причиной повышенной восприимчивости к кишечным инфекциям.
Есть также ряд исследований, которые демонстрируют поддерживающую роль пробиотиков и нутрицевтиков в усилении иммунного ответа и профилактике вирусных инфекций в целом. В то же время результаты двух недавно опубликованных метанализов показали невысокую эффективность пробиотиков в снижении частоты и масштабов респираторных инфекций. Большинство экспертов предлагают воздержаться от применения обычных пробиотиков до тех пор, пока не будет глубоко изучен патогенез SARS-CoV-2, а также его влияние на микробиоту кишечника. Так что пока выводы и рекомендации очень противоречивые.
Вместе с тем сейчас проводятся три клинических испытания, которые посвящены изучению действия пробиотиков на пациентов с подтвержденной COVID-19 инфекцией. Одно из них – профилактическое исследование, в котором оценивается влияние лактобацилл на заболеваемость COVID-19 среди медработников, подвергшихся воздействию SARS-CoV-2. Другое – оценивает эффект пробиотиков у пациентов с COVID-19 инфекцией и острой диареей, а также их возможность в профилактике интенсивной терапии у пациентов с COVID-19 инфекцией. Третье – исследует адъювантное использование кислородно-озоновой терапии вместе с добавкой пробиотиков у пациентов с COVID-19.
Возможно, основываясь на результатах этих исследований, пробиотики будут предложены в качестве потенциальных средств для включения в диетическое лечение пациентов с коронавирусной инфекцией, а также в восстановительном периоде после болезни.
Другие причины жирного стула
Стеаторея может развиться от употребления продуктов с высоким содержанием жира, калия и клетчатки. Они могут включать в себя:
- орехи
- жирные сорта рыбы
- продукты с высоким содержанием транс — жиров
Некоторые заболевания могут негативно влиять на усвоение ЖКТ питательных веществ. Плохое усвоение жиров может вызвать стеаторею. Некоторые примеры состояний, которые могут вызвать стеаторею, включают:
- Целиакия: при употреблении глютена запускается иммунный ответ, при котором организм атакует свои собственные ткани в пищеварительном тракте и желудке. Поскольку эта реакция может повлиять на усвоение питательных веществ, она может вызвать стеаторею.
- Хронический панкреатит: поджелудочная железа — это орган, который помогает пищеварению. Иногда орган может воспалиться и перестать нормально работать. Эта дисфункция может сопровождаться плохим пищеварением и проблемами с поглощением жиров, вызывая стеаторею.
- Болезнь Крона: это хроническое заболевание вызывает воспаление кишечника, которое может повлиять на механизмы всасывания и привести к стеаторее.
Лечение
Диарея – не заболевание. Это всего лишь один из симптомов какого-то патологического процесса, происходящего в организме. Только врач может установить истинную причину диареи и подобрать необходимое лечение. Пациент должен понимать это и в случае длительного расстройства стула обязательно обращаться за медицинской помощью.
Для симптоматического лечения диареи врачи рекомендуют диету и лекарственную терапию1,3.
Диета
Диетотерапия при поносе направлена на торможение двигательной активности кишечника, нормализацию всасывания воды и электролитов1. Пища должна быть максимально щадящей по составу и свойствам. Рекомендуется исключить продукты, способные механически или химически раздражать ЖКТ, вызывать брожение и гниение: сырые овощи, изделия из цельнозерновой муки, грубые каши, молочные продукты, чернослив, курагу и сливы, пряности и приправы, копчености и маринады. Все блюда нужно готовить на пару, отваривать или тушить, измельчать и перетирать.
Крайне важно, чтобы пищевой рацион полностью покрывал потребности организма в основных питательных веществах, витаминах и микроэлементах. При этом количество белка повышают примерно на 30%, а углеводы и жиры остаются в рамках физиологической нормы3
Чтобы не перегружать ЖКТ, питание должно быть дробным – не менее 5-6 раз в день3.
При непереносимости отдельных компонентов пищи врач рекомендует элиминационную диету. Например, при лактазной недостаточности рекомендуют исключить из рациона молочные продукты и продукты, содержащие скрытую лактозу: хлеб, некоторые колбасы, приправы, полуфабрикаты и т. д3.
Лекарственная терапия
Вне зависимости от причины диареи, лечение может включать по назначению врача следующие лекарственные средства:
- Энтеросорбенты – препараты, действующие компоненты которых способны связывать в кишечнике воду, различные токсины и газы и тем самым способствовать нормализации стула3.
- Пробиотики и пребиотики, которые способствуют восстановлению здоровой кишечной микрофлоры.
- Ферментные препараты, компенсирующие нехватку собственных ферментов в организме и таким образом улучшающие процессы пищеварения.
- Противодиарейные препараты – лекарства, действие которых направлено на регуляцию механизмов, участвующих в развитии поноса.
В качестве противодиарейных средств врачи могут рекомендовать препараты лоперамида1,3, такие как ИМОДИУМ Экспресс6. Лоперамид способствует нормализации кишечной моторики и процессов всасывания воды и электролитов6. Благодаря этому каловые массы уплотняются, и стул становится более редким6.
ИМОДИУМ Экспресс разрешен к применению взрослым и детям старше 6 лет6. Препарат начинает действовать в течение часа7, тем самым помогая справляться с проблемой диареи.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература
- Парфенов А. И. Диарея. // Регулярные выпуски «РМЖ» №7 — 1998 — Cтр. 6.
- Самородская И. В. Рекомендации по выявлению причин хронической диареи у взрослых: Британское общество гастроэнтерологии, 2018 г. — URL: http://glavterapevt.ru
- И. Д. Лоранская. Диарея при заболеваниях органов пищеварения // Лечащий врач. – 2007. – №6.
- Е. Б. Грищенко. Синдром раздраженного кишечника в практике врача- терапевта. // Медицинский совет. — 2012. — №9. — Стр. 63-67.
- Д. П. Петров. Синдром раздраженного кишечника // Consilium Medicum. 2009; 8: 40-43.
- Инструкция по применению препарата ИМОДИУМ Экспресс.
- Исследование Амери и соавт. «Мультицентровое двойное-слепое исследование: сравнение эффективности применения лоперамида при острой диарее с двумя популярными противодиарейными агентами и плацебо», 1975 г.
Физиологические причины появления слизи
При голодании может быть повышенное образование слизи.
Если слизь имеет белый либо прозрачный цвет, это свидетельствует в пользу нормального состояния. Скорее всего, причиной появления такой слизи стали определенные непатогенные факторы, носящие физиологический характер.
Это может быть слизь из носа, которая проглатывается при сильном насморке. По сути, это обычные сопли, которые практически в неизменном виде выходят наружу.
На повышенное образование слизи влияют некоторые виды пищи: это арбуз, овсяная каша, тыква, банан, творог, семя льна. В наибольшей мере этому явлению подвержены дети. Но такое может встретиться и у взрослых при чрезмерном употреблении в пищу перечисленных продуктов:
- Сырая некачественная вода также провоцирует выработку лишней слизи.
- Слизь – один из видов реакции организма не резкую смену рациона.
- Голодание в течение долгого времени.
- Охлаждение органов малого таза, промежности способствует этому неприятному явлению. Нередко такое возникает после купание в бассейне или в водоемах с холодной водой.
- Процесс дефекации, проходящий после запоров, сопровождается обильными слизистыми выделениями.
- Еще один провоцирующий фактор – прием антибиотиков.
Нередко пищевая аллергия сопровождается слизистыми примесями в каловых массах. При нехватке лактазы развивается непереносимость лактозы, в этом случае белой слизи в кале не избежать при употреблении любых молокосодержащих продуктов. Ведь они становятся настоящими аллергенами. Еще один распространенный фактор – целиакия.
При этой патологии ворсинки тонкого кишечника не переносят продукты, где есть много клейковины, а также злаки. Мальабсорбция относится к этой же категории непатогенных причин появления слизи. При перечисленных выше состояниях слизь появляется чаще в жидком стуле.
Читайте: Стоит ли паниковать, если у ребенка понос со слизью?
Подробнее о том, от чего может появится белая слизь в кале смотрите в видеоролике:
Лекарства от дисбактериоза – тонкости приема
Диета помогает лишь поддерживать положительный результат, но вылечить ею дисбактериоз вряд ли получится. Современный подход к лечению включает в себя сочетание полезных пищевых и бытовых привычек с приемом лекарственных препаратов.
Программа лечения разрабатывается индивидуально для каждого пациента, но в любом случае врач сначала назначит «чистку» кишечника от условно-патогенной флоры. Для этого применяются различные препараты. Только на «чистый лист» можно начинать заселять кишечник полезной флорой. Причем сеять нужно будет именно те бактерии, которых в организме пациента не хватает.
Прогноз при своевременном лечении благоприятный, но сам процесс длительный и трудоемкий.
Кондрашина Элина Александровна
врач-гастроэнтеролог высшей категории, к.м.н.
3.Симптомы и диагностика
Клиническая картина, которая отличалась бы высокой спецификой и указывала бы на наличие именно камней в кишечнике, не описана. Симптоматика очень разнообразна и плохо поддается статистическому обобщению: в одних случаях ее вообще нет, в других тяжелые осложнения приводят больного в стационар уже на сравнительно ранней стадии конкрементогенеза. Широко варьируют также форма, размеры, количество, локализация камней; они могут застревать в изгибах и складках, инкапсулироваться, образовывать пристеночные «выступы» и т.д.
Иногда в течение десятилетий человек даже не догадывается о присутствии подобных образований, а к гастроэнтерологу или проктологу в конце концов обращается с жалобами на затруднения в дефекации, чувство распирания и неполного опорожнения – или же упорно занимается самолечением, годами принимая безрецептурные слабительные, «народные средства от шлаков» и пр., что только усугубляет ситуацию. В редких случаях камни становятся причиной приступообразных тянущих болей в нижней части живота или, травмируя стенки кишечника, вызывают анальные кровотечения, колиты и пр. Наконец, по мере роста, в случае неблагоприятного смещения и/или поворота калового камня просвет кишечника может оказаться наглухо заблокированным, и наступает обтурационная кишечная непроходимость, что создает прямые и однозначные показания к вмешательству по протоколу оказания неотложной помощи.
Диагностика каловых камней может быть достаточно сложной, поскольку имеющаяся симптоматика, как указано выше, в большинстве случаев неспецифична и заставляет искать, в первую очередь, опухоли, полипы и другие причины затрудненной дефекации, значительно более распространенные по сравнению с частотой встречаемости камней. Кроме того, пальпаторное и лабораторное исследование также может оказаться неинформативным и привести к ошибочным выводам. Как правило, окончательно определиться с диагнозом возможно лишь с применением ректороманоскопии, колоноскопии и обзорной рентгенографии (иногда, при определенном составе и достаточной эхогенности камней, установить или хотя бы заподозрить причину позволяет УЗ-исследование).
Лечение
После проведения диагностики врач назначает лечение, цель которого может быть разной. Прежде всего, если отмечено образование излишнего количества слизи в организме, снижение ее выработки. Первая мера, к которой должен будет прибегнуть пациент, – это строгая диета. Она не предполагает употребления грубой волокнистой пищи, которая раздражают стенки кишечника. Питание должно быть мягким и сбалансированным.
 Сбалансированное питание
Сбалансированное питание
Избавление от кашицеобразной слизи в каловых массах возможно при помощи разных методов. На современном этапе развития медицины практически никто не обходится без использования лекарственных средств. Для уменьшения количества жидкой слизи принято использовать:
- Арбидол или Интерферон как средства, обладающие противовирусным эффектом,
- Фуразолидон или Эрсефурил как средства, помогающие справиться с кишечными инфекциями,
- Пипезарин или Тинидазол как препараты, помогающие избавиться от паразитов, существующих в организме человека,
- Регидрон или Виферон как средства для борьбы с вирусной инфекцией, обезвоживанием при диарее,
- Амфотерицин В как лекарство, которое эффективно в борьбе с грибковым поражением организма,
- Линекс или Но-шпа как препараты, помогающие остановить развитие колита, дисбактериоза, воспаления в толстой кишке.
Далеко не все проблемы, о которых сигнализирует кашеобразная белая или желтая слизь в кале взрослого, можно решить посредством принятия таблеток. Так, при онкологическом заболевании необходимо пройти курс лучевой и химиотерапии. Если стул с желтой слизью стал следствием приема антибиотиков, то их использование в лечении следует прекратить.
Осторожно! Можно пробовать решить проблемы с выделением комочков слизи народными способами, однако если они имеют красно-коричневый оттенок, это свидетельствует о выделении крови. Кровотечение может быть признаком эрозии, язвы, рака
Чтобы болезнь не перешла в тяжелую форму, следует сразу обратиться к врачу.
Алгоритмы дегидратации во время инфекции
Елена Адаменко:
— Любая инфекция нарушает водно-электролитный баланс в организме и требует восполнения жидкости. При инфекционной диарее на фоне COVID-19 инфекции у всех пациентов всех возрастов необходимо поддерживать адекватный внутрисосудистый объем и корректировать жидкостные и электролитные нарушения. Так как обезвоживание повышает риск жизнеугрожающих осложнений и летального исхода, особенно у детей и пожилых.
Предотвратить развитие дегидратации до проявления клинических признаков можно с использованием различных приготовленных в домашних условиях жидкостей. В условиях стационара регидратационная терапия проводится в зависимости от степени обезвоживания оральными регидратационными солями или инфузионными растворами, вводимыми внутривенно. В домашних условиях также можно приготовить жидкость для питья, которая предотвратит обезвоживание.
Рецепт домашнего регидратационного раствора
Для приготовления потребуется:
- 1 литр чистой питьевой воды или кипяченой и охлажденной;
- 1 ч. л. (без верха) соли;
- 8 ч. л. сахара.
Объем такого выпиваемого раствора в домашних условиях может составлять до двух литров в сутки (чаще достаточно 1-1,5 л). Свежеприготовленный раствор ОРС следует принимать в течение периода, пока отмечается диарея.
Кроме того, необходимо обеспечить обильное питье другими жидкостями. Объем для взрослого человека не ограничен. Ребенок же должен выпивать дополнительно 100 мл жидкости после каждого жидкого стула.
Можно пить:
- Чистую питьевую воду;
- рисовый отвар с солью или без;
- йогуртовый напиток без добавок;
- овощной или куриный бульон;
- некрепкий чай без сахара;
- свежеприготовленный фруктовый сок без сахара.
Категорически не рекомендуется во время гастроинтестинальных проявлений инфекции употреблять:
- газированные напитки;
- коммерческие пакетированные фруктовые соки;
- чай с сахаром;
- кофе;
- лечебные чаи или инфузионные растворы, обладающие стимулирующим, мочегонным или слабительным действием.
Причины и диагностика слизи в стуле
Толстый кишечник и тонкий кишечник
Повышенное выделение слизи в толстом кишечнике могут вызвать запоры: организм стремится избавиться от токсинов, содержащихся в застоявшейся пище. Именно поэтому после нескольких “безтуалетных” дней вы можете увидеть эту субстанцию в стуле. Также, слизь может выделяться и просто из-за слишком твердых каловых масс.
Повышенное количество слизи также может быть признаком органического повреждения слизистой оболочки. Помимо всего прочего, открытые раны в кишечнике делают организм более доступным для проникновения патогенных микроорганизмов.
Причинами видимой слизи в стуле могут также выступать бактериальные инфекции. Как правило, самыми “популярными” из них являются Кампилобактер, Сальмонелла, Шигеллы и Иерсинии. Эти бактерии часто являются причиной пищевого отравления. Типичные симптомы, проявляющиеся при бактериальной инфекции, включают в себя:
- Диарею.
- Спазмы.
- Рвоту.
- Тошноту.
- Лихорадку.
Анальная трещина – еще одна причина повышенного выделения слизи в толстом кишечнике. Как правило, анальная трещина – это результат постоянной диареи, твердых каловых масс и других отклонений от нормального функционирования органов ЖКТ.
Также, причиной видимой слизи в стуле может быть синдром раздраженного кишечника.
Помимо всего вышеперечисленного, провоцировать чрезмерное выделение слизи в кишечнике могут продукты питания. В особенности это касается той пищи, на которую у вас аллергия. Например, на орехи, лактозу или глютен. Помимо слизи, такого рода продукты могут вызывать:
- Вздутие в области живота.
- Диарею.
- Сыпь.
- Запор
Врач поможет определить, являются ли эти симптомы признаками пищевой аллергии или непереносимости отдельных продуктов питания. Вы должны обратиться к доктору, если заметное увеличение слизи в кишечнике происходит после приема какой-то определенной пищи. Дневник питания вам в помощь.
После того, как пациент обнаружил изменения в кале и назначил встречу с врачом, доктор может попросить привезти образец стула для изучения его на предмет наличия паразитов, бактерий и других патогенов.
Согласно Центрам по контролю и профилактике заболеваний США, от 30% до 70% тех, кто выезжает за пределы США, по факту прибытия обратно обнаруживают у себя какое-либо пищевое отравление.
К причинам, по которым врач может назначить анализ кала, относятся:
- Слабая иммунная система пациента.
- Его слишком молодой или, напротив, слишком большой возраст.
- Нескончаемая диарея и, как следствие, обезвоживание.
Если анализ покажет наличие Кампилобактер, Сальмонеллы, Шигеллы или Иерсинии, пациенту могут быть назначены антибиотики. Однако, это не всегда целесообразно и допустимо, как, например, в случае с язвенным колитом или болезнью Крона. При этих заболеваниях антибиотики могут вызвать обострение, “убив” и так не очень хорошо себя чувствующую микрофлору.
В случае, если анализ не выявит вышеобозначенные инфекции, вероятно имеет место быть менее распространенный тип бактерий, такой как Аэромонады, Плезиомонады или Иерсиния энтероколитика. Имеет смысл провести уже более тщательный анализ с оглядкой на полученные ранее результаты.
Если и после этого никакие патогенные бактерии обнаружены не будут, врач может вас попросить предоставить еще один образец стула: в редких случаях причиной повышенного количества слизи в стуле могут выступать несколько разных инфекций.
Однако, анализ кала может и вовсе не понадобиться. После первоначального физического осмотра врач может запросить образцы крови пациента. Анализ крови может значительно облегчить постановку диагноза.
Если в ходе исследований ничего выявить не удастся, может потребоваться проведение эндоскопических исследований, таких как гастроскопия, ректороманоскопия или колоноскопия.
2.Причины
Прямой и непосредственной причиной образования каловых камней считаются те или иные нарушения гидробаланса в толстокишечной среде. Имеется в виду повышенная всасываемость воды стенками, склонность к запорам, гипотония или атония кишечника (слабая перистальтика неизбежно приводит к застойным явлениям и резко затрудняет пассаж кишечного содержимого). Факторами риска могут выступать определенные врожденные анатомические аномалии в строении кишечника (мегаколон, «лишние петли», болезнь Гиршпрунга и пр.), паркинсонический синдром и болезнь Паркинсона, а также сидячий образ жизни, общая гиподинамия, диетологические перекосы в сторону жирной пищи, отсутствие навыка и сформированной потребности к регулярному опорожнению кишечника (последний фактор практически гарантирует стойкую тенденцию к запорам, начиная с определенного возраста).
Каловые камни представляют собой плотные обезвоженные (слежавшиеся порой действительно до каменной твердости) сгустки кала, которые, судя по данным микроскопических исследований на срезах, могут формироваться вокруг частичек непереваренной пищи, плодово-ягодных косточек, кусочков орехов, случайно проглоченных мелких инородных объектов.
Описаны случаи, когда такими центральными «ядрами» становились таблетки, принятые, по-видимому, с нарушением инструкции и потому не растворившиеся должным образом. Есть данные о том, что образованию каловых масс способствует регулярный прием пероральных антацидных «обволакивающих» гелей в больших дозах, поскольку такие препараты содержат нерастворимые компоненты. При наличии хронических воспалений с многолетним течением, фиброзом и сформированными свищевыми сообщениями камни в толстый кишечник могут попадать даже из мочевых и желчевыводящих путей, хотя настолько запущенная картина встречается достаточно редко.
Лечение
В большинстве случаев симптомы исчезают через 24-72 часа, но иногда они могут длиться до 90 часов. Маловероятно, что человеку с кериореей потребуется лечение или госпитализация. Человек, страдающий кериореей, может предпринять следующие шаги для выздоровления:
- Отдых: необходимо оставаться дома. Если нужно выйти, то необходимо знать, что испражнения могут быть неожиданными и срочными.
- Употребление большого количества жидкости: существует риск того, что у человека с кериореей может развиться обезвоживание. Необходимо пить больше жидкости, и избегать алкоголя и кофеина.
- Употребление небольших порций пищи: существует мало исследований, изучающих, какие продукты человек должен есть при кериорее. Однако, основываясь на стандартных рекомендациях, следует избегать тяжелой пищи и потреблять небольшие порции пресной пищи.
Лечение слизи в стуле
Для ликвидации патогенных бактерии, обнаруженных в стуле, назначаются антибиотики. В особых случаях вместо них могут быть назначены бактериофаги – вирусы, избирательно поражающие бактериальные клетки.
В некоторых случаях может быть назначено длительное применение лекарств. К таковым моментам относятся язвенный колит, болезнь Крона и некоторые другие заболевания, связанные с кишечником. В особо тяжелых случаях, угрожающих жизни пациента, врачи могут рекомендовать хирургическое вмешательство.
Наладить перистальтику и избавиться от слизи также помогут пробиотики и пребиотики, с учетом нормальной их переносимости.
Перед тем, как принимать какие бы то ни было лекарства, вам следует поговорить с врачом или, на крайний случай, с фармацевтом. Ведение журнала приема медикаментов может помочь и пациентам, и курирующим их врачам отслеживать эффективность назначенной терапии и, в случае необходимости, корректировать ее.
Помимо всего прочего, больному необходимо будет изменить рацион питания, дабы исключить возможность пищевой аллергии как возможной причины слизи в стуле.
Поделиться