Склеродермия
Содержание:
- Симптомы
- 2.Чем опасен васкулит?
- Причины
- Прогноз
- Лечение Склеродермии у детей:
- К каким докторам следует обращаться если у Вас Склеродермия:
- 3.Симптомы и диагностика
- Диагностика
- Диагностика склеродермии
- Поражение кожи при системной склеродермии
- Склероатрофический лихен – болезнь белых пятен
- Причины системной склеродермии
- Лечение других заболеваний на букву — с
- Лечение системной склеродермии
- Осложнения
- Стадии и виды склеродермии
- 3.Диагностика и лечение болезни
- К каким докторам обращаться, если у Вас системная склеродермия
- Симптомы
- Рекомендации при склеродермии
- Что нужно пройти при подозрении на склеродермию
Симптомы
Симптомы склеродермии могут быть вариабельны у различных пациентов. Наиболее часто встречаются такие проявления как уплотнение и утолщение кожи на пальцах рук ног и лица. Кожа может утолщаться в течение первых двух-трех лет заболевания. После этого утолщение, как правило, уменьшается. Основные симптомы склеродермии включают:
- Набухание, тугоподвижность, или боль в пальцах ног или рук, или лице.
- Покалывание, онемение, или отечность кожи.
- Изменение цвета кожи.
- Чувствительность к холоду и неустойчивое и преходящее побледнение пальцев (синдром Рейно), сопровождающееся болью в пальцах.
- Красные пятна на пальцах, ладонях, лице, губах, или языке, от стойко расширенных капилляров (телеангиэктазии).
- Язвы или раны на кончиках пальцев или локтях.
- Потеря способности кожи вытягиваться.
- Зуд.
- Боли в суставах
- Усталость.
- Скручивание пальцев (склеродактилия).
- Наличие кальцинатов под кожей
- Нарушения со стороны пищеварительной системы такие, как изжога, нарушение глотания, длительная задержка пищи в пищеварительном тракте, из-за сниженной активности гладкой мускулатуры кишечника.
- Потеря двигательных функций руки из-за стягивания кожи на руке и пальцах.
- Одышка, связанная с повреждением легких и сердца.
2.Чем опасен васкулит?
Опасность васкулита заключается в возможности развития серьезных осложнений. В особо тяжелых случаях, когда часть кровеносного сосуда вытягивается и расширяется, увеличивается вероятность образования аневризмы – выпяченного участка стенок. Опасность этого патологического процесса заключается в разрыве аневризмы, который может вызвать множество необратимых последствий: от нарушений кровообращения до летального исхода.
В случае противоположного поведения сосудов при васкулите, когда воспаление способствует их сужению, есть вероятность прекращения кровоснабжения отдельных органов и тканей. Если альтернативные кровеносные сосуды не смогут обеспечить поступление к ним крови в необходимом количестве, то может произойти омертвение пораженных тканей или органов.
Причины
Главной особенностью склеродермии – является чрезмерная выработка коллагена. Коллаген — один из строительных материалов, из которого состоит кожа. При избытке коллагена происходит утолщение тканей и потеря эластичности.
Первопричина склеродермии остается пока неясной. По неизвестной причине иммунная система настраивается против тканей организма и результатом является избыточная продукция коллагена. В настоящее время, проводятся исследования на выявление взаимосвязи между иммунной системой, сосудистой системой и ростом соединительной ткани. Исследования на близнецах показали отсутствие генетического фактора. И хотя причина склеродермии не установлена, но механизм заболевания связан с аутоиммунными процессами, при которых происходит поражение, как кожи, так и других органов. Аутоиммунный процесс запускает избыточное производство коллагена, что приводит к уплотнению и утолщению кожи. Кроме того, изменения в соединительной ткани приводят к давлению на сосуды как крупных артерий, так и мелких.
Прогноз
Прогноз при нелеченом остром и подостром Д. плохой. Под влиянием своевременной терапии кортикостероидами эти формы приобретают более доброкачественное, хрон, течение, а у части больных наступают многолетние полные ремиссии с восстановлением трудоспособности. Прогноз для жизни при хрон. Д. более благоприятный, прогноз относительно трудоспособности плохой.
При вторичном Д. прогноз зависит от течения основного заболевания.
Профилактика при Дерматомиозите — практически предупреждение обострения и прогрессирования процесса. Она предусматривает возможно раннюю диагностику заболевания, своевременное и активное лечение в стационаре, а затем диспансерное наблюдение за больными, адекватную поддерживающую терапию, перевод на инвалидность или трудоустройство с ограничением физ. нагрузки и исключением аллергизирующих факторов.
Лечение Склеродермии у детей:
Основная терапия заключается в местном применении средств для улучшения микроциркуляции. Врачи могут приписать ребенку димексид, гепариновую мазь или демиксид + гепарин. При наличии синдрома Рейно врачи могут назначить больному антиагреганты — аспирин в дозах 10-15 мг/кг массы тела в сутки, курантил, препараты с содержанием никотиновой кислоты, нифедипин.
Если изменения кожи при склеродермии у детей прогрессируют, врачи назначают глюкокортикоиды в умеренной дозировке – из расчета 0,5 мг на 1 кг массы тела в сутки. Могут быть назначен D-пеницилламин, в аналогичной дозировке, как при ЮХА. Лечение системной склеродермии не обходится без использования ГКС из расчета 0,5-1 мг /кг массы тела в сутки, D-пеницилламина. В последние годы всё с большим успехом начинают применять метотрексат.
К каким докторам следует обращаться если у Вас Склеродермия:
- Дерматолог
- Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Склеродермии, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
3.Симптомы и диагностика
Заболевание протекает в три основные фазы (стадии). Первая, продромальная фаза может длиться несколько лет и характеризуется клиникой аллергического ринита, поллиноза (сенной лихорадки) и бронхиальной астмы (гиперреактивности бронхов).
Диагностически значимая атипичность такого состояния заключается в том, что оно развивается обычно у взрослых лиц без известных случаев аллергии в семейном анамнезе. Астма (как новое заболевание или обострение уже имеющейся тенденции к бронхиальной обструкции) встречается более чем у 90% больных и, в среднем, развивается за 3-9 лет до появления прочих симптомов. На этом этапе отмечается насморк, затруднения носового дыхания, синуситы, образование полипов носа, требующих хирургического удаления (иногда неоднократного).
На втором этапе отмечается аномально высокий уровень одной из разновидностей белых кровяных телец, – эозинофилов, – в крови и тканях. В этой фазе симптоматика зависит от того, какие конкретно органы поражены в наибольшей степени. Чаще всего это легкие и желудочно-кишечный тракт. Как правило, наблюдается утрата массы тела, ночная потливость, абдоминальные боли, желудочные и кишечные кровотечения, лихорадка. Такие симптомы могут сохраняться в течение месяцев или лет, спонтанно редуцироваться и затем рецидивировать, иногда уже на фоне клинической картины третьей фазы.
Третья и последняя фаза характеризуется системным васкулитом – воспалением кровеносных сосудов, что приводит к нарушениям кровоснабжения различных органов и тканей. Прочие симптомы приобретают более распространенный и выраженный характер, сочетаясь с симптоматикой собственно васкулита. Образуются гранулематозные узелки с некротическим ядром, – в легких, структурах миокарда, на коже, в кишечнике и пр. Нередко на этой стадии отмечаются инфаркты кишечника, обусловленные поражением абдоминальных артерий, перитониты, изъязвления различных участков ЖКТ, а также серьезная сердечная недостаточность, которая оказывается непосредственной причиной смерти около половины больных синдромом Чарга-Страусса. Относительно реже встречаются осложнения со стороны почек.
Диагноз устанавливается в случае, если присутствует не менее четырех из следующих шести критериальных признаков:
- бронхиальная астма;
- эозинофилия;
- моно- или полинейропатия;
- узелковые инфильтраты в легких;
- патология придаточных пазух носа;
- гистологические свидетельства экстраваскулярной (внесосудистой) тканевой эозинофилии.
Следует отметить, что эозинофильный гранулематозный ангиит при неблагоприятном течении представляет реальную угрозу жизни. Так, Французской Группой по исследованию васкулитов выявлены пять факторов, наличием или отсутствием которых определяется уровень летальности:
- почечная недостаточность;
- протеинурия;
- желудочно-кишечные геморрагии, инфаркт или панкреатит;
- поражение центральной нервной системы;
- кардиомиопатия.
Согласно этим данным, при отсутствии всех перечисленных факторов смертность в течение пяти лет составляет 11,9%; при наличии одного любого фактора этот показатель возрастает до 26%, и в присутствии любых двух и более факторов достигает 46%.
Диагностика
Склеродермию нередко трудно диагностировать, так как она может быть похожей на многие другие заболевания. Изменения толщины кожи, наличие определенных антител в крови, или ранних изменениях в кровеносных сосудах, могут быть полезными в диагностировании болезни. При необходимости возможно взятие биопсии для анализа ткани, что также помогает поставить диагноз.
Одним из полезных тестов является ногтевой капиллярный анализ. Он основан на раннем проявлении склеродермии и проявляется исчезновением капилляров в коже рук и ног. Для этого анализа используется микроскоп или лупа и просматривается кожа в области ногтя. Для точного диагноза необходимо сопоставить как лабораторные методы исследования, так и клинические данные, и историю заболевания.
Диагностика склеродермии
Первая стадия бляшечной формы болезни затруднительна для диагностики. Также трудно поставить точный диагноз при диффузной склеродермии, так как симптомы заболевания в начальной стадии очень напоминают болезнь Рейно. Только пристальное наблюдение за больным позволяет доктору поставить правильный диагноз.
Точных диагностических признаков у болезни нет. Поэтому если имеются некие предпосылки считать, что отек пораженных тканей вызван склеродермией, необходимо исключить все патологии, чтобы поставить правильный диагноз.
Основными признаками склеродермии являются склеродермическое поражение кожи, суставно-мышечный синдром, положительный синдром Рейно, фиброзные и склеротические изменения внутренних органов. Также дополнительными критериями, являются гиперпигментация кожи, телеангиоэктазия, быстрое оседание эритроцитов в крови и резкая потеря веса. В первую очередь доктор проводит биохимический анализ крови, и если в ней выявляется гипергаммаглобулинемия, есть наличие антител к ДНК и АНФ и имеется положительная реакция на ревматоидный фактор, то значит болезнь в организме прогрессирует.
Поражение кожи при системной склеродермии
Одними из ведущих признаков являются поражение кожи при системной склеродермии, проходящие стадии плотного отека, уплотнения и разрушения. Наиболее частые локализации — это лицо, кисти. Плотный болезненный отек возникает первоначально в области кистей, пальцы приобретают сосискообразный вид. Затем кожа уплотняется, появляется характерная маскообразность лица (отсутствие мимики на лице), складки и морщины разглаживаются, лицо становится «застывшим». При системной склеродермии кожи её окраска становится пятнами (чередование участков темного и светлого оттенков), проявляется сосудистый рисунок, появляется «сосудистая паутинка» на лице, груди, губах.
В следующую стадию кожа приобретает неестественный блеск, натягивается, нос заостряется («птичий клюв»), вокруг рта появляются складки, затрудняется полное открывание рта. На кистях рук наблюдается ограничение разгибания пальцев, укорочение ногтевых фаланг, деформация ногтей, изъязвление кожи.
При переходе разрушительного процесса на кожу груди возникает ощущение «корсета». В редких случаях имеется тотальное поражение кожи туловища и конечностей, при этом возникает потеря массы тела, истощение и мумификация («живые мощи»). Возможно сочетание системной склеродермии с болезнью Шегрена, при этом отмечается поражение слизистых оболочек рта, носа, глаз. В зависимости от расположения разрушительного процесса на коже различают ограниченную форму — поражение кистей и лица, и распространенную форму — поражение рук, ног, лица, туловища.
Посмотрите, как выглядит системная склеродермия на фото, где показаны признаки внешнего повреждения кожи:
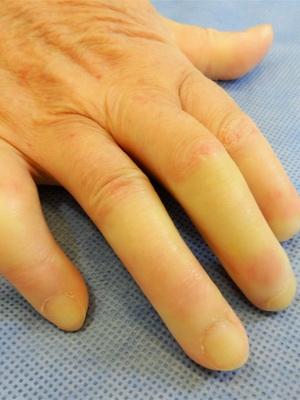

Склероатрофический лихен – болезнь белых пятен
Чаще встречается у женщин после 50 лет, в основном на фоне гормональных расстройств, а также у детей от одного года до 13 лет (70% случаев до 7 лет).
Пятнистый поверхностный вариант очаговой склеродермии характеризуется формированием мелких пятен размером от 0,5 до 1 см, снежно-белого, перламутрового цвета, с тонкой, блестящей, прозрачной кожей, окруженной узким эритематозным венчиком, напоминающим сиреневое кольцо при бляшечной склеродермии.
Излюбленная локализация этой формы склеродермии – кожа шеи, груди, плечах, половых органах, реже на спине и животе.
В области пятен волосы отсутствуют, рисунок кожи сглажен. Пятна часто группируются, образуя обширные очаги поражения диаметром до 10 см и более. Субъективно могут беспокоить чувство стягивания кожи, небольшой зуд.
Вторая по частоте локализация склероатрофического лихена в перивульварной или перианальной зоне в виде «восьмерке» или «песочных часов», крайняя плоть и головка полового члена.
У взрослых высыпания существуют длительно, после них остается атрофия.
При возникновении склероатрофического лихена у детей в области гениталий прогноз благоприятный. Симптомы заболевания исчезают в срок от одного года до десяти лет, в 60-70% случаев к пубертатному возрасту состояние пациентов существенно улучшается. В редких случаях заболевание персистирует до взрослого возраста. Длительно существующие образования могут быть чувствительными, особенно при ходьбе. Возможны некоторые осложнения связанные с нарушением мочеиспускания, ущемлением головки полового члена.
Причины системной склеродермии
Склеродермия считается приобретенным заболеванием, причины которого еще до конца не изучены. Однако ученым все же удалось обнаружить несколько факторов, которые могут спровоцировать заболевание. К этим факторам относятся следующие:
- Генетический фактор. Склеродермия по наследству не передается. Однако считается, что у людей, находящихся в родстве с больными, риск заболевания очень высокий. Считается, что заболевание может появиться из-за мутации генов. Такие мутации могут возникать под влиянием следующих факторов: ультрафиолетовое излучение, ионизирующая радиация, нитраты, пестициды, пищевые добавки, вирусы, антигены бактерий. При этом стоит помнить, что обычно изменение генома происходит у представителей второго поколения.
- Воспалительный фактор. Пусковым механизмом для запуска заболевания может послужить воспаление. Во время воспаления в организме происходит активизация выработки биологически активных веществ, которые воздействуют на ткани и становятся причиной серьезных изменений в сосудах и клетках. В итоге существенно увеличивается проницаемость сосудов, а также создаются условия для активизации клеток, синтезирующих соединительные волокна. Затем возникает воспалительная реакция, которая и запускает заболевание.
- Аутоиммунный процесс. Он является последствием серьезного нарушения иммунитета. Спровоцировать его возникновение могут генетические аномалии, а также различные патогенные агенты, схожие по строению с белками человека. Из-за аутоиммунной реакции в организме человека периферические ткани инфильтрируются лимфоцитами и макрофагами.
- Инфекционный фактор. Некоторые инфекционные агенты могут негативно воздействовать на иммунную систему и запускать аутоиммунные реакции, тем самым провоцируя появление системной склеродермии. Антитела могут оказывать негативное воздействие на организм: активизировать выработку фибробластов, запускать пролиферация мускулатуры сосудов, формировать новую оболочку сосудов.
- Факторы окружающей среды. В ходе длительных исследований было изучено и доказано наличие определенных географических зон, в которых риск заболевания особенно высокий. Детальное изучение этих зон показало, что в них существуют специфические факторы внешней среды, которые могут запустить процесс развития склеродермии. А именно, к этим факторам относят превышение следующих химических веществ: кремний, ртуть, винилхлорид, бензол, трихлорэтилен, парафин, эпоксидная смола.
- Медикаментозные препараты. Доказано, что многие медикаменты в определенных условиях провоцируют развитие заболевания. Локальные очаги поражения нередко бывают вызваны такими препаратами, как пентазоцин, фитоменадион, гепарин. Кроме того, опасность представляют и следующие медикаменты: блеомицин, пеницилламин, дилтиазем.
Лечение других заболеваний на букву — с
| Лечение сальмонеллеза |
| Лечение саркоидоза кожи |
| Лечение саркоидоза легкого |
| Лечение саркомы Капоши |
| Лечение саркомы матки |
| Лечение саркомы Юинга |
| Лечение сахарного диабета второго типа |
| Лечение сахарного диабета первого типа |
| Лечение себореи |
| Лечение сепсиса |
| Лечение сердечной недостаточности |
| Лечение сибирской язвы |
| Лечение синдрома Бадда-Киари |
| Лечение синдрома Гийена-Барре |
| Лечение синдрома Жильбера |
| Лечение синдрома Пархона |
| Лечение синдрома поликистозных яичников |
| Лечение синдрома пустого турецкого седла |
| Лечение синдрома раздраженного кишечника |
| Лечение синдрома Шегрена |
| Лечение синусита |
| Лечение системной красной волчанки |
| Лечение системный склероз |
| Лечение сифилиса |
| Лечение сколиоза |
| Лечение соматоформных расстройств |
| Лечение спинального инсульта |
| Лечение спондилеза и спондилоартроза |
| Лечение стеноза гортани |
| Лечение стеноза трахеи |
| Лечение стенозирующего лигаментита |
| Лечение столбняка |
| Лечение стоматита |
| Лечение стригущего лишая |
| Лечение субарахноидального кровоизлияния |
| Лечение субдуральной гематомы |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Лечение системной склеродермии
Для диагностики системной склеродермии назначают лабораторные анализы (общее и биохимическое исследование крови, определение уровня NT-proBNP и CXCL4, общий анализ мочи), радиологические методики обследования, электрокардиографию, ультразвуковое исследование, эндоскопию ЖКТ, гистологическое исследование.
Выбор тактики и методов лечения зависит от типа заболевания, а также степени поражения внутренних органов. Для лечения системной склеродермии назначают следующие медикаменты:
- ферментные препараты — снижают скорость формирования склеротических очагов, восстанавливают упругость кожи, снижают твердость покровов кожи;
- сосудорасширяющие препараты — устраняют спазм кровеносных сосудов, что в свою очередь хорошо воздействует на кровообращение во внутренних органах;
- подавляющие иммунитет препараты;
- противовоспалительные препараты — уменьшают воспаление и сопутствующие ему симптомы вроде боли, отека и поражения суставов.
Во время лечения больных важно соблюдать специальную диету. А именно, следует ограничить себя в твердой пище в случае проблем с пищеварительным трактом
Желательно, чтобы в рационе больного присутствовала пища, которая богата растительными волокнами, витаминами и минералами. Если у пациента наблюдается поражение почек, стоит существенно уменьшить количество потребления жидкости. Также пациентам стоит избегать чрезмерных доз витамина С.
Осложнения
Наиболее частым и грозным осложнением, к-рое стоит на первом месте среди причин смерти при остром Дерматомиозите, является тяжелая аспирационная пневмония (см.), развивающаяся в результате аспирации пищевых масс при нарушении глотания. Постоянная гиповентиляция легких (см. Легочная вентиляция) вследствие поражения межреберных мышц и диафрагмы создает предпосылки для развития бактериальных пневмоний. В отдельных случаях тяжелое поражение дыхательных мышц с резким ограничением экскурсии грудной клетки может вести к нарастающей дыхательной недостаточности (см.) и явлениям асфиксии (см.). У обездвиженных больных могут возникать трофические язвы (см.), пролежни (см.). Возможно развитие истощения. Сердечная и почечная недостаточность при Д. относительно редки.
Стадии и виды склеродермии
Этот вид склеродермии имеет 3 стадии:
В первой образуются круглые синюшно-красные бляшки. При этом кожа у пациента отечная, на вид тестоватой консистенции.
Вторая стадия начинает развиваться уже через пару недель. На данной стадии происходит отвердение. Кожа становится восковидной, очень плотно прилегает к тканям, рисунок на коже сглаживается, волосяной покров на пораженном участке полностью отсутствует, кожу в очаге заболевания невозможно собрать в единую складку.
На третьей стадии болезни кожа у больного истончается, становится пергаментной на вид. Это стадия атрофии.
Также в ограниченной склеродермии различают несколько подвидов. Линейная склеродермия — одна из них. Она обычно появляется на лице, непосредственно на коже лобовой части и волосистой части головы. Данный вид склеродермии внешне напоминает след удара сабли. В некоторых случаях линейную склеродермию пациент может наблюдать в грудной области, а также на нижних конечностях. Такое расположение очага болезни свидетельствует о нейротрофическом патогенезе болезни. Эта форма заболевания часто встречается у детей.
Склеродермия может выражаться также в виде мелких, округлых, достаточно гладких, резко очерченных, блестящих пятен. Пятна имеют фарфорово-белую расцветку и плотную консистенцию. Чаще всего белые пятна размещаются на шее, плечах, половых органах, верхней части груди, в полости рта. Эту форму склеродермии дифференцируют с плоским лишаем и лейкоплакией.
Поверхностная склеродермия — еще один подвид ограниченной формы заболевания, похожий на бляшки голубоватого или коричневого цвета. Центр бляшек немного запавший, в нем просвечиваются сосуды. Сильных беспокойств пациент при поверхностной склеродермии не ощущает. Обычно бляшки можно обнаружить на спине и коже нижних конечностей.
Системная склеродермия является тяжелым заболеванием, которое в большинстве случаев начинается в раннем или подростковом возрасте, чаще им заболевают девочки. В самом начале болезнь будет поражать кисти и лицо пациента, а затем заболевание переходит на кожу туловища и кожу конечностей. Очаги болезни постепенно увеличиваются в размерах и начинают твердеть. Пораженная кожа фиксируется к подлежащим тканям, заметно меняет свою окраску и становится желтоватой. Иногда может наблюдаться расширение сосудов. Кожа сильно напряжена, подвижность мимических мышц лица ограничена. Увеличиваются паховые и подмышечные лимфоузлы. Изначальными симптомами болезни являются бессонница, чувство онемения конечностей, сильное стягивание кожи. Затем появляются слабость, сильная головная боль, боль в суставах и мышцах, общее недомогание, а также повышается температура.
3.Диагностика и лечение болезни
Диагностика ревматоидного артрита
Для диагностики ревматоидного артрита используются несколько методов:
- Анализ симптомов артрита – симметричность болезненных суставов, жесткость суставов по утрам, боль и т.д. Образование под кожей ревматоидных узелков;
- Рентгеновское исследование;
- Анализы крови.
У большинства людей с ревматоидным артритом (но не у всех) в крови присутствуют особые антитела (ревматоидный фактор). Этот ревматоидный фактор может быть в крови и у тех людей, у которых нет артрита. Поэтому диагноз ревматоидный артрит нельзя ставить на основании одного этого анализа. Другие антитела, обнаруженные в крови, могут указывать на агрессивную форму ревматоидного артрита или, например, на аутоиммунное заболевание в целом.
При артрите может развиваться умеренная анемия, а значит, при анализе крови это тоже будет видно, как и воспаление.
Лечение ревматоидного артрита
Есть много способов лечения ревматоидного артрита. Оно может включать сочетание лекарств, режима отдыха и физических нагрузок, хирургические вмешательства для коррекции повреждения суставов. Конкретная схема лечения артрита зависит от возраста пациента, общего состояния здоровья, истории болезни и тяжести артрита.
Многие лекарства способны помочь при болях в суставах, отеке и воспалении. Какие-то из препаратов способны предотвратить или замедлить прогрессирование болезни. Врач может рекомендовать как противовоспалительные обезболивающие препараты типа аспирина или ибупрофена, так и обезболивающие мази (кремы), кортикостероиды или наркотические обезболивающие. Применяются для лечения ревматоидного артрита и сильнодействующие противоревматические препараты, которые подавляют иммунную систему и ее атаку на суставы.
Если лекарственная терапия не дает нужных результатов, для лечения артрита может понадобиться хирургическая операция на суставах.
Отдых и физические нагрузки для лечения ревматоидного артрита
Баланс отдыха и физических упражнений очень важен в лечении артрита. Во время обострения болезни лучше давать суставам отдых. Но когда вам становится лучше, упражнения помогут сохранить гибкость суставов, укрепить окружающие их мышцы и сохранить здоровье суставов.
К каким докторам обращаться, если у Вас системная склеродермия
- Ревматолог
- Семейный доктор
- Хирург
Для диагностики ССД используют основные и дополнительные диагностические признаки. Меньшее количество симптомов позволяет установить лишь предполагаемый (вероятный) диагноз заболевания, требует дальнейшего уточнения. В клинике используют также предыдущие диагностические критерии ССД Американской ревматологической ассоциации (1980):
- Большой критерий — проксимальная склеродермия: симметричное утолщение, натяжение, индурация кожи проксимальных пястно-фаланговых и/или плюсно-фаланговых суставов; могут поражаться конечности, лицо, шея, туловище (грудная клетка и живот).
- Малые критерии:
- склеродактилия с язвами или рубцовыми изменениями ногтевых фаланг;
- остеолиз концевых фаланг;
- фиброз базальных отделов легких: признаки компактного или кистозного фиброза, преимущественно в базальных отделах обоих легких, проявляющихся во время стандартной рентгенографии грудной клетки;
- рентгенологическая картина может приобретать вид диффузного сотового рисунка («сотовая легкое»).
Для установления диагноза ССД требуется наличие большого или двух малых критериев. Чувствительность составляет 97%, специфичность — 98%. Однако распознать с помощью данных критериев ранние стадии заболевания трудно.
При ранней диагностике следует иметь в виду характерную триаду первичных признаков заболевания: синдром Рейно, суставной синдром и плотный отек кожи.
Дифференциальную диагностику проводят с системной красной волчанкой, ревматоидным артритом, дерматомиозит, а также с другими заболеваниями склеродермической группы: диффузным эозинофильным фасцитом, лимитированной склеродермией, склеродермией Бушке, паранеопластическим склеродермическим синдромом. Для ССД в отличие от названных заболеваний характерно позднее появление телеангиэктазий, редко развивающихся геморрагий, в анамнезе отсутствуют данные о наличии у родственников этих симптомов. При ССД в отличие от ревматического поражения сердца никогда не развиваются митральный и аортальный стеноз, а проявляют умеренно выраженную недостаточность митрального клапана. Проводя дифференциальную диагностику ССД, следует помнить, что склеродермоподобный кожный синдром развивается на фоне кожных, эндокринных и других заболеваний, что диктует необходимость детального и взвешенного анализа всех проявлений болезни.
Симптомы
В зависимости от того, как протекает болезнь, могут проявляться и симптомы.
В некоторых случаях аллергический васкулит кожи может пройти самостоятельно. Но при обнаружении его симптомов лучше обратиться к врачу.
Проявлениями аллергического васкулита являются:
- Пятна на коже небольшого размера желто-коричневого цвета.
- Геморрагические пятна (результат кровоизлияния в верхний слой кожи).
- Сосудистые звездочки.
- Узелки.
- Подкожные узлы.
- Волдыри.
- Язвы.
- Эритематозные пятна (покраснение кожи, пятна красного, пурпурного цвета, размером до 2 см).
Симптомы аллергического васкулита – это внешнее проявление болезни, кожная реакция. Обычно пятна, высыпания появляются на нижних конечностях, больной ощущает зуд.
Отмечается общая слабость, может быть лихорадка, высокая температура, истощение, боль в мышцах, суставах. Интенсивность проявлений болезни зависит от степени развития основной болезни, степени поражения сосудов, общего состояния организма.
Аллергический васкулит у детей обычно проявляется в геморрагической форме. Имеет кожные проявления в виде сыпи на нижних конечностях, ягодицах. Поражаются капилляры почек, желудочно-кишечного тракта, суставов, кожи.
У взрослых и детей симптомы аллергического васкулита немного отличаются.
У взрослых
Определить наличие заболевания помогают следующие симптомы:
- Красные пятна;
- Зуд;
- Слабость;
- Головокружение;
- Отек;
- Мелкие пузырьки;
- Тошнота;
- Расстройство мочеиспускания;
- Боли в суставах.
У детей
Проявляется болезнь немного по-другому:
- Точечная сыпь;
- Зуд;
- Вялость. Ребенок не хочет играть;
- Капризность, плаксивость;
- Нарушения сна;
- Красные пятна.
Фото симптомов
Детский васкулит отличается от заболевания у взрослых острым течением и более ярко выраженной симптоматикой. Также дети чаще, чем взрослые, болеют геморрагической формой васкулита. При этом происходит поражение капилляров кожи, органов желудочно-кишечного тракта, тканей суставов и почек.
В начале заболевания васкулит у детей имеет общие симптомы. В дальнейшем, при развитии болезни, начинают страдать различные органы и ткани. Симптоматика в это время начинает расширяться и зависит уже от органов и тканей, вовлеченных в процесс, и глубины их поражения. Также на клиническую картину оказывает влияние и диаметр сосудов, подверженных васкулиту.
- лихорадка. Температура может быть как субфебрильная, не выше 37,5, так и до 38;
- боль в суставах;
- потеря веса;
- снижение аппетита;
- на коже появляются различные высыпания как одного типа, так и полиморфные;
- лабильность нервной системы — дети становятся без причины капризными, плаксивыми, происходит частая смена настроения.
В общем анализе крови васкулит у детей проявляется увеличением скорости оседания эритроцитов, нарушением соотношения белковых фракций. Также повышается содержание лейкоцитов.
При разрушении крупных артерий могут быть такие болезни как аортит, гигантоклеточный артериит, артериит Такаясу.
Васкулит сосудов среднего размера приводит к узелковому полиартерииту, болезни Кавасаки.
Поражение артерий мелкого и среднего диаметра вызывает гранулематоз Вегенера, микроскопический полиартериит, идиопатический васкулит ЦНС.
Разрушение капилляров является причиной геморрагического васкулита, эссенциальной криоглобулинемии, лейкоцитокластического васкулита.
Проявление реакции на зараженном участке зависит от степени и глубины его поражения, изменений в тканях и цикличности процесса.
В большинстве случаев можно наблюдать следующие признаки:
- сильные, непрекращающиеся зуд и жжение;
- обнаружение пузырей на коже;
- появление сыпи;
- пятна на теле окрашиваются в темно-фиолетовый цвет;
- язвы, окруженные отмершими участками тканей;
- повышение температуры тела и общая слабость.
Симптомы при поражении внутренних органов:
- Болезненные ощущения в области припухлости, появление гематом.
- Боли в животе и органах пищеварения, приводящие в тошноте и рвотным реакциям.
- Появление элементов крови в кале, особенно этот симптом распространен среди детей до 16 лет.
- Поражение ЦНС, связанное с внутренним кровоизлиянием.
- Нарушение функции сердечной мышцы, приводящее к аритмии, стенокардии и даже инфаркту.
- Снижение аппетита, озноб и общая слабость.
Аллергический васкулит имеет разнообразную симптоматику. Симптомы недуга, как правило, выражены очень ярко. Аллергический васкулит зачастую протекает длительное время и требует тщательного лечения, так как без адекватной терапии у пациента могут развиться неврозы.
Рекомендации при склеродермии
- Консультация дерматовенеролога.
- Консультация инфекциониста.
Что нужно пройти при подозрении на склеродермию
- 1. Общий анализ крови
- 2. Анализ мочи общий
- 3. Биохимический анализ крови
- 4. Иммунологические исследования
- 5. Исследование биопсийного материала
- 6. Рентгенография
- 7. Спирография
- 8. Электрокардиография
- 9. Эхокардиография
- 10. Анализ крови на маркеры системной красной волчанки
-
Отмечаются анемия, ускорение СОЭ более 20 мм/ч.
-
Отмечаются гематурия, протеинурия, цилиндрурия.
-
Характерно повышение показателей фибриногена, серомукоида и С-реактивного белка.
-
Выявляются специфичные для склеродермии аутоантитела.
-
Биопсия пораженных участков кожи для целей гистоморфологической верификации диагноза.
-
Р-графия ОГК и Р-графия пораженных суставов проводятся для выявления осложнений.
-
Проводится для выявления осложнений.
-
ЭКГ проводится для выявления осложнений.
-
ЭхоКГ проводится для выявления осложнений.