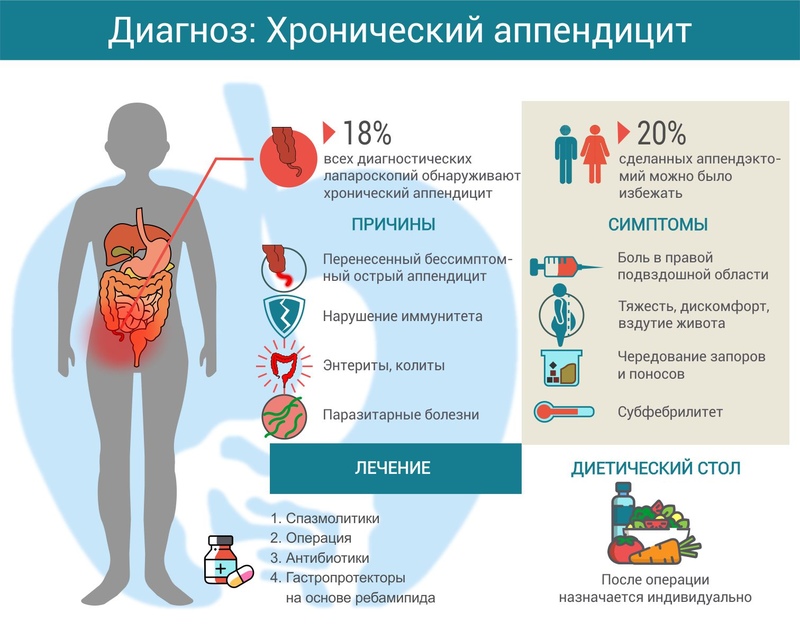
Локальные симптомы острого аппендицита: ровзинга, ситковского, бартомьемихельсона, образцова, воскресенского, аурерозанова
Содержание:
- Правильное питание после удаления аппендицита
- Симптом пастернацкого это симптом раздражения брюшины
- Дииагностика
- Симптом Образцова при аппендиците и все остальные
- Значимость верного диагноза
- Лечение
- Основы диагностики заболевания
- Причины и симптомы острого перитонита
- Лапароскопия
- Этиология ХИБОП
- Последствия острого аппендицита
- Первые признаки аппендицита у женщин
- Физические основы перкуссии
- Формы венозной недостаточности
- Симптом Ровзинга
- Детальное рассмотрение симптома Ровзинга
- Аппендицит: его течение у беременных, стариков и детей
Правильное питание после удаления аппендицита
Нередко такое заболевание, как аппендицит, не обходится без операции
При удачном завершении оперативного вмешательства, важно ускорить процесс выздоровления. При этом огромное значение имеет правильное питание
Специалисты рекомендуют такой рацион на первые три дня послеоперационного периода:
Первый. После того, как пациент пришел в себя, ему можно дать стакан негазированной воды. Причем, пить его необходимо небольшими глоточками и неспешно. Вода поможет восстановиться организму, который и так потерял большое количество жидкости в период проведения операции. По истечению же нескольких часов больному можно предложить немного кефира пониженной жирности. Также врачи советуют пациентам в первый послеоперационный день небольшое количество куриного бульона без приправ, картошки и мяса. Непосредственно перед сном пациенту можно предложить немного теплого нежирного молока, что поможет ему крепко уснуть.
Второй
В этот период чрезвычайно важно кушать такую пищу, которая поможет больному восстановить микрофлору кишечника, например, кефир и творог. Ни в коем случае нельзя есть твердую, жирную или тяжелую пищу
Отлично, если пациент поест на второй день немного манной или геркулесовой каши, запивая еду теплым молоком.
Третий. Как правило, на третий день больному уже можно подыматься с кровати, а это потребует немалых усилий. Поэтому медики рекомендуют предложить ему питательную, но не тяжелую пищу: йогурт, кефир, молочные каши и пр.
Чтобы ускорить процесс восстановления организма после операции аппендицита, следует придерживаться таких правил:
- Придерживаться диетического питания с первого же послеоперационного дня.
- Пока пациент не отойдет от наркоза полностью, ему категорически запрещается давать, даже воду, можно только аккуратно смочить водой с лимоном его губы.
- Не рекомендуется пользоваться новомодными рецептами, а лучше воспользоваться старинным рецептом простого куриного бульона без мяса и картофеля.
- Запрещается употреблять жирную и сладкую пищу, так как она тяжело переносится и усваивается кишечником.
- Ни в коем случае нельзя есть чипсы, продукты, богатые клетчаткой, а также пить минеральную воду.
Первая неделя после операции – это ранний послеоперационный период
В это время особое внимание следует уделить пожилым людям, у которых возможно нарушение работы сердца или системы дыхания

Дыхательные упражнения после операции
Для того чтобы помочь им в этом рекомендуется каждый час делать с ними специальную дыхательную гимнастику: несколько вдохов и выдохов, максимально глубоких.
На второй день нужно помочь им переворачиваться с одного бока на другой.
Несколько первых раз делать без сторонней помощи такие переворачивания будет немного сложно, но нужно постараться не оставлять пациентов и помогать им.
На третий день уже можно будет попробовать понемножку привставать на кровати или вставать.
Медики в данном случае считают, что чем больше пациент, перенесший операцию аппендицита, будет двигаться, даже преобладая боль, тем быстрее он будет выздоравливать, наладиться работа его дыхательной и сердечной системы.
К сожалению, нередки случаи, когда в послеоперационный период у пациентов развивается вздутие. Симптом Воскресенского при остром аппендиците поможет специалистам быстро определить развитие такого состояния у пациента.
Такое состояние опасно для больного, так как провоцирует нарушение процесса вывода токсических газов из организма, которые оказывают довольно большое влияние на функционирование всех внутренних органов человека.
Чтобы избежать этого и других неприятных ситуаций, необходимо соблюдать правильную диету в послеоперационный период, а также стараться вести правильный образ жизни, не перегружаясь физическими нагрузками, но и не пренебрегать ими.
Как правильно питаться после аппендицита, представлено на видео:
Рубрика: Заболевания.
Симптом пастернацкого это симптом раздражения брюшины
Данный симптом описан немецким хирургом M. Blumberg в 1907 году. Однако, русский акушер Д. С. Щёткин еще в конце 80-х годов XIX века использовал этот приём в своей клинической практике, официальное сообщение о котором он сделал в 1908 году.
Щадящим вариантом симптома Щёткина-Блюмберга является симптом отдалённой рикошетной боли, суть которого в том, что врач нажимает на брюшную стенку, а затем отпускает ее в квадранте, противоположном тому, где больной ощущает боль. Симптом считается положительным, если боль возникает там, где пациент ощущал ее изначально. Напротив, симптом считается отрицательным, если боль появилась в области пальпации. Отрицательный результат исследования, однако, не исключает диагноза перитонита.
При определении симптома Щёткина-Блюмберга иногда пациент преувеличивает интенсивность и выраженность болевого синдрома. В этих случаях с целью введения пациента в заблуждение и отвлечения его внимания используют симптом стетоскопа, сегодня редко применяемый. Техника его проведения состоит в повторной пальпации живота: вначале руками, затем стетоскопом. Во втором случае пациента необходимо предупредить заранее, что врач будет только «выслушивать» живот. Это должно ввести в заблуждение пациента, который симулирует боль или преувеличивает ее интенсивность. В этом случае больной позволяет врачу глубоко надавить на брюшную стенку, хотя первоначально даже на поверхностную пальпацию живота реагировал вздрагиванием, гримасами боли, жалобами и напряжением мышц живота.
При пальпации органов брюшной полости выявление симптома раздражения брюшины очень важно для своевременной дифференцировки специфической боли от неспецифической (не имеющей чёткой связи с внутрибрюшной патологией). И в этих случаях подспорьем могут быть сегодня несколько забытые симптомы рикошетной боли и стетоскопа
Источник
Дииагностика
Появление признаков развивающегося хронического аппендицита требует немедленного обращения к врачу-гастроэнтерологу. Вялотекущий процесс в брюшной полости не исключает развития опасных осложнений. Самые сложные из них – это перфорация (чревата попаданием в полость живота содержимого из отростка) и гангрена (гниение отростка). Оба состояния ведут к отравлению организма, характеризуются резким ухудшением здоровья.
Хронический аппендицит имеет схожую симптоматику с заболеваниями ЖКТ и мочеполовой системы, поэтому диагностика опирается на применении техник, позволяющих дифференцировать состояния.
Диагностика хронического аппендицита заключается в сборе жалоб от пациента, пальпации области поражения, назначении ряда процедур:
- данные анализа крови (часто повышены лейкоциты);
- анализ мочи (чтобы исключить болезнь мочевой системы);
- рентгенография с контрастом – при исследовании выясняется проходимость отростка;
- важный метод диагностики, помогающий определить хронический аппендицит – УЗИ. Это информативная и безболезненная техника, показывающая состояние исследуемой области, наличие очагов поражения, структуру стенок органа;
- КТ – для получения подробных снимков, изучения строения, формы и состояния тканей, обнаружения опухоли. Помогает уточнить заключение о хроническом аппендиците и определить нужную технику лечения.
Симптом Образцова при аппендиците и все остальные
Пальпируя подвздошную область живота справа, больного в лежачем положении просят поднять, насколько это возможно, правую ногу. Если ногу в клене не сгибать, то происходит сокращение подвздошно-поясничной мышцы и острой болью. Такой симптом, вызываемый доктором, получил название Образцова. При выявлении симптома Образцова следует аккуратно надавливать во избежание разрыва воспаленного аппендикса под рукой врача.
Более щадящим по проявлению будет симптом Бен-Ашера. Больного просят кашлянуть или глубоко дышать. Руку удерживают под ребрами левой стороны тела. Во время кашля надавливают на указанную область и, если аппендицит подтверждается, то боль возникает в подвздошной области справа.
Аналогичные результаты получают при симптоме Яворского-Мельтцера. Лежачего пациента доктор просит постараться поднять ногу вверх. Доктор в это время удерживает коленный сустав от сгибания, надавливая на него. Положение больного может быть сидячим, а движения он повторяет такие же, как и при симптоматических проявлениях Образцова или Яворского-Мельтцера. Указанное проявление также вызывает напряжение в подвздошно-поясничной мышце и называется симптом Затлера.
При симптоме Коупа больной принимает лежачее положение, сгибает правую ногу в коленном суставе, после чего врач вращает согнутую ногу в тазобедренном суставе. При аппендиците подвздошная область реагирует болью.
Важный диагностический показатель при аппендиците – оценка состояния напряжения брюшной стенки, чаще всего локализующимся в подвздошной области справа. Этот показатель не вполне достоверен у пожилых пациентов или пациентов с дряблой стенкой. Больные, испытывающие слабость, могут не ярко отреагировать на исследование стенки.
По этой причине из нескольких десятков симптомов симптом Щеткина-Блюмберга занимает лишь третье место по достоверности, пропуская вперед боль и напряжение брюшной стенки. Выявляют симптом Щеткина-Блюмберга, надавливая на брюшную стенку (лучше справа) в течение нескольких секунд и быстро отводя руку от нее.
Больные с предварительным диагнозом «аппендицит» остро реагируют на процедуру усилением боли в месте нахождения воспаленного аппендикса. Если местонахождение аппендикса ретроцекальное (над прямой кишкой) или забрюшинное, то симптом Щеткина-Блюмберга не проявляется.
Симптом Яуре-Розанова позволяет обнаружить воспаленный аппендикс при его ретроцекальном положении. Надавливание пальцем при симптоме Яуре-Розанова происходит не на подвздошную область, а на треугольник Пти, располагающийся над гребнем подвздошной кости и ограничен широчайшей мышцей и наружной косой.
Если боли нет ни в петитовом треугольнике, ни в подвздошной области, подозрение на аппендицит сомнительно. При тесте Габая палец в правой части петитового треугольника прикладывают и быстро отводят. Проявление Габая указывает на ретроцекальный аппендицит.
Симптом Воскресенского проводится доктором поверх одетой рубашки на тело. Быстрым движением кончиков пальцев и скользя по ткани, врач начинает тест на аппендицит с правого подреберья к подвздошной области справа. Боль при болезни должна появиться в конце движения.
Если в результате раздражения брюшной стенки методом прямой перкуссии (молоточком или пальцем), в подвздошно-паховой области справа ощущается болезненность. Указанный способ диагностики именуется как симптом Раздольского. Боль возникает как результат раздражения воспаленной брюшины. При отсутствии молоточка допустимо использование тупого конца ножниц.
Больной аппендицитом старается занять удобное для него положение – лежание на правом боку при согнутой в колене и притянутой к себе правой ногой. Если больной ляжет на левую сторону, начинает прогрессировать тянущая боль в результате раздражения воспаленной брюшины. Этот признак заболевания – симптом Ситковского.
Перкуссия воспаленной брюшины может проводиться легкими постукиваниями пальцев (симптом Менделя). Как и в предыдущем случае, при симптоме Менделя усиливается болезненность в подвздошной области справа.
Значимость верного диагноза
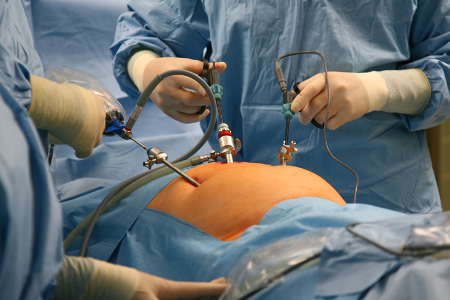
В современной медицине при легкой форме аппендицита проводят лапароскопические операции, которые не требуют создания брюшного надреза. В этом случае эндоскопический инструмент вводится в брюшную полость через небольшой разрез в ткани. Этот метод позволяет избежать хирургического вмешательства, а также существенно сократить реабилитационный период. Риск послеоперационных осложнений после лапароскопической аппендэктомии является минимальным.
Но, к сожалению, симптомы аппендицита периодически путают с проявлениями других патологий:
- панкреатита;
- почечных колик;
- острого холецистита;
- язвенной болезни желудка;
- острого воспаления мочевого пузыря и женских органов.
Положительные симптомы Ровзинга и другие признаки играют важную роль в диагностировании названной патологии, но в случаях аномального положения отростка клиническая картина может быть смазанной
Поэтому очень важно своевременно обратить внимание на особенности возникшей боли
Для того чтобы избежать серьезных последствий, следует обратиться за специализированной медицинской помощью, иначе это может закончиться трагически
Важно понимать, что самодиагностикой в таких случаях заниматься крайне опасно
Лечение
Операция считается наилучшим эффективным методом лечения хронического течения аппендицита. Вмешательство показано при наличии спаек, рубцов, сильной боли. Сегодня очаг воспаления удаляется малоинвазивным способом, при котором пациент восстанавливается в короткое время. Врач же, несмотря на небольшие разрезы, видит полную картину того, что происходит в полости живота. Лапароскопическое лечение хронического аппендицита позволяет провести качественную работу, практически не оставляя следов на коже после заживления рубцов.
В случае противопоказаний к лапароскопии (например, ввиду осложнений) рекомендуется проведение классической операции. Это нужно для детального осмотра полости живота и удаления всех очагов инфекции. После вмешательства принимаются антибиотики, а пациент наблюдается до полного выздоровления.
Бывает, что проведенная диагностика хронического аппендицита показывает, что выраженных показаний к операции нет. Пациента может практически ничего не беспокоить, и тогда прибегают к консервативному лечению. Назначаются спазмолитики и другие средства симптоматической терапии.
Основы диагностики заболевания
Диагностика аппендицита в большей мере основана на клиническом обследовании, нежели на лабораторных и инструментальных тестах. Поэтому квалификация и опыт хирурга играет в ее успешности не последнюю роль.
Острый аппендицит всегда начинается внезапно, на фоне хорошего самочувствия. У больного резко повышается температура до 37,5-38,5 °С, появляется сухость во рту, обложенность языка, тошнота, возможно рвота, эпизод диареи. Боль, обычно начинающаяся в средних отделах живота, в течение нескольких часов распространяется в правую подвздошную область и приобретает тупой, постоянный характер.
Во время клинического обследования пациентов с указанными выше жалобами врач может подтвердить диагноз аппендицита при наличии специфических симптомов заболевания.
Симптом Воскресенского
Симптом Воскресенского (другие названия – симптом скольжения, симптом «рубашки») – один из признаков активного воспаления органов брюшной полости. Он заключается в следующем: врач натягивает рубашку над животом пациента и производит скользящее движение кистью сверху вниз последовательно по левой и правой половине живота. При аппендиците во время этой манипуляции наблюдается усиление болезненных ощущений.
Не следует путать описанный симптом с одноименным, развивающимся при панкреатите. Симптом Воскресенского при остром воспалении поджелудочной железы характеризуется исчезновением видимой и определяемой пальпаторно пульсации брюшной аорты. Это происходит вследствие отека жировой клетчатки брюшной полости и увеличения размеров pancreas.
Другие специфичные симптомы для аппендицита
Помимо симптома Воскресенского при подозрении на воспаление аппендикса врач определяет следующие симптомы:
- Ситковского – появление/усиление боли при нахождении пациента на правом боку;
- Бартомье-Михельсона – усиление болей в нижней правой части брюшной полости при пальпации живота во время поворота больного со спины на левый бок;
- Ровзинга – усиление болей при перемещении газов в брюшной полости. Проверяется следующим образом: врач аккуратно надавливает на живот, прижимая сигмовидную кишку к подвздошной области и полностью перекрывая ее просвет. Другой рукой он производит толчкообразные движения по брюшной стенке слева. При аппендиците это делает болезненные ощущения более интенсивными;
- Симптом Кохера-Волковича – заключается в перемещении неприятных ощущений от области выше пупка в правую подвздошную.
Следует отметить, что указанные выше проявления мышечной защиты брюшной полости носят общий характер и должны коррелировать с жалобами больного, данными лабораторных и инструментальных тестов. Даже если «аппендикулярные» симптомы окажутся отрицательными, исключить развитие воспаления червеобразного отростка нельзя. Однако в составе комплексного обследования пациента с подозрением на аппендицит они имеют высокую диагностическую ценность.
Причины и симптомы острого перитонита
По клиническому течению различают острый и хронический перитонит. При такой патологии, как острый перитонит, симптомы развиваются постепенно и достигают максимальной выраженности на протяжении 72 часов.
В клинике острого перитонита можно выделить несколько стадий, а именно:
- Ранний острый перитонит: симптомы включают преимущественно местные нарушения, что выражается положительными реакциями раздражения брюшины, болевым синдромом. Длится эта стадия до 12 часов
- Поздняя стадия — длится от 24 до 72 часов с момента поражения брюшины. Характеризуется усилением симптомов интоксикации и затиханием местных симптомов. Ее также называют периодом мнимого благополучия, так как боли в животе и напряжение брюшной стенки практически исчезают
- Терминальная стадия — характеризуется выраженной интоксикацией, полиорганной недостаточностью, токсическим шоком и необоротными изменениями во всем организме
При такой патологии, как острый перитонит, причины те же, что описывались выше. Наиболее часто острый перитонит возникает в результате острого аппендицита, разрыва кисты яичника, а также как осложнение операций на брюшной полости.
При лечении острого живота (острый перитонит) причины должны обязательно учитываться, так как от вида микрофлоры зависит выбор медикаментозных препаратов!
Лапароскопия
Диагностическая лапароскопия показана в сомнительных случаях, может переходить в лечебную лапароскопию (лапароскопическую аппендэктомию).
При остром аппендиците наблюдаются неспецифические изменения анализов крови, характерные для воспалительной реакции как таковой: Повышение числа лейкоцитов в крови, повышение скорости оседания эритроцитов, подъём С-реактивного белка после первых 12 часов, небольшое количество эритроцитов и лейкоцитов в моче («токсические изменения мочи»).
Ультразвуковое исследование при остром аппендиците не всегда специфично. Наиболее частый ультразвуковой признак острого аппендицита — наличие свободной жидкости в правой подвздошной ямке (то есть, вокруг отростка) и (или) в полости малого таза (наиболее отлогом месте брюшной полости) — симптомы местного перитонита.
Аппендицит необходимо дифференцировать со следующими заболеваниями: пиелонефрит, почечная колика, острый сальпингоофорит (аднексит), апоплексия яичника, разрыв кисты яичника, внематочная беременность, острый эндометрит, воспаление дивертикула Меккеля, прободная язва, обострение язвенной болезни, гастрит, энтерит, колит, кишечная колика, холецистит, панкреатит, кетоацидоз, кишечная непроходимость, пневмония, болезнь Крона, геморрагический васкулит (болезнь Шенляйна — Геноха), пищевое отравление и др.
Этиология ХИБОП
Причины, приводящие к ХИБОП, достаточно четко и определенно разделены на две группы. Первую составляют заболевания артерий (атеросклероз, неспецифический аортоартериит, аномалии развития сосудов, ангиопатии и др.). Ко второй группе следует отнести внесосудистое сдавление ЧС и брыжеечных артерий медиальной ножкой и серповидной связкой диафрагмы, нервными ганглиями солнечного сплетения, периартериальными фиброзными тканями, опухолями. Интравазальные поражения встречаются чаще (62–90 %), чем экстравазальные (10–38 %) . Среди интравазальных причин поражения висцеральных артерий ведущее место принадлежит атеросклерозу (52,2–88,3 %) и неспецифическому аортоартерииту (22–31 %). Наиболее частой причиной экстравазальной компрессии является дугообразная связка диафрагмы или ее медиальная ножка (40,8–72,5 %). Таким образом, различные этиологические факторы могут вызывать поражение висцеральных артерий и приводить к нарушению кровообращения в органах пищеварения .
Последствия острого аппендицита
Осложнения аппендицита разделяются на две группы:
- Дооперационные. Их причины: Больной протянул с обращением за медицинской помощью.
- Лечащий врач неправильно установил диагноз.
- Операция была проведена с ошибками.
- Воспаление дало начало новым заболеваниям или развитие хроническим.
Послеоперационные. Их причины:
- Несоблюдение рекомендаций доктора после операции.
Воспаление операционной раны.
Воспаление рядом расположенных органов, брюшины.
Таким образом, аппендицит — не самый опасный воспалительный процесс, который можно легко устранить оперативным путем. Страшны следующие его осложнения:
- Перфорация — ранний тип осложнения, развивающийся на пару с перитонитом. Характеризуется как гнойное расплавление стенок аппендикса и излитие гноя в брюшную полость.
- Аппендикулярный инфильтрат — развивается у больных, поздно обратившихся за помощью. Это распространение воспаления с отростка на соседние органы.
- Аппендикулярный абсцесс — редкая форма осложнения. Это гнойное воспаление в правой повздошной области, между петлями кишечника, под диафрагмой, в забрюшинном пространстве.
- Пилефлебит — тяжелое гнойно-септическое воспаление воротовой вены печени, при котором образуется множество гнойников. Опасно летальным исходом.
- Перитонит — воспаление брюшины.
- Кишечные свищи — следствие ошибок при операции. Это случайное поражение кишечных петель при удалении аппендикса.
Мы разобрали, при каком заболевании наблюдается симптом Ситковского, Образцова, Воскресенского и проч. Как вы убедились, с помощью данных диагностик можно легко и быстро определить у больного аппендицит.
Первые признаки аппендицита у женщин
Женщины чаще мужчин страдают от воспаления аппендикса. У женщин аппендицит проявляется вечером или ночью. С первых минут появляется боль в животе, которая смещается в правую подвздошную область.
При анатомической аномалии расположения аппендикса пациентки жалуются на боль в:
- пояснице;
- паху;
- правом подреберье.
Если при остром аппендиците боль внезапно прошла, это повод к срочной операции. Притупление болевых ощущений связано с развитием перитонита, осложнения после аппендикса. При перитоните содержимое желудка попадает в брюшину, а нервные окончания отмирают.
У женщин воспаление брюшины маскируется под гинекологическую болезнь
Перед операцией по удалению аппендикса у женщин, врач исключает возможность внематочной беременности и воспаления яичников, поскольку симптомы заболеваний похожи.
У беременных женщин
Симптомы воспаления аппендикса у беременных женщин проявляются слабее, чем у мужчин и детей. Некоторые симптомы пальпации не проявляются из-за растяжения плодом передней стенки брюшины.
Чтобы подтвердить подозрение на аппендицит у беременных женщин, пациенткам назначается УЗИ живота.
Воспаление в брюшине – риск для плода
Аппендицит при беременности создает риск:
- отслоения плаценты.
- заражения околоплодных вод инфекцией.
- выкидыша.
Симптомы аппендицита у беременных женщин:
- Тошнота и рвота.
- Боль в правом нижнем углу живота.
- Высокая температура.
Физические основы перкуссии
При постукивании по участку тела возникают колебания подлежащих сред. Часть эти* колебаний имеет частоту и амплитуду, достаточные для слухового восприятия звука. Затухание вызванных колебаний характеризуется определенной продолжительностью и равномерностью. Частота колебаний определяет высоту звука; чем больше частота, тем выше звук. Соответственно этому различают высокие и низкие перкуторные звуки. Высота звука прямо пропорциональна плотности подлежащих сред. Так, при П. участков грудной клетки в месте прилегания малоплотной воздушной легочной ткани образуются низкие звуки, а в области расположения плотной ткани сердца — высокие. Сила, или громкость, звука зависит от амплитуды колебаний: чем больше амплитуда, тем громче перкуторный звук. Амплитуда колебаний тела, с одной стороны, определяется силой перкуторного удара, а с другой стороны, она обратно пропорциональна плотности колеблющегося тела (чем меньше плотность перкутируемых тканей, тем больше амплитуда их колебаний и громче перкуторный звук).
Продолжительность перкуторного звука характеризуется временем угасания колебаний, к-рое находится в прямой зависимости от исходной амплитуды колебаний и в обратной — от плотности колеблющегося тела: чем плотнее тело, тем короче перкуторный звук, чем меньше плотность, тем он более долгий.
Характер перкуторного звука зависит от однородности среды. При П. однородных по составу тел возникают периодические колебания определенной частоты, к-рые воспринимаются как тон. При П. неоднородной по плотности среды колебания имеют разную частоту, что воспринимается как шум. Из сред организма человека однородным строением обладает лишь воздух, содержащийся в полостях или полых органах тела (желудок или петля кишки, заполненные воздухом или газом, скопление воздуха в плевральной полости). При П. таких органов и полостей возникает гармонический музыкальный звук, в к-ром доминирует основной тон. Этот звук похож на звук при ударе в барабан (греч, tympanon барабан), поэтому его называют тимпанитом или тимпаническим перкуторным звуком. Характерное свойство тимпанического звука — способность менять высоту основного тона с изменением напряжения стенок полости или воздуха в ней. Данное явление наблюдается при спонтанном пневмотораксе: с увеличением давления в плевральной полости (при клапанном пневмотораксе) тимпанит исчезает и перкуторный звук принимает вначале тупотимпанический, а затем нетимпанический характер.
Ткани человеческого тела неоднородны по плотности. Большую плотность имеют кости, мышцы, жидкости в полостях, такие органы, как печень, сердце, селезенка. П. в области расположения этих органов дает тихий, непродолжительный или тупой перкуторный звук. К тканям или органам малой плотности относятся те, к-рые содержат много воздуха: легочная ткань, полые органы, содержащие воздух (желудок, кишечник). П. легких с нормальной воздушностью дает достаточно продолжительный или ясный и громкий перкуторный звук. При уменьшении воздушности легочной ткани (ателектаз, воспалительная инфильтрация) плотность ее повышается и перкуторный звук становится тупым, тихим.
Т. о., при П. разных участков тела здорового человека можно получить три основных характеристики перкуторного звука: ясный, тупой и тимпанический (табл. 1).
Таблица 1. ХАРАКТЕРИСТИКА ОСНОВНЫХ ВИДОВ ПЕРКУТОРНОГО ЗВУКА ПО СИЛЕ, ДЛИТЕЛЬНОСТИ И ЧАСТОТЕ
|
Критерии перкуторного звука |
Характеристика видов перкуторного звука |
||
|
Ясный легочный |
тупой |
тимпанический |
|
|
Сила |
Громкий |
Тихий |
Громкий |
|
Длительность |
Долгий |
Короткий |
Долгий |
|
Частота |
Низкий |
Высокий |
Низкий |
Ясный перкуторный звук возникает при П. нормальной легочной ткани. Тупой перкуторный звук (или притупленный) наблюдается при П. областей, под которыми находятся плотные, безвоздушные органы и ткани — сердце, печень, селезенка, массивные группы мышц (на бедре — «бедренная тупость»). Тимпанический звук возникает при П. областей, к которым прилегают воздушные полости. У здорового человека он выявляется над местом прилегания к грудной клетке желудка, наполненного воздухом (так наз. пространство Траубе).
Формы венозной недостаточности
Протекание и лечение венозной недостаточности зависят от того, какая форма заболевания присутствует у пациента. В «СМ-Клиника» работают одни из лучших флебологов СПб, имеется передовое диагностическое оборудование. Благодаря этому, уже при первых симптомах мы оказываем квалифицированную помощь.
Острая венозная недостаточность (ОВН)
Появляется из-за резкого нарушения кровотока в глубоко расположенных сосудах. Например, из-за закупорки вены тромбом. Также ее причины – это особенности свертываемости крови, различные заболевания, интоксикация при приеме некоторых лекарств.
Болезнь развивается стремительно, сразу видны ее признаки: синюшная кожа, быстрый и сильный отек ног, визуально без труда заметный венозный рисунок. Кроме этого, человек ощущает боль в ногах. Стадий у ОВН нет.
Хроническая венозная недостаточность (ХВН)
Развивается медленно, вначале даже не дает симптомов, однако постепенно приводит к серьезным нарушениям. Может быть следствием варикоза, оставшегося без лечения. Приводит к трофическим язвам и различным осложнениям, включая инфицирование конечности.
Имеет несколько стадий:
- На нулевой нет неприятных симптомов, только видны сосудистые «звездочки». К сожалению, к врачу люди на этой стадии обращаются крайне редко.
- На первой человек к вечеру чувствует тяжесть в ногах, замечает отечность. Это вызвано небольшими поражениями поверхностно расположенных вен.
- На второй появляются пигментные пятна, отечность не проходит после ночного отдыха, возникает экзема (ее участки).
- На третьей стадии на месте экземы появляются трофические язвы – мокнущие незаживающие раны.
ХВН при высокой степени развития сопровождают кровотечения, тромбофлебит, закупорка тромбами глубоко расположенных вен.
Симптом Ровзинга
Довольно редко применяется на практике, что не отменяет его верности, отчего в литературе постоянно упоминаются симптомы Ровзинга и Ситковского. Определяется при появлении болевого синдрома при скоплении газов в прямой кишке.
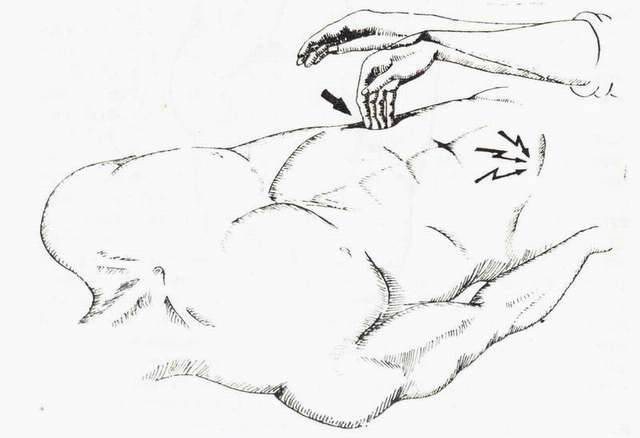
Доктор проводит следующие манипуляции: надо у лежащего пациента сжать рукой ободочную нисходящую кишку в левой подвздошной части брюшины. Правой рукой при этом совершать немного выше толчкообразные надавливания. Если при таком изменении давления в кишечном тракте больной ощущает боль в подвздошной правой области, то у него диагностируют аппендицит.
Детальное рассмотрение симптома Ровзинга
Симптом Ровзинга заключается в нарастании болезненного состояния справа при осуществлении давления на сигмовидную кишку (она находится в левой подвздошной области) и в проявлениях судорожных спазмов выше нее. При осмотре на брюшную стенку в левой части подвздошной области надавливают пальцами левой руки, собранными вместе, и не отнимая их, правой делают короткий толчок на лежащую выше область толстой кишки. Симптом Ровзинга при этом рассчитан на перемещение газов во время толчка.
Тем не менее в некоторых случаях при осмотре пациента трудно поставить правильный диагноз, так как симптом Ровзинга может отсутствовать. Особенно трудно отличить от проявлений описываемого заболевания симптомы разрыва аневризмы брюшной аорты, с распространением крови в правой подвздошной зоне.
Симптомы Ровзинга используются не очень часто, но они, кстати, считаются одними из самых надежных для верной диагностики аппендицита.
Аппендицит: его течение у беременных, стариков и детей
Одним из наиболее распространенных разновидностей заболеваний хирургического типа является воспаление отростка, расположенного на слепой кишке – аппендицит. Эта болезнь отличается довольно обширной областью распространения (приблизительно 6 пациентов на 1000).
Как отмечают специалисты, у беременных женщин частота развития аппендицита встречается намного чаще (приблизительно 0,8 – 1,3% среди всех случаев заболевания). Это связано с тем, что такое положение женщины является провокатором главных причин, которые приводят к развитию заболевания:
При беременности постепенно увеличивающаяся матка женщины смещает отросток вверх и наружу, а это может стать причиной возможных перегибов или растяжения отростка слепой кишки, нарушением процесса ее периодического освобождения, ухудшению процесса поступления к ней крови.
Эти и другие факторы являются причиной развития аппендицита в тяжелой форме. Во второй половине беременности это может привести к деструктивному процессу. В результате такой процесс заканчивается у 6 – 7% беременных выкидышем или ранними родами.
Что же касается развития аппендицита у людей пожилого возраста, то он имеет большую опасность для их жизни. Она заключается в том, что достаточно определить развитие заболевания на ранних стадиях, так как аппендицит у пожилых преимущественно протекает без проявления симптомов.
Если говорить о болевых симптомах, они или не выражаются вообще, или проявляются очень слабо. Как правило, у 50% стариков ощущение боли немного перемещается из правой части живота на его средину, что может быть воспринято, как обычные колики в кишечнике.
Но медики обращают внимание, что при развитии аппендицита у пожилых, характерны некоторые дополнительные симптомы, которые редко наблюдаются у других пациентов:
- Подташнивание и рвотный рефлекс
- Запор
- Чувство жажды
- Повышение количества лейкоцитов в крови проявляется только на 3 – 4 день
Определить развитие аппендицита у стариков при поверхностном их осмотре довольно сложно. Необходима срочная госпитализация и проведение детального и глубокого осмотра.
Более 75% детей, у которых обнаружен аппендицит, нуждаются в стройном оперативном вмешательстве. Это связано с тем, что у детей заболевание развивается быстро и очень резко.
Среди основных причин болезни у детей можно выделить, ту, что в просвете слепой кишки происходит накопление:
- Каловых камней
- Каких-либо инородных тел
- Паразитов
Кроме этого, развитие аппендицита также может спровоцировать изменение структуры фолликулов лимфоидных узлов или врожденные перегибы слепой кишки.
Нередко причиной быстрого развития этого заболевания в детском возрасте является индивидуальная микрофлора кишечника. Например, довольно часто аппендицит идет вслед за такими болезнями, как ОРВИ, ангина, корь, отит, туберкулез, дисбактериоз и пр.
При обследовании детей с подозрением на это заболевание, специалисты нередко прибегают к симптому Воскресенского. Его проводят таким путем: живот пациента покрывается любой тонкой тканью или одеждой, например, рубашкой.
Доктор резким движением руки проводит по животу по направлению сверху вниз несколько раз. Причем делается это как с левой стороны живота, так и с правой.
У больного при этом проявляется резкая пронзительная боль в правой части брюшины. При таком симптоме использование других методов довольно затруднительно или же они могут не дать окончательных основания для того чтобы подтвердить развитие аппендицита у ребенка.
Аппендицит у беременных, пожилых людей и детей имеет некоторые особенности течение и определения. Поэтому необходимо обязательно учитывать возраст и состояние пациента.