Острая сердечная недостаточность
Содержание:
- Диагностика сердечной недостаточности
- Острая сердечно-сосудистая недостаточность
- Симптомы сердечной недостаточности
- Диагностика ХСН
- Механизм развития ХСН
- Чем опасна сердечная недостаточность? Осложнения
- Профилактика
- Печальные факты
- Методы диагностики хронической сердечной недостаточности
- Причины ОСН
- Симптомы хронической сердечной недостаточности
- Виды сосудистой недостаточности
Диагностика сердечной недостаточности
Электрокардиография (ЭКГ) помогает врачам выявлять признаки гипертрофии и недостаточности кровоснабжения (ишемии) миокарда, а также различные аритмии.
ЭКГ с нагрузкой — особая модификация велосипеда (велоэргометрия) или «бегущая дорожка» (тредмил) — дают информацию о резервных возможностях насосной функции сердца.
Эхокардиография (ЭхоКГ). С помощью этого метода можно не только установить причину сердечной недостаточности, но и оценить сократительную функцию желудочков сердца.
Рентгенологическое исследование органов грудной клетки при сердечной недостаточности выявляет застой крови в малом круге кровообращения и увеличение размеров полостей сердца (кардиомегалия).
Радиоизотопные методы исследования сердца, в частности, радиоизотопная вентрикулография, позволяют с высокой точностью у больных сердечной недостаточностью оценить сократительную функцию желудочков сердца, объем вмещаемой ими крови. Данные методы основаны на введении и последующем распределении в организме радиоизотопных препаратов.
Позитронно-эмиссионная томография – ПЭТ — позволяет с помощью специальной радиоактивной «метки» выявлять зоны жизнеспособного миокарда у больных сердечной недостаточностью.
Острая сердечно-сосудистая недостаточность
Острая сердечно-сосудистая недостаточность — неспособность сердца и сосудов обеспечить адекватное метаболическим потребностям кровоснабжение тканей организма, что приводит к нарушению функций клеток и их гибели.
Причинами патологии могут быть механическая травма, кровотечения, ожоги, чрезмерная потеря воды и солей организмом, интоксикация экзогенными и эндогенными ядами, действие микроорганизмов и их токсинов, гиперчувствительная реакция немедленного типа на аллергены, ишемическая болезнь сердца, аритмии, нарушения нейрогуморальной регуляции сосудистого тонуса и т.д.
Острая сердечная недостаточность — это нарушение насосной функции сердца. Она может развиваться в результате как кардиальных нарушений (заболевания сердца), так и вторично, под влиянием экстракардиальных факторов (инфекция, интоксикация). Острая сердечная недостаточность протекает по лево- и правожелудочковой типами.
Острая левожелудочковая недостаточность — неспособность левого желудочка перекачать кровь из малого круга кровообращения в большой. Чаще всего она возникает при инфаркте миокарда, митральном пороке сердца, стенозе левого атриовентрикулярного отверстия, стенозе и недостаточности аортального клапана, гипертонической болезни, коронарном склерозе сосудов, острой пневмонии.
У больных возникает нарушение кровообращения в коронарных сосудах (который осуществляется только во время диастолы и имеет прерывистый характер) и снижается сердечный выброс. Во время систолы не вся кровь выталкивается в аорту, а частично остается в левом желудочке. Поэтому при диастоле в нем возрастает давление, что приводит к застою крови и в левом предсердии. Правый же желудочек, который сохраняет свою функцию, продолжает нагнетать кровь в легочные сосуды, которые не способны вместить такой ее объем. Растет гидростатическое давление в сосудах малого круга кровообращения; жидкая часть крови преходит в ткань легких.
У больных отмечается удушье (сначала при физической нагрузке, а затем — в состоянии покоя). В дальнейшем приступы удушья сопровождаются кашлем с выделением мокроты розового цвета. Это состояние называется сердечной астмы. При дальнейшем повышении гидростатического давления в капиллярах малого круга кровообращения (свыше 150-200 мм рт.ст.) жидкая часть крови проникает в просвет альвеол. Возникает отек легких. Различают интерстициальный и альвеолярный отек легких.
При интерстициальном отеке из застойных сосудов малого круга выделяется серозная жидкость, инфильтрирует все ткани легких, в том числе перибронхиальные и периваскулярные пространства.
При альвеолярном отеке в просвет альвеол проникает не только плазма, но и эритроциты, лейкоциты, тромбоциты. При дыхании жидкость смешивается с воздухом; образуется большое количество пены, которая нарушает процессы поступления кислорода в кровь. К циркуляторной гипоксии (вследствие сердечной недостаточности) присоединяется гипоксическая гипоксия (вследствие нарушения поступления кислорода).
Состояние больного резко ухудшается. Он занимает вынужденное (сидячее) положение. Нарастает одышка (30-35 дыханий в мин.), которая нередко переходит в удушье. Возникает акроцианоз. Сознание омрачено, наблюдается психомоторное возбуждение (вследствие гипоксии ЦНС). Дыхание клекотливое, с выделением пены розового цвета. В легких выслушиваются множественные разнокалиберные влажные хрипы, которые слышны на расстоянии (симптом «кипящего самовара»).
Различают две формы отека легких: с повышенным артериальным давлением (гипертоническая болезнь, недостаточность аортальных клапанов, при поражениях структур и сосудов головного мозга) и с нормальным или пониженным артериальным давлением (при обширном инфаркте миокарда, остром миокардите, тяжелой митральной или аортальной пороке сердца, тяжелой пневмонии).
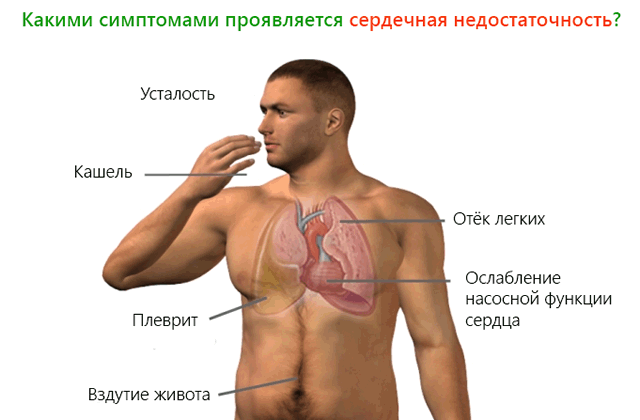
Симптомы сердечной недостаточности
Когда сердце работает неэффективно, люди замечают, что они затрачивают большее количество энергии, чем раньше при выполнении одинаковой работы, они быстрее устают, отмечают учащенное дыхание (одышку). Это связано с тем, что ткани не получают кислород в достаточном количестве. Могут возникать аритмии, головокружение, потемнение в глазах, обмороки, набухание шейных вен, бледность кожи, появление припухлости в области лодыжек — что называется отеком и связано с накоплением избыточной жидкости в тканях. Кожа становится «рыхлой» и, если вы надавите на нее пальцем, появившаяся «вмятина» или ямка остается на достаточно продолжительное время. При прогрессировании сердечной недостаточности уровень отмечаемого отека становится выше, пастозность тканей можно заметить даже в области живота и нижней части спины.
Эти симптомы, как правило, развиваются постепенно и обычно остаются незамеченными в течение длительного времени. Симптомы сердечной недостаточности нарастают, медленно ухудшается общее состояние и все больше оказывает влияние на способность человека выполнять обычную работу. Часто бывают периоды, когда состояние человека остается достаточно стабильным, и временами чередуется с эпизодами острого ухудшения симптомов. На поздних стадиях жалобы возникают не только при нагрузке, но и в покое, трудоспособность утрачивается полностью. Из-за недостаточного кровоснабжения страдают в той или иной степени все органы и системы организма. Нарушения сердечного ритма является плохим признаком сердечной недостаточности — около половины людей с сердечной недостаточностью умирают внезапно в результате развития фатальных аритмий.
Основные жалобы больных при развитии сердечной недостаточности:
- Отеки мягких тканей стоп и голеней — начальные симптомы правожелудочковой сердечной недостаточности, равномерно поражают обе ноги, возникают ближе к вечеру и проходят к утру. С развитием недостаточности отеки становятся плотными и полностью уже не проходят, обычная обувь становится тесной, пациенты комфортно чувствуют себя только в домашних тапочках.
- Асцит – скопление жидкости в брюшной полости.
- Увеличение печени в размерах — отмечается дискомфорт (неприятные ощущения, тяжесть) и боли в правом подреберье.
- Быстрая утомляемость.
- Одышка является основным, часто первым симптомом хронической левожелудочковой недостаточности. По мере прогрессирования сердечной недостаточности, одышка может отмечаться при обычном разговоре, а иногда – и в состоянии полного покоя.
- Приступообразный кашель после выполнения интенсивной нагрузки.
- Учащенное сердцебиение (синусовая тахикардия) — ощущение «трепыхания» в грудной клетке, которое возникает при какой-либо двигательной активности.
Диагностика ХСН
Пациентам с ХСН нужно сдать общие анализы крови и мочи, биохимический анализ крови (почечные, печеночные пробы, уровень глюкозы, электролитный состав, липидограмму, белковые фракции).
Среди специфических лабораторных тестов пациентам с подозрением на ХСН проводят определение мозгового натрийуретического пептида (BNP). Это вещество считается маркером диагностики СН, поскольку выделяется в большей степени в случае перегрузки желудочков сердца. Особенно повышен уровень BNP у пациентов с систолической дисфункцией левого желудочка, а его концентрация увеличивается с повышением класса ХСН. По этому показателю можно определить тяжесть ХСН, прогнозировать течение заболевания, оценивать эффективность лечения.
Дополнительные методы диагностики (исследование уровня гормонов, УЗИ щитовидной железы, определение функции внешнего дыхания и др.) назначают в случае подозрения на патологии других органов и систем организма.
В некоторых случаях для определения ХСН достаточно только клинической оценки пациента: наличие хронической патологии сердечно-сосудистой системы с признаками недостаточности кровообращения считаются основанием для постановки диагноза. В начале заболевания изменения могут быть не настолько очевидны, поэтому врачи назначают ряд дополнительных методов исследования.
Критерии постановки диагноза ХСН включают в себя характерные жалобы пациента, клинические признаки и результаты дополнительных методов исследования.
Основной план диагностики пациентов с подозрением на ХСН включает в себя:
- ЭКГ;
- рентгенографию органов грудной клетки;
- УЗИ сердца — эхокардиографию;
- общие и специфические лабораторные тесты;
- дополнительные инструментальные методы исследования.
Электрокардиография (ЭКГ)
Электрокардиография — обязательный этап диагностики для всех пациентов с подозрением на сердечную патологию (рис. 3). Результаты ЭКГ не могут достоверно подтвердить ХСН, но существуют признаки, которые косвенно указывают на высокую вероятность формирования сердечной недостаточности. К ним относятся:
- тахикардия — учащенное сердцебиение;
- тахиаритмия — учащенное сердцебиение и неритмичная работа сердца;
- гипертрофия миокарда левого желудочка вследствие перегрузки камеры;
- изменения в связи с перенесенным ранее инфарктом;
- нарушения сердечной проводимости.
ЭКГ позволяет выявить причину ХСН и назначить соответствующее лечение патологии.
Рентгенография
На рентгенограмме органов грудной клетки особое внимание уделяют размерам сердца и состоянию легких. Основные признаки ХСН на рентгеновских снимках:
Основные признаки ХСН на рентгеновских снимках:
- увеличение камер сердца — расширение его тени;
- жидкость в плевральной полости (между слоями ткани, которая окружает легкие);
- проявления венозного застоя в верхних отделах легких.
Рентгенография позволяет отличить сердечные болезни от патологий легких (пневмоний, ХОБЛ, онкологических заболеваний).
УЗИ сердца (Эхо-ЭКГ)
УЗИ сердца (Эхо-КГ) — метод исследования, который помогает оценить функцию сердца. Именно по результатам эхокардиографии устанавливают значение фракции выброса, определяют функцию клапанного аппарата, подвижность стенок камер сердца. Также на УЗИ можно обнаружить гидроперикард — патологическое скопление жидкости в перикардиальной полости, кальцификаты, опухоли и другие образования в сердце. Благодаря цветному исследованию (допплерографии) врач функциональной диагностики может оценить направление движения крови и выявить пороки сердца.
Дополнительные инструментальные методы исследования
Тесты с физической нагрузкой (велоэргометрия, тредмил-тест) помогают установить функциональный класс сердечной недостаточности.
В некоторых случаях пациентам с ХСН необходимо провести КТ-коронарографию — это исследование показано пациентам с подозрением на ИБС.
Редкие инструментальные методы диагностики при хронической сердечной недостаточности — это МРТ (магнитно-резонансная томография) и радиоизотопное сканирование, а также биопсия эндокарда. Необходимость проведения этих диагностических процедур определяет врач в индивидуальном порядке для каждого пациента с ХСН.
Механизм развития ХСН
Все механизмы формирования ХСН можно разделить на две группы:
- увеличение нагрузки на сердце;
- нарушение способности сердца выполнять свою привычную работу.
Часто эти события представляют собой причинно-следственную связь. Повышение нагрузки становится причиной увеличения интенсивности сокращения сердца, потребности сердечной мышцы в кислороде, а мышечных волокон сердца – в объеме. Чтобы обеспечить движение крови по сосудам малого и большого кругов кровообращения, сердце работает на грани своих возможностей.
Большое значение в формировании систолической ХСН играет систолическая дисфункция — снижение способности сердца эффективно сокращаться. Левый желудочек при этом сокращается недостаточно: кровь попадает в аорту не в полном объеме и частично остается в камере сердца. Это приводит к увеличению камеры сердца во время расслабления органа, нарастанию нагрузки на желудочек и ослаблению сердечной мышцы.
При диастолической ХСН ухудшается кровенаполнение ЛЖ. Это приводит к повышению давления в соответствующем предсердии и застойным явлениям в легких (рис. 1).
Главным звеном патогенеза СН считается нарушение насосной функции сердца с последующими нарушениями кровообращения. Мобилизация компенсаторных возможностей сердца до определенного момента обеспечивает нормализацию кровообращения на ранних стадиях ХСН.
В дальнейшем прогрессировании патологии важную роль играет воздействие специфических биологически активных агентов на ткани организма, а также неадекватный иммунный ответ и развитие хронического системного воспаления. В связи с неэффективным кровообращением нарушаются функции других органов, в том числе почек — развивается хроническая почечная недостаточность.
Скорость ухудшения состояния при ХСН зависит от особенностей организма и времени, в течение которого он сможет компенсировать нарушения сердечной деятельности.
Чем опасна сердечная недостаточность? Осложнения
ОСН — состояние, которое угрожает жизни. Особенно высоки риски летального исхода при кардиогенном шоке (около 80%). Если после развития острой СН пациент выжил, качество жизни его может ухудшаться: возникает плохая переносимость физнагрузок, любые чрезмерные эмоции могут спровоцировать сердечный приступ, возможны тяжелые нарушения ритма. Для предупреждения повторной декомпенсации сердечной деятельности потребность в принимаемых медикаментах обычно увеличивается, что усиливает лекарственную нагрузку на организм. В некоторых случаях требуются серьезные оперативные вмешательства, которые тоже сопровождаются жизненными рисками.
Профилактика
После приступа острой сердечной недостаточности, важным является не только лечение, но и профилактика. Данный комплекс включает в себя:
- Периодическое обследование у кардиолога.
- Отказ от употребления алкоголя, курения.
- Уменьшение психоэмоциональных нагрузок.
- Поддержание нормального веса.
- Ежедневные занятия ходьбой, плаванием, ездой на велосипеде.
- Регулярный контроль над уровнем артериального давления.
- Правильное питание.
Подводя итоги, отметим, что острая сердечная недостаточность, это серьезное заболевание, требующее лечения и соблюдения всех врачебных предписаний. Человек, переживший раз приступ данного недуга, в течение всей последующей жизни должен соблюдать определенные правила. Они включают в себя ряд несложных процедур, которые многие игнорируют в повседневной жизни. Отказ от алкоголя, курения и жирной, вредной пищи способны продлить жизнь и уберечь от приступов сердечных заболеваний.
Печальные факты
Между тем, прогноз СН неблагоприятен, если не сказать – фатален. При появлении некоторых первичных симптомов заболевания (например, отека легких) сразу же возникает угроза летального исхода. Данные статистики неутешительны – в течение 3-5 лет от сердечной недостаточности умирает 50% больных, а через 9 лет в живых остается лишь 0,2%, конечно, при условии, что при этом не проводилось соответствующее лечение заболевания.
Обычное медикаментозное лечение позволяет лишь поддерживать жизнь таких больных в состоянии глубокой инвалидности с частыми госпитализациями. Конечно, есть радикальный способ помочь им – пересадить новое сердце. Однако существенные ограничения для данного вмешательства (возрастной лимит, дороговизна операции, отсутствие достаточного количества донорских сердец) делает его нереальным для большинства страдающих СН. Сейчас начали говорить о новом, многообещающем методе восстановления одряхлевшей мышцы сердца, основанном на посадке так называемых «стволовых» клеток. Но, к сожалению, для практического использования – это дело довольно отдаленного будущего.
Методы диагностики хронической сердечной недостаточности
Центральное место в диагностике ХСН занимают методы инструментальной диагностики: рентгенография органов грудной клетки, ЭКГ и эхокардиография.
Лабораторная диагностика при ХСН, помимо стандартного обследования (общий анализ крови, биохимия крови – оценка липидного профиля), может включать в себя такой показатель, как мозговой натрийуретический пептид, или БНП (brain natriuretic peptide) – пептидный гормон, который вырабатывается клетками сердца в ответ на чрезмерное растяжение. Данный анализ назначается только врачом при необходимости и имеет особенности интерпретации.
При необходимости, для уточнения природы ХСН, может проводится МРТ сердца с контрастированием – для исключения миокардита – или коронарная ангиография (при подозрении ишемической болезни).
Рентгенография органов грудной клетки
Рентгенография органов грудной клетки показывает наличие застойных явлений по малому кругу кровообращения, жидкость в плевральных полостях, что свидетельствует о наличии сердечной недостаточности (именно с этим связано появление одышки при ХСН).
ЭКГ
На ЭКГ часто выявляются блокада левой ножки пучка Гиса или рубцовые изменения миокарда после перенесенного инфаркта миокарда, а также нарушения ритма сердца, которые могут стать причиной сердечной недостаточности.
Эхокардиография
По данным эхокардиографии (УЗИ сердца) можно увидеть размеры камер сердца, зоны гипокинеза, аневризмы, и другие причины, обусловившие появление сердечной недостаточности. Основной показатель, на который ориентируются врачи, – это фракция выброса (величина выражаемая в процентах), именно она отражает возможности сердца и является показателем эффективности его работы.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Причины ОСН
К потере сердцем способности сокращаться может привести перегрузка сердечной мышцы, например, из-за повышенного давления, уменьшения количества функционирующих мышечных волокон, нарушения сердечного ритма или невозможности адаптироваться к физическим и эмоциональным нагрузкам.
Ведущие причины ОСН — кардиальные, связанные с патологиями самого сердца:
- Острый коронарный синдром (ОКС) — состояние, вызванное внезапным нарушением кровоснабжения сердца. Развивается при тромбозе артерий, которые кровоснабжают сердечную мышцу, сужении сосудов сердца, вызванных наличием атеросклеротических бляшек или спазмом. Проявляется инфарктом миокарда — необратимым некрозом сердечной мышцы и прединфарктным состоянием, которое не сопровождается полным прекращением кровоснабжения миокарда, но может закончиться инфарктом. Ведущие симптомы ОКС — выраженная боль за грудиной и специфические изменения на электрокардиограмме (ЭКГ).
- Гипертонический криз. Обусловлен стойким повышением артериального давления (АД) и сопровождается определенными симптомами: головной болью, тошнотой и рвотой, одышкой, зрительными расстройствами, иногда судорогами, загрудинными болями из-за недостаточного кровоснабжения миокарда.
- Внезапные аритмии и блокады сердца. Угрожающими для жизни считаются: полная невозможность проведения сердечного импульса к желудочкам сердца от предсердий, когда каждый из них сокращается в своем ритме (АВ-блокада), уменьшение частоты сокращений сердца (ЧСС) до 40 уд/мин и ниже, пароксизмальные тахикардии, остановка сердца. «Предвестники» опасных аритмий — ЧСС менее 50 и более 110 уд/мин, частые внеочередные сердечные сокращения, мерцательная аритмия.
- Тяжелые пороки клапанов сердца. Появляются на фоне ревматизма и других патологий соединительной ткани, атеросклероза, ишемической болезни (ИБС) и при тяжелых инфекциях. Различные пороки приводят к перегрузке сердца давлением или объемом, при которых возникает препятствие для выброса крови в кровеносную систему. При инфарктах миокарда возможны разрывы сухожильных структур митрального и трехстворчатого клапанов с формированием клапанной недостаточности.
- Острые миокардиты. Это тяжелые поражения сердечной мышцы воспалительного характера, вызываемые вирусами или бактериями.
- Тампонада сердца. Это скопление крови или другой жидкости между листками наружной оболочки сердца, при котором невозможны адекватные сердечные сокращения и наполнение сердца кровью. Тампонада бывает при ранениях и травмах сердца, расслоении и разрыве аневризмы (выпячивания) аорты, инфарктах миокарда с разрывом стенки сердца (трансмуральный инфаркт), перикардитах на фоне инфекций и онкозаболеваний. Скопление 500 мл жидкости в полости перикарда приводит к остановке сердца.
- Хроническая сердечная недостаточность (ХСН) в стадии декомпенсации.
Экстракардиальными причинами ОСН выступают:
- Тромбоэмболия легочной артерии (ТЭЛА) и ее ветвей. Источник ТЭЛА — тромбозы вен нижних конечностей при тромбофлебитах, в послеоперационном периоде, при длительной обездвиженности тела и конечностей на фоне травм (чаще всего).
- Острые нарушения кровообращения головного мозга, при которых происходит выброс вазоактивных гормонов (они поддерживают высокое давление в сосудах легких).
- Пневмоторакс — скопление воздуха в грудной полости при болезнях легких и вследствие травм грудной клетки. При напряженном пневмотораксе с каждым вдохом-выдохом объем воздуха в грудной клетке увеличивается, легкое на пораженной стороне спадается, сердце смещается в противоположную сторону. При этом нарушается венозный возврат к сердцу и сократительная функция миокарда.
Факторы риска
Среди факторов, увеличивающих риск развития острой сердечной недостаточности:
- невыполнение рекомендаций по лечению ХСН;
- физическое перенапряжение и эмоциональный стресс;
- тяжелые острые инфекции и пневмонии;
- увеличение ОЦК (объема циркулирующей крови) при избыточных внутривенных капельных введениях лекарственных средств (при болезнях почек, у пациентов с ХСН);
- почечная недостаточность;
- злоупотребление алкоголем;
- передозировка лекарств с кардиотоксическим эффектом;
- бронхиальная астма.
Симптомы хронической сердечной недостаточности
Основные симптомы:
-
одышка в покое и при нагрузке,
-
отеки ног, голеней, стоп, передней брюшной стенки.
-
увеличение печени и болезненность в области правого подреберья.
-
снижение толерантности к физической нагрузке.
Классы ХСН
Согласно методике Нью-Йоркской кардиологической ассоциации выделяют 4 класса ХСН.
1 класс – имеются заболевания сердца, но они не ограничиваеют повседневную активность.
2 класс – заболевание сердца приводит к легкому ограничению физической активности. Симптомов в покое нет, обычная физическая активность вызывает усталость и одышку.
3 класс – значительное ограничение физической активности.
4 класс – ограничение любой физической активности появление симптомов в покое.
Определить класс сердечной недостаточности можно по опроснику ШОКС (шкала оценки клинического состояния больного) в модификации Мареева В.Ю. Тот или иной класс ХСН выставляется в зависимости от количества баллов, которые присваиваются по результатам ответов на вопросы опросника.
Виды сосудистой недостаточности
По локализации сосудистая недостаточность может разделяться на: региональную (затрагивающую какую-то конкретно взятую часть тела) и системную (поражающую сосуды всего организма).
По скорости образования и протекания различают острую и хроническую сосудистую недостаточность.
- Острая недостаточность развивается при резком падении уровня давления в сосудах, например, при кардиогенном шоке вследствие инфаркта миокарда. Характеризуется развитием коллапса из-за выраженного падения артериального давления.
- Хроническая недостаточность развивается в течение долгого времени при снижении артериального давления ниже 100/60 мм.рт.ст. К этому понятию можно отнести широкую группу заболевания: тромбофлебит, вертебробазилярная недостаточность, ишемическая болезнь сердца, мезентериальная сосудистая недостаточность и другие состояния, сопровождающиеся ишемией. Хроническая сосудистая недостаточность может быть первичной (развивается при нарушении деятельности вегетативной нервной системы) и вторичной (при различных заболеваниях).