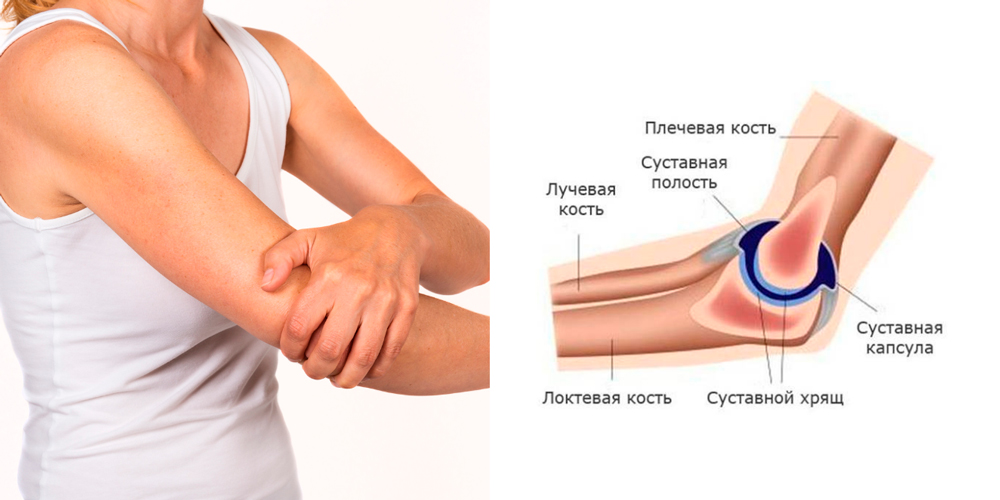
К какому врачу обращаться при боли в суставах: артролог, ревматолог, невропатолог
Содержание:
- Виды артритов
- Помощь специалистов при артрите
- Когда следует обращаться к Ортопеду:
- Спортивная ортопедия и реабилитация
- Что делает детский ортопед на осмотре?
- Какие патологии выявляет и что проверяет детский ортопед?
- Ортопедические факты
- Группы заболеваний
- Травматолог
- Где пройти обучение
- Преимущества клиники
- Стоимость услуг детского ортопеда
- В целом, ортопеды занимаются:
- Что входит в обязанности специалиста
- Врач и дети
- Причины заболевания
- Область, известная своей инновационностью
- Зачем нужен профилактический осмотр ортопеда ребенку?
- В каких случаях необходимо обращаться
Виды артритов
Артриты – это многочисленная группа заболеваний, имеющих самое разное происхождение и течение. По течению артриты делятся на острые, подострые и хронические. По характеру воспалительной жидкости (экссудата) в полости сустава выделяют следующие виды артрита:
- серозные – негнойные, часто развиваются при вирусном поражении;
- серозно-фибринозные – кроме негнойного экссудата в суставной полости отлагается белок фибрин, из которого в дальнейшем образуется соединительная ткань, вызывающая стойкую деформацию и нарушение двигательной функции;
- гнойные – самый тяжелый вид артритов, приводящий к поражению не только синовиальной оболочки, но также и всех остальных структур (хряща, котной ткани и др.), разрушению сустава и тяжелым гнойным осложнениям.
Острый гнойный
Неспецифические (пиогенные, гнойные) артриты вызываются стафилококками, стрептококками, пневмококками и другой неспецифической (способной вызывать любые воспалительные процессы) инфекцией. Протекают тяжело, но могут полностью излечиваться. Начало острое, внезапное. Повышается температура тела, появляется озноб, недомогание, головная боль. Одновременно появляется боль в пораженном суставе. Околосуставные ткани отекшие, кожа покрасневшая, на ощупь горячая. Движения причиняют сильную боль.
При отсутствии немедленной помощи гнойное воспаление распространяется на окружающие ткани, по кровеносным сосудам может распространяться на отдаленные органы, вызывая тяжелые осложнения. Сустав при артрите может быть полностью разрушен, а после выздоровления сформируется стойкий анкилоз.
Но современные методы лечения позволяют помочь больному даже на запущенных стадиях заболевания. В большинстве случаев болезнь заканчивается выздоровлением.
Хронический
Может развиваться на фоне острого воспалительного процесса при отсутствии своевременной помощи. Некоторые формы (ревматоидный, туберкулезный) имеют изначально хроническое течение.
Больные жалуются на боли в одном или нескольких суставах, усиливающихся ночью и уменьшающихся после начала двигательной активности. Характерны также скованность движений, иногда – припухлость в области поражения. По мере прогрессирования болезни все эти симптомы нарастают. Протекает длительно, с обострениями и ремиссиями, при отсутствии своевременного лечения может приводить к полной утрате суставной функции.
Деформирующий артрозоартрит
На фоне длительно протекающего хронического артрита в одном или нескольких суставах постепенно развивается его деформация. Вначале изменение формы происходит за счет плотного воспалительного отека. Но затем после каждого обострения разрастается соединительная ткань, постепенно разрушающая хрящ и вызывающая неподвижность сустава.
Деформирующий артрозоартрит
Еще через некоторое время разрастается костная ткань и формируется анкилоз. Костные разрастания, подвывихи и вывихи приводят к деформации и полной утрате функции конечности.
Помощь специалистов при артрите
Какой врач лечит больного, определяют полученные данные. Хирург или ортопед, ревматолог или артролог могут назначить первоначальное лечение. Для начала нужно убрать воспаление и обезболить пациента. Проводимая противовоспалительная терапия препаратами должна сопровождаться мазями и гелями, убирающими воспаление непосредственно на нужном участке тела. Поможет ношение изделий из собачьей шерсти (наколенники, нарукавники, пояса, перчатки) и специальные ортопедические приспособления.
При бактериальном артрите нужно пройти курс приема антибиотиков. Хрящевую ткань восстанавливают при помощи хондропротекторов.
Если снижение иммунитета связано с неправильным питанием или избыточным весом, то понадобится консультация диетолога и эндокринолога. Правильное питание и здоровый образ жизни помогут быстрее восстановиться после заболевания.
Если запущенное состояние артритов или артрозов, какой врач лечит больного, понятно и без рекомендаций. Это хирург. Во время операции удаляют разрушенный сустав и ставят на его место протез.
Когда следует обращаться к Ортопеду:
Косолапость – это несколько элементов деформации стопы. Нарушения закладываются еще во внутриутробном развитии. Поэтому эта патология называется врожденной. Причины косолапости не может объяснить никто.
Стопа смотрит внутрь, она повернута внутренним краем вверх и как бы вытянута вперед (элемент конской стопы). При многоплоскокостной деформации стопы пятка подтянута вверх, стопа дугообразно изогнута и развернута к внутреннему краю вверх. Ее возможно вывести в нормальное положение.
Подобная деформация может быть и при различных неврологических заболеваниях — но в этих случаях стопа более или менее выводится в правильное положение.
При резко выраженной косолапости стопа повернута внутрь, наружный ее край обращен книзу и сзади, а внутренний вогнутый край — кверху. Тыльная поверхность стопы обращена вперед и вниз, а подошвенная — назад и вверх.
Супинация стопы бывает столь значительной, что пятка может касаться внутренней поверхности голени. Кроме этих симптомов при врожденной косолапости часто наблюдаются скручивание костей голени кнаружи (торсия), поперечный перегиб подошвы (инфлексия), что сопровождается образованием идущей по внутреннему краю среднего отдела стопы поперечной борозды (борозды Адамса) и варусной деформацией пальцев стопы.
Симптомы заболевания плоскостопие
1. Вечером стопы устают, появляются оттеки, если была сильная физическая нагрузка — стопа побаливает.
2. Боль становиться сильнее, доходит до колена.
3. Присоединяется боль в пояснице, головная боль. Появляется огромное желание скинуть обувь и ходить босиком. Вы с трудом покупаете себе обувь, так как стопа стала больше, пальцы деформировались.
Врожденный вывих бедра — самая частая из врожденных деформаций опорно-двигательного аппарата. Этот порок развития распространяется на все элементы тазобедренного сустава: вертлужную впадину, головку бедренной кости с окружающими мышцами, связками, капсулой и заключается в недоразвитии этих тканей.
Причины сколиоза
Причины сколиоза не изучены до конца.
Среди основных причин рассматриваются две основные группы – врожденные и приобретенные причины сколиоза.
Врожденные причины сколиоза — это врожденные нарушения структуры соединительных тканей с ослаблением связочных структур во всех системах организма. Другими словами, связки, предназначенные для удержания позвоночного столба в вертикальном положении, оказываются слишком слабыми для этого.
— Врожденный или первичный (наследственный) сколиоз может сопровождать различные врожденные изменения:
— нарушение развития тазобедренных суставов (дисплазия),
— челюстно-лицевые аномалии, плоскостопие,
— аномалии желчевыводящих и мочевыводящих путей.
Причиной нарушения нормального внутриутробного развития, приводящего к недоразвитости позвонков, может быть неправильное питание матери, наличие вредных привычек, пренебрежение физическими нагрузками. Неправильная форма таза матери также может спровоцировать врожденный сколиоз ребёнка.
Кифоз может быть дугообразным, когда тот или иной отдел позвоночника равномерно искривлен сзади, и угловатым, когда позвоночник резко искривлен на небольшом участке (в области нескольких позвонков).
Дугообразный кифоз возникает, главным образом, в грудном отделе позвоночника (так называемая круглая спина).
Лордоз наблюдается обычно в поясничном отделе позвоночника. Наиболее часто он развивается при врожденных вывихах в тазобедренных суставах, при которых центр тяжести тела при вертикальном его положении переносится спереди и, чтобы сохранить равновесии, туловище отклоняется назад, перегибаясь в пояснице.
Физиологический поясничный лордоз может усиливаться при чрезмерном отложении жира на животе.
Лордоз проявляется деформацией позвоночника и болями, обусловленными перераспределением нагрузки на тела позвонков и перерастяжением мышечно-связочного аппарата позвоночника.
Активные движения пораженного отдела позвоночника ограничены.
Лордозу часто сопутствует опущение внутренних органов (желудка, кишечника, почек), чем и объясняются различные нарушения в их работе.
Кривошея — деформация шеи, характеризующаяся неправильным положением головы с ее наклоном вбок и поворотом. Кривошея бывает односторонней, очень редко двусторонней. Различают врожденную и приобретенную формы кривошеи.
В зависимости от того, какие ткани шеи поражены, выделяют дерматогенную, десмогенную, миогенную, нейрогенную, артрогенную и остеогенную кривошею.
Спортивная ортопедия и реабилитация
Спортивная ортопедия – это огромное направление, включающее в себя профилактику травматизма и устранение его последствий. Для профилактики врачи разрабатывают специальные комплексы упражнений, призванных успешно подготовить тело человека, его костно-мышечный аппарат к повышенным физическим нагрузкам во время тренировки и соревнований. Также используются ортопедические бандажи, ортезы, повязки, бинты и т.д. Все это обмундирование призвано защитить связочный и сухожильный аппарат от чрезмерного растяжения во время физической нагрузки.
Также ортопеды занимаются разработкой специального рациона питания для спортсменов. Он должен учитывать потребность организма в количестве белка, жиров, минеральных веществ и витаминов, необходимых для полноценного восстановления после перенесённой нагрузки.
В деле реабилитация ортопедия способна творить настоящие чудеса. Существует несколько направлений этой работы:
- протезирование позволяет заменить утраченные суставы и конечности;
- улучшение состояния мышечного каркаса усиливает диффузное питание хрящевой ткани и способствует восстановлению целостности межпозвоночных дисков и крупных суставов;
- коррекция положения головок костей и тел позвонков устраняет эффект компрессии и восстанавливает нормальный ток крови и лимфатической жидкости;
- улучшение осанки и правильная постановка стопы приводит к равномерному распределению амортизационной механической нагрузки по всему опорно-двигательному аппарату.
В процессе проведения реабилитации перед врачом ортопедом стоит сложная задача – провести полную адаптацию пациента с возвращением ему всех утраченных двигательных функций. Обычно ортопедическая реабилитация требуется в следующих ситуациях:
- перенесённая хирургическая операция по удалению межпозвоночной грыжи диска;
- эндопротезирование крупных суставов нижних и верхних конечностей;
- серьезные переломы костей рук, ног и позвоночника;
- развитие травматической контрактуры (отсутствие подвижности в том или ином суставе);
- параличи и парезы после острого нарушения мозгового кровообращения (инсульта);
- нарушение подвижности при компрессиях корешковых нервов, отходящих от позвоночного столба.
Любое нарушение двигательной активности требует коррекционной работы врача ортопеда.

Что делает детский ортопед на осмотре?
У новорожденных в первую очередь проверяется объем движений в суставах, диагностируют, есть ли симптом «соскальзывания» или «щелчка», характерного для вывихов.
На прием ребенка приносят после 1 месяца жизни. Доктор узнает о характере течения беременности, были ли осложнения при родах. Малыша полностью раздевают. Сначала осматривают цвет и чистоту кожи, пропорциональность телосложения, какова форма и положение головы, симметричность конечностей в покое.
После визуального осмотра врач приступает к мануальному. Он прощупывает суставы и доступные для пальпации костные образования. Так можно выявить ограничения подвижности или слишком большую их подвижность. Определяет, есть ли болезненность при движениях, мышечный тонус и многое другое.
Следующий осмотр происходит в 3 месяца. Во многом он похож на предыдущий и позволяет выявить патологии, клиническая картина которых два месяца назад еще была не видна, например, мышечная кривошея.
В возрасте 6 месяцев прием ортопеда также необходим, так как во время обследования выясняется, нет ли проблем в обменных нарушениях, таких как рахит. Он проверяет, готов ли ребенок сидеть самостоятельно, насколько развито моторное развитие и костно-мышечная система, способность к переворотам туловища. Стоит посетить врача и в возрасте 1 года, когда ребенок учится делать первые шаги самостоятельно.
Какие патологии выявляет и что проверяет детский ортопед?
Под врачебным наблюдением детского ортопеда ребенок развивается с рождения и до совершеннолетия. Какими проблемами занимается детский ортопед:
- плоскостопием, косолапостью, кривошеей;
- врожденными вывихами и дисплазией тазобедренных суставов;
- пороками развития кистей и стоп (синдактилией);
- варусной и вальгусной деформацией ног, рук;
- нарушением осанки, сколиозом;
- деформациями грудной клетки (воронкообразные, килевидные);
- опухолями костей (экзостозы, хондромы) ;
- пороками развития ребер;
- юношеским эпифизеолизом;
- последствиями перенесенного остеомиелита новорожденных и другими патологиями.
В задачи доктора входит диагностика, лечение, контроль за эффективностью терапии, подготовка к хирургическому лечению, реабилитация после нее.
Симптомы, которые должны насторожить родителей
Есть перечень симптомов, которые указывают на то, что ортопедический осмотр необходим. К ним относятся:
- нарушения, ограничения двигательных функций, подвижности;
- суставные, мышечные боли;
- быстрая утомляемость и болезненность при ходьбе;
- сутулость, проблемы с осанкой;
- отечность, деформация суставов;
- асимметрия конечностей и др.
Внимательные родители всегда посещают врача в целях профилактики, наблюдают за ребенком, не оставляют без внимания жалобы на боль и дискомфорт, обращают внимание на то, что обувь стаптывается при ходьбе, видят несоответствие в пропорциях тела. Не следует откладывать визит к врачу
Чем раньше малыша осмотрит детский ортопед, тем больше вероятность полного выздоровления
При этом исключительно важно родителям понимать, что отсутствие жалоб и настораживающих симптомов не означают то, что ортопедической патологии нет. Большинство заболеваний родители просто не в состоянии распознать или замечают их только на поздних этапах развития патологии
Промедление, пропуск профилактических осмотров, согласно возрасту ребенка, могут:
- стать причиной осложнений, которых бы не было бы при своевременном обращении к детскому ортопеду;
- вызвать детскую инвалидность;
- потребовать проведения хирургического вмешательства.
Ортопедические факты
Травмы опорно-двигательного аппарата (кости, суставы, мышцы, связки, сухожилия) или такие заболевания, как артрит, остеопороз занимают первое место при посещении врачей.
Количество людей с травмами опорно-двигательного аппарата составляет 28,6 миллиона человек в год, что составляет более половины всех травм за один год.
Заболевания и травмы опорно-двигательного аппарата составляют 67,6 миллионов посещений врачебных кабинетов и амбулаторно-поликлинических отделений больниц и отделений скорой помощи ежегодно.
Врачи-ортопеды (иногда их также называют врачами-ортопедами или хирургами-ортопедами) — это врачи, которые заботятся о ваших костях, суставах, связках, нервах и сухожилиях (тканях, которые соединяют кости и суставы). Эти части тела также называют «костно-мышечной системой».
Группы заболеваний
Суставы относятся к структурам костно-мышечной системы организма человека. Они имеют достаточно сложное строение, включают соединительную, костную ткань и хрящи. За счет специфики функциональной активности и строения структуры часто подвергаются развитию патологических процессов. Все заболевания условно разделяются на несколько основных групп:
- Инфекционные процессы, затрагивающие различные ткани и приводящие к их воспалению (инфекционные артриты).
- Аутоиммунные процессы – нарушение функционального состояния иммунитета человека сопровождается тем, что иммунокомпетентные клетки «ошибочно» вырабатывают антитела к собственным тканям организма. В результате развития патологического процесса часто поражаются ткани различных структур костно-мышечной системы с развитием длительного воспаления и их повреждения.
- Дегенеративно-дистрофические состояния – возрастные изменения, перенесенные воспалительные процессы независимо от их причины и происхождения, а также посттравматические состояния приводят к нарушению процессов питания структур, что в первую очередь затрагивает хрящевую ткань. В результате постепенно формируются повреждения, которые затем приводят к воспалительной реакции.
- Перенесенные травмы, которые являются причиной механического повреждения и изменения анатомического соотношения различных структур.
Для каждой группы заболеваний выделяется своя специализация и врач, специализирующийся на суставах.
Травматолог
Врач по суставам и связкам, который занимается диагностикой и лечением перенесенных травм, называется травматолог. Он представляет более узкую ортопедическую специализацию, поэтому при необходимости (в основном в небольших медицинских клиниках) может заниматься проблематикой воспалительной и дегенеративно-дистрофической патологии структур костно-мышечной системы, за исключением аутоиммунных ревматоидных заболеваний.
Узкий медицинский специалист проводит лечение перенесенных травм амбулаторно или в условиях травматологического стационара. Также в большинстве государственных и частных медицинских учреждений организованы травматологические пункты, в которых медицинские специалисты оказывают ургентную помощь. Они работают круглосуточно без праздников и выходных. В условиях травматологического пункта проводится первичная диагностика причины и характера перенесенной травмы при помощи рентгенографии, а также оказывается первая помощь.
При переломах или вывихах она включает репозицию отломков или вправление с последующей иммобилизацией (обездвиживание) конечности. При тяжелой травме, требующей хирургического лечения, проводится госпитализация пострадавшего в стационар.
Где пройти обучение
Помимо высшего образования на рынке есть ряд краткосрочного обучения длительностью, как правило, от недели до года.
Межрегиональная академия дополнительного профессионального образования (МАДПО) обучает по специализации «Травматология и ортопедия» и выдаёт диплом и сертификат.
Медицинский университет инноваций и развития приглашает вас пройти дистанционные курсы переподготовки или повышения квалификации по направлению «Врач-ортопед» с получением диплома или сертификата государственного образца. Обучение длится от 16 до 2700 часов, в зависимости от программы и вашего уровня подготовки.
Институт профессионального образования «ИПО» приглашает вас пройти дистанционные курсы по направлению «Травматология и ортопедия» (есть варианты 256, 512 и 1024 ак.ч.) с получением диплома или удостоверения государственного образца. Мы обучили более 8000 выпускников из почти 200 городов. Можно пройти обучение экстерном, получить беспроцентную рассрочку.
Преимущества клиники
- Мы оказываем комплексную медицинскую помощь амбулаторно и стационарно.
- Используем новейшие методики и передовое оборудование.
- Гарантируем индивидуальный подход к лечению, быстрое восстановление функций и сокращение сроков реабилитации.
- У нас работают лучшие российские врачи, прошедших стажировки в ведущих клиниках США и Европы.
К вашим услугам два отделения травматологии и ортопедии, специализирующиеся на лечении заболеваний и повреждений опорно-двигательного аппарата, проведении хирургических вмешательствах и протезирования, коррекции врожденных и приобретенных деформаций. Записаться на прием следует при первых признаках дискомфорта, не дожидаясь усугубления патологических процессов.
Запишитесь на прием к травматологу-ортопеду по телефону: +7 (812) 676-25-25 или оставив заявку
|
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы. |
Запись онлайн |
Стоимость услуг детского ортопеда
Цены, указанные в прайс листе, могут отличаться от действительных. Пожалуйста, уточняйте актуальную стоимость по телефону +7 495 104 8605 (круглосуточно) или в клинике GMS Hospital по адресу: г. Москва, ул. Каланчёвская, 45.
| Название | Обычная цена | Цена со скидкой 30% |
| Первичная консультация ведущего хирурга/травматолога/ортопеда | 13 665 руб. | 9 566 руб. |
| Первичный прием хирурга/травматолога/ортопеда | 9 565 руб. | 6 696 руб. |
| Повторная консультация ведущего хирурга/травматолога/ортопеда | 11 615 руб. | 8 131 руб. |
| Повторный прием хирурга/травматолога/ортопеда | 8 130 руб. | 5 691 руб. |
| Расширенная консультация ведущего хирурга/травматолога/ортопеда | 24 605 руб. | 17 224 руб. |
Уважаемые клиенты! Каждый случай индивидуален и конечную стоимость Вашего лечения можно узнать, только после очного визита к врачу GMS Hospital.Указаны цены на самые востребованные услуги со скидкой 30%, которая действует при оплате наличными или банковской картой. Вы можете обслуживаться по полису ДМС, оплачивать отдельно каждый визит, заключить договор на годовую медицинскую программу или внести депозит и получать услуги со скидкой. В выходные и праздничные дни клиника оставляет за собой право взимать доплату согласно действующего прейскуранта. Услуги оказываются на основании заключенного договора.
Принимаются к оплате пластиковые карты MasterCard, VISA, Maestro, МИР. Также доступна бесконтактная оплата картами Apple Pay, Google Pay и Android Pay.

В целом, ортопеды занимаются:
- Диагностикой травмы или ортопедического заболевания
- Лечение с помощью медикаментов, упражнений, операций или других видов лечения
- Реабилитация, рекомендуя упражнения или физиотерапию для восстановления движения, силы и функции.
- Профилактика с помощью информационных и лечебных систем для предотвращения травм или замедления прогрессирования заболеваний.
Как правило, до 50 процентов ортопедической патологии посвящено нехирургическому или консервативному лечению травм или заболеваний и 50 процентов — хирургическому.
Хирургическое вмешательство может потребоваться для восстановления функций, потерянных в результате травмы или заболевания костей, суставов, мышц, сухожилий, связок, нервов или кожи.
Ортопед также тесно сотрудничает с другими медицинскими работниками и часто выступает в качестве консультанта других врачей. Ортопеды являются членами команд, которые справляются со сложными, многосистемными травмами и часто играют важную роль в организации и оказании неотложной помощи.
Что входит в обязанности специалиста
Ортопед – это специалист с высшим медицинским образованием, который прошел послевузовское обучение (интернатура/ординатура) и получил узкопрофильную специализацию. Помимо традиционного курса терапии болезней и повреждений опорно-двигательной системы, специалист ориентируется в военно-полевой хирургии, протезировании, спортивной травматологии, реабилитации, клинической биомеханике и костных патологиях.
Основная цель врача – профилактика и лечение ортопедических заболеваний и последствий механических травм в амбулаторных условиях. Диагностика, терапия и профилактика проводится в специализированных медицинских учреждениях – травматологических отделениях больницы, реабилитационных центрах, санаториях ортопедического профиля и так далее.
Неполный список болезней, которыми занимается ортопед:
- искривление стоп, косолапость или плоскостопие;
- врожденные патологии опорно-двигательного аппарата (к примеру, дисплазия тазобедренного сустава);
- артроз, бурсит, артрит;
- остеохондроз (дистрофические нарушение в суставных хрящах);
- механические повреждения, вывихи, переломы и другие травмы;
- саркома Юинга (злокачественная опухоль костного скелета).
Врач и дети
Наибольшего внимания требуют симптомы ортопедических нарушений у детей: если их не заметить вовремя и пустить на самотёк, можно дождаться серьёзных осложнений. Поэтому врач ортопед необходим в следующих ситуациях:
- хруст и щелчки в суставах во время двигательной активности ребёнка;
- быстрая утомляемость малыша, уступчивость в играх по сравнению с ровесниками;
- врождённые нарушения опорно-двигательного аппарата, для которых характерны наблюдаются «привычные» позы — наклон головы в одну сторону, стремление сидеть, скрестив конечности и т.д.;
- лёгкая хромота при ходьбе, сильный наклон корпуса вперёд или назад, закидывание ног, косолапость.

Своевременное выявление и лечение ортопедических патологий в детском и подростковом возрасте является важнейшим условием правильного роста и формирования человеческого организма в целом.
Причины заболевания
Болезнь может развиваться очень медленно (хроническая форма) или быстро и неожиданно (острая фаза). Причиной может выступить любой патологический процесс в нашем организме
Именно поэтому очень важно обратиться за помощью к специалисту, и выяснить какой доктор лечит заболевание
Медицинские исследования выделяют несколько основных причин возникновения артрита:
- инфекционные заболевания;
- переохлаждения;
- травмы конечностей;
- специфические поражения суставной ткани;
- подагра;
- нарушение иммунной системы;
- наследственность.
Лечение
Основная терапия направлена на снятие болевого синдрома, воспаления, восстановление двигательной функции, а также выявление причины болезни. Часто после лечения основного заболевания наступает ремиссия и полное выздоровление.
Классическая схема лечения артритов любой этиологии включает в себя:
- Медикаментозную терапию.
- ЛФК.
- Диета.
- Ортопедические приспособления.
- Физиопроцедуры.
- Прием витаминных комплексов.
Область, известная своей инновационностью
Как и другие отрасли медицины, замечательные технологические достижения в последние годы значительно сформировали область ортопедии.
Артроскопия — применение инструментов визуализации для диагностики и хирургического лечения заболеваний внутренних суставов — открыла новые горизонты терапии.
Захватывающие клеточные исследования могут позволить хирургам-ортопедам когда-нибудь в будущем стимулировать рост связок и костей у пациентов.
Большие успехи произошли в хирургическом лечении дегенеративных заболеваний суставов. Например, хирурги-ортопеды могут заменить пораженный сустав протезом (тотальная замена сустава).
Продолжаются исследования по «выращиванию» суставного хряща в суставах, что может однажды снизить потребность некоторых людей в замене суставов.
Специальности
В то время как большинство ортопедов практикуют общую ортопедию, некоторые из них могут специализироваться на лечении стопы, кисти, плеча, позвоночника, тазобедренного сустава, колена, а другие — в педиатрии, травматологии или спортивной медицине. Некоторые ортопеды могут специализироваться в нескольких областях.
Зачем нужен профилактический осмотр ортопеда ребенку?
Профилактический осмотр детского ортопеда нужен, чтобы убедиться в отсутствии патологий опорно-двигательного аппарата ребенка, а в случае выявления заболевания – своевременного лечения.
Врач-ортопед делает выводы по разным признакам:
- положению головы новорожденного;
- объему активных и пассивных движений в суставах;
- мышечному тонусу и ряду других, заметных и понятных только опытному ортопеду признаков.
На первом году жизни ребенок должен осматриваться ортопедом пять раз (в родильном доме, в 1 месяц, в 3 месяца, в 6 месяцев и в 1 год). Существует ряд заболеваний и деформаций, которые могут быть полностью или частично вылечены только в определенном детском возрасте
Поэтому очень важно не пропускать профилактические осмотры врача-ортопеда, согласно возрасту ребенка
В каких случаях необходимо обращаться
Часто проблемы, которые находятся в компетенции данного специалиста, долгое время не вызывают симптоматики и развиваются скрыто. Первые сигналы пациент может получить только тогда, когда болезнь уже усугубилась и приняла серьезную форму. Поэтому с визитом к врачу тянуть не стоит.
О том, что появились проблемы с опорно-двигательным аппаратом, могут свидетельствовать такие признаки:
- постоянные или периодические боли в спине или конечностях;
- ноющие ощущения или опухания в суставах;
- искривление конечностей, стоп или кистей рук;
- хруст при вставании и приседании;
- уменьшение подвижности суставов.
Периодические проверки у ортопеда должны проходить те, у кого повторно возникают растяжения, переломы, вывихи, так как это может быт признаком прогрессирующих остеопатий.
При ряде хронических заболеваний врач рекомендует комплекс профилактических мер, которые позволят провести коррекцию или предотвратить осложнение имеющегося заболевания.