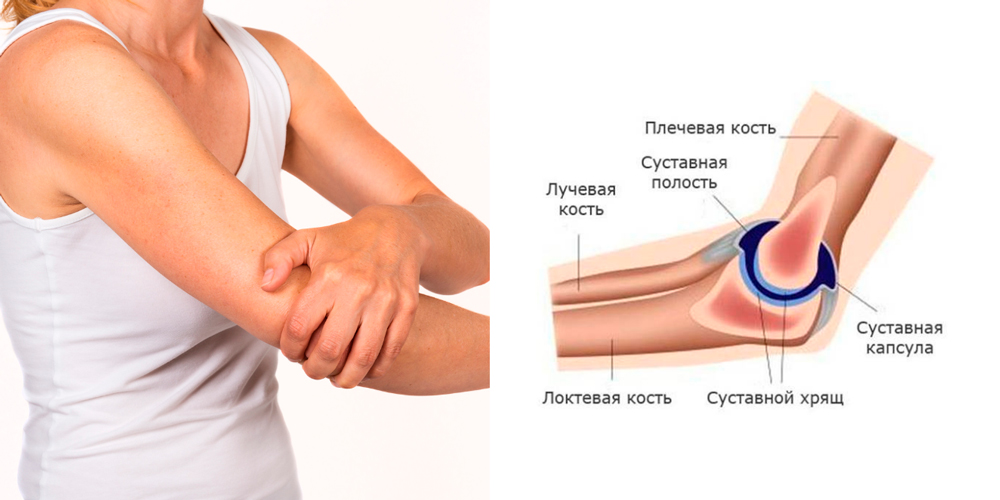
Таблетки от боли в суставах
Содержание:
- Причины болезни печени
- Анализы и диагностика
- Анальгетики и спазмолитики
- Локализации
- Лечение ревматоидного артрита
- Особенности развития болезни
- Методы лечения болей в пятке
- Ревматоидный артрит в цифрах
- Инъекции в сустав
- Способы обезболивания
- Мануальная терапия при лечении суставов
- Оценка эффективности лечения на МРТ тазобедренного сустава
- Симптомы острого артрита
- Методы диагностики артрита
- На что указывает боль в суставах и когда она возникает
- Причины острого артрита
- Клинические рекомендации пациентам
Причины болезни печени
Препараты для печени назначаются для борьбы со следующими факторами, провоцирующими развитие патологических нарушений:
-
Вредоносные бактерии и вирусные инфекции. Лекарственные средства помогают справиться с воспалением печени (гепатитом), предотвращая развитие цирроза.
-
Жировой дисбаланс. Возникает при неправильном питании, сахарного диабета и панкреатита, дисфункций щитовидной железы и бесконтрольного приема медикаментов. Приводит к тому, что печень перестает нормально функционировать.
-
Алкоголизм или злоупотребление алкоголем. Даже качественные спиртные напитки наносят вред организму, в т. ч. и печени. Для здоровья можно употреблять не более 150-300 мл вина или 20-50 мл водки в день.
-
Интоксикация. Возникает преимущественно после прохождения антибактериальной терапии. Антибиотики оказывают негативное воздействие на печень, приводя к развитию хронических заболеваний.
Чем раньше будут приняты лечебные меры, тем лучше. Своевременно начатая терапия – гарантия скорейшего выздоровления и отсутствия осложнений.
Анализы и диагностика
Диагностикой артроза занимается врач-ортопед. Он проводит подробный опрос пациента для выявления жалоб и анамнеза. Врач подробно расспрашивает о времени появления первых признаков и скорости их развития, перенесенных травмах и болезнях, наличии подобных проблем у родственников.
Общий анализ крови позволяет выявить воспалительный процесс, который нередко сопровождает артроз.
Основным методом диагностики является рентгенография. На снимке хорошо визуализируются следующие признаки:
- сужение суставной щели;
- изменение контуров соприкасающихся костей;
- нарушенная структура кости в пораженной зоне;
- костные разрастания (остеофиты);
- искривление оси конечности или пальца;
- подвывих сустава.
Для более детальной диагностики могут быть назначены:
- компьютерная томография (КТ);
- магнитно-резонансная томография (МРТ);
- УЗИ сустава;
- артроскопия (внутреннее исследование суставной полости с помощью камеры, введенной через небольшой прокол);
- сцинтиграфия (оценка состояния костей и обмена веществ в них с помощью введения радиофармацевтических препаратов).
При подозрении на вторичный характер заболевания назначаются соответствующие анализы и консультации узких специалистов.
Анальгетики и спазмолитики
«Анальгин» относится к ненаркотическим обезболивающим средствам. Это самый известный и распространенный препарат. Но из-за большого количества побочных действий он в последнее время стал применяться все реже. Тем более что при артрозе он может снять только слабые и средние боли.
Иногда боли при артрозе возникают из-за спазма мышц вследствие воспалительных явлений или раздражения разрушенными суставными поверхностями. В этом случае помогут спазмолитики, которые снимают боль за счет расслабления мышц. Это «Баклофен», «Мидокалм», «Сирдалуд». Они обычно хорошо переносятся и почти не имеют противопоказаний.
Локализации
Хруст в суставах — когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
При разных видах артритов поражаются преимущественно определенные суставы
Острый артрит тазобедренного сустава
Такой артрит часто имеет травматический характер на фоне перелома шейки бедра с последующим развитием гнойного артрита (коксита). Особенно опасен в пожилом возрасте; у подростков часто развиваются туберкулезные кокситы, но остро они протекают редко. Подробнее об артрите тазобедренного сустава читайте тут.
Острый артрит коленного сустава
Это чаще всего травматические, гонорейные, реактивные артриты. Изредка острое воспаление коленного сустава является первичным проявлением ревматоидного процесса.
Острый артрит голеностопного сустава
Для него характерны травматический, реактивный воспалительные процессы. Одним из осложнений воспаления голеностопного сустава является поражение сухожилий и связок в пяточной области с развитием рыхлых пяточных шпор. Это приводит к появлению постоянного болевого синдрома, усиливающегося при ходьбе. Для мелких суставов стопы характерно ревматоидное и подагрическое поражение.
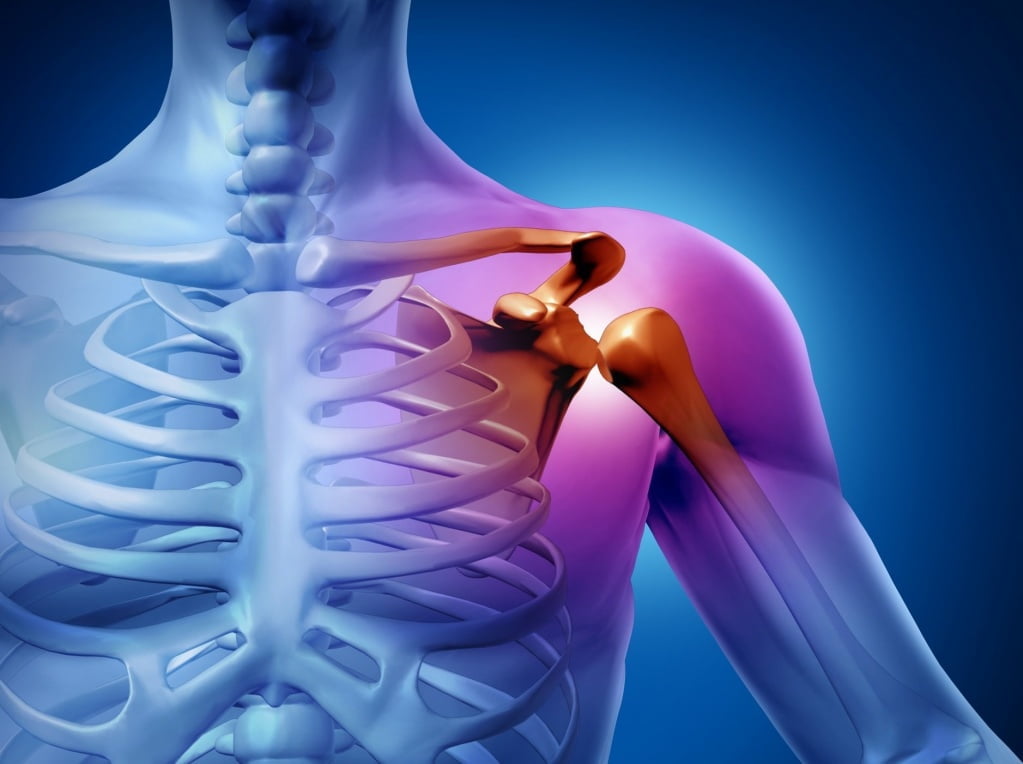
Острый артрит плечевого сустава
Острый артрит плечевого сустава
Часто является следствием травм с развитием неспецифического воспаления. Локализация также характерна для ревматизма. Признаки: постоянные ноющие боли в области плеча и лопатки.
Острый артрит кисти
Бывает:
- лучезапястный – поражается при ревматоидном, инфекционном, посттравматическом процессах;
- мелкие суставы кисти – ревматоидный, подагрический;
- пальцев – псориатический.
Подробно о посттравматическом артрите тут.
Шейный острый артрит
Чаще всего развивается после травм и как первичное проявление ревматоидного поражения суставов позвоночника (болезни Бехтерева). Травматический шейный артрит протекает тяжело, с общей интоксикацией, головными болями и перепадами АД. Для ревматоидных поражений характерны головные боли, боли и неподвижность суставов позвоночника, сопровождающиеся подвывихами суставов.
Острый артрит ВНЧС (височно-нижнечелюстного сустава)
Развивается на фоне ЛОР-инфекций в виде неспецифического или реактивного артрита. Неспецифический артрит ВНЧС может протекать легко и заканчиваться полным выздоровлением, но если процесс в области нижней челюсти становится гнойным, то возникает угроза жизни больного. При реактивном поражении ВНЧС появляется небольшой отек, покраснение и болезненность нижней челюсти, при открывании рта наблюдается некоторая асимметричность, может нарушаться жевательная функция. Прогноз благоприятный: при своевременно начатом лечении наступает выздоровление.
Лечение ревматоидного артрита
Лечение ревматоидного артрита направлено на лечение симптомов. Цели лечения:
- Уменьшить боль
- Уменьшить воспаление
- Минимизировать и / или предотвратить повреждение суставов
- Максимизировать совместное движение.
Для достижения этих целей обычно рекомендуется сочетание методов лечения. К ним относятся:
Лекарственные средства
К распространенным типам лекарств, используемых для лечения симптомов ревматоидного артрита, относятся:
Противоревматические препараты, модифицирующие заболевание (DMARD).
Это препараты, которые используются для лечения ревматоидного артрита. Они замедляют прогрессирование заболевания, помогая предотвратить постоянное повреждение суставов. К ним относятся метотрексат, лефлуномид и гидроксихлорохин. Считается, что метотрексат является основным препаратом в лечении ревматоидного артрита. Эти препараты назначаются только врачом при наличии определенных анализов.
Нестероидные противовоспалительные препараты (НПВП).
Эти препараты действуют путем лечения воспаления в суставах. Принимать рекомендуются по назначению врача
Кортикостероиды
Эти препараты, например: преднизолон, метипред действуют для уменьшения воспаления и являются более мощными, за счет другого механизма действия, чем НПВП, но обладают большим количеством побочных эффектов. При длительном приеме могут вызывать зависимость.
Биологические препараты
Эти лекарства, которые являются новым типом модифицирующих препаратов, нацелены на различные аспекты иммунной системы, чтобы помочь замедлить прогрессирование заболевания. они включают адалимумаб, этанерцепт и голимумаб. Они работают более эффективно, если их принимать вместе с небиологическим модифицирующими препаратами, таким как метотрексат.
Физиотерапия
Ряд физиотерапевтических процедур используется для уменьшения боли, улучшения движений, укрепления мышц и сохранения независимости. Рекомендуется проходить физиолечение не в период обострения
Упражнения и отдых
Необходимо соблюдать баланс между физическими упражнениями и отдыхом. При активизации болезни, увеличение отдыха может быть уместным. Отдых поможет уменьшить усталость, боль и воспаление. Упражнения важны для увеличения мышечной силы, уменьшения деформаций суставов и жесткости, а также для поддержания подвижности. Кинезиотерапевт может порекомендовать соответствующий режим упражнений.
Уход за суставами
Совместные методы защиты могут быть эффективными при уменьшении боли в суставах и усталости. Профессиональный терапевт или физиотерапевт может дать совет по этим вопросам. Может быть предложено использование шин или щадящих устройств.
Хирургия при ревматоидном артрите
Когда боль является выраженной и деформации суставов не позволяют выполнять обычные функции (ходьба, самообслуживание), может быть показана операция по восстановлению поврежденных суставов. Обычно это включает в себя протезирование суставов, восстановление сухожилий или удаление воспаленной синовиальной оболочки (синовэктомия).
Бесплатные виды терапии
Все остальные виды терапии (иглоукалывание, медитация, техники расслабления и гомеопатия, пищевые добавки) помогают справиться с симптомами, но не должны заменять основную терапию.
Особенности развития болезни
Это хроническое воспалительное заболевание суставов аутоиммунного характера с системными проявлениями и поражением сердца, печени и других органов. Основной причиной его считается наследственная предрасположенность, но болезнь может и не проявиться в течение жизни, если не будет наличия предрасполагающих факторов в виде перенесенных инфекций, стрессов, травм, гормональных нарушений и т.д.
Механизм развития заболевания и его проявления связаны с образованием антител, оказывающих разрушающее воздействие на клетки органов и тканей собственного организма (ревматоидного фактора – РФ), а также резкого увеличения провоспалительных цитокинов – информационных молекул, поддерживающих воспалительный процесс. Заболевание обычно начинается после 40 – 45 лет, чаще у женщин.
Методы лечения болей в пятке
Патологии пяточной области стараются лечить консервативно, но это не всегда возможно. Если консервативная терапия неэффективна — это показание к операции. Хирургическое лечение быстро и навсегда устраняет причину болей в области пятки. Современная хирургия основана на малоинвазивных амбулаторных техниках с минимальной травматизацией и коротким периодом восстановления.
Пяточная шпора
Хирургическое лечение пяточной шпоры показано, если консервативная терапия не дает результата в течение 6 месяцев. Виды операций при пяточной шпоре — удаление остеофита и плантарная фасциотомия.
Вмешательства проводят под местной анестезией. Через небольшой разрез хирург вводит эндоскопический зонд и микрохирургические инструменты. Под контролем микровидеокамеры он иссекает костный нарост, а при необходимости — и воспаленный участок фасции. Чтобы в дальнейшем не сдавливался нерв, рассекают толстую часть приводящей мышцы большого пальца стопы.
Если боль при пяточной шпоре вызвана не остеофитом, а избыточным натяжением подошвенного апоневроза, делают тенотомию — частичное рассечение сухожилия. Операцию выполняют без разрезов — через проколы с помощью электрического тока высокой частоты (радиочастотная тенотомия).
Бурсит
Бурсэктомия — хирургическое удаления синовиальной сумки — показана при неэффективности консервативного лечения бурсита. Операцию делают без разрезов в артроскопической технике.
Через 2-3 прокола диаметром 4-5 мм в сустав вводят микрохирургические инструменты и миниатюрную видеокамеру. Суставную капсулу рассекают и извлекают. На разрезы накладывают стерильную повязку. Длительность процедуры — около 30 минут. Восстановительный период — 2 дня.
Деформация Хаглунда
При неэффективности консервативного лечения деформации Хаглунда показано хирургическое вмешательство. В ходе эндоскопической операции — без разрезов — костный нарост удаляют с поверхности пяточного бугра, после иссекают ретрокальканеальную сумку. Таким образом восстанавливают механические функции ахиллова сухожилия и устраняют причину болей.
Тарзальный тоннельный синдром
Тарзальный тоннельный синдром, вызванный объемными патологическими образованиями в тарзальном канале — как врожденных, так и приобретенных в результате деформации стопы — требует хирургического лечения. В ходе операции патобразования удаляют и восстанавливают нормальную проходимость канала.
Туберкулез пяточной кости
На поздних стадиях туберкулеза, а также при неэффективности консервативной терапии показано хирургическое лечение. В ходе операции иссекают омертвевшие ткани пяточной кости и дезинфицируют образовавшиеся внутри нее полости.
Остеомиелит пяточной кости
При остеомиелите в ходе операции вскрывают гнойный очаг на пяточной кости, очищают его от гноя и мертвых тканей, после чего тщательно дезинфицируют область локализации воспаления.
На первичном приеме врач-хирург либо исключит неотложную патологию и направит вас к профильному специалисту, либо незамедлительно начнет лечение.
Ревматоидный артрит в цифрах
По современным представлениям ревматоидный артрит (РА) – это сложное многофакторное, хроническое, неуклонно прогрессирующее, системное аутоиммунное заболевание, в основе которого лежит длительный воспалительный процесс в организме с язвенно-деструктивным поражением и разрушением суставов.
Причины ревматоидного поражения связывают в основном с генетической предрасположенностью, вирусными инфекциями и многочисленными внешними пусковыми факторами. Код серопозитивного РА по МКБ — 10 M05.0, серонегативного — 10 M06.0.
Поражение РА населения составляет около 1% всего населения земного шара. Болеют лица любого возраста, от младенцев до пожилых людей, чаще женщины. По статистике ревматоидный артрит был установлен на 1-м году заболевания у 57,9% пациентов, остальные лечились по поводу недифференцированного (неустановленного вида) артрита (НДА), а это значит, не получали необходимой терапии. Еще через год у 33% больных этой группы был выявлен РА, то есть, их лечение замедлилось еще почти на год.
Инъекции в сустав
Введение лекарства в сустав – эффективная процедура. С помощью внутрисуставных инъекций можно создать высокую концентрацию лекарства непосредственно в больном суставе. При этом лекарство почти не попадает в другие ткани организма, не нуждающиеся в лекарстве. Таким образом, мы лечим сустав и предохраняем от лекарственной нагрузки печень и почки.
Лечение хондропротектором благотворно сказывается на состоянии суставного хряща.
Какие лекарства мы вводим в суставы? В основном, это препараты двух групп:
- Хондропротекторы, т.е. стимуляторы восстановления хряща и заместители внутрисуставной жидкости (Алфлутоп, Синвиск, Остенил, Нолтрекс, Синокром, Ферматрон и д.);
- Противовоспалительные глюкокортикоиды длительного действия (Дипроспан, Кеналог, Гидрокортизон и др.).
Мы используем внутрисуставные инъекции при лечении следующих заболеваний:
- Артроз.
- Острое воспаление в суставе или околосуставных тканях, если требуется быстро снять воспаление и введение лекарства в сустав не противопоказано.
- Противовоспалительные уколы в коленный сустав помогают при гонартрозе.
- Эпикондилит.
- Плечелопаточный периартрит.
Способы обезболивания
Проводить лечение можно при условии купирования или снижения интенсивности болезненных признаков. Существует множество способов для снятия болезненных ощущений:
- При сильном ушибе или приступе боли первой помощью будет прикладывание холодного компресса. Это может быть завернутый в полотенце лед, замороженный продукт либо бутылка с холодной водой.
- Если признак интенсивный, необходимо обездвижить конечность. Для этого руку фиксируют в положении, когда боль отсутствует или слабо ощущается, с помощью лонгеты, косынки, шины.
- Способствуют уменьшению интенсивности признаков и препараты местного спектра действия: гели, мази и кремы. Большинство данных средств оказывает и противовоспалительное действие.
- Некоторым пациентам приходится фиксировать конечность специальными фиксаторами для суставов, сдерживающих суставные мыщелки от смещения при сгибательных и разгибательных движениях рукой.
Мануальная терапия при лечении суставов
В нашей клинике принято подбирать необходимые лечебные процедуры индивидуально. Мы используем различные техники мануальной терапии, для разного возраста и состояния здоровья. Выполняют мануальную терапию врачи неврологи, прошедшие клиническую специализацию по мануальной терапии, дополнительную подготовку по рентгенологии, основам ревматологии и ортопедии. специалисты клиники. Мануальная терапия разрешена не при всех болезнях суставов, поэтому мы просим приносить к врачу на прием результаты ранее выполненных исследований, снимки, данные анализов.
| Смещение центра тяжести тела приводит к перегрузке и повреждению суставов |
Мануальная терапия – это способ вернуть суставам и мышцам правильную подвижность и снять с них избыточную нагрузку. Например, при искривлении позвоночника (сколиозе), центр тяжести тела оказывается смещенным в сторону, и нагрузка на суставы одной ноги значительно превышает норму (см. рисунок). А это причина повышенного износа суставов (артроза). В таком случае врач мануальной терапии возвращает центр тяжести на место.
| Клиника «Эхинацея». Мануальная терапия быстро и безопасно улучшит подвижность суставов и позвонков. |
Оценка эффективности лечения на МРТ тазобедренного сустава
После пройденных восстановительных манипуляций важно провести повторную диагностику, позволяющую проконтролировать корректность назначенного лечебного курса. Лучшим способом сравнения скорости регенерации тканей служит МРТ
При наличии снимков ранее проведенного исследования функциональный диагност сравнивает стадийность заболевания, выявляет отсутствие или наличие рецидивов (опухоли или инфекции, поражающие таз), миграцию метастаз.
После оперативного вмешательства исследуется состав жидкости в суставных полостях, степень восстановления волокон. В некоторых случаях (при раковом поражении кости) приходится удалять шарнирную часть бедра и заменять ее протезом. Имплантационным материалом служит металлический сплав, поэтому сканирование посредством МРТ тазобедренного сустава получает противопоказание. Альтернативой служит такое же информативное обследование, как компьютерное сканирование.
Провести аппаратное исследование можно в специализированных диагностических центрах, содержащих кабинеты томографии. Выбрать ближайшее медучреждение можно на сайте «Единого центра записи» Москвы. Расширенный списочный состав клиник упрощает сравнение по рейтингам, адресам расположения, ценам на услуги. Отмечайте лучшие предложения и записывайтесь на диагностику через сервис. Это откроет доступ к дополнительным скидкам на выбранный вид томографии.
Симптомы острого артрита
Острый артрит имеет характерные симптомы, поэтому его трудно с чем-то спутать.
Первые признаки
Начальные симптомы острого артрита: повышение температуры тела, недомогание, слабость, головная боль. При серозном воспалении эти симптомы могут быть выражены незначительно, при гнойном – ярко. Кожа над пораженной областью отекает, краснеет, становится горячей на ощупь. Болевой сидром выражен, особенно, если процесс гнойный. Ограничение подвижности из-за боли. При поражении височно-нижнечелюстного сустава появляются боли в нижней челюсти и нарушение жевания.
Боли в суставах и покраснения кожного покрова — основные симптомы острого артрита
Явные симптомы
Все симптомы нарастают, больной сустав неподвижен из-за боли. Нарастает отечность и покраснение околосуставных тканей. При скоплении в суставной полости большого объема воспалительной жидкости (экссудата) у проводящего обследование врача появляется ощущение движения жидкости под пальцами (флюктуации). При отсутствии медицинской помощи появляется риск развития серьезных осложнений.
Опасные симптомы
За медицинской помощью следует обращаться, если появились следующие симптомы:
- лихорадка в сочетании с отеком, покраснением и болезненностью сустава;
- боль, припухлость и покраснение в одном или нескольких суставах;
- появление вышеперечисленных симптомов через несколько дней после травмы или резкое внезапное обострение всех симптомов, которые ранее были значительно менее выражены;
- сильная суставная боль в суставе, препятствующая сгибанию и разгибанию конечности;
- боли в нижней челюсти и нарушение процесса жевания.
Методы диагностики артрита
Для диагностики артрита используются как лабораторные (анализы крови), так и инструментальные методы исследования. Прежде всего, проводятся:
Общий анализ крови
Изменения в общем анализе крови зависят от разновидности артрита. При хронических артритах в период ремиссии они могут отсутствовать. При обострении хронического артрита и острых артритах характерно ускорение СОЭ. Если артрит вызван бактериальной инфекцией наблюдается повышение количества лейкоцитов со сдвигом формулы «влево». При аллергической природе заболевания может быть повышение количества эозинофилов.
Биохимический анализ крови
Биохимический анализ крови используется для установления природы заболевания, а также интенсивности воспалительного процесса. Для постановки диагноза данных биохимического анализа крови не достаточно, но обойтись без него нельзя.
Иммунологический анализ крови
Иммунологические исследования помогают в диагностике ревматоидного артрита. Иммуноферметный анализ используется для выявления возбудителей инфекционных заболеваний, с его мощью можно подтвердить или опровергнуть инфекционный характер артрита.
Рентгенография
Рентгенография сустава – основной метод диагностики артрита. С её помощью можно определить состояние костных структур и полости сустава, но она не визуализирует состояние мягких тканей – мышц, суставных дисков, связок.
УЗИ суставов и околосуставных тканей
УЗИ сустава является вспомогательным методом диагностики артрита. Используется, в основном, для диагностики артритов крупных суставов, которые имеют поверхностное расположение и могут быть легко обследованы с разных сторон.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
На что указывает боль в суставах и когда она возникает
Дегенеративно-дистрофические заболевания. К данной группе относятся различные артрозы, при которых поражаются все элементы сустава: сама кость, оболочка, околосуставные мышцы, связки, но в первую очередь изменения касаются внутрисуставного хряща, который медленно разрушается. Наиболее часто встречаются: коксартроз (поражение тазобедренного сустава), гонартроз (артроз колена), плечелопаточный периартроз. Заболевание может появиться на фоне возрастных изменений, а также сахарного диабета, болезней щитовидной железы. Артроз сопровождается болью при нагрузке на поврежденный сустав (которая обычно затихает в состоянии покоя), напряжением околосуставных мышц, периодическим опуханием и постепенной деформацией пораженного суставного сочленения, уменьшением подвижности в суставе.
Воспалительные заболевания. К данной группе относятся различные артриты: ревматоидный, подагрический, псориатический и др. Эти патологии обычно возникают как одно из проявлений системного заболевания (ревматизма, псориаза, подагры, туберкулеза и других инфекционных заболеваний) и характеризуются воспалением тканей суставов. Среди симптомов – болезненные ощущения, припухлость и постепенная деформация пораженного сочленения. К данной группе заболеваний также относят бурсит, периартрит, тендинит, которые характеризуются воспалением околосуставных тканей. Возникают данные патологии, как правило, из-за механической перегрузки суставов вследствие травм, чрезмерных физических нагрузок, сколиоза, плоскостопия. Боль при таких заболеваниях обычно тянущая, появляется при движении, а также в покое по ночам. Кроме того, среди симптомов наблюдаются ограничение подвижности в суставе и слабость расположенных рядом мышц с их постепенным истончением (атрофией). Причиной внезапной нестерпимой артралгии в пальцах ног или кистях рук может стать подагра – хроническое заболевание, обусловленное нарушением обмена веществ.
Интенсивная физическая нагрузка. Слабая ноющая артралгия может быть отголоском недавнего активного физического труда: долгих прогулок во время путешествий, работы на садовом участке, тренировки в спортивном зале и др. Болевой синдром обычно возникает через несколько часов после нагрузки, не беспокоит в состоянии покоя, но усиливается во время движения. Такой симптом, как правило, проходит самостоятельно через несколько дней и не требует применения лекарственных средств от боли в суставах.
Травма. Боль в данном случае возникает через несколько минут или часов и может свидетельствовать о повреждении хрящей, связок или капсулы сустава. Она носит постоянный характер, т. е. ощущается и в состоянии покоя, и в движении. Травма может также сопровождаться покраснением, отеком в районе повреждения, ограничением подвижности в суставе. В данном случае необходимо обратиться к врачу, а снять болевой синдром поможет обезболивающее для суставов.
Причины острого артрита
Причины развития данной патологии могут быть разными:
- Травма. При закрытой травме поврежденные клетки реагируют выделением провоспалительных (поддерживающих воспаление) веществ. Это приводит в развитию асептического (без инфицирования) серозного (негнойного) воспаления сустава. Чаще всего травмируется колено.
-
Проникновение в суставную полость инфекционных возбудителей. Инфекция может попадать в сустав при открытых травмах, из расположенных рядом гнойников или из отдаленных очагов инфекции. Все инфекционные возбудители делятся на:
- неспецифические – в основном это представители условно-патогенной микрофлоры, обитающие на соприкасающихся с внешней средой поверхностях тела – коже и слизистых; при определенных условиях они становятся патогенными (золотистый стафилококк, стрептококк, пневмококк и др.); эти возбудители могут вызывать, как серозные, так и гнойные острые артриты;
- специфические – сустав инфицируется при какой-то общей инфекции – бруцеллезе, туберкулезе, гонорее и др.
- Инфекционно-аллергические процессы – с развитием аллергической реакции на инфекцию или на токсические продукты, выделяемые инфекционными возбудителями (реактивный артрит).
- Аутоаллергии. Заболевание начинается после попадания в организм инфекции, развития на нее аллергии, после чего потом происходит сбой в работе иммунной системы и развитие аллергии на собственные суставные ткани (ревматоидный артрит).
- На фоне общего заболевания — острый артрит развивается на фоне псориатического, подагрического.
Предрасполагающие факторы, способствующие развитию заболевания: профессиональная деятельность, связанная с тяжелыми физическими перегрузками или частыми травмами (спортсмены, грузчики), переохлаждения, малоподвижный образ жизни в сочетании с лишней массой тела. Для инфекционно-аллергических и аутоаллергических артритов основным предрасполагающим фактором является отягощенная наследственность (аналогичные заболевания у близких родственников).
Клинические рекомендации пациентам
После выздоровления рекомендовано:
- вести здоровый образ жизни, больше времени проводить на свежем воздухе;
- правильно регулярно питаться;
- бросить курить, не злоупотреблять спиртным – это приводит к нарушению кровообращения, в том числе в суставах;
- заниматься лечебной гимнастикой; очень полезно плавание;
- избавиться от лишнего веса тела – это дополнительная нагрузка на суставы;
- пролечить все очаги инфекции и хронические заболевания, что особенно актуально для пациентов с отягощенной наследственностью (имеющих близких родственников, страдающих хроническими артритами);
- исключить тяжелые физические перегрузки, травмы и стрессы.
Профилактика
Чтобы предупредить развитие острого артрита, нужно больше двигаться, заниматься спортом, правильно питаться и не толстеть. А еще по возможности исключить тяжелые физические нагрузки, травмы и стрессы.