Спирография
Содержание:
- Другие методы тестирования
- Спирометрия: показания и противопоказания
- Медицинский центр Парацельс
- Расшифровка (оценка) спирометрии
- Обезболивание
- В чем заключается смысл исследования?
- Альтернативы спирометрии
- Диагностика
- Расшифровка результатов спирографии
- Правила подготовки к спирографии
- Лечение
- Спирометрия с бронхолитиком
- Врачи, выполняющие исследование функции внешнего дыхания
- Методика проведения
- Спирографы
- Методика проведения спирометрии
- Часто задаваемые вопросы
Другие методы тестирования
Спирометрия является самым простым и наиболее широко используемым легочным функциональным тестом, но для окончательного диагноза могут потребоваться другие методы диагностики.
Диффузионная способность легких определяет, насколько хорошо кислород попадает в кровь из вдыхаемого воздуха, при этом используют смесь, содержащую 0,3% оксида углерода (CO). Количество CO, оставшееся в выдыхаемом воздухе, показывает, насколько хорошо человек может поглощать газ. Дыхание, проведенное в этом тесте, менее интенсивно, чем при спирометрическом тесте, но может занять больше времени.
Анализ крови определяет уровень содержащегося в ней гемоглобина. Гемоглобин отвечает за поглощение кислорода.
Пульсовая оксиметрия оценивает уровень кислорода в крови с помощью датчика, который накладывается на поверхность кожи.
Исследование газового состава артериальной крови определяет уровни кислорода и углекислого газа в крови.
Измерение уровня окиси азота в выдыхаемом воздухе (NO) определяет, сколько оксида азота содержится в выдыхаемом воздухе человека.
Рентгенологическое исследование грудной клетки и компьютерное сканирование грудной клетки используется для осмотра легких и диагностики определенных состояний.
Спирометрия: показания и противопоказания
Показаниями к назначению спирометрии являются следующие состояния:
- не поддающийся лечению затяжной кашель, не проходящий дольше 3-4 недель
- одышка, чувство давления, заложенности в грудной клетке
- затрудненный вдох или выдох
- «свистящее», «сипящее» при вдохе дыхание
- подозрение на возникновение бронхита
- частые обострения бронхита
- дифференциальная диагностика бронхиальной астмы и бронхита
- необходимость диагностировать или опровергнуть диагноз бронхиальной астмы
- необходимость коррекции лечения бронхиальной астмы
- мониторинг лечения при заболеваниях бронхолёгочной системы
- стаж курильщика
- наличие профессиональной вредности
- отягощенный анамнез по заболеваниям органов дыхания
- определение ФВД после перенесённых заболеваний бронхолёгочной системы
Противопоказаниями к проведению исследования служат:
- острая сердечная недостаточность
- состояние после недавно перенесённого инсульта
- состояние после недавно перенесённого инфаркта
- аневризмы торакальные, абдоминальные, церебральные
- гипертоническая болезнь, тяжёлое (кризовое) течение
- состояние после недавней полостной операции
- пневмоторакс
- кровохаркание
Медицинский центр Парацельс
Медицинский центр ПАРАЦЕЛЬС – один из первых основателей частной медицины в г. Сергиев Посад. Начиная с двух кабинетов, одного аппарата УЗИ и нескольких врачей, за десятилетие медицинский центр стал одним из крупнейших в районе многопрофильным медицинским учреждением.
На сегодняшний день в центре работают 135 врачей различных специальностей, диагностическое отделение предлагает более 80 видов обследований на современном оборудовании последнего поколения, в центре вы можете сдать более 3000 видов анализов по всем направлениям, забор анализов и контейнер бесплатно.
Медицинский центр “Парацельс” в г. Сергиев Посад с площадью более 400 кв.м. ежедневно принимает до 900 пациентов в день.
Расшифровка (оценка) спирометрии
Значение данных спирометрии в таблице
| Степень тяжести обструктивных нарушений | |||||
| Параметр спирометрии | Нет обструктивных нарушений | Легкие обструктивные нарушения | Умеренные обструктивные нарушения | Тяжелые обструктивные нарушения | Очень тяжелые обструктивные нарушения |
| ЖЕЛ | Более 80 % | Более 80 % | Более 80 % | Менее 70 % | Менее 60 % |
| ФЖЕЛ | Более 80 % | 70 – 79 % | 50 – 69 % | 35 – 50 % | Менее 35 % |
| Тест Тиффно | Более 75 % | 60 – 75 % | 40 – 60 % | Менее 40 % | Менее 40 % |
| ОФВ1 | Более 80 % | 70 – 79 % | 50 – 69 % | 35 – 50 % | Менее 35 % |
| МВЛ | Более 80 % | 65 – 80 % | 45 – 65 % | 30 – 45 % | Менее 30 % |
| Одышка | Нет | + | ++ | +++ | ++++ |
| Степень тяжести рестриктивных нарушений | |||||
| Параметр спирометрии | Нет рестриктивных нарушений | Легкие рестриктивные нарушения | Умеренные рестриктивные нарушения | Тяжелые рестриктивные нарушения | Очень тяжелые рестриктивные нарушения |
| ЖЕЛ | Более 80 % | 60 – 80 % | 50 – 60 % | 35 – 50 % | Менее 35 % |
| ФЖЕЛ | Более 80 % | Более 80 % | Более 80 % | 60 – 70 % | Менее 60 % |
| Тест Тиффно | Более 75 % | Более 75 % | Более 75 % | Более 75 % | Более 75 % |
| ОФВ1 | Более 80 % | 75 – 80 % | 75 – 80 % | 60 – 80 % | Менее 60 % |
| МВЛ | Более 80 % | Более 80 % | Более 80 % | 60 – 80 % | Менее 60 % |
| Одышка | Нет | + | ++ | +++ | ++++ |
Обезболивание
В зависимости от диагностических задач и особенностей конкретного случая применяют наркоз или местную анестезию. Наркоз облегчает проведение Б. у детей и больных с лабильной нервной системой; обеспечивает возможность комплексного бронхологического исследования — сочетания бронхоскопии и Б., туалета бронхиального дерева до и после введения контрастного вещества, что повышает качество бронхограмм. Б. под наркозом показана больным с распространенными процессами в легких, при дыхательной недостаточности и в раннем послеоперационном периоде. Вместе с тем для проведения Б. под наркозом требуется специальная аппаратура и анестезиологическая бригада; под наркозом затруднено получение бронхограмм в двух проекциях и невозможно функциональное исследование воздухопроводящих путей.
Основной анестезиологический принцип поднаркозной Б. заключается в сочетании поверхностного наркоза, полной мышечной релаксации и искусственной вентиляции легких.
Для основного наркоза используют трилен, фторотан (флюотан), закись азота. Искусственную вентиляцию легких проводят на всех этапах, прекращая ее лишь на время рентгеносъемки.
Б. под местной анестезией отличает простота методики и минимум технических средств, что позволяет использовать ее в условиях небольшой больницы и поликлиники. При этом сохраняется спонтанное дыхание больного и контакт с ним во время исследования, что обеспечивает легкость полипозиционного наблюдения, возможность «контурного» контрастирования и воспроизведение дыхательных проб во время Б. (вдох, выдох, форсированный выдох, кашель). Для местной анестезии применяют 2% раствор дикаина, 3—5% раствор кокаина или 5—10% раствор новокаина. Из-за возможности интоксикации рекомендуется использовать эти растворы в смеси, напр., с адегоном, который разжижает мокроту, способствует лучшему контакту анестетика со слизистой оболочкой и тем самым уменьшению дозы последнего на 25—30%. Незначительной токсичностью, длительным и более выраженным, чем новокаин, анестезирующим действием обладает 1% раствор ксикаина (лигнокаин, ксилокаин, ксилотон, лидокаин и т. д.).
Анестезию можно проводить путем смазывания, распыления и аспирации. Способ смазывания почти не употребляется. Анестезия распылением требует специального прибора — распылителя, действующего по принципу пульверизатора. Наиболее физиологичным и простым является аспирационный способ, при к-ром анестезирующее вещество вводят через нос во время глубокого вдоха с помощью пипетки или медленным капанием на корень языка с последующим вдыханием препарата через зонд для анестезии бифуркации трахеи и крупных бронхов.
В чем заключается смысл исследования?
Любая патология в тканях и органах дыхательной системы приводит к нарушению дыхания. Изменение функционального состояния бронхов и легких отражается на спирограмме. Болезнь может затронуть грудную клетку, которая работает как своеобразный насос, легочную ткань, которая отвечает за газообмен и насыщение крови кислородом, или дыхательные пути, по которым должен свободно проходить воздух.
При патологии спирометрия покажет не только сам факт нарушения дыхательной функции, но и поможет врачу понять, какой отдел легких пострадал, как быстро болезнь прогрессирует, и какие лечебные мероприятия помогут лучше всего.
В процессе обследования замеряют сразу несколько показателей. Каждый из них зависит от пола, возраста, роста, массы тела, наследственности, наличия физических нагрузок и хронических заболеваний. Поэтому интерпретация результатов должна производиться врачом, знакомым с историей болезни пациента. Обычно на это исследование пациента направляет врач-пульмонолог, или терапевт.
Альтернативы спирометрии
Чтобы оценить ФВД, есть всего несколько методов и все они в принципе схожи со спирометрическим тестом:
-
Бодиплетизмография. Считается более точным, но при этом более дорогостоящим методом. Суть в том, что пациента при этом помещают в герметичную камеру с определенным давлением;
-
Пневмотахиграфия. Более древний метод измерений с тем же самым принципом, что и при спирометрии. Однако при этом замеряется только один параметр – объемная скорость дыхания;
-
Пикфлуометрия. Это можно назвать упрощенным домашним вариантом спирографии. Для измерения ФВД используется механический прибор, который способен измерять скорость выдоха. Им можно пользоваться даже в домашних условиях, и для пациентов с астмой или хроническим бронхитом он удобнее, хотя и не способен полноценно оценить работу легких.
Диагностика
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается
Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Расшифровка результатов спирографии
Расшифровкой результатов спирометрии занимается врач, он же ставит диагноз, дает рекомендации по поводу лечения и дальнейших обследований.
Во время расшифровки спирограммы легких специалист определяет ключевые значения, необходимые для постановки диагноза. На графике ниже изображена спирограмма форсированного выдоха с ключевыми параметрами:
- ФЖЕЛ – форсированная жизненная емкость легких;
- ОФВ1 – объем форсированного выдоха за 1 секунду;
- СОС25-75 – средняя скорость форсированного экспираторного потока, соответствующая 25 — 75% ФЖЕЛ.
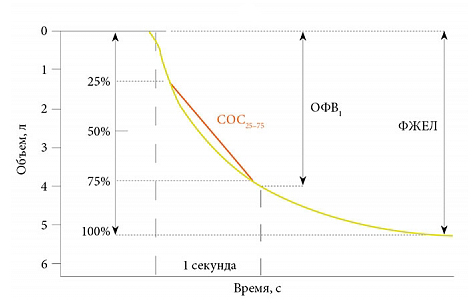
Спирограмма форсированного выдоха
Некоторые показатели нормы спирометрии:
- ЧД — частота дыхательных движений, которые пациент совершил в течение минуты. В норме – от 16 до 18 единиц.
- МОД — объем дыхания в минуту. Весь воздух, которые прошел через легкие пациента в течение минуты. Зависит от множества факторов.
- ДО — дыхательный объем. Вся воздушная масса, попадающая в легочную ткань во время одного обычного вдоха. В норме – от 500 до 800 мл.
- СОС — средняя объемная скорость. Скорость форсированного выдоха в середине дыхательного движения. С ее помощью определяют обструктивные патологии.
Ниже приведена таблица нормальных показателей спирометрии. Следует отметить, что оценка результатов данного функционального исследования проводится специалистом и должна содержать точные данные, быть краткой и информативной. Кроме обычной констатации фактов, что те или иные показатели находятся в норме, а эти – нет, в результате исследования должны учитываться принципы клинического принятия решения, где вероятность заболевания после проведенного исследования рассчитывается с учетом вероятности заболевания до проведения исследования. Также учитывается качество проведенной процедуры, вероятность ложно-отрицательной и –положительной интерпретации, точность результатов и ключевых значений.
| Параметры | Обозначения | Нормальное значение | Единицы | |
| Мужчины | Женщины | |||
| Общая емкость легких | TLC | 7,0 | 6,2 | л |
| Жизненная емкость легких | VC | 5,6 | 5,0 | л |
| Форсированная жизненная емкость легких | FVC | 5,6 | 5,0 | л |
| Остаточный объем | RV | 1,4 | 1,2 | л |
| Функциональная остаточная емкость | FRC | 3,2 | 2,8 | л |
| Односекундная емкость | FEV1 | 4,5 | 4,0 | л |
| Максимальные экспираторные силы дыхательного потока | V*Emax | 10 | л/с | |
| Значение дыхательной границы (при частоте в 1/за мин) | 110 | 100 | л/мин | |
| Compliance дыхательного аппарата (легкие + грудная клетка) | CTl+Th | 1,3 | л/к Па-1 | |
| Compliance грудной клетки | CTh | 2,6 | л/к Па-1 | |
| Compliance легких | CTl | 2,6 | л/к Па-1 | |
| Сопротивление дыхательных путей | RL | 0,13 | кПа/л*с |
Важное диагностическое значение после спирометрии также имеет петля «поток-объем», график которой изображен ниже. По вертикальной оси отображена скорость потока, а по горизонтальной – величина легочного объема
Современные спирометры строят ее автоматически.
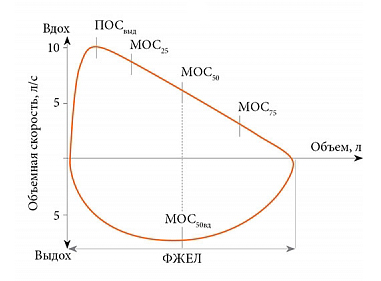
Нормальный вид петли «поток-объем»
Правила подготовки к спирографии
Чтобы получить максимально точный результат, пациенту необходимо учитывать некоторые подготовительные манипуляции. За сутки до спирографии следует избегать активной физической нагрузки. От интенсивного кардио или силовой тренировки в зале лучше отказаться, заменив их йогой, стретчингом или ограничиться быстрой утренней зарядкой. За 4 часа до процедуры запрещено курить, а за 2 – употреблять продукты питания. Также следует отказаться от употребление медикаментов, которые могут вызвать расширение бронхов. По необходимости врач сам предложит индивидуально подобранное лекарство. Если отменить терапию невозможно, то результаты оценивают с учетом особенностей пациента и функций его дыхательной системы. За сутки до исследования рекомендуется заменить чай/кофе/другие кофеиносодержащие напитки на обычную фильтрованную воду или свежевыжатый сок. Непосредственно перед началом исследования лучше ослабить галстук, ремень, снять украшения, которые мешают свободному вдоху и выдоху. Обычно пациенту дают от 15 до 30 минут, чтобы прийти в себя, расслабиться, прослушать инструктаж и настроиться на спирографию.
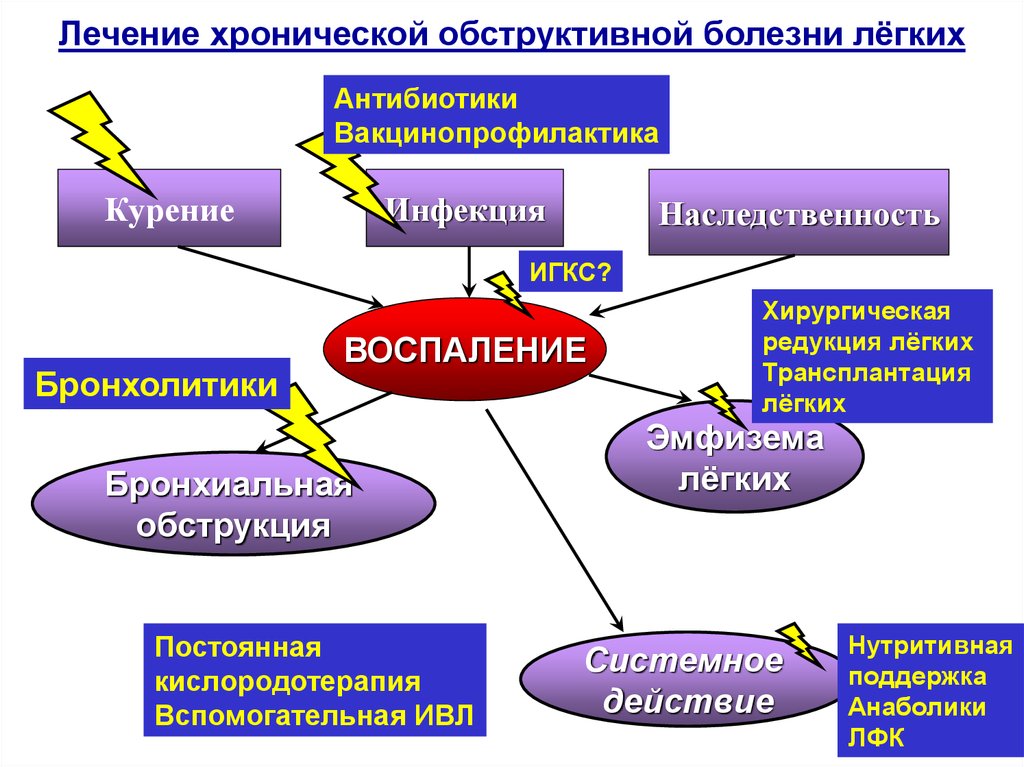
Лечение
Лечение назначают в соответствии с тяжестью и длительностью заболевания. Течение бронхиальной астмы предсказать невозможно, и ее лечение требует от врача индивидуального подхода к каждому больному. Показано, что частота госпитализаций ниже среди тех больных, за которыми тщательно наблюдают и которых обучают правильно применять лекарственные средства.
Форма назначения противоастматических препаратов бывает разной: широко используют ингаляторы (индивидуальные и компрессорные — так называемые небулайзеры) и турбухалеры (для вдыхания порошкообразных препаратов). Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Широко применяют ингаляционные бета-адреностимуляторы, в том числе сальбутамол, тербуталин, битолтерол и пирбутерол. Эти препараты действуют дольше, чем их предшественники, и реже вызывают сердечно-сосудистые осложнения. Самым продолжительным действием обладает сальметерол. Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Есть опасение, что к адреностимуляторам развивается привыкание. И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
Ингаляционные глюкокортикоиды широко применяют при бронхиальной астме. Они предназначены для достижения максимального местного эффекта при минимальном всасывании и наименьших осложнениях. Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Метилксантины (теофиллин, эуфиллин) для лечения бронхиальной астмы в настоящее время почти не используют.
Антагонисты лейкотриенов — препараты, блокирующие лейкотриеновые рецепторы (зафирлукаст, монтелукаст), как правило, применяют при легком или среднетяжелом течении астмы, обычно в комбинации с другими препаратами.
Ингаляционные M-холиноблокаторы (например, ипратропия бромид) применяют главным образом при хроническом обструктивном бронхите, но в ряде случаев — и при бронхиальной астме.
При бронхиальной астме, обусловленной аллергией на клещей и отдельные виды пыльцы, в отсутствие помощи от обычного медикаментозного лечения может помочь десенсибилизация, хотя наиболее эффективна она все-таки при аллергическом рините.
Спирометрия с бронхолитиком
Один из вариантов проведения ФВД – исследование с ингаляционным тестом. Такое исследование похоже на обычную спирометрию, но показатели замеряют после вдыхания специального аэрозольного препарата, содержащего бронхолитик. Бронхолитик – это препарат, расширяющий бронхи. Исследование покажет, есть ли скрытый бронхоспазм, а также поможет подобрать подходящие для лечения бронхорасширяющие средства.
Как правило, проведение исследования занимает не больше 20 минут. О том, что и как нужно делать во время процедуры, расскажет врач. Спирометрия с бронхолитиком также совершенно безвредна и не доставляет никаких дискомфортных ощущений.
Врачи, выполняющие исследование функции внешнего дыхания
Шундева Оксана Вениаминовна
Врач-аллерголог, врач высшей категории
Стаж 38 лет
Записаться на прием
Орлова Татьяна Владимировна
Врач — аллерголог-иммунолог, пульмонолог, врач высшей категории
Стаж 37 лет
Записаться на прием
Методика проведения
Функция внешнего дыхания – это исследование, которое проводят с использованием специального прибора – спирометра. Он позволяет зафиксировать скорость, а также объем воздуха, который попадает в легкие и выходит из них. В прибор встроен специальный датчик, который позволяет преобразовать полученную информацию в формат цифровых данных. Эти расчетные показатели обрабатывает врач, проводящий исследование.
Обследование проводят в положении сидя. Пациент берет в рот одноразовый загубник, соединенный с трубкой спирометра, нос закрывает зажимом (это необходимо для того, чтобы все дыхание происходило через рот, и спирометр учитывал бы весь воздух). При необходимости врач подробно расскажет алгоритм процедуры, чтобы убедиться в том, что пациент все понял правильно.
Затем начинается само исследования. Нужно выполнять все указания врача, дышать определенным образом. Обычно тесты проводят несколько раз и рассчитывают среднее значение – чтобы минимизировать погрешность.
Пробу с бронхолитиком проводят для оценки степени обструкции бронхов. Так, проба помогает отличить ХОБЛ от астмы, а также уточнить стадию развития патологии. Как правило, сначала проводят спирометрию в классическом варианте, затем – с ингаляционным тестом. Поэтому исследование занимает примерно в два раза больше времени.
Предварительные (не интерпретированные врачом) результаты готовы практически сразу.
- Суточное мониторирование артериального давления
- Регистрация акустических стволовых вызванных потенциалов (АСВП)
Спирографы
Спирографы — приборы для измерения дыхательных объемов. Они присоединяются к дыхательным путям обследуемого и реагируют на объемные перемещения воздуха из легких или в легкие. Спирографы, к-рые в одну или обе дыхательные фазы сообщаются с атмосферой, называют открытыми; спирографы, имеющие сообщение только с дыхательными путями,— закрытыми.
Простейшим открытым спирографом является водяной. Он состоит из заполненного водой цилиндра, в к-рый погружен дном кверху колокол, уравновешенный противовесом и связанный с регистратором. Цилиндр имеет трубку, один конец к-рой расположен над уровнем воды под колоколом, другой выведен наружу для подключения к обследуемому. Обследуемый вдыхает воздух из атмосферы (свободно или через клапан вдоха) и выдыхает его в пространство под колоколом, в результате чего колокол поднимается на величину, пропорциональную объему выдыхаемого воздуха, одновременно перемещается перо регистратора. Имеются также сухие спирографы, в к-рых чувствительным элементом служит сообщающийся с дыхательными путями растяжимый мех, изменение длины к-рого в процессе дыхания обследуемого передается на регистратор. К спирографам открытого типа относятся и приборы, измеряющие дыхательные объемы путем математического интегрирования объемной скорости вдыхаемого и выдыхаемого воздуха, к-рая определяется пневмотахографом (см. Пневмотахография). Пневмотахографы, оснащенные анализаторами газов, позволяют дополнительно к дыхательным объемам определять потребление кислорода и выделение углекислого газа.
В спирографах закрытого типа измерение дыхательных объемов осуществляется принципиально так же, как в спирографах открытого типа. С помощью спирографов закрытого типа, кроме дыхательных объемов и показателей легочной вентиляции, можно определять скорость поглощения кислорода.
Спирограмму наиболее часто записывают механическими регистраторами, перья к-рых непосредственно связаны с перемещающимся спирометрическим колоколом. Широко используются также электромеханические регистраторы, воспроизводящие изменения электрического напряжения (тока), создаваемого спирометрическим датчиком или интегратором пневмотахографа. Применение двухкоординатных самописцев позволяет регистрировать кривые «объем — объемная скорость».
В СССР серийно выпускают: спирограф открытого типа «Спиро 2-25», регистрирующий во времени объемы дыхания в покое и при умеренной физической нагрузке обследуемого, спирометр водяной 1-8В открытого типа, измеряющий объем выдыхаемого воздуха, спирографы закрытого типа Метатест-1 и Метатест-2. Для определения ООЛ выпускают прибор ПООЛ-1. Для общей и раздельной бронхоспирографии выпускают прибор Бронхометатест-1, измеряющий и регистрирующий во времени объемы дыхания и потребление кислорода обоих легких и каждого легкого в отдельности. Для С. у новорожденных и детей до 1 года выпускают спирометр Педиметатест-1, измеряющий и регистрирующий ДО, частоту дыхания, МОД, объемную скорость потребления кислорода. Вошли также в практику спирографы с элементами вычислительной техники, применение к-рой позволило получать уже во время исследования большое число определяемых и рассчитываемых показателей функции внешнего дыхания и соотносить эти показатели с должными величинами.
Библиография: Гаврилова Н. И. и Ребане Л.Е. Сравнительная оценка метода Бергана и бронхоспирометрии, Клин, мед., т. 55, № 5, с. 64, 1967; 3ябрев Ю. П. и др. Вентиляционная функция легких, Алма-Ата, 1980, библиогр.; Навратил М., Кадлец К. и Даум С. Патофизиология дыхания, пер. с чешек., Прага, 1967; Немеровский Л. И. Анализ конструкций объемных приборов газового обмена, Нов. мед. техники, в. 6, с. 3, 1961, в. 1, с. 3, 1962; Руководство по клинической физиологии дыхания, под ред. Л. Л. Шика и H. Н. Канаева, Л., 1980; Справочник по функциональной диагностике, под ред. И. А. Кассирского, с. 248, М., 1970; Hutсhinsоn J. On the capacity of the lungs and on the respiratory functions, with a view of establishing a precise and easy method of detecitng disease by the spirometer, Med.-chir. Trans., v. 29, p. 137, 1846.
Методика проведения спирометрии
До появления и широкого распространения цифрового медицинского оборудования использовались механические спирометры, наиболее часто — водяные. В таком аппарате выдыхаемый пациентом воздух проникал в цилиндр, который располагался в сосуде с водой. Во время выдоха цилиндр поднимался вверх, а соединённое с ним записывающее устройство оставляло на бумаге графическое изображение зависимости объема воздуха от времени. Проведение исследование на таком приборе было трудоёмким, требовало дополнительных расчётов необходимых параметров вручную. В настоящее время для исследования функции ФВД используются цифровые спирометры/спирографы, выполняющие запись и все необходимые расчёты с помощью программного обеспечения.
Оснащение для процедуры
- Спирометр
- Весы медицинские
- Ростометр
- Зажим-прищепка для носа
- Одноразовые стерильные мундштуки
- Стерильный пинцет
- Стерильные перчатки
- Контейнер для отходов класса Б
- Учётная документация
Проведение спирометрии
Перед тем, как будет проведена спирометрия, медицинской сестре необходимо представиться, идентифицировать пациента, проинформировать о назначении ему исследования и получить письменное информационное согласие на проведение процедуры. Спирография проводится либо совместно с врачом, либо после его инструкций и возможного назначения препаратов для проведения проб (бронходилататоры). Необходимо терпеливо и чётко объяснять пациенту, какие действия от него требуются.
- Медицинская сестра обрабатывает руки гигиеническим методом, надевает перчатки
- С помощью весов измеряется вес пациента без обуви, с помощью ростомера — рост
- Пациент усаживается в удобной позе перед спирометром
- Аппарат переводится в рабочий режим
- Стерильным пинцетом на трубке спирометра закрепляется мундштук
- Ручку трубки спирометра передать пациенту
- На нос пациента надеть зажим-прищепку
- Попросить пациента повернуть голову в сторону, сделать глубокий вдох и полный выдох
- Попросить пациента: повторно сделать глубокий вдох, затем плотно обхватить мундштук губами и медленно выдохнуть весь воздух из лёгких
- После полного выдоха попросить пациента отпустить мундштук, вновь сделать глубокий вдох, задержать дыхание на несколько секунд, а затем обхватить мундштук плотно губами и резко с усилием выдохнуть весь воздух
- При необходимости выдохи повторяются нужное количество раз (по назначению и усмотрению врача)
- Отсоединить мундштук от трубки, поместить его в контейнер для отходов класса Б
- Снять перчатки, поместить их в контейнер для отходов класса Б
- Вымыть руки
- Занести данные в учетную документацию
Часто задаваемые вопросы
Как подготовиться к исследованию?
Курильщикам придется отказаться от вредной привычки хотя бы на 4 часа до исследования.
Общие правила подготовки:
- Исключить физические нагрузки.
- Исключить любые ингаляции (за исключением ингаляций для астматиков и других случаев обязательного приема лекарственных средств).
- Последний прием пищи должен быть за 2 часа до обследования.
- Воздержаться от приема бронхорасширяющих препаратов (если терапию нельзя отменить, то решение о необходимости и способе обследования принимает лечащий врач).
- Отказаться от пищи, напитков и лекарственных средств с кофеином.
- Необходимо убрать с губ помаду.
- Перед процедурой нужно расслабить галстук, расстегнуть воротник – чтобы ничего не мешало свободному дыханию.
О других рекомендациях по подготовке расскажет врач.
Какие ощущения во время процедуры?
Спирометрия не доставляет никаких неприятных ощущений. Это безболезненное и безопасное исследование.После пробы с бронхолитическим средством иногда могут наблюдаться учащенное сердцебиение и тремор. Это временные побочные симптомы, которые быстро проходят и не представляют никакой опасности для здоровья.Если процедура проводится при наличии скрытых противопоказаний, обследование может привести к бронхоспазму или приступу затяжного кашля. Это крайне редкая ситуация. В таком случае врач тут же окажет необходимую помощь.
Бывают ли ошибки?
Ошибки возникают при нарушении техники исследования, а также из-за неисправностей оборудования. Если врач заподозрит неточности в результатах, скорее всего, пациенту будет предложено пройти процедуру еще раз.
Куда обратиться для обследования?
В клинике ЦЭЛТ обследование проводят квалифицированные специалисты. При необходимости пациент может сразу получить или пульмонолога. Качественные приборы, внимательные и компетентные специалисты – это залог точных результатов диагностики и эффективного лечения пациентов.