Как быстро вылечить насморк?
Содержание:
- Избавляемся от боли при пульпите.
- Ножные ванны, контрастный душ, лечебная физкультура при варикозной болезни.
- Симптомы подагрического артрита
- Симптомы простатита.
- Эфирные масла.
- Народные средства при влажном кашле
- Противоварикозные мази и гели
- Комментарии врача к народным средствам от простатита
- Мед
- Как снизить креатинин в крови при почечной недостаточности
- Как вылечить больного без его желания
- Лечение глоссита народными средствами
- Миф первый: о перекиси водорода
- Диета при простатите
- Как лечить ринит?
Избавляемся от боли при пульпите.
Чтобы не было внезапно возникшей зубной боли – необходима качественная профилактика. Это и соответствующие регулярные гигиенические процедуры, и определенные ограничения в пище. Необходимо ограничивать себя в потреблении сладкого (параллельно это положительно скажется на фигуре). Не стоит принимать температурно контрастную пищу – например, после горячего борща есть мороженое. Особенно следует учитывать такие рекомендации, когда до ближайшей стоматологической клиники далеко, да и аптек по близости нет.
Чаще всего причина зубной боли – это пульпит. Развивается он от кариеса, когда инфекция проникает вглубь зуба и достигает пульпы. Боль от пульпита усиливается ночью и может «отдавать» в височную область, в сторону уха или горла. Чтобы утихомирить приступ такой боли – необходимо прополоскать рот теплым раствором фурацилина (0,2%). Усиления эффекта можно добиться при добавлении чайной ложки столовой соды.
Когда этот метод не помогает – необходимо принимать обезболивающие (анальгетики) и в кратчайшие сроки встретиться со стоматологом.
Есть и другие, условно называемые рефлекторными, методы устранения боли при пульпите. Например, установка грелки на задней части шеи, либо мешочка с тертым хреном или горчицей (чтобы прогревал).
Еще можно воздействовать пальцами рук – приложив их подушечки к больному месту.
Ножные ванны, контрастный душ, лечебная физкультура при варикозной болезни.
При варикозном расширении вен, как и при любой сосудистой патологии, большое терапевтическое значение имеет двигательная активность. В настоящее время специалистами разработан комплекс физических упражнений при варикозном расширении вен, регулярно выполняя которые можно уменьшить проявления венозной недостаточности, замедлить развитие варикоза и серьезно снизить риск развития опасных осложнений варикозной болезни. Регулярные занятия физкультурой помогут укрепить вены нижних конечностей. Всё вышеперечисленное можно в полной мере отнести и к ножным ваннам и контрастному душу.
Симптомы подагрического артрита
Появлению первых симптомов подагрического артрита предшествует порой длительное увеличение концентрации уратов в крови. Поэтому мужчинам после 40 лет, а женщинам после наступления менопаузы нужно периодически проверять содержание солей мочевой кислоты (МК) в крови
Особенно важно это для тех, у кого близкие родственники страдают подагрой. Подагрический артрит развивается при концентрации в крови уратов свыше 0, 4 ммоль/л
Но при наличии такого показателя артрит проявляется только у пятой части больных, остальные могут не подозревать о наличии у себя риска развития подагры.
Первичные признаки
Первый приступ острого подагрического артрита начинается внезапно. Появляются резкие боли в пораженном суставе, ткани над ним отекают, кожа краснеет. Боли очень сильные. Может повышаться температура тела, нарушаться общее состояние больного.
Сильные боли в пораженном суставе, высокая температура тела и плохое состояние больного — первые признаки подагрического артрита.
В половине случаев подагрический артрит начинается с поражения одного сустава. Обычно это первый плюснефаланговый сустав стопы. Могут также поражаться коленный, локтевой, мелкие суставы кисти и др.
Симптомы подагрического артрита особенно выражены в ночное время.
Явные симптомы
Атака подагрического артрита продолжается от 2 дней до 2 – 3 недель. Затем наступает полная ремиссия без каких-либо последствий. Следующий приступ обычно развивается в течение года, но иногда ремиссия продолжается несколько лет.
Острый подагрический артрит может рецидивировать в течение ряда лет, но постепенно его течение становится хроническим. Асимметрично поражается несколько суставов, в том числе, обязательно I плюснефаланговый на нижних конечностях.
Под кожей на разгибательной поверхности суставов, а также в области ушных раковин появляются тофусы – мелкие поверхностные узелки или более крупные подкожные узлы, имеющие хрящевую консистенцию. Они безболезненные, но могут воспаляться во время обострения подагрического артрита. В таком случае они становятся болезненными и иногда прорываются на поверхность кожи в виде беловатой массы.
Могут появиться приступы мочекаменной болезни – ураты отлагаются на стенках мочевыводящих путей, а также в почках, что приводит к нарушению их функции.
Когда нужно срочно обращаться к врачу
За медицинской помощью нужно обращаться, если:
- появились суставные боли, сопровождающиеся резким покраснением и отеком тканей; повысилась температура тела, появились озноб и недомогание;
- появились сильные приступообразные боли в нижней части спины – приступ мочекаменной болезни;
- суставные боли беспокоят и в межприступный период – признак хронического течения подагрического артрита.
Симптомы простатита.
При простатите возникает боль в промежности, области мочевого пузыря, прямой кишке, учащенное мочеиспускание или задержка мочи. В острых случаях простатита — высокая температура тела и явления интоксикации.
Простатит может развиться внезапно, как острое воспалительное заболевание со всеми соответствующими симптомами: при остром простатите больного беспокоят жар, лихорадка, температура тела 38-39°С, острые боли в промежности, паху, за лобком, области заднего прохода, болезненное мочеиспускание и дефекация. Однако значительно чаще простатит развивается в хронической форме, не особо беспокоя мужчину
В этом случае перечисленные выше признаки простатита наблюдаются в значительно меньшей степени, иногда совершенно не привлекая внимание. Температура тела изредка повышается до 37°С.
Симптомы простатита:
• Сложности при мочеиспускании – учащенное и болезненное мочеиспускание, учащенные позывы на мочеиспускание и боль в конце мочеиспускания, тонкая и вялая струя мочи.
• Расстройство сексуальной функции – болезненность при семяизвержении, «стертый» оргазм, раннее семяизвержение либо его задержка, истекание секрета предстательной железы при дефекации и натуживании, ухудшение эрекции, ее неполнота и кратковременность.
• Болевые ощущения в промежности, надлобковой области, яичках, пояснице. Боль при мочеиспускании тревожит более половины заболевших. Боли при половом акте встречаются у 5-12% больных.
Бесплодие или снижение качества спермы – репродуктивная способность сперматозоидов снижена. Простатит более чем в 80% случаев приводит к снижению сексуальной потенции мужчин.
Симптомы острого простатита, повышение температуры, частое мочеиспускание с резью, жжение промежности, уменьшение напора струи мочи, боли в прямой кишке при акте дефекации. В стадии гнойного воспаления возможны самостоятельное вскрытие абсцесса и вытекание гноя из мочеиспускательного канала или прямой кишки. Лечение проводит доктор. В отдельных случаях требуется операция. Несвоевременное обращение к доктору может привести к тяжелым последствиям, распространению инфекции на прилежащие органы и ткани, возникновению сепсиса, переходу болезни в хроническую форму, что может спровоцировать значительные нарушения функции половых органов — импотенцию, бесплодие.
Хронический простатит характеризуется длительным протеканием с фазами обострения и иллюзорного выздоровления; проявляется жжением в мочеиспускательном канале, в области промежности, скудными выделениями из мочеиспускательного канала в конце акта мочеиспускания или дефекации, повышенной утомляемостью, нервозностью. Нужно исключить острую пищу и алкогольные напитки. Во время обострения простатита половая жизнь исключается.
Острый простатит может развиваться с дальнейшим переходом в абсцесс предстательной железы — гнойное воспаление, при этом температура тела повышается до 39-40 градусов, заболевшего бросает то в жар, то в озноб. Мочеиспускание очень затруднительно и сопровождается сильными болями, а дефекация практически невозможна.
Формируется отек предстательной железы, который может спровоцировать сильную задержку мочеиспускания. Хронический простатит протекает более спокойно, но в любой момент времени при негативных факторах может произойти его обострение. Хронический простатит, обычно, приводит к развитию воспалению семенных пузырьков, воспалению яичек и их придатков. Следствием простатита является мужское бесплодие, импотенция, преждевременное семя-извержение.
У каждого мужчины может появиться простатит, но болезнь не возникает, если мужчина проводит профилактику.
Эфирные масла.
С древних времен использовались свойства эфирных масел, их применение называют ароматерапией. И действительно, они полученные из разнообразных растений обладают бактерицидным и противовоспалительным эффектом. Большое их число способно оказывать обезболивающее действие. Потому применение эфирных масел при устранении зубной боли получило широкое распростронение. Масла можно применять для массажа десен или пропитывать ими ватку и укладывать на зуб, или даже делать компресс на щеку. Рассмотрим, как снять зубную боль народными средствами с применением ароматических масел:
-
Когда-то давно, нераспустившиеся и высушенные цветки гвоздики было сложно достать. Это не только всем известная пряность – в этом растении есть множество удивительных свойств. Например, масло, получаемое из лепестков этого растения, отличается сильным действием. Ватка, пропитанная в нем и уложенная в «дупло» больного зуба действует достаточно эффективно. Однако следует учесть, что на него может присутствовать аллергическая реакция.
-
Один из наиболее сильных натуральных анальгетиков – это масло «каяпута». Эффективно действует оно при наложении компрессов. Данное масло отличается антисептическим действием и снимает отек. Способ применения прост – на влажный бинт наносят 4-5 капель эфирного масла и прикладывают как компресс с больной стороны к щеке.
-
Аналогично действует мятное масло, только смачивать им необходимо ватку, которая прикладывается к зубу, с последующей заменой, пока боль не стихнет.
-
Можно применять и различные смеси масел. Так 1 капля гвоздичного масла с 2 каплями мятного и 2 лаванды, растворенные в чайной ложке масла миндального тоже очень эффективно. Для применения используйте вату, которую смочив смесью, прикладывают к зубу.
Народные средства при влажном кашле
Теплые напитки при влажном кашле
Продуктивный кашель требует совершено прочих рецептов, так как в этом случае следует не разжижать мокроту, а способствовать ее скорейшему отхождению.
Овощные соки. Отлично выводят мокроту из организма подогретые овощные соки. Это может быть свежевыжатый капустный или морковный сок, который следует употреблять по 50 г каждые четыре часа. Кстати, если ребенку не понравится вкус капустного сока, его можно разбавить сахарным сиропом или частичкой меда.
Вино с перцем. Чтобы мокрота быстрее отходила, попробуйте вино с перцем. Просто разогрейте красное столовое вино и добавьте в него довольно немного черного перца. Принимайте такое средство по половине стакана после еды, а для крепкого и спокойного сна можно выпить 1/3 стакана перед сном. Основное не злоупотреблять таким лекарством.
<di>
Противоварикозные мази и гели
Если говорить о варикозном расширении вен и лечении мазью или гелем, то данная лекарственная форма, используемая с целью разжижения крови, противовоспалительного и анальгезирующего (обезболивающего) эффекта, улучшения репаративных свойств кожи на фоне хронической венозной недостаточности находит широкое применение у пациентов. Важен быстрый эффект, безопасность и безвредность ее использования. Варикозное расширение вен при лечении мазью может приостановиться или замедлится, если эти лекарственные препараты для наружного применения используются правильно. Эффективность существующих мазей зависит от компонентов, которые составляют ее основу. Однако используя мази, вы не сможете в полной мере, остановить прогресс варикозной болезни, но сможете облегчить клинические симптомы заболевания. Не стоит расценивать любое средство и информацию о нём как прямое руководство к самостоятельному избавлению от варикозного расширения вен, за рекомендациями мы настоятельно советуем обратиться к врачу-флебологу.
Комментарии врача к народным средствам от простатита
Лечением пациентов с симптомами простатита должен заниматься врач-уролог, а народные средства и методы могут идти только как дополнительные, так как можно получить серьезные осложнения при неправильном лечении, вплоть до бесплодия или перевести заболевание в хроническую форму.
Для уменьшения болей также используют тепловые процедуры в виде согревающих компрессов на область промежности, грелки, горячие ванны, горячие микроклизмы
Для регулярного опорожнения кишечника (также очень важно в лечении) назначают слабительные средства. Также полезными будут УВЧ и СВЧ – терапии
Кроме этого, всем больным необходим постельный режим, отказ от раздражающей пищи и половой активности. Кроме того необходимо ликвидировать хронические очаги инфекции (воспаления миндалин, кариозные зубы, патологические процессы в околоносовых пазухах), воспалительную патологию в мочеиспускательном канале, а также заболевания соседних органов (проктит, геморрой, ректальные свищи). При возникновении некоторых осложнений, например, абсцесс предстательной железы, необходимо хирургическое лечение.
Мед
Если народные рецепты на основе трав знакомы многим, то использование меда в лечении глаз для многих станет открытием. Оказывается, средствами, в состав которых входит мед, лечат широкий перечень глазных патологий, в частности воспаление конъюнктивы, блефарит, бельмо, язву роговой оболочки и даже глаукому.

Одним из популярных рецептов является медовая вода. Приготовить ее несложно: нужно ложку меда положить в стакан воды и кипятить две минуты. Затем следует остудить раствор и перелить в плотно закрывающуюся емкость. Примочки на глаза рекомендуется делать дважды в день — утром и вечером. Такие компрессы помогают избавиться от отеков, красноты, усталости и боли в глазах.
Другой вариант — медовая вода для закапывания. На три части кипяченой воды берут одну часть жидкого меда, тщательно перемешивают до получения однородного раствора и отстаивают. Полученную жидкость капают в глаза утром и вечером. Считается, что такие капли помогают снизить внутриглазное давление, уменьшить резь и болевые ощущения в глазах, повысить остроту зрения.
Помимо внешнего использования медовых растворов, также рекомендуют применять мед внутрь. Считается, что он дает отличный общеукрепляющий, противовоспалительный эффект, помогая быстрее справиться с глазными болезнями.
Как снизить креатинин в крови при почечной недостаточности
Многих пациентов интересует, какие препараты используют для снижения креатинина в крови. Следует понимать, что при ХПН или ОПН, высокий креатинин в крови является отражением нарушения функции почек. В связи с этим, лечение направлено на устранение причин ОПН или ХПН и коррекцию нарушенной функции почек.
Как лечат пациентов с ОПН?
При остром течении болезни важнейшую роль в лечении играет именно устранение патологического состояния, вызвавшего почечную недостаточность (сепсис, инфекционно-токсический шок, КРАШ-синдром, перитонит, острая кровопотеря и т.д.)
Также выполняется плазмаферез. Объем проводимого плазмафереза зависит от тяжести состояния больного и выраженности интоксикационной симптоматики.
Удаляемая при плазмаферезе плазма замещается свежезамороженными растворами плазмы, альбуминов и т.д.
По показаниям может выполняться переливание крови или кровезаменительных растворов. Также применяют внутривенно-капельное введение преднизолона. Проведение заменного переливания крови выполняют пациентам с тяжелым внутрисосудистым гемолизом и гематокритом ниже двадцати.
Дополнительно проводится противошоковая терапия и дезинтоксикация. При бактериальных инфекциях назначают антибактериальную терапию. Дозировки антибиотиков снижают в соответствии с тяжестью почечной недостаточности.
По показаниям, на ранних этапах развития острой почечной недостаточности, для устранения анурии целесообразно использование маннитола или фуросемида .
Под контролем показателей креатинина назначают адсорбикс .
Кроме медикаментозной терапии назначают низкобелковую диету (калорийность диеты обеспечивается за счет жиров и углеводов), ограничивают употребление соли и жидкости. Объем перорально употребляемой жидкости зависит от объема диуреза больного и объема внутривенных инфузий.
Дополнительно проводят коррекцию нарушений гомеостаза.
Пациентам с показателями мочевины свыше двух грамм на литр, а также декомпенсированными формами метаболического ацидоза или острой уремией назначают гемодиализ или перитонеальный диализ.
Выполнение диализа противопоказано пациентам с кровоизлияниями в ткани головного мозга, желудочными и кишечными кровотечениями, артериальным коллапсом.
Перитонеальный диализ противопоказан больным со спаечными процессами в брюшной полости, а также в случаях, если больному недавно выполняли абдоминальные хирургические вмешательства.
Как лечат ХПН?
Объем терапевтических мероприятий и цели лечения зависят от стадии патологии. У пациентов с первой-третьей стадиями заболевания лечение направлено на замедление прогрессирования болезни.
На четвертой стадии заболевания, лечение заключается в проведении подготовки к диализу и почечной трансплантации.
На пятой стадии болезни показано проведение заместительной почечной терапии.
Немедикаментозное лечение на всех стадиях болезни включает в себя низкобелковую диету.
Также ограничивают употребление жидкости, соли, магния и фосфора.
Несмотря на то, что диета должна содержать малое количество белков, она должна быть калорийной и восполнять энергетические потребности организма.
Как правило, применяют картофельно-яичные диеты. Мясные продукты и рыба исключаются.
- Дополнительно назначаются поливитаминные препараты, L-карнитин и т.д.
- С целью снижения показателей фосфатов в крови назначают препараты альмагеля, а для устранения ацидоза назначают препараты гидрокарбоната натрия.
- Нарушения кальциевого обмена корректируют глюконатом кальция и витамином Д.
- С целью нормализации объема диуреза пациенту назначают препараты фуросемида.
- При артериальной гипертензии назначают антигипертензивную терапию.
- Также выполняется лечение анемии препаратами для стимуляции эритропоэза.
- При снижении уровня гематокрита ниже двадцати пяти выполняют дробные переливания крови.
- Высокую эффективность в лечении ХПН показали курсы плазмафереза.
- При терминальном течении болезни пациент может быть переведен на регулярный гемодиализ.
Источник
Как вылечить больного без его желания
Зачастую человек никак не может принять, что он страдает алкоголизмом, и категорически отвергает даже намек на лечение. Тогда члены семьи могут попытаться вылечить больного, не ставя его в известность. Можно попробовать приготовить средства, согласно следующим нехитрым рецептам:
лечение. Тогда члены семьи могут попытаться вылечить больного, не ставя его в известность. Можно попробовать приготовить средства, согласно следующим нехитрым рецептам:
- Настойка с ореховыми сережками. Необходимо собрать при цветении ореховые сережки. Полулитровую емкость на 75% заполняют растением, а затем заливают водкой так, чтобы она доходила до самого верха. Получившийся настой держат в течение десяти дней в темном месте. Затем бутылку ставят туда, куда часто заглядывает страдающий алкоголизмом, тем самым провоцируя его к тому, чтобы он выпил содержимое. Употребив несколько раз подобный настой, у него сформируется негативное отношение к алкоголю.
- Средство из панцирей речных раков.Сперва их нужно отварить, затем освободить их от панцирей, а последние смолоть до состояния порошка. Половину чайной ложки получившегося порошка нужно подмешивать к еде больного трижды в день. Если при этом человек выпьет алкогольный напиток, то его начнет тошнить и вырывать., что послужит причиной отвращения к алкоголю.
- Настои полыни и чабреца. Эти растения могут помочь справиться с алкоголизмом как по отдельности, так и комбинируясь друг с другом. Необходимо взять одинаковое количество полыни и чабреца, и хорошенько перемешать их. Затем 3 ст. л. смешанного средства залить стаканом кипяченой воды, и выдержать на час. Получившийся настой нужно добавлять в пищу, предназначенную для больного. Можно добавить его прямо в алкогольный напиток, который должен выпить пациент. Употреблять настой нужно неделю или две, что зависит от того, как он себя чувствует.
- Настой с красным стручковым перцем. 20 г измолотого растения добавляют в пол литра водки. Емкость закрывают крышкой и оставляют в темноте на 14 дней, встряхивая время от времени. Полученную настойку сцеживают, мешают с вином, из расчета на один литр вина три капельки настоя, и дают больному выпить. После употребления всей настойки, больной излечится от алкогольной зависимости.
- Настойка из олеандра. Пять листиков олеандра мелко нарезают и добавляют в полулитровую бутылку водки. Бутылку крепко закрывают и оставляют в темном месте на десять суток, затем сцеживают. Больной должен употребить ежедневно 50 г настоя. Подобный настой является отличным средством от похмелья.
Лечение глоссита народными средствами
Помните, что самостоятельное лечение глоссита может привести к более серьезным осложнениям. Лучше всего довериться квалифицированным терапевтам и стоматологам, которые после осмотра составят максимально эффективный план лечения и избавят вас от глоссита быстро и навсегда.
Однако бывает, что прямо сейчас посетить врача никак не получится – тогда можно снять симптомы глоссита незамедлительно, применив народные средства.
Настой ромашки
Практически любому известно, что ромашка – отличное средство для заживления ран и быстрого устранения воспаления. Может она помочь и при глоссите.
Для лечения ромашкой возьмите одну столовую ложку сухих цветков и залейте ее стаканом кипяченой горячей воды. Оставьте настаиваться примерно на полчаса, процедите отвар и полощите им рот и горло по нескольку раз в день. Особенно эффективна эта процедура после еды и перед сном.
Сок картофеля
Сок, только что выжатый из сырого картофеля, является эффективным средством, хорошо снимающим воспаление в полости рта.
Возьмите несколько средних картофелин, почистите их и как можно мельче порежьте. Потом заверните кусочки картофеля в марлю и аккуратно выжмите сок. Прессом картофель давить ни в коем случае нельзя – лечебный эффект сока существенно уменьшится.
Выжатым соком нужно полоскать рот после каждой еды и затем еще спустя полчаса после предыдущего полоскания. Чем чаще вы будете полоскать рот, тем быстрее уйдут симптомы глоссита.
каталог стоматологий
и стоматологов России
80 000
отзывов
1,5 млн
визитов
20 000
клиник
30 000
врачей
Отвар подмаренника
Трава подмаренника – отличное средство для заживления ран и снятия воспаления. Для приготовления отвара возьмите столовую ложку сушеной травы, залейте ее стаканом крутого кипятка и настаиваете полчаса. Полученный отвар процедите и полощите им рот. Также можно употреблять внутрь примерно по 50 миллилитров настоя травы в день.
Шалфей лекарственный
Шалфей оказывает антимикробное и противовоспалительное действие, так что его очень широко применяют при воспалении языка. Для приготовления отвара следует две столовые ложки сухого шалфея залить полулитром кипятка, настоять полчаса и процедить. Полоскать рот таким отваром следует от 6 до 10 раз в день.
Хрен
Для приготовления этого лекарства выжмите сок из хрена, возьмите 50 миллилитров сока и смешайте с 50 миллилитрами дистиллированной воды. Прокипятите смесь примерно 15 минут, потом профильтруйте отвар и еще горячим прополощите рот. Осуществлять полоскания нужно как можно более чаще.
Профилактика глоссита
Чтобы никогда не встретиться с симптомами глоссита, достаточно просто придерживаться ряда общих профилактических правил:
Ежедневно тщательно чистите зубы и язык, как минимум два раза в день
Полезно будет полоскать рот после каждого приема пищи; Не употребляйте слишком острые и слишком горячие блюда, чтобы не раздражать слизистую; Посещайте стоматолога для профессионального удаления зубного налета и камня; При возникновении проблем с зубами не тяните и как можно быстрее посетите стоматолога; Полностью откажитесь от курения; Уделяйте внимание общему состоянию здоровья, и при первых признаках каких-либо заболеваний обращайтесь к врачу
Миф первый: о перекиси водорода
«Перекись водорода можно использовать вместо лосьонов, тоников и дезодорантов – она очищает, смягчает, дезинфицирует и помогает быстрому заживлению кожи. Абсолютно безвредна, поэтому ею можно пользоваться каждый день, особенно обладателям жирной кожи, склонной к угревой сыпи».
Часто в народных рецептах говориться, что перекись можно пить, использовать как поросуживающий тоник и одновременно разрыхлитель кератиноцитов. Вы замечали, что всегда есть средство, обладающее мультипотентными свойствами и способностью трансформироваться? То есть в рекомендациях к использованию этого народного средства никого не смущает, что вначале перекись водорода разрыхляет и помогает легкой экстракции кожного сала, а сразу после суживает поры? Нет, это противоречие не бросается в глаза поклонникам перекиси. Возможно, потому, что мы привыкли к ней с детства и залечиваем ею раны в быту, хотя еще советские ученые доказали, что, обладая хорошими очищающими свойствами, перекись водорода на самом деле не ускоряет заживление ран. Достаточно высокие концентрации, обеспечивающие антисептический эффект, могут также удлинять время заживления из-за повреждения прилегающих к ране клеток (Набиев, Драгунов, Рахматуллин, 1986).
Перекись водорода – это народное средство, которое путешествует почти в каждом чемодане российского человека, летящего на отдых. И если как с антисептиком с этим выбором можно согласиться, то насильственно расширять круг назначений этого препарата не стоит.
Диета при простатите
Необходимо вычеркнуть из рациона продукты с большим содержанием сахара и крахмала, обильно приправленные, так как они раздражают предстательную железу и мочевой пузырь. Воду пить между приемами пищи, но не во время еды. Исключить специи, соусы, копчености, сыр, мясные продукты, яйца, жирное и жареное, алкоголь, табак, крепкий чай и кофе. Лечение аденомы простаты успешно проходит при ежедневном употреблении небольшой головки лука репчатого
Не следует сильно солить пищу.
Для предупреждения застойных явлений в органах таза важно следить за работой кишечника, питаться регулярно, чтобы стул был ежедневным.
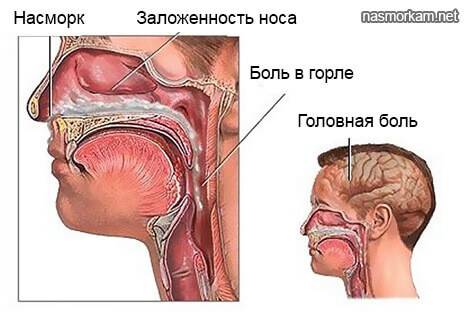
Как лечить ринит?
У большей части безрецептурных аптечных составов основное действие – симптоматическое. Они сужают сосуды, облегчая дыхание носом. Также они снимают отечность. Одновременно эти средства вызывают привыкание (спустя время действуют все хуже) и не могут являться полноценным лечением.
Аналогично только физиопроцедуры, прогревания или промывание может не дать ожидаемого эффекта. Лечение ринита должно точно соответствовать его типу заболевания. Пациентам часто назначают:
- в случае аллергического ринита – антигистаминные препараты, если они не помогают – на основе гормональных средств (кортикостероидов);
- против бактериальных видов – антибиотики, антисептические составы для местного применения;
- при вирусной природе – укрепляющие средства;
- если выявлен медикаментозный ринит – смена препарата или схемы лечения.
Основная задача при лечении – это снижение вирусной, аллергической или бактериальной нагрузки, обеспечение оттока гноя и слизи. Устранение причин заболевания важнее местной быстрой помощи!
В случае катарального хронического ринита помогает низкоэнергетическое лазерное излучение. Также его рекомендуют при субатрофической и нейровегетативной форме вазомоторных ринитов. При этом лазером облучают по 3-4 мин. каждую ноздрю, а в целом курс при ежедневном выполнении процедур доходит до 10 раз.