Миофасциальный болевой синдром — лечение в москве
Содержание:
- Клиника и диагностика миофасциального синдрома
- Суть проблемы
- Виды патологии
- Немного о миофасциальном синдроме
- Как происходит процедура?
- Почему МФР лучше делать в ЦЭЛТ?
- Наши услуги мануальной терапии:
- Состояния, которые влияют на фасцию
- Как распознать МФБС
- Особенности
- УВТ при миофасциальном синдроме пояснично-крестцовой области: обзор научной литературы
- Признаками непроизвольного сокращения мышц являются:
- Основные симптомы
- Развитие миофасциального болевого синдрома
- Показания к ИММТ
- Диагностика и лечение миофасциального болевого синдрома
- Лечение
- Лечение миофасциального синдрома
- Модели воздействия
Клиника и диагностика миофасциального синдрома
Основной симптом при миофасциальном синдроме – боль.
В течении патологического процесса различают три фазы :
- Острая фаза, или фаза I. Характеризуется острым течением – боль беспокоит в покое и при движениях.
- Подострая фаза, или фаза II. Боль беспокоит только при движениях.
- Хроническая фаза, или фаза III. При движениях и в покое боли нет, но присутствует определенное чувство дискомфорта и ограничение в движениях. При пальпаторном исследовании у пациентов в эту фазу находят латентные триггерные точки – умеренно болезненные участки в мышцах.
Диагноз ставится на основании критериев, предложенных Д.Г. Симонс и Д.Г. Трэвелл, и одобренных Ассоциацией по изучению боли в 1989г .
Большие критерии, когда для постановки диагноза должны учитываться все пять симптомов:
- Боль в мышце.
- Ограничение двигательной функции.
- Выявление в мышце уплотнения в виде плотного тяжа.
- Повышение чувствительности в области триггерной точки.
- Появление отраженной боли.
Малые критерии – для диагноза достаточно одного из трех:
- Боль стихает при растяжении мышцы или введении в нее новокаина.
- При пальпации триггерной точки больной судорожно вздрагивает («симптом прыжка»).
- Боль возникает при любом виде стимуляции пораженной мышцы.
Одними из самых тяжелых осложнений миофасциального синдрома является вовлечение все новых мышц в патологический процесс и возникновение миофиброза – постепенного замещения нормальной мышечной ткани – соединительной, часто гиалинизированной тканью, приводящего часто к тяжелым дисфункциям, частичному обездвиживанию, консервации мышц в патологическом состоянии, образованию мышечных контрактур, консервации триггерных точек, являющихся источником хронического болевого синдрома.
Суть проблемы
Если подойти к вопросу формально, то можно будет утверждать, что миофасциальный синдром (МФС) — это напряжение тех или иных скелетных мышц, при котором возникает внезапная и резкая боль. В народе такое состояние традиционно называют невралгией, однако данное определение в корне неправильное, хотя симптомы обеих патологий очень схожи. Миофасциальный болевой синдром (МФБС) объясняется, как мы уже выяснили, напряжением мышц, а невралгия — поражением нервов.
Механизм развития МФС связан с формированием локальных (то есть местных) спазмированных зон в скелетных мышцах, которые получили название «триггерные точки» (ТТ). В них могут проявляться всевозможные нарушения разной степени тяжести:
- повышение тонуса мышц;
- значительное ухудшение сократительной способности;
- различные вегетативные патологии;
- появление очагов отраженной (иррадиированной) боли.
Если три первых пункта более-менее понятны, то последний нуждается в некотором объяснении. Из-за того, что миофасциальный болевой синдром по определению не имеет четко выраженной локализации (мышцы ведь расположены по всему организму), его симптомы могут проявляться где угодно:
- шейный отдел позвоночника (наиболее вероятное место возникновения боли);
- голова (лицо, челюсть, иногда височная область);
- зона грудино-ключичного сустава;
- поясница;
- брюшина;
- нижние конечности;
- область тазового дна (реже всего, но иногда случается).
Какие выводы можно из этого сделать? Во-первых, «душить» неприятные симптомы анальгетиками при МФБС бессмысленно, так как они вряд ли что-то могут сделать с причиной возникновения боли. Во-вторых, рассчитывать на быстрое выздоровление в данном случае также не приходится. В-третьих, при появлении первых признаков МФБС не стоит затягивать с визитом к врачу, так как хронический мышечный спазм не только сделает вашу жизнь невыносимой, но и может спровоцировать тяжелые патологические изменения, которыми, увы, придется заниматься хирургу.
Виды триггерных точек
1. Активная ТТ
Такая точка при пальпации проявляется неприятным уплотнением, причем это касается обоих ее состояний: покоя и напряжения. Активная ТТ располагается в том месте, где в мышцу входит нерв, но генерируемые ею импульсы могут распространяться на достаточно большое расстояние, из-за чего определение четкой локализации приступа возможно далеко не всегда. Такой триггер не только вызывает при надавливании резкую, взрывную боль (так называемый «синдром прыжка»), но и выполняет несколько полезных и важных функций:
- препятствует максимальному растяжению пострадавшей мышцы;
- временно (до исчезновения причин приступа) ослабляет ее сократительную способность.
Отраженная боль, в отличие от острой локализованной, может быть ноющей, периодической и притупленной, дополняя симптомы приступа покалыванием, локальным онемением и «мурашками» по коже.
2. Латентная ТТ
В отличие от активных триггеров (точек), латентные встречаются гораздо чаще. В состоянии мышечного расслабления они могут никак не напоминать о своем существовании, потому определить их наличие можно только в момент напряжения соответствующей мышцы. Пальпация латентных ТТ редко когда провоцирует возникновение «синдрома прыжка», но отраженную боль пациенты ощущают вполне отчетливо (симптомы выражены не так сильно, как при проявлении активного триггера, но игнорировать их невозможно). К сожалению, латентный триггер при определенных обстоятельствах (переохлаждение, повышенная нагрузка на проблемную мышцу, неудобное положение тела) может трансформироваться в активный.
Исходя из этого, можно утверждать, что при лечении МФБС врач преследует две основные задачи: снять болевой приступ (значительно снизить выраженность влияния активного триггера) и не допустить трансформации латентной ТТ.
Виды патологии
Цервикокраниалгии подразделяют на ряд видов, которые отличаются друг от друга своей следующей симптоматикой:
- Вертеброгенный тип, сопровождающийся сильнейшим головокружением в сочетании с возникновением в глазах темных точек, тошнотой и мигренью. На фоне этого причиной, как правило, служит плохое кровообращение в районе шейного отдела.
- Хронический тип является гипертензивным синдромом, при котором наблюдают характерную давящую и распирающую боль.
- Синдром, сопровождающийся ущемлением позвоночных нервов. При этом голова у человека болит лишь с одной стороны, и обладает четко выраженным характером.
Немного о миофасциальном синдроме
Миофасциальный синдром – состояние, которое можно определить только клинически, путем осмотра и ощупывания проблемных зон. Инструментальные методы обследования, которые подтверждают существование этого синдрома, пока не разработаны.
Вследствие различных воздействий в мышцах образуются так называемые триггерные точки или локальные уплотнения, нажатие на которые крайне болезненно. Поскольку организм – это единое целое, то после раздражения триггерной точки боль возникает не только в самой мышце, но и в других местах – голове, шее, спине, пояснице, конечностях. Такая боль, появившаяся в другом месте, носит название отраженной.
Триггерные точки бывают активными и скрытыми. Активная точка – причина многих болей и ограничения подвижности мышц. Скрытая точка боли не дает, но мышца, в которой точка расположена, находится в постоянном напряжении, быстро утомляется, онемевает, движения ее ограничены. Триггерные точки могут мигрировать, причиняя дискомфорт и давая повод для множества новых обследований. Миофасциальный релизинг позволяет избавиться от таких болей.
Как происходит процедура?
Все начинается с точной диагностики. Во время беседы врач выявляет проблему, при необходимости назначает дополнительные обследования. Когда истина установлена, начинается лечение. Пациент укладывается на удобную высокую кушетку. Врач тщательно исследует все группы мышц, обнаруживая проблемные зоны. Воздействие производится не только на места боли, но и на связанные с ними мышечные группы. Пациент работает «в одной команде» с врачом, выполняя его инструкции – вдохнуть, напрячь мышцу или расслабиться. В момент выдоха врач медленно и плавно растягивает мышцу, увеличивая растяжение все больше с каждым разом. Пациент при этом ощущает освобождение от боли и дискомфорта.
Почему МФР лучше делать в ЦЭЛТ?
Сделать эту процедуру в Москве можно в нескольких местах, но мы можем гарантировать как точное обследование, так и аутентичное выполнение методики, пришедшей к нам с Тибета. Наши врачи не только имеют великолепное базовое медицинское образование, но и постоянно совершенствуют свои навыки в лучших мировых центрах.
Наши услуги мануальной терапии:
| Название услуги | Цена в рублях |
|---|---|
| Прием врача терапевтического профиля (первичный, для комплексных программ) | 3 200 |
| Мануальная терапия (1 сеанс) | 5 000 |
| Постизометрическая релаксация (1 сеанс) | 2 500 |
Состояния, которые влияют на фасцию
Фасциальная дисфункция может
возникнуть по ряду причин. Стереотипные движения, неоптимальное питание,
привычные позы и травмы могут влиять на способность фасции скользить, что
обычно помогает распределению и передаче напряжения по всему телу. Могут
возникнуть компенсационные паттерны движений, что приведет к большой нагрузке
на фасциальную систему. Фасциальная дисфункция связана с болью, тугоподвижностью,
усталостью тканей, а также снижением работоспособности и функции.
Фасция может укорачиваться, затвердевать и утолщаться в ответ на травму, воспаление, плохую осанку, любые факторы, физически или эмоционально причиняющие вред телу, а также факторы, заставляющие организм терять свои физиологические адаптационные возможности.
Как распознать МФБС
Самый первый и основной симптом миофасциальной дисфункции – это болевые ощущения, которые становятся интенсивнее, если дается нагрузка на пострадавшие мышцы или надавливается ТТ. Локализация болевых ощущений во многом зависит от размера пораженной мышцы, так как они могут иррадировать по всей ее протяженности. При этом они сопровождаются и другими симптомами.

Голова и лицо
Миофасциальный болевой синдром лица может проявляться достаточно разнообразно. Если поражаются лицевые мышечные волокна, то пациент будет жаловаться на болевые ощущения разливающегося, ноющего характера, так же могу отмечаться:
- затруднения при открывании рта;
- хорошо различимое пощелкивание в месте соединения верхней челюсти с височной костью;
- дискомфорт при проглатывании пищи или напитков;
- челюсти быстро устают при пережевывании даже мягкой пищи;
- боли, распространяющиеся на область ушей, зубов, гортани боли.
Иногда боль вызывает подергивание века, нервный тик, заложенность одного уха или сразу двух, гиперчувствительность зубов. По этой причине пациенты часто ошибочно записываются на прием к лору или стоматологу. Однако грамотный врач, учитывая остальные признаки, сразу же распознает МФБС.
Плечо и шея
Миофасциальный синдром шейного отдела также проявляется сильными болевыми ощущениями в затылочной зоне головы, шее, плечах, голове. Помимо этого наблюдаются:
- головокружения;
- нарушения зрения, слуха, звон в ушах;
- ринит без других признаков простуды;
- непроизвольное и обильное слюноотделение;
- тремор конечностей;
- частые обмороки.
При пальпации триггерные точки обнаруживаются преимущественно по линии шейного отдела позвоночника и на плечах. Но отдельные очаги иногда выявляются в области грудного отдела, лопаток, ключиц, косых мышц головы.
Примерно 50% пациентов жалуются на бессонницу, неэффективную работоспособность, нестабильное психоэмоциональное состояние. В 30% случаев при патологии такой формы страдают от приступов страха и панических атак.

Грудная клетка
При такой форме МФБС пациент ощущает жар, покалывание, дискомфорт в грудной клетке, что списывает, как правило, на проблемы с сердцем. Чаще всего подозревается инфаркт миокарда, а не миофасциальный болевой синдром, лечение проводится совершенно не от той патологии. Такая форма заболевания носит названия синдром передней грудной стенки. Болезненные ощущения локализуются обычно в левой половине грудной клетки и становятся интенсивнее, если пациент делает поворот всем корпусом, наклоняется, сильно кашляет или смеется. Если же поражается малая мышца груди, то дискомфорт ощущается под ключицами и распространяются на плечи и верхние конечности. При этом появляется гусиная кожа и периодически теряется чувствительность кожных покровов.
Спина
Миофасциальный синдром поясничного отдела развивается при поражении мышцы, идущей вдоль позвоночника, и проявляется резкой, внезапно возникающей болезненностью, как правило, после физического труда или перемерзания. Также болевые ощущения могут возникать между лопатками, под ними или в плечах. Если поражены мышцы в нижнем отделе позвоночника, то боли могут иррадировать в пах и седалищный нерв. Причиной такой формы заболевания чаще всего становятся позвоночная грыжа.
Тазобедренная область
Миофасциальный тазовый синдром отмечается чаще у женщин. При такой форме у пациента может постоянно ныть поясничный отдел и низ живота. Нередко женщины списывают это на послеродовые боли или боли перед началом менструации
Обратить внимание следует также на следующие проявления:
- учащенное мочеиспускание;
- боли при длительной ходьбе или длительном сидении;
- неприятные ощущения в промежности.
Тазовый МФС часто путают с каким-либо кишечными заболеваниями или органов моче-половой сферы. Распространенная среди пациентов жалоба – ощущение инородного тела в прямой кишке. При поражении грушевидной мышцы отмечаются боли в ягодицах, переходящие на заднюю поверхность бедер. Может возникать дискомфорт при ходьбе, приседании, занятиях сексом.
Особенности
Миофасциальный синдром может поражать самые разные группы мышц, расположенные по всему телу. Изначально развивающиеся в ответ на действие раздражающих триггерные точки факторов возникают хотя и внезапные, но умеренной выраженности боли.
Многие не придают им значения, хотя испытывают довольно мучительный дискомфорт, и не обращаются за медицинской помощью, считая подобное нормальным явлением. Но со временем интенсивность и частота возникновения болей нарастает, что уже заставляет больного серьезно задуматься о причинах их появления. Уменьшение боли наблюдается при занятии вынужденного положения тела. Больные боятся совершить лишнее движение и самопроизвольно ограничивают собственную двигательную активность.
При миофасциальном синдроме выделяют 9 основных пар триггерных точек, расположенных симметрично по обеим сторонам тела:
- затылочные – расположены в месте прикрепления затылочной мышцы в области перехода задней части шеи в голову;
- нижнешейные – находятся на передней части шеи на уровне 5–7 шейных позвонков над ключицами;
- трапециевидные – локализуются между плечами и шеей в средней трети трапециевидной мышцы (проходит по спине);
- надостные – расположены над верхней границей лопаток, несколько ниже трапециевидных точек и больше смещены в сторону позвоночника;
- второго ребра – находятся в месте второго реберно-хрящевого соединения примерно на 10 см ниже нижнешейных;
- латеральные надмыщелковые – расположены немного ниже локтевых сгибов;
- ягодичные – локализованы посередине верхней части ягодиц;
- большого вертела – находятся по заднебоковой поверхности бедер немного ниже нижнего края ягодиц;
- коленные – расположены на внутренней боковой поверхности колен.
Изначально у человека может присутствовать реакция только на воздействие на одну или две группы триггерных точек, но со временем все новые группы мышц вовлекаются в патологический процесс, что существенно усугубляет состояние больного и отрицательно сказывается на прогнозах.
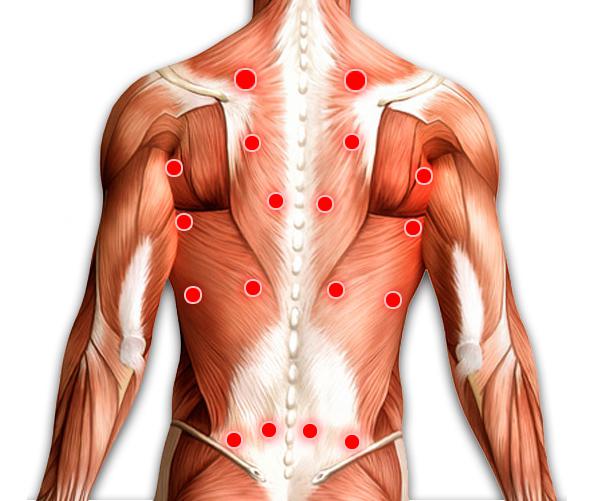
Но исключительно возникновением болей не ограничиваются проявления миофасциального синдрома. Для него типично появление на фоне гипертонуса определенных групп мышц соответствующих изменений в суставах и внутренних органах невоспалительного характера.
Миофасциальный синдром официально признан заболеванием, при котором поражаются окружающие суставы мягкие ткани. Он может протекать в 3-х формах:
- острой – боль выраженная, локальная или отдающая в близлежащие области;
- подострой – боли появляются только при движении;
- хронической – постоянно присутствует дискомфорт в триггерных точках, а приступы острой боли развиваются в ответ на действие раздражителей.
Избавиться от заболевания можно консервативным путем. Легче всего это сделать, если обратиться к врачу на самых ранних этапах его развития. Болевой синдром не способен пройти самостоятельно! Если же проблему игнорировать, то ситуация будет усугубляться, разовьются осложнения и потребуется помощь хирурга.
УВТ при миофасциальном синдроме пояснично-крестцовой области: обзор научной литературы
С.П. Миронов с соавторами изучил влияние УВТ на эффективность лечения больных с миофасциальным синдромом пояснично-крестцовой области различной природы . В исследовании приняли участие 375 пациентов – спортсмены и артисты балета. Больных распределили на три группы:
- Группа с первичным миофасциальным синдромом.
- Группа с первичным спондилоартрозом, осложненным миофасциальным синдромом.
- Группа с первичным остеохондрозом позвоночника, осложненным миофасциальным синдромом.
Всем пациентам проводилась монотерапия ударными волнами на аппарате Piezowave фирмы Richard Wolf, без назначения медикаментов или другого физиолечения. На курс – 5 процедур, по 1 в неделю. При первой процедуре проводилась диагностика – поиск триггерной точки. Пациенты чувствовали терпимую боль. Уже ко второму сеансу боль значительно уменьшалась, а к третьему – купировалась почти полностью.
После окончания лечения средний показатель боли по шкале ВАШ при движениях уменьшился с 8 до 3 в группе 1 и 2, и с 8 до 4 в группе 3. Спустя 3 месяца этот показатель снизился до 0 у больных с изолированным миофасциальным синдромом, и не увеличился на протяжении 1 года наблюдений.
В группе 2 через 3 месяца боль уменьшилась до 1,5 баллов, а спустя год – усилилась до 2,5 баллов.
В группе 3 (страдающих остеохондрозом) боль стала возвращаться и по истечении года достигла значения в 6 баллов.
На основании своего исследования авторы сделали вывод, что УВТ имеет более высокую эффективность при первичном миофасциальном синдроме и меньшую – в случае причины в виде дегенеративных заболеваний позвоночника.
Признаками непроизвольного сокращения мышц являются:
- при бруксизме – скрежетание зубами во сне, ощущение перенапряжения в челюстях после пробуждения;
- при спазмах мышц головы – обручевидная боль в висках, в области лба, затылка;
- давящий, пульсирующий, сжимающий характер болевых ощущений;
- чувство тяжести в области спазма;
- болезненность при нажатии на триггерные точки (попробуйте пропальпировать область головы, когда она болит: при нажатии на определенные точки болезненность значительно возрастает);
- тошнота, рвота, головокружение;
- болезненная реакция на свет, громкие звуки (нечасто).
Когда стоит обратиться к врачу:
- головные боли возникли внезапно и не проходят;
- вы столкнулись с мышечными болями впервые после 50 лет;
- боли сопровождаются головокружением, слабостью, онемением конечностей;
- боли длятся более двух недель подряд;
- обезболивающие препараты или не действуют вообще, или дают незначительный кратковременный эффект;
- боль локализована с одной стороны головы/шеи.
Мышечные спазмы, провоцирующие боль, говорят о нарушении здорового функционирования организма
Чтобы не допустить развития заболевания, важно вовремя обратиться к врачу. Мы советуем посетить терапевта, невролога, эндокринолога, которые назначат вам развернутую лабораторную диагностику
По результатам исследований к вашему лечению могут подключить специалистов другого профиля: ортопеда, кардиолога, мануального терапевта. Комплексное лечение может включать в себя прием лекарственных препаратов, курс массажа, лечебную гимнастику. Хороший врач обязательно даст вам рекомендации по питанию, режиму дня.
Основные симптомы
Миофасциальный синдром ощущается как перемена от состояния острой боли в одной из пораженных мышц к состоянию ремиссии, когда пагубное влияние триггера ослабляется. Во время синдрома МБ появляются острые болезненные ощущения в одной из мышц, которые заставляют находиться в определенной позе, ограничивающей свободу движений.
Симптомы, помогающие диагностировать у больного наличие синдрома:
- Место триггера можно определить, нажав на него. Боль рядом с точкой выражена в меньшей степени, чем в эпицентре.
- При зажатии триггера наблюдается судорога в пораженной мышце.
- Болевая точка чаще всего ощущается внутри мышцы.
- Над триггером отмечается изменение цвета и влажности кожного покрова.
- Боль отражается длительное время в соседних мышцах.
- Ощущения сменяются от острой боли до лёгкого дискомфорта.
- Растяжение мышц и воздействие на точку усиливает воздействие симптомов.
Развитие миофасциального болевого синдрома
Через несколько недель или месяцев в такой мышце появляется маленький спазмированный болезненный участок – триггерная точка (ТТ). Если всё это происходит постепенно, то человек спохватывается только тогда, когда движения в суставе становятся значительно ограниченными и болезненными. Например, становится трудно надевать носки или доставать вещи с верхней полки. ТТ при надавливании очень болезненна (если Вы её не трогаете, то боли обычно нет). Но это самая малая неприятность, которую она несёт. ТТ даёт отражённую боль – обычно в сторону сустава или в сам сустав. Т.е. человек ощущает боль совсем не в том месте, где находится её источник (например, ТТ в некоторых шейных мышцах вызывают сильную боль в руке, лопатке или в области сердца).
Вторая неприятность, которую дают ТТ (особенно в мышцах головы и шеи), – это различные нарушения чувствительности и вегетативные симптомы: головные боли, повышение артериального давления, нарушения внимания и памяти, головокружение и повышенная утомляемость, сухость во рту, першение и сухой кашель, затруднение глотания, боли в горле, чувство удушья, повышенная потливость или сухость кожи, нарушение зрения и слуха, нарушение ритма сердца и работы желудочно-кишечного тракта с запорами и поносами, многие другие симптомы.
И, наконец, третья неприятность заключается в том, что мышца, в которой имеется спазмированный участок с ТТ, не может нормально работать, она ослаблена и её функцию начинают выполнять другие мышцы – возникает мышечная дисфункция. Для мышц, взявших на себя чужую работу, эта работа оказывается непривычной, поэтому они утомляются и спазмируются еще быстрее. В них также со временем появляются ТТ. Постепенно начинает болеть вся половина тела. Шейные мышцы и многие мышцы спины функционируют попарно и вовлекаются в патологический процесс одновременно с обеих сторон. Таким образом, если вовремя не вылечить одну спазмированную мышцу, то вовлекаются всё новые группы мышц, вплоть до мышц всего тела. Появляются слабость, «неосвежающий сон» и постоянная усталость, хотя к вечеру обычно становится легче.
Подробное описание лечения каждой мышцы изложено в двухтомнике . Эти талантливые авторы не являются открывателями миофасциального болевого синдром. Но именно они создали фундаментальные книги, которые должны быть на столе любого врача, занимающегося мышцами, суставами и болями. Треть населения США имеют МФБС. Думаю, что в России эта цифра намного больше. Поэтому при любых жалобах на хроническую боль у пациента в первую очередь должна быть исключена миофасциальная дисфункция, поскольку почти в 90% случаев именно эта причина является источником боли.
Ответы на все вопросы о своём заболевании Вы можете найти в упомянутых книгах. На основе этого двухтомника и собственного опыта других авторов изданы многочисленные книги и для пациентов, и для врачей. Некоторые из них переведены русский язык. Самая популярная книга для пациентов – (Эта книга была выпущена и под другим названием –«Как избавиться от хронической боли: самомассаж пусковых точек»). Также переведены: ; .
Возникает естественный вопрос: почему мышечные боли, с которыми человек и человечество знакомы с момента своего появления на свет, до сих пор не были хорошо изучены? Ответ: медицина забыла о мышцах (которые составляют около 40% веса тела), в официальной медицине нет специальности, которая занималась бы мышцами. Поэтому и появились и расцвели пышным цветом множество специальностей «альтернативной медицины» с огромным количеством названий и направлений: мануальная терапия или хиропрактика, остеопатия, кинези-терапия, пролотерапия (занимается лечением ТТ в сухожилиях и связках), подиатрия и др. Однако, альтернативная медицина редко занимается научными исследованиями, тем более фундаментальными. Кстати, именно потому, что книги Дж. Г. Трэвелл и Д. Г. Симонса сразу были одобрены «альтернативщиками», они долгое время оставались без внимания официальных медиков. Отчасти поэтому МФБС долго не признавался официальной медициной. К тому же, гигантские фармацевтические кампании не одобряют такого простого объяснения механизма болей, потому что выпускаемое ими громадное количество препаратов для лечения «болей в суставах» оказалось бы ненужным.
Показания к ИММТ
- ограниченное движение;
- боль во время движения;
- проблемы двигательного контроля;
- проблемы с рекрутированием мышц.
Вот лишь некоторые заболевания, при которых может использоваться инструментальная мобилизация мягких тканей:
- Медиальный/латеральный эпикондилит.
- Синдром запястного канала.
- Боль в шее/спине.
- Плантарный фасциит.
- Тендинит ротаторной манжеты.
- Тендинит собственной связки надколенника.
- Тендинит задней большеберцовой мышцы.
- Боль в пятке/тендинит ахиллова сухожилия.
- Болезнь де Кервена.
- Послеоперационные и травматические рубцы.
- Миофасциальный болевой синдром.
- Хронический отек суставов, связанный с растяжениями/деформациями.
- Растяжение связок.
- Растяжение мышц.
- Неострый бурсит.
- Рефлекторная симпатическая дистрофия.
- Синдром щелкающего пальца.
- Боль в тазобедренном суставе.
- Синдром подвздошно-большеберцового тракта.
- Синдром расколотой голени.
- Острые/хронические растяжения связок голеностопа.
Диагностика и лечение миофасциального болевого синдрома
Как рассказал Андрей Бородич, миофасциальный болевой синдром не представляет опасности для жизни, но может выматывать физически, отражаться на психоэмоциональном состоянии человека.
Лечение заболевания заключается в применении физиотерапии (ударно-волновая терапия, стимуляции, лазеротерапия, синусоидальные модульные токи). Неплохо себя зарекомендовала иглорефлексотерапия. Эффективна в отношении миофасциального болевого синдрома мануальная терапия (с помощью специальных техник врачи воздействуют непосредственно на триггерные точки). Чтобы миофасциальный болевой синдром больше не развился, специалист советует быть активными. Причем каждый день.
Андрей Бородич «Между «посидеть» и «пройтись» выбор лучше сделать в пользу движения. Следите за своей осанкой, не сутультесь. Каждый день выполняйте хотя бы небольшой комплекс упражнений. Кстати, упражнения, которые заставляют работать еще и глубокие мышцы (например, упражнения на фитболе), – отличный способ избежать миофасциального болевого синдрома». Кроме того, в течение дня необходимо соблюдать питьевой режим.
Лечение
Улучшение осанки и эргономики
Изменение эргономики рабочего места и осанки позволяет убрать один из возможных факторов появления триггерных точек. И возможность мышечной ткани избежать повышенной и неадекватной нагрузки позволяет в некоторых случаях избежать собственно лечения.
ЛФК
Мышцы, вовлеченные в миофасциальный болевой синдром находятся в состоянии постоянного сокращения, что приводит к энергетическому дисбалансу, особенно уровня АТФ в мышце, что приводит в итоге к сокращению количества миомеров из-за избыточного расхода АТФ. Эффективное растяжение достигается с использованием хлорэтила и последующим пассивным вытяжением заинтересованной мышцы. Другим методом является постизометрическая релаксация. Укрепление мышц необходимо потому что происходит вторичное ослабление мышц из-за болевых проявлений. Но нагрузка на уплотненные мышцы должна быть щадящей и не вызвать появление триггеров -спутников в смежных мышцах.
Блокада триггерных точек
Блокада триггерных точек является наиболее эффективным прямым воздействием и инактивацией этих точек. Тщательная техника выполнения блокады является основным залогом успеха и эффекта от блокады. Точная локализация триггерной зоны подтверждается, если удалось получить местную конвульсивную реакцию; однако это, возможно, не очевидно, если происходит прокалывание иглой глубже-лежащих мышц. Успешное устранение триггерной точки обычно заканчивается расслаблением плотного участка. Возможно и сухое прокалывание иглой, но более эффективно введение местного анестетика (лидокаина или новокаина). Введение местного анестетика позволяет получить моментальный эффект у пациента. Введение же кортикостериодов не оправдало себя и не позволило получить более стойкий эффект, чем анестетик. Возможность использования ботулотоксина пока изучается.
Медикаментозное лечение
В настоящее время, нет каких либо свидетельств того,что какие-либо медикаменты достаточно эффективны при миофасциальном синдроме. НПВС и другие анальгетики могут лишь снизить умеренный болевой синдром. Антидепрессанты показаны пациентам с нарушением сна из-за центрального механизма их воздействия. Кроме того, определенный эффект есть при применении миорелаксантов, несколько снижающих спазм мышц.
Психологические методы
В тяжелых случаях миофасциального болевого синдрома, которые не поддаются лечению, пациенты часто становятся беспокойными и подавленными. Эти нарушения настроения должны соответственно лечиться. Постоянная ригидность мышц усиливает боль миофасциальных триггерных точек, и может нередко эффективно быть излечена с помощью биологической обратной связью, поведенческой терапией и методами расслабления- медитации.
Лечение миофасциального синдрома
Специалисты «СМ-Клиника» точно диагностируют и успешно лечат данную патологию, применяя современные методики консервативной терапии и хирургической коррекции. В острой стадии боль купируют системными и местными нестероидными противовоспалительными препаратами. При хронических болях дополнительно назначают миорелаксанты центрального действия.
Основные консервативные методы лечения – мануальная терапия, физиотерапия, массаж, ЛФК. Они направлены на восстановление нормального мышечного тонуса в зонах триггерных точек. Только после этого можно при необходимости «вправлять» позвонки (как правило, они сами становятся в физиологичное положение, когда мышцы расслабляются). Также показано лечение первичных заболеваний и устранение негативных провоцирующих факторов. При вторичных депрессиях показана психотерапия.
В периоде реабилитации «накачивают» мышечный корсет: на фоне регулярных занятий ЛФК мышцы становятся эластичными, растягиваются и, как следствие, хорошо удерживают позвоночник в правильном положении.
При сильных хронических болях, если классические методики не приносят видимого облегчения или состояние больного ухудшается, показана хирургическая операция — высокочастотная денервация фасеточных суставов.
Модели воздействия
Сторонники метода миофасциального релиза придерживаются двух моделей его механизмов воздействия.
Механическая модель
Согласно первой модели, которую называют механической, механизм МФР таков: прямое воздействие на мышцу и окружающую ее соединительную ткань приводит к тому, что спаечный процесс в прямом смысле разрывается.
Прочность связей между коллагеновыми волокнами фасциальной ткани снижается, благодаря чему ткани соседних фасций легче «скользят» относительно друг друга.
Нейрофизиологическая модель
Второй подход к действию МФР – это нейрофизиологическая модель. Приверженцы данного подхода считают, что давление на триггерные точки, растягивание тканей и расслабление мышц приводит к раздражению проприорецепторов.
Они, в свою очередь, передают сигналы в головной мозг, откуда поступает ответная реакция о снятии болевого симптома.