Синдром сухого глаза
Содержание:
- Лечение больных с синдромом «сухого глаза»
- Пройдите тест и узнайте, что могло бы подойти именно Вам
- Диагностика синдрома сухого глаза
- Как рацион питания влияет на признаки и симптомы синдрома «сухого глаза»?
- Причины сухости кожи вокруг глаз
- Как вылечить синдром сухого глаза
- Клинические проявления синдрома «сухого глаза»
- Симптомы сухости глаз
- Причины синдрома сухого глаза
- Причины возникновения
- Зачем нужны слезы?
- Факторы, вызывающие сухость глаз
Лечение больных с синдромом «сухого глаза»
Лечение больных с синдромом «сухого глаза» направлено как на восполнение дефицита
слезной жидкости и стабилизацию слезной пленки, так и на купирование сопутствующих ксерозу изменений глаз
и организма.
Замещение дефицита слезной жидкости и стабилизация слезной пленки являются основным направлением лечения
больных с синдромом «сухого глаза». На практике оно включает использование искусственных
заменителей слезы в виде глазных капель и гелей; создание условий для сокращения оттока слезной жидкости
из конъюнктивальной полости; стимулирование слезопродукции.
Первый этап лечения предусматривает использование в качестве базовых средств различных заменителей
слезной жидкости (так называемых препаратов «искусственной слезы»), различающихся вязкостью и химическим
составом. Фармакологический эффект этих препаратов обусловлен их протезирующим действием на муциновый
и водянистый слои прероговичной слезной пленки. Входящие в их состав гидрофильные полимеры
смешиваются с остатками слезы и образуют собственную прероговичную пленку. «Искусственную слезу» закапывают
в конъюнктивальную полость больного глаза 4—6 раз в день. В результате разрывы слезной пленки возникают
реже, ее стабильность существенно повышается.
Ниже представлен перечень современных препаратов «искусственной слезы».
Препараты низкой вязкости: оксиал (Santen), лакрисифи (Sifi), хилокомод (Ursapharm), слеза натуральная (Alcon), гипромелоза-П (Unimed Pharma), дефислез (Синтез).
Препараты средней вязкости: лакрисин (Spofa).
Препараты высокой вязкости (гели): офтагель (Santen), видисик (Bausch & Lomb), систейн (Alcon).
Несмотря на достаточно большой ассортимент препаратов «искусственной слезы», каждый из них имеет
свою «нишу» в лечении больных с рассматриваемым заболеванием. Так, препараты низкой вязкости более
эффективны при легких и тяжелых формах ксероза, гели – при синдроме «сухого глаза» средней тяжести.
В пределах каждой группы выбор конкретного препарата осуществляют, ориентируясь на токсичность входящего
в его состав консерванта и, в конечном итоге, на индивидуальную переносимость «искусственной слезы».
Хирургические способы закрытия путей оттока из глаза слезной жидкости используют при неэффективности
медикаментозной терапии синдрома «сухого глаза» либо при потребности в чрезмерно частом закапывании
«искусственной слезы». Хирургическое лечение создает механическую задержку нативной слезной жидкости
(или препаратов «искусственной слезы») в конъюнктивальном мешке.
Наиболее доступным способом закрытия слезоотводящих путей служит их закупорка с помощью полимерных обтураторов. Предварительно нужно убедиться в клиническом эффекте временной обтурации слезных канальцев с помощью рассасывающегося обтура–тора. Если после такой обтурации слезных канальцев призна–ки ксероза уменьшаются, то постоянная окклюзия слезоотводящих путей целесообразна.
Дополнительные терапевтические мероприятия:
- метаболическая терапия;
- антиаллергическое лечение;
- нормализация иммунного статуса организма в целом и/или органа зрения;
- лечение сопутствующей глазной патологии, в том числе дегенеративных и воспалительных заболеваний роговицы и конъюнктивы;
- лечение общих заболеваний, связанных с синдромом «сухого глаза» (синдрома Съегрена,
климактерического синдрома и т. п.) по соответствующим схемам.
Эффективность лечения больных с синдромом «сухого глаза», при своевременном лечении достаточно высока.
Успех в лечении закрепляет активная терапия системных заболеваний, связанных с синдромом «сухого глаза».
Пройдите тест и узнайте, что могло бы подойти именно Вам
Данный тест несет исключительно информационный характер и не должен использоваться для самостоятельной постановки диагноза и выбора лечения.Для постановки диагноза и выбора соответствующей терапии необходимо обратиться к офтальмологу
Носите ли Вы контактные линзы?
Носите ли Вы контактные линзы более 6 месяцев и/или более 5 дней в неделю и/или более 10 часов в день?
Имеются ли у Вас 2 и более из перечисленных признаков?
- вам более 50 лет;
- используете глазные капли с консервантами, например, от глаукомы;
- имеются хронические заболевания глаз — блефарит, аллергический конъюнктивит;
- применяете гормонзаместительную терапию (гормоны в менопаузу);
Имеются ли у Вас 2 и более из перечисленных признаков?
- вам более 50 лет;
- используете глазные капли с консервантами, например, от глаукомы;
- имеются хронические заболевания глаз — блефарит, аллергический конъюнктивит;
- применяете гормонзаместительную терапию (гормоны в менопаузу);
Вы испытываете сухость глаз
Когда Вы предпочитаете закапывать глазные капли?
Вам мог бы подойти

https://youtube.com/watch?v=jIbXLZ2dJxo
Вам мог бы подойти
https://youtube.com/watch?v=jhSP1vdXdvs
Вам мог бы подойти
Диагностика синдрома сухого глаза
Для того, чтобы поставить любой диагноз, необходимо провести обследование. Сухость оболочек органа зрения может быть вызвана как безобидными факторами, которые достаточно легко устранить, так и опасными заболеваниями. В таких случаях потребуется лечение.
Диагностика включает несколько методов. Помимо общего осмотра врач проводит пробу Норна — определение стабильности слезной пленки, скорость испарения и появления разрывов на слёзной пленке. Эта проба помогает понять, есть ли нарушение в составе слезной пленки.
Общий объём вырабатываемой слёзной жидкости определяют пробой Ширмера с помощью специальной фильтр-полоски, помещённой за веко.
Дополнительно проводят оценку состояния роговицы и слизистой оболочки для выявления патологических изменений, наличия микроэрозий
Для осмотра используют щелевую лампу.
Важно первоначально исключить болезнь Шегрена. При подтверждении этого диагноза потребуется привлечение ревматолога и терапевта
Как рацион питания влияет на признаки и симптомы синдрома «сухого глаза»?
Хорошо известна польза полиненасыщенных жирных кислот (ПНЖК) для поддержания нормального уровня холестерина и уменьшения риска развития сердечно-сосудистых заболеваний, однако они также влияют на развитие синдрома «сухого глаза». ПНЖК делятся на две группы: омега-3 и омега-6, обе называются незаменимыми жирными кислотами (НЖК), а значит, они не вырабатываются организмом, но необходимы для многих основных процессов в нем, включая воспаление, поддержание здоровья клеток и функции мозга. Исследование показало, что потребление омега-3 жирных кислот с пищей и соотношение омега-3 и омега-6 жирных кислот влияют на общую активность воспалений в организме. Все не так просто, как представляют средства массовой информации: заголовки в таблоидах, кричащие: «Омега-3 полезны, а омега-6 вредны!», не совсем справедливы. В организме омега-3 кислоты практически всегда преобразуются в противовоспалительные медиаторы, а омега-6 могут превращаться как в противовоспалительные медиаторы, так и в медиаторы воспаления в зависимости от пищевого источника и сопутствующего потребления омега-3
Это обусловлено тем, что метаболические процессы обеих жирных кислот конкурируют за одни и те же ферменты, поэтому для контроля воспалительных процессов важно сбалансированное потребление жирных кислот.
Идеальное соотношение омега-3 и омега-6 жирных кислот составляет примерно 1:3. Крупные эпидемиологические исследования продемонстрировали существенное уменьшение риска развития синдрома «сухого глаза» в популяциях с высоким уровнем потребления омега-3
Одно крупное исследование с участием более 32 000 женщин показало, что распространенность синдрома «сухого глаза» ниже при высоком уровне потребления омега-3, она на 68 % ниже у женщин, которые потребляли 5–6 порций тунца еженедельно, по сравнению с женщинами, которые ели тунца лишь раз в неделю. При высоком соотношении «омега-6: омега-3» (больше 15 : 1) отмечалось, что распространенность синдрома «сухого глаза» выше более чем в два раза, если сравнивать с соответствующим показателем при низком соотношении (4 : 1). К несчастью, многие люди отдают предпочтение белой рыбе, например, треске, а не более полезным источникам омега-3 – семге или скумбрии. В семге содержание омега-3 приблизительно в 10 раз выше, чем в треске.
Крупные эпидемиологические исследования продемонстрировали существенное уменьшение риска развития синдрома «сухого глаза» в популяциях с высоким уровнем потребления омега-3
Итак, польза дополнительного приема пищевых добавок очевидна
Но качество представленных в продаже продуктов разное: капсулы рыбьего жира легко окисляются под воздействием света или влаги, поэтому продукты премиум-качества выпускаются в виде непрозрачных капсул в индивидуальной блистерной упаковке, которая лежит в светонепроницаемой коробке или флаконе, – это хороший ориентир для покупателей.
Помимо этого важное значение имеет происхождение рыбьего жира: предпочтительнее рыба из незагрязненных морей и сложные способы очистки, и то и другое характерно для линейки продуктов, близких по качеству к фармацевтическим. Жир печени трески, хоть и не столь богатый омега-3, как другой рыбий жир, является хорошим источником (наши бабушки, в конце концов, были правы), она также содержит витамины A, D и E.
Многочисленные опубликованные клинические исследования убедительно доказывают непосредственную пользу приема пищевых добавок омега-3 и омега-6 при синдроме «сухого глаза»
Небольшие рандомизированные исследования, а также модели на животных свидетельствуют о положительном влиянии этих НЖК на поверхность глаза при синдроме «сухого глаза». Рандомизированное двойное слепое клиническое исследование с участием 64 пациентов продемонстрировало пользу омега-3 уже после первого месяца приема: улучшение симптоматики, стабильности слезной пленки и результатов пробы Ширмера отмечалось уже через 30 дней.
В образцах слезной жидкости пациентов с синдромом Шегрена, принимающих пищевые добавки с омега-6, отмечается повышенное содержание противовоспалительных простагландинов и уменьшение клинических признаков и симптомов.
Итак, употребление омега-3 улучшает секрецию мейбомиевых желез и стабильность слезной пленки, уменьшает воспаление и апоптоз, усиливает секрецию, а прием омега-6 (ГЛК) усиливает продукцию слезы. Недоказанным остается риск приема пищевых добавок омега-3: теоретически избыток омега-3 НЖК может вызывать кровотечение из-за их антикоагулянтных свойств, поэтому лица, страдающие нарушениями свертываемости крови, должны предварительно проконсультироваться с врачом.
Причины сухости кожи вокруг глаз
Довольно часто покупку крема для области вокруг глаз считают бесполезной тратой денег — и совершенно напрасно. Ухаживать за сухой и уязвимой кожей век не просто желательно, а необходимо.
Екатерина Турубара
Медицинский эксперт Vichy
«В зоне вокруг глаз снижено количество сальных желез, гидролипидная пленка здесь недостаточная, а эпидермис — тонкий и рыхлый. В результате влага легко испаряется из тканей, что может привести к обезвоженности и без того сухой в этой области кожи».
На состояние кожи вокруг глаз влияют не только особенности ее строения, но и ряд других обстоятельств.
-
Погодные условия
Осенью и зимой холодный ветер вызывает слезы: соленая жидкость, контактируя с кожей, повреждает и без того слабый липидный барьер. Это приводит не только к сухости, но и к раздражению. В солнечную погоду ультрафиолет провоцирует гиперкератоз — защитную реакцию, вследствие которой кожа грубеет.
-
Низкая влажность воздуха
В помещениях с центральным отоплением или кондиционером воздух, как правило, пересушен, и кожа испытывает тотальную нехватку влаги.
-
Неправильный уход
Бездумно подобранная косметика, оставленный на ночь макияж, маски, нанесенные на область вокруг глаз вопреки требованиям инструкции — все это может стать причиной сухости кожи век. Чтобы подобрать оптимальное средство для ухода за кожей вокруг глаз, пройдите наш тест.
-
Аллергическая реакция
Если шелушение кожи вокруг глаз не связано с холодом или последствиями диеты, необходимо проверить, не является ли это реакцией на аллергены.
-
Кожные заболевания
Самые распространенные из них — блефарит, экзема, себорейный дерматит. Если сухость кожи век вызвана заболеванием, не занимайтесь самолечением. Запишитесь на консультацию к специалисту, чтобы уточнить диагноз и обеспечить коже адекватную терапию.
Признаки сухости кожи век – стянутость, покраснение, зуд
Признаки сухости кожи вокруг глаз:
-
ощущение стянутости;
-
шелушение;
-
покраснение;
Советуем почитать:
- Лучшие средства от морщин вокруг глаз
- Увлажнение кожи вокруг глаз
- Уход за кожей вокруг глаз
- Крем для век: почему без него не обойтись
Как вылечить синдром сухого глаза
Зачастую люди думают, что от безобидного симптома могут избавиться самостоятельно и выбирают капли для увлажнения оболочки без рекомендации специалиста. Подобные действия не только могут не оказать эффекта, но и усугубить ситуацию, вызвать осложнения.
После обращения к офтальмологу, проведения диагностики и установления диагноза врач назначает лечение. Оно должно быть направлено на устранение провоцирующего фактора. На начальных стадиях, когда сухость и жжение не носят постоянный характер и не приводят к опасному пересыханию роговицы, врач назначает капли — искусственные заменители слезы
Если причины сухости в глазах кроются в поражении вирусами, бактериями или грибками, то и лечение будет включать соответствующие препараты для уничтожения возбудителей.
Важно помнить, что самолечение в подобных случаях может нанести вред здоровью и спровоцировать серьёзные проблемы со зрением
Клинические проявления синдрома «сухого глаза»
Синдром «сухого глаза» имеет множество неспецифических субъективных симптомов, которые сочетаются
с менее выраженными объективными проявлениями патологии. Среди симптомов синдрома «сухого глаза» следует
выделить прежде всего его так называемые «макропризнаки». Они служат безусловным свидетельством тяжелого
или особо тяжелого синдрома «сухого глаза»:
- Нитчатый кератит — образование на роговице единичных, а чаще множественных эпителиальных разрастаний в виде нитей,
фиксированных одним концом к эпителию роговицы. Свободный конец такой нити смещается по роговице при
мигании и раздражает глаз, что сопровождается роговичным синдромом, как правило, без выраженных воспалительных
изменений. На месте оторвавшихся нитей образуются эрозивные участки роговицы, самостоятельно
эпителизирующиеся в течение 2—3 суток. - «Сухой» кератоконъюнктивит — проявляет себя выраженными воспалительно-дегенеративными изменениями роговицы
и конъюнктивы. На поверхности роговицы наблюдаются блюдцеобразные эпителизированные или неэпителизированные
углубления, субэпителиальные помутнения различной выраженности, эпителиальные «нити».
В ряде случаев роговица теряет блеск, становится тусклой и шероховатой. Иногда наблюдается рост
сосудов в прозрачную роговицу. Бульбарная конъюнктива тускнеет, можно отметить «вялую» гиперемию и отек у краев век. - Рецидивирующая эрозия роговицы. Проявляет себя периодическим возникновением поверхностных микродефектов
эпителия роговицы. Несмотря на небольшую площадь, такие эрозии сохраняются достаточно долго
(до 5 сут и более) и медленно эпителизируются. «Роговичный» синдром сменяется длительным дискомфортом
по завершении эпителизации эрозии. Зачастую уже через 2—3 мес, а иногда и раньше заболевание вновь рецидивирует. - Ксеротическая язва роговицы — образование дефекта роговицы с захватом ее стромы и тенденцией к дальнейшему углублению (чаще без расширения по площади) вплоть до перфорации. Язва почти всегда локализуется в пределах открытой глазной щели. Течение заболевания затяжное, с медленным прогрессированием, несмотря на активную терапию. Часто приходится прибегать к оперативному лечению – покрытию изъязвленного участка роговицы конъюнктивой или амниотической оболочкой.
- Роговично-конъюнктивальный ксероз на почве недостаточности витамина А. Проявляется отсутствием
нормального глянцевого блеска бульварной конъюнктивы, которая внешне напоминает воск или сухую краску.
По мере прогрессирования ксероза конъюнктива приобретает молочный цвет с тусклым сосудистым рисунком,
утолщается и теряет эластичность. Поверхность роговицы становится шершавой, теряет блеск и тактильную
чувствительность. Развивающаяся инфильтрация клеток стромы роговицы приводит к ее помутнению.
Последующая кератомаляция представляет собой скоротечный разжижающий некроз отдельных слоев или даже
всей толщи роговицы, которая «тает», превращаясь в мутную студенистую массу.
Роговица, в конечном итоге, перфорирует, внутренние оболочки глазного яблока выпадают, их инфицирование
приводит к эндофтальмиту.
Рассмотренные макропризнаки высыхания, специфичные для синдрома «сухого глаза», встречаются они относительно редко.
Гораздо чаще при этом заболевании можно обнаружить так называемые микропризнаки ксеротического процесса.
Специфические признаки синдрома «сухого глаза» :
- Субъективные признаки:
- плохая переносимость ветра, кондиционированного воздуха, дыма и т. п.;
- ощущение сухости в глазу.
- Объективные признаки:
- уменьшение или отсутствие слезных менисков у краев век (свойственно ксерозу средней тяжести);
- появление конъюнктивального отделяемого в виде слизистых «нитей».
Любой из перечисленных признаков свидетельствует о ксеротической природе патологического процесса.
Неспецифические признаки синдрома «сухого глаза»:
- Субъективные признаки:
- ощущение инородного тела в конъюнктивальной полости;
- ощущение жжения и рези в глазу;
- ухудшение зрительной работоспособности к вечеру;
- светобоязнь;
- слезотечение (свойственно легкой форме ксероза).
- Объективные признаки:
- медленное «разлипание» конъюнктивы век и глазного яблока (при оттягивании нижнего века);
- «вялая» гиперемия конъюнктивы.
Неспецифические признаки синдрома «сухого глаза» бывают при ряде других заболеваний глаз,
но их все же необходимо принимать во внимание при обследовании пациентов с подозрением на этот синдром. Следует отметить, что даже микропризнаки синдрома «сухого глаза» становятся причиной стойких
зрительных расстройств и даже смены пациентом профессии.
Симптомы сухости глаз
Симптомы сухости глаз включают:
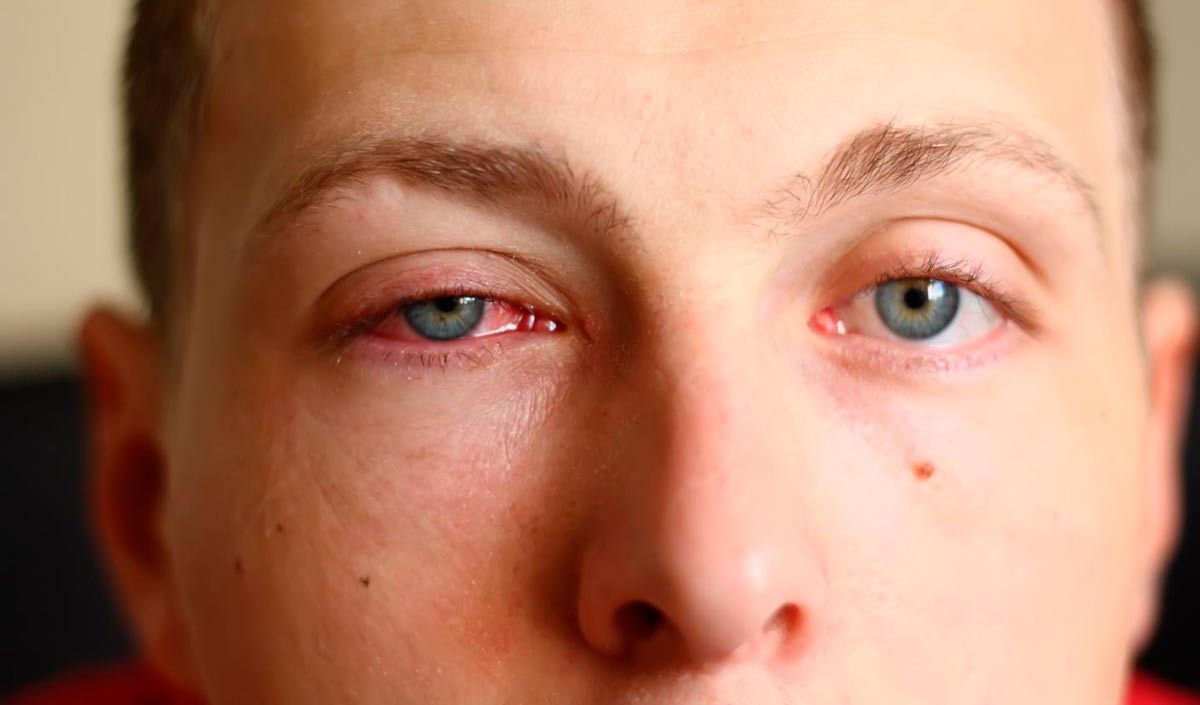
— Ощущение инородного тела («песок в глазах»), раздражение глаз, «резь», «жжение». Красные глаза могут свидетельствовать о других более серьезных проблемах с глазами.
— Небольшое временами появляющееся размытие изображения (сухость глаз обычно не приводит к постоянному ухудшению зрения). Ухудшение зрительной работоспособности к концу дня.
— Светобоязнь (яркий свет вызывает неприятные ощущения).
— Плохая переносимость ветра, дыма, кондиционированного воздуха и т.п.
— У тех, кто пользуется контактными линзами, их ношение становится некомфортным (ощущение «песка в глазах», раздражение глаз, резь, жжение, покраснение глаз).
Сухость глаза может ощущаться вовсе не как «настоящая сухость». Как видно из приведенного выше списка, симптомы могут быть совсем другими.
Причины синдрома сухого глаза
Синдром сухого глаза может проявиться при любом искажении выработки или оттока слезной жидкости. Истонченный липидный слой, нарушение равномерности распределения защитной пленки роговицы могут вызвать сбои в слезообразовании. Эндокринные заболевания, обусловленные нарушением деятельности желез внутренней секреции, порою так же могут стать причиной синдрома сухого глаза.
Некоторые лекарственные препараты, особенно понижающие артериальное давление иногда провоцируют сокращение слезоточивости. Такие же последствия могут вызвать пероральные контрацептивы, особенно при длительном применении.
Синдром сухого глаза может возникнуть по причине гормонального сбоя, часто это происходит у женщин в период менопаузы. Вследствие нестабильности гормональных свойств, женщины больше подвержены развитию синдрома сухого глаза, чем мужчины.
Помимо этого ухудшающаяся экологическая обстановка, возрастные склеротические изменения в структуре глаз также оказывают негативное влияние на секрецию слезной жидкости. Иногда этот синдром развивается как одно из осложнений операции по лазерной рефракционной корректировки роговицы.
Причины возникновения
Основная причина — уменьшение выработки слезной жидкости, ухудшение ее качественных характеристик. Из-за этого она слишком быстро испаряется с поверхности слизистой оболочки глаза, а оставшегося объема недостаточно для хорошего увлажнения.
Есть ряд факторов, провоцирующих это явление:
- Общие болезни и синдромы. Это проблемы с эндокринной или мочеполовой системой, заболевания кожи или инфекции, которые нарушают процесс выработки слез.
- Глазные болезни. К развитию ССГ приводят операции на органах зрения, рубцы на роговице или конъюнктиве, нейропаралитический кератит и подобные патологии.
- Возраст. Выработка слез может ухудшиться после 40 лет.
- Пребывание в месте со слишком сухим воздухом. Слизистая быстрее пересыхает при нахождении человека в комнате с кондиционером.
- Длительная работа за экраном монитора, просмотр телевизора.
- Генетическая предрасположенность.
- Период беременности и лактации.
Если синдром появляется из-за сухости воздуха вокруг, достаточно сделать влажный компресс или перейти в другое помещение.
Наиболее распространенные причины можно поделить на несколько направлений.
Особые состояния
В эту группу входят состояния организма, которые повышают испарение слез и снижают их выработку:
- Неправильный подбор компенсирующих препаратов при лечении хронических заболеваний.
- Длительный прием антибиотиков.
- Продолжительный воспалительный процесс.
- Аутоиммунные состояния, которые вызывают разрастание соединительных тканей. Они приводят к закупорке каналов слезных желез, из-за чего появляются проблемы с распределением жидкости по слизистой оболочке.
При эффекте сухого глаза наблюдается самопроизвольное слезотечение. Оно частично компенсирует уменьшение увлажнения слизистой.
Экраны гаджетов
При длительном пребывании перед экраном телевизора, телефона, планшета или монитора роговица постепенно пересыхает. Экран излучает яркий свет, который заставляет человека прищуриваться и более пристально смотреть в одну точку. Из-за этого замедляется рефлекс моргания, который помогает увлажнять слизистую оболочку.
Сухой воздух
Недостаточное количество влаги в воздухе приводит к быстрому высыханию слизистой оболочки глаз. С этой проблемой осенью и зимой сталкиваются жители квартир с центральным отоплением. Батареи не только согревают, но и сушат воздух. В летний период подобный эффект вызывает кондиционер.
Гормоны
Синдром, вызванный изменением гормонального фона, чаще всего встречается у женщин. С приходом климакса в организме уменьшается объем эстрогенов, которые регулируют жировой обмен. Из-за этого состав слез меняется, они становятся более жидкими, хуже удерживаются на поверхности слизистой оболочки, меньше ее увлажняют.
Контактные линзы
При постоянном ношении линз ухудшается состав слез, поверхность глаз пересыхает быстрее. В идеале линзы нужно носить только при необходимости, чередуя с очками.
Лазерная коррекция зрения
Обострение ССГ может развиваться после лазерной коррекции зрения. Причина — неправильная подготовка, при которой пациенту не сделали тест на сухость глаз, пробу Ширмера. При наличии показаний врач должен провести лазерстимуляцию.
Лекарства
Некоторые препараты содержат β-адреноблокаторы, холинолитики и анестетики, которые способствуют пересыханию глаз. К развитию синдрома может привести прием оральных контрацептивов, антидепрессантов. Они воздействуют на гормональный фон, снижая количество жира в слезе. Из-за этого слезная пленка становится менее стабильной.
Чтобы уменьшить негативное воздействие лекарственных препаратов, лучше во время приема препаратов пользоваться увлажняющими глазными каплями.
Хронические заболевания
Некоторые хронические болезни, такие как сахарный диабет или конъюнктивит, вызывают сухость в глазах. При их лечении используются препараты, нарушающие качество слез. Блефарит тоже негативно сказывается на их составе.
Зачем нужны слезы?
Есть такая поговорка: «малая слеза большое горе лечит». Это не совсем так: сам по себе плач – вовсе не лекарство, а побочное действие гормонов, выделяемых организмом для борьбы со стрессом. Ну и, разумеется, – один из мощнейших эмоциональных сигналов окружающим. Вот только изначально природа создавала слезы отнюдь не для демонстрации глубокого горя или бурной радости.
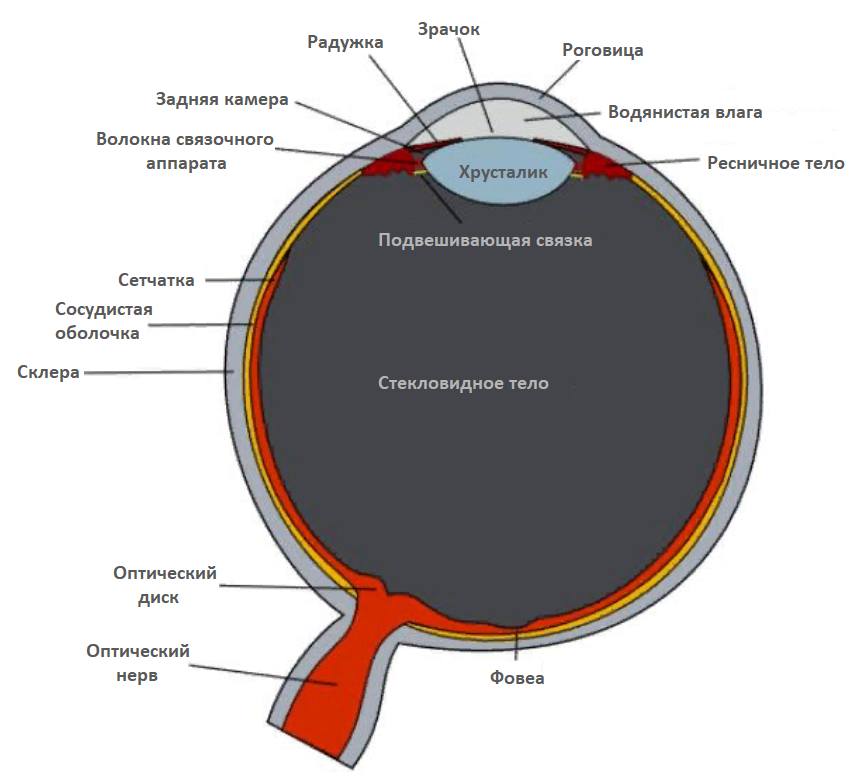
Слезные железы у нас работают постоянно, а не только в моменты всплеска эмоций. Когда человек моргает, веко распределяет слезу по поверхности глаза тонким – в сотую долю миллиметра – слоем. Эта прероговичная слезная пленка просто необходима для нормальной работы наших органов зрения:
- в роговице глаза нет кровеносных сосудов, и поступление в нее кислорода и питательных веществ, а также удаление продуктов обмена происходит именно благодаря слезе;
- слезная пленка защищает роговицу глаза от частиц пыли и болезнетворных микроорганизмов;
- слеза скрадывает неровности роговицы, тем самым помогая глазу четче видеть.
Помимо воды в состав слезы входят муцины (белки, которые участвуют в обменных процессах) и липиды (жиры). Стоит нарушиться соотношению между ними или снизиться выработке слезы в целом – и прероговичная пленка перестает выполнять свои функции.
Факторы, вызывающие сухость глаз
Сухость глаза может возникнуть у любого, но чаще она возникает в пожилом возрасте. Считается, что сухость глаза появляется примерно у 7% людей в возрасте около 50-60 лет и у 15% в возрасте 70 лет и старше. Причем женщины испытывают сухость глаз чаще мужчин.
— Возраст. С возрастом наши глаза меньше выделяют слезной жидкости, и ее не хватает для нормального смачивания глаза. Ухудшается и состав слезной пленки. Нехватка слезной жидкости и нарушение ее состава проявляются в неблагоприятных внешних условиях (сухость воздуха, дым и др.).
— Лекарства. Некоторые лекарства при длительном применении имеют в качестве побочного эффекта сухость глаз или усугубляют уже имеющееся состояние сухости. К таким препаратам относятся: диуретики (мочегонные препараты), некоторые антидепрессанты, антигистамины, оральные контрацептивные средства, бета-блокаторы (пропранолол, атенолол и др.), глазные капли, применяемые для лечения других глазных болезней, препараты для лечения язвенной болезни и некоторые другие препараты.
— Болезни. У некоторых людей сухость глаза появляется как симптом общего заболевания организма. Например, сухость глаза может развиться при ревматоидном артрите, синдроме Съегрена, системной красной волчанке (СКВ) и др.
— Неблагоприятные внешние условия, вызывающие повышенное испарение слезы
Например:
— низкая влажность воздуха (из-за центрального отопления или кондиционирования воздуха)
— длительное пребывание за монитором (телевизором, микроскопом и др.) приводит к уменьшению частоты моргания, часто при более широком, чем в норме, открытии глаз. Это вызывает повышенное испарение слезы, снижение объема выделяемой железами слезы, уменьшению скорости обмена слезной жидкости.
— ветреная погода
— неполное прикрытие глаза веками (например, в случае тиреоидной болезни глаз); сон с неполностью закрытыми глазами.
— Повреждения наружной поверхности глаза, век и др. в результате болезни, повреждения глаза или хирургического вмешательства.
— Блефариты (воспаление век)
— Неизвестная причина. У некоторых молодых людей слезной жидкости продуцируется меньше нормы по неизвестной причине