Травмы (переломы) лучевой кости
Содержание:
- Лучевая кость —
- Общие сведения
- Симптомы теносиновита де Кервена
- Последствия перелома и возможные осложнения
- Сроки восстановления
- Какие физиопроцедуры показаны после перелома?
- Классификация переломов головки лучевой кости
- Виды переломов луча (краткая классификация)
- Этиология
- Открытая репозиция перелома лучевой кости
- Патогенез (что происходит?) во время Переломов проксимального конца плечевой кости:
- Первая помощь при переломе лучевой кости руки
Лучевая кость —
Лучевая кость в противоположность локтевой имеет более утолщенный дистальныи конец, чем проксимальный. Проксимальный конец образует округлую головку, caput radii (эпифиз), с плоским углублением для сочленения с capitulum humeri. Треть или половина окружности головки также занята суставной поверхностью, circumferentia articularis, причленяющейся к incisura radialis локтевой кости. Головка луча отделяется от остальной кости шейкой, collum radii, тотчас ниже которой с переднелоктевой стороны выделяется бугристость, tuberositas radii (апофиз), место прикрепления двуглавой мышцы плеча.
Латеральный край дистального конца (эпифиза) продолжается в шиловидный отросток, processus styloideus (апофиз). Находящаяся на дистальном эпифизе суставная поверхность, facies articularis carpea, вогнута для сочленения с ладьевидной и полулунной костями запястья. На медиальном крае дистального конца луча имеется небольшая вырезка, incisura ulnaris, место сочленения с circumferentia articularis головки локтевой кости. Окостенение.
Дистальныи отдел плечевой кости и проксимальные отделы костей предплечья развиваются за счет отдельных точек окостенения, возникающих в шести пунктах: в эпифизах (capftulum humeri — на 2-м году, caput radii — на 5-6-м году, olecranon — на 8-11-м году, trochlea — на 9-10-м году) и апофизах (epicondylus medialis — на 6-8-м году и lateralis — на 12-13-м году). В trochlea и olecranon точки окостенения бывают множественными. Поэтому на рентгенограмме области локтевого сустава в детском и юношеском возрасте наблюдается большое число костных фрагментов, наличие которых усложняет дифференциальную диагностику между нормой и патологией. В силу этого знание особенностей окостенения области локтевого сустава является обязательным. К 20 годам наступают синостозы. В случае неслияния костного ядра olecrani с локтевой костью может остаться у взрослого непостоянная кость, os sesamoideum cubiti, или patella cubiti.
Какие анализы и диагностики нужно проходить для Лучевой кости:
Рентген предплечья
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Лучевой кости или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, проконсультируют, окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
| (+38 044) 206-20-00 |
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию на форуме. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации о Лучевой кости на сайте, которые будут автоматически высылаться Вам на почту.
Другие анатомические термины на букву «Л»:
| Лоб |
| Лицо |
| Локоть |
| Легкие |
| Лимфа |
| Лимфатические узлы |
| Лейкоциты |
| Локтевой сустав |
| Лучезапястный сустав |
| Лопатка |
| Локтевая кость |
| Лобковая кость |
| Лодыжка |
| Лимфоциты |
| Луковица преддверия влагалища |
| Левое предсердие |
| Левый желудочек |
| Легочный ствол |
| Легочные вены |
| Лучевая артерия |
| Локтевая артерия |
| Лимфатические сосуды |
| Лимфатические сосуды нижних конечностей |
| Лимфатические сосуды таза |
| Лимфатические сосуды живота |
| Лимфатические сосуды грудной клетки |
| Лимфатические сосуды верхних конечностей |
| Лимфатические сосуды головы и шеи |
| Лобная доля мозга |
| Лимбическая область мозга |
| Локтевой нерв |
| Лучевой нерв |
| Лицевой нерв (VII) |
| Лобная кость |
| Локтевая мышца |
Общие сведения
Перелом лучевой кости представляет собой нарушение целостности лучевой кости, обусловленное различного рода травматическим воздействием. Код перелома лучевой кости по МКБ-10: S52.1; S52.3; S52.5. Перелом может возникать на различном уровне лучевой кости: в области головки/шейки, в нижней/средней трети, перелом шиловидного отростка. Перелом луча встречается у лиц обоего пола и любого возраста, однако, переломы диафиза/повреждения верхней части лучевой кости обнаруживаются чаще у детей, лиц молодого/среднего, а переломы в типичном месте (перелом дистального метаэпифиза) — у лиц пожилого возраста. В 75% случаев встречается закрытый перелом луча.
В практике наиболее часто встречается так называемый перелом лучевой кости в типичном месте. Под «типичным местом» подразумевается переломы лучевой кости в области несколько выше запястья (дистальная часть лучевой кости, с локализацией повреждения ближе к кисти руки). На его долю приходится около 72% всех переломов луча. Перелом в типичном месте является наиболее распространенным у женщин в возрасте 70-75 лет, что во многом обусловлено явлением остеопороза (снижением массы кости, структурных нарушений — нарушение микроархитектоники трабекул/появление микропереломов, увеличение порозности кортикальной кости), способствующего снижению прочности кости, нарушению структуры/качества костной ткани.
Лучевая кость руки представляет длинную неподвижную парную трубчатую кость в составе костей предплечья, имеющую трехгранную форму с передней/задней и боковой поверхностями и передним/задним/межкостным краями. Располагается со стороны I пальца, рядом с локтевой костью с которой они взаимосвязаны и зависимы друг от друга. Эти кости соединяются внизу с костями запястья, формируя лучезапястный сустав, а вверху эти кости участвуют в образовании локтевого сустава. Лучевая кость ответственна за функциональную подвижность предплечья в локтевом суставе. Однако, при этом, переломы лучевой кости встречаются намного чаще, чем локтевой. Ниже на рисунке представлена лучевая и локтевая кости и их дислокация относительно друг друга.
Переломы луча могут быть как изолированными, так и сочетаться с другими повреждениями. В практике чаще встречаются сочетанные переломы плеча (лучевой/локтевой кости). При этом, полные переломы лучевой/локтевой кости, как правило, сопровождаются смещением фрагментов костей по длине, ширине, под углом или вокруг продольной оси. При нетипичном механизме травмы (падение с большой высоты, автодорожные/производственные травмы) возможны сочетанные травмы других костей конечностей (переломы позвоночника, ребер, костей таза, повреждения внутренних органов, повреждение почки, повреждение грудной клетки, повреждение мочевого пузыря и тупая травма живота).
Симптомы теносиновита де Кервена
Обычно теносиновит де Кервена начинается постепенно и развивается медленно. Поэтому нередко проходит много дней, а иногда и недель, прежде чем больной обратится к врачу.
Но примерно в 10% случаев заболевание развивается быстро. Обычно так происходит в том случае, если болезнь де Кервена была спровоцирована травмой, ударом по руке или падением на руку. В таких ситуациях больные часто обращаются к врачу сразу же после травмы, и обычно их долго лечат от ушиба, не замечая, что ушиб уже давно перешел в другую болезнь (т. е. в теносиновит де Кервена).
Основной симптом теносиновита де Кервена — боли у основания большого пальца и под ним, по краю лучезапястного сустава. Но иногда боли отдают в кончик большого пальца или распространяются вверх по руке до локтя или даже до плеча (но так бывает крайне редко).
Иррадиация болей в локоть или плечо может приводить к диагностическим ошибкам. Бывают ситуации, когда таких больных лечат от «шейного остеохондроза с прострелом в руку», либо от «невралгии плечевого нервного сплетения», либо от еще чего-то подобного. В таких ситуациях нам может помочь подробный опрос пациента. Выяснив, что в начале болезни боль локализовалась в области большого пальца и только потом пошла вверх по руке, внимательный врач без труда установит правильный диагноз.
Интенсивность и характер болевых ощущений у разных заболевших неодинаковы. У одних боли появляются только во время активных, энергичных движений большим пальцем или кистью. У других давящие и ноющие боли носят постоянный характер, а движения большим пальцем и кистью, даже осторожные и медленные, усиливают боль.
В результате многие больные не могут работать, особенно если работа требует нагрузки на большой палец (невыполнима любая работа, требующая движений большим пальцем, даже подсчет денег кассиром, игра на рояле, работа отверткой, молотком и пилой и т. п.).
К сведению
Мало того, многие заболевшие лишены возможности выполнять привычные домашние дела: чистить картофель, стирать и гладить белье, причесываться, писать, завязывать шнурки, расстегивать и застегивать пуговицы и т. д. Поэтому, как вы понимаете, особенно тяжело болезнь де Кервена переносят женщины, ведь мало кто из женщин может сбросить со своих плеч заботы по ведению домашнего хозяйства.
Но если нагрузка на большой палец продолжается, если больной руке не обеспечивается покой, болезнь прогрессирует и боли усиливаются. У многих пациентов боли возникают теперь даже ночью, но не сами по себе, в покое (как это бывает при артритах), а из-за какого-то неловкого движения во сне. От неловкого болезненного движения только что уснувший больной просыпается. Само собой разумеется, что неспокойный сон, с частыми пробуждениями, еще больше влияет на самочувствие заболевшего, делает больного уставшим и раздражительным.
Очень часто пациенты, которые заботятся о своем здоровье, стремятся избежать тех движений, что вызывают боль. Они стараются всеми возможными способами обездвижить кисть и пальцы, подвешивают больную руку на косынку, туго забинтовывают запястье, носят так называемые напульсники или лангеты. Это — правильное решение, которое позволяет ускорить заживление больного сухожилия. Без обеспечения покоя больной руке нам вряд ли удастся добиться выздоровления, как бы хорошо мы ни лечили пациента.
Помимо боли в пострадавшем сухожилии, при теносиновите де Кервена часто появляется крепитация (хруст) во время движения большим пальцем. Кроме того, заметно, что больной палец со временем становится слабее.
Последствия перелома и возможные осложнения
Осложнения подобной травмы делятся на непосредственные (полученные в момент травмирования или немного позже) и отдаленные.
Первый вид осложнений:
- повреждение нервов конечности, опасное дальнейшим нарушением чувствительности тканей или более серьезным расстройством иннервации;
- травма ближайших кровеносных сосудов, формирование гематомы;
- разрыв мышц (частичный или полный);
- разрыв сухожилий пальцев, они могут перестать сгибаться или, наоборот, разгибаться;
- инфекционно-воспалительные осложнения (при открытом типе).
Отдаленные последствия такой травмы наблюдаются намного реже. Это изменение формы руки из-за того, что кость неправильно срасталась, тугоподвижная кисть (контрактура), остеомиелит (гнойный процесс в костной ткани).
Инвалидность в результате перелома руки
Инвалидизация (ограничение трудоспособности и самообслуживания) у сломавших лучевую кость пациентов наступает редко. Это может произойти при неверном или неудачном оперативном лечении травмы. Неблагоприятное течение патологии при ношении гипса также способно окончиться серьезным осложнением и инвалидностью.
Группа инвалидности (ее определяет комиссия) дается при следующих посттравматических состояниях кисти:
- нестабильность запястья;
- невозможность сжать пальцы в кулак;
- малоподвижность кисти;
- артроз;
- у детей — преждевременное закрытие зоны роста.
Пациенты, проходящие лечение по поводу перелома лучевой кости, должны серьезно относиться к своей травме, тщательно выполнять рекомендации врача и знать, к каким последствиям может привести это, кажущееся легким повреждение.
Сроки восстановления
Под восстановлением понимают не только сращение луча, но и возвращение полной работоспособности кисти и руки в целом.
Восстановление займет примерно 6-8 недель. На это влияет состояние здоровья пациента, характер перелома, вид операции.
Сколько времени предстоит носить гипс
Примерно 1-1,5 месяца — вот сколько придется носить гипс, если человек получил травму лучевой кости. Получается, что пациенты довольно долго вынуждены ограничивать себя в мытье, в спортивной и других видах привычной активности.
Гипс носят до появления крепкой костной мозоли — она свидетельствует об успешном сращении отломков. Перед снятием повязки требуется пройти контрольный рентген, чтобы убедиться в образовании мозоли.
Какие физиопроцедуры показаны после перелома?
Физиопроцедуры, назначаемые при переломе лучевой кости
| Вид процедуры | Механизм лечебного действия | Длительность лечения |
| Воздействие электромагнитного поля ультравысокой частоты. | Под действием электромагнитного поля ультравысокой частоты заряженные частицы клеток и межклеточного пространства организма начинают продуцировать тепло малой интенсивности, которое оказывает выраженное согревающее воздействие на глубокие ткани. В результате наблюдается обезболивающий и противовоспалительный эффект, а также ускоряется процесс регенерации тканей. | Длительность лечения составляет 8 – 10 дней. Назначают лечение, начиная со 2 – 3 дня после перелома. |
| Низкочастотная импульсная магнитная терапия. | Под действием низкочастотных магнитных импульсов в тканях формируются электрические токи, которые действуют на уровне молекул и ионов. В результате развивается противовоспалительный, обезболивающий и заживляющий эффект. | Лечение предполагает курс, состоящий из 10 сеансов, каждый из которых длиться 30 минут. |
| Ультрафиолетовое облучение места перелома. | Под действием ультрафиолета в кожных покровах происходит синтез витамина D, который необходим для всасывания кальция из кишечника. Кальций является основным минералом, входящим в состав костной ткани и необходим для нормального заживления переломов. | Облучение осуществляется один раз в 2 – 4 дня в течение 3 – 4 сеансов. |
| Электрофорез кальция в месте перелома. | Электрофорез основывается на явлении медленного направленного движения заряженных частиц лекарственных препаратов в постоянном электрическом поле. В результате лекарственный препарат через кожу может быть доставлен вглубь мягких тканей, а также к костям и внутренним органам. Препараты кальция способствуют укреплению костей, тем самым ускоряют заживление и сращение костных отломков. | Назначается, начиная со второй недели после перелома. Длиться 10 – 15 дней, каждый сеанс составляет не менее 20 минут. |
Классификация переломов головки лучевой кости
Исторически сложилось так, что переломы головки лучевой кости были разграничены в соответствии с классификацией Mason, в которой выделяют три типа повреждения:
1. Краевой перелом(без смещения и движения отломков).
2. Краевой перелом(со смещением и движением отломков).
3. Многооскольчатый (при котором в процессе участвует вся головка лучевых костей).
(Четвертый тип был добавлен, чтобы обозначить перелом головки с вывихом.) 4. Перелом, сопровождающийся вывихом костей предплечья.
Так же выделяют перелом Эссекс-Лопрести (Essex-Lopresti),описанный в 1951 г. Он характеризуется многооскольчатым переломом головки лучевой кости, разрывом дистального лучелоктевого сочленения и вывихом головки локтевой кости в направлении запястья.
И так называемую страшную триаду локтя (вывих костей предплечья, перелом венечного отростка и перелом головки лучевой кости).
Как правило только перый тип переломов не требует хирургического вмешательства.
Виды переломов луча (краткая классификация)
Перелом дистального отдела лучевой кости почти всегда происходит около 2-3 см от лучезапястного сустава.
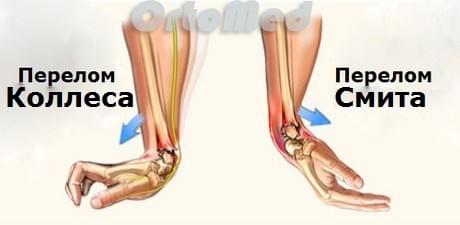
Перелом Коллеса
Один из наиболее распространенных переломов дистального отдела лучевой кости – «перелом Коллеса», при котором отломок (сломанный фрагмент) дистального отдела лучевой кости смещен к тыльной поверхности предплечья. Этот перелом был впервые описан в 1814 году ирландским хирургом и анатомом, Авраамом Коллесом.
Перелом Смита
Роберт Смит описал подобный перелом лучевой кости в 1847 году. Воздействие на тыльную поверхность кисти считается причиной такого перелома. Перелом Смита – это противоположность перелома Коллеса, следовательно, дистальный отломок смещается к ладонной поверхности.
Этиология
- В настоящее время причину заболевания связывают
скорее с миксоидной дегенерацией (процессом, при котором соединительная ткань замещается
студенистым веществом), а не с острым воспалением синовиальной оболочки. При миксоидной
дегенерации происходит избыточное отложение фиброзной ткани и усиленная
васкуляризация, из-за которых возникает уплотнение влагалища сухожилий. Из-за этого
защемляются короткий разгибатель большого пальца и длинная мышца, отводящая
большой палец. - Основная причина
болезни – повторяющиеся движения в лучезапястном суставе, особенно те, при
которых происходит радиальная абдукция большого пальца с одновременной
экстензией и радиальной девиацией запястья. - Классический контингент больных – мамы новорожденных,
которые постоянно поднимают малышей с радиально отведенным большим пальцем и запястьем,
переходящим из ульнарной в радиальную девиацию. - Наиболее частая причина – хроническая
накопительная травма. - Накопительные травмы могут возникать при занятиях гольфом, игре на
фортепиано, ловле рыбы нахлыстом, столярных работах, ношении ребенка на руках в
течение продолжительного времени. Также в группе риска – офисные работники и
музыканты. - Повторяющиеся сжимательные,
хватательные, стискивающие, сдавливающие или выжимательные (при стирке,
например) движения могут вызвать воспаление сухожилия или их оболочек. Это
может привести к сужению первого дорсального компартмента, что повлечет за
собой ограничение в объеме движения. Если не лечить данное заболевание, то
воспаление и прогрессирующее сужение (стеноз) может привести к рубцеванию и как
следствие – к последующему ограничению движения большого пальца. - У женщин данное заболевание
встречается примерно в 10 раз чаще, чем у мужчин. Чаще всего оно возникает
после рождения ребенка и в основном встречается у женщин 30-50 лет. С
появлением новых технологий и распространением гаджетов оно получило название
«синдром Блэкберри» (Blackberry Thumb).
Открытая репозиция перелома лучевой кости
Открытая репозиция накостный остеосинтез пластиной и винтами. Операция включает в себя хирургический разрез, доступ к сломанной кости аккуратно отводя сухожилия, сосуды и нервы, мобилизацию костных отломков, устранение смещения и фиксация в правильном положении. Ход операции продемонстрирован на видео:
Сломанные кости фиксируются титановыми пластинами, ввиду этого пациенту разрешается ранняя разработка движений в лучезапястном суставе. К тому же не обязательно нашение гипсовой лонгеты, т.к. металлоконструкция удерживает отломки в парвильном положении достаточно жестко, что исключает смещение при движениях.
Патогенез (что происходит?) во время Переломов проксимального конца плечевой кости:
Различают виды переломов проксимального конца плечевой кости — надбугорковые, или внутрисуставные:
Надбугорковые переломы
Внутрисуставные переломы проксимального конца плечевой кости встречаются редко. Механизм травмы прямой — удар по наружной поверхности плечевого сустава, но может быть и косвенным — при падении на локтевой сустав отведенной руки. Головка плечевой кости сминается, а чаще раскалывается на несколько фрагментов. Иногда разрушению подвергается весь проксимальный эпиметафиз.
Переломы хирургической шейкиТакие переломы встречаются очень часто, особенно у лиц пожилого возраста, и составляют половину всех переломов плечевой кости. Возникают преимущественно от непрямого воздействия, но возможны и при прямом механизме травмы.
В зависимости от механизма травмы и смещения отломков различают аддукционные и абдукционные переломы.
Аддукционный перелом является результатом падения на согнутую и приведенную в локтевом суставе руку. На локтевой сустав приходится основное действие силы. За счет подвижности нижних ребер дистальный конец плеча совершает максимальное приведение. Истинные ребра (особенно выстоящие V-VII) соединены с грудиной, что создает точку опоры на границе верхней и средней третей плеча. Возникает рычаг, продолжение нагрузки на длинное плечо которого должно вывихнуть головку плеча кнаружи. Мощный капсулярный аппарат препятствует этому, и в результате возникает перелом в слабом месте кости — на уровне хирургической шейки. Центральный отломок смещается кпереди и кнаружи, ротируется кнаружи за счет механизма травмы и тяги надостной, подостной и малой круглой мышц. Периферический отломок в силу механизма повреждения отклоняется кнаружи и смещается кверху под действием дельтовидной, двуглавой и других мышц, перебрасывающихся через сустав. Между отломками образуется угол, открытый кнаружи.
Абдукционный перелом возникает при падении на отведенную руку. Казалось бы, при одном уровне перелома и действии одних и тех же мышц смещение отломков при аддукционном и абдукционном переломах должно быть одинаковым, но механизм травмы вносит свои коррективы. Одновременное действие сил в двух направлениях приводит к тому, что периферический отломок смещается кнутри и своим наружным краем разворачивает центральный в сторону приведения. В результате центральный отломок несколько отклоняется кпереди и книзу. Периферический отломок, располагаясь кнутри от центрального, образует угол, открытый кнаружи.
Для абдукционного перелома характерны травма в анамнезе, жалобы на боль и нарушение функции в плечевом суставе. Пострадавший поддерживает сломанную руку под локоть. Внешне плечевой сустав не изменен. При абдукционных переломах со смещением отломков образуется западение на месте углообразной деформации, симулирующее вывих плеча. Пальпаторно определяется боль в месте перелома, иногда у худых субъектов можно прощупать костные отломки. Активные движения в плечевом суставе крайне ограничены, пассивные возможны, но резко болезненны. Положительный симптом осевой нагрузки. Ротационные движения плечевой кости совершаются изолированно от ее головки.
Первая помощь при переломе лучевой кости руки
На месте получения травмы пострадавшему как можно скорее оказывают первую помощь . Важны 3 слагаемых первой помощи: покой, обезболивание, холод.
Покой, то есть ограничение движений в месте травмы (по-научному — иммобилизация) — самое первое, что нужно обеспечить пациенту. Если перелом закрытого типа, то накладывают шину. Вместо шины можно взять доску и любой другой твердый и желательно плоский предмет. Шину прибинтовывают к руке (приматывают подручными средствами — галстуком, шарфом) от середины плеча и до верхней трети ладони.
Если случился открытый перелом, из раны идет кровотечение, то сначала занимают им. Накладывают жгут (подойдет ремень, свернутая ткань). И только после этого обездвиживают руку шиной.
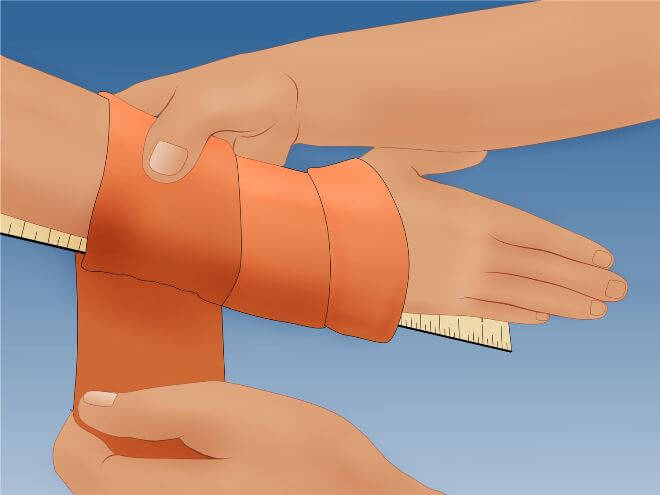
Фиксация руки снижает боль, предотвращает дополнительное перемещение отломков, тем самым снижая травмирование мягких тканей.
Для уменьшения боли и недопущения болевого шока (редко развивается при таких переломах) пациенту дает таблетку типа дексалгина, ибупрофена, кетонала. Если есть возможность, лучше ввести их в инъекциях.
Холод (лед, замороженное мясо, грелка со льдом) тоже хорошо снимает боль и, главное, отек. Однако нужно обернуть источник холода в ткань, прежде чем прикладывать. Иначе можно устроить пациенту обморожение мягких тканей.
Чем быстрее и лучше пациенту окажут первую доврачебную помощь, тем благоприятнее пойдет сращение луча.