Лютеинизирующий гормон: его нормы и значение
Содержание:
- Описание
- «Мужские» половые гормоны
- Гонадотропины, то есть гормоны, необходимые для правильного деторождения
- Эстрогены, или гормоны женственности, не только с точки зрения красоты и фигуры
- Норма лютеинизирующего гормона
- Прогестерон – гормон, необходимый для выполнения основных задач, овуляции и беременности
- Заболевания, связанные с ЛГ
- ЛГ: возможные отклонения
- Прогестерон норма: у женщин, мужчин и детей
- Состояния болезни
Описание
ФСГ (фолликулостимулирующий гормон) — это гликопротеиновый гормон, который вырабатывается и накапливается в передней доле гипофиза и влияет на функционирование половых желез.
Синтезируется базофильными клетками передней доли гипофиза под контролем гонадолиберина, половых гормонов и ингибина. ФСГ выбрасывается в кровь импульсами с интервалом в 1–4 часа. Концентрация гормона во время выброса в 1,5–2,5 раза превышает средний уровень; выброс длится около 15 минут. Наблюдаются сезонные колебания концентрации гормона в крови: летом уровень ФСГ у мужчин выше, чем в другие времена года.Функции ФСГ у мужчин и женщин
У женщин ФСГ контролирует рост и созревание фолликулов в яичниках, вместе с лютеинизирующим гормоном стимулирует синтез эстрадиола.
Концентрация ФСГ у женщин значительно изменяется в зависимости от фазы менструального цикла, пик концентрации отмечается перед овуляцией. Наиболее информативным и правильным является определение уровня данного гормона на 3–5 день цикла.
У мужчин ФСГ контролирует рост и функцию семенных канальцев. Гормон увеличивает концентрацию тестостерона, таким образом влияет на сперматогенез, стимулируя образование и созревание сперматозоидов.
Анализ на гонадотропные гормоны позволяет определить уровень нарушений гормональной регуляции — первичный, который локализован в самих половых железах или вторичный, связанный с гипоталамо-гипофизарной осью. У пациентов с расстройством функции яичек или яичников низкие показатели ФСГ свидетельствуют о дисфункции гипоталамуса или гипофиза. Повышение ФСГ указывает на первичную патологию половых желез.
Одновременное проведение тестов на фолликулостимулирующий и лютеинизирующий гормоны используется для диагностики мужского и женского бесплодия и определения тактики лечения.Показания:
- снижение либидо и потенции;
- бесплодие;
- невынашивание беременности;
- ановуляция, олигоменорея и аменорея;
- дисфункциональные маточные кровотечения;
- преждевременное половое развитие и задержка полового развития;
- задержка роста;
- синдром поликистозных яичников;
- эндометриоз;
- синдром хронического воспаления внутренних половых органов;
- контроль эффективности гормонотерапии.
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 11 часов. Взятие крови производится натощак, спустя 6–8 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.
Если другие сроки не указаны лечащим врачом, взятие пробы проводят в фолликулярную фазу цикла. С учетом валидированных для этой фазы референсных значений, взятие пробы допустимо проводить на 2–7 днях цикла, предпочтительно на 2–4 день менструального цикла.Интерпретация результатов
Единицы измерения: мМЕд/мл = МЕд/л.Повышение уровня ФСГ:
- первичный гипогонадизм (мужчины);
- гипергонадотропный гипогонадизм (женщины): синдром истощения яичников;
- базофильная аденома гипофиза;
- эндометриоидные кисты яичников;
- синдром Сваера (46, XY);
- синдром Шершевского-Тернера (46, X0);
- тестикулярная феминизация;
- дисфункциональные маточные кровотечения при персистенции фолликула; курение;
- воздействие рентгеновских лучей;
- почечная недостаточность;
- семинома;
- эктопическое выделение агентов, действующих аналогично гонадотропину (особенно при новообразованиях легких);
- приём таких препаратов, как: рилизинг-гормон, кетоконазол, леводопа, нафарелин, налоксон, нилутамид, окскарбазепин, фенитоин, правастатин (через 6 месяцев после лечения), тамоксифен (у мужчин с олигозооспермией и у женщин в пременопаузе).
Снижение уровня ФСГ:
- вторичная (гипоталамическая) аменорея;
- гипогонадотропный гипогонадизм (центральная форма);
- гипофизарный нанизм;
- синдром Шихана;
- болезнь Симмондса;
- синдром Денни-Морфана;
- гиперпролактинемия;
- синдром поликистозных яичников (атипичная форма);
- голодание;
- ожирение;
- хирургические вмешательства;
- контакт со свинцом;
- приём следующих препаратов: анаболические стероиды, бузерелин, карбамазепин, даназол, диэтилстильбестрол, гозерелин, мегестрол, пероральные контрацептивы, фенитоин, пимозид, правастатин (при лечении в течение 2 лет), станозолол, аналоги кортикотропин-рилизинг-гормона в середину лютеиновой фазы (но не в другие фазы) менструального цикла, тамоксифен (у женщин в менопаузе), торемифен, вальпроевая кислота, бомбезин, бромокриптин, циметидин, кломифен, гонадотропин-рилизинг-гормон, соматотропный гормон.
«Мужские» половые гормоны
Расширенная диагностика гормональных нарушений предполагает оценку все показатели в комплексе, не только тестостерон или 17-ОН-прогестерон.Тестостерон – основной андрогенный гормон. У женщин он образуется в результате периферической трансформации, а также в яичниках и коре надпочечников. Андростендион – гормон-предшественник тестостерона и эстрона со слабой андрогенной активностью. Андростендион продуцируется как в надпочечниках, так и в яичниках. 17-ОН-прогестерон — стероид, синтезирующийся в надпочечниках, яичниках и плаценте.Дегидроэпиандростерон-сульфат вырабатывается в коре надпочечников, поэтому используется для определения источника гиперандрогении. SHBG и альбумин – белки, связывающие половые стероиды. Используются для точного расчета индексов, свободного и биодоступного тестостерона. Кортизол — стероидный гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов.Если есть повышенный рост волос (гирсутизм), причиной может быть также не только повышенный уровень свободного тестостерона, но и высокая активность 5-альфа-редуказы в коже (фермента волосяных фолликулов, превращающего тестостерон в гораздо более активный дигидротестостерон).Активность 5-альфаредуктазы в организме точнее всего определяется анализом на андростандиол-глюкуронид — продукт превращения андрогенов в организме, главным источником которого является дигидротестостерон кожи.
Гонадотропины, то есть гормоны, необходимые для правильного деторождения
Само название гонадотропных гормонов предполагает их ключевую роль в организме человека. Они отвечают за стимуляцию деятельности половых желез человека, то есть женских яичников и мужских семенников. Они секретируются передней долей гипофиза.
К гонадотропинам, прежде всего, относятся:
- фолликулостимулирующий гормон (ФСГ), то есть фолликулостимулирующий гормон,
- лютеинизирующий гормон (ЛГ), называемый лутропином.
Эта группа гормонов также включает хорионический гонадотропин (ХГЧ), выделяемый во время беременности.
Гормон ФСГ у женщин предназначен для стимуляции роста фолликулов яичников, контроля их развития и регулирования функций желтого тела. Стимулирует секрецию эстрогенов зернистыми клетками фолликулов яичников.
Уровни стимуляции фолликулов крови зависят от возраста женщины и фазы менструального цикла. Нормы ФСГ у женщин составляют:
- в фолликулярной фазе – ниже 12 МЕ / л,
- в фазе овуляции – от 20 до 90 МЕ / л,
- в лютеиновой фазе – ниже 10 МЕ / л,
- в период менопаузы – от 40 до 250 МЕ / л (после менопаузы концентрация ФСГ увеличивается),
- при беременности – следовые концентрации.
Недостаточный уровень ФСГ обычно связан с гипофизарной и / или гипоталамической недостаточностью. Избыток, в свою очередь, может указывать на первичную или приобретенную недостаточность яичников или ингибирование стимуляции овуляции.
Гормон ЛГ у женщин в первую очередь отвечает за овуляцию, и его основная задача – регулировать и контролировать секрецию прогестерона. После того как яйцеклетка попадает в маточную трубу, лутропин превращает клетки гранулезы в клетки лютеина (которые производят прогестерон), а клетки внутреннего слоя в оболочку фолликула в клетки паралутеина (которые производят эстрогены).
Роль лютеинизирующего гормона также заключается в поддержке выработки прогестерона и эстрогенов желтым телом.
Как и в случае с ФСГ, концентрация лутропина зависит от времени цикла и возраста женщины. Нормы ЛГ для женщин:
- в фолликулярной фазе – до 5-30 МЕ / л,
- во время овуляции – от 75 до 150 МЕ / л,
- в лютеиновой фазе – от 3 до 40 МЕ / л,
- после менопаузы – 30-300 МЕ / л.
Слишком низкий уровень лутропина может указывать на повреждение гипофиза или гипоталамуса.
С другой стороны, избыток гормона ЛГ может указывать на недостаточную активность яичников или неопластические изменения гипофиза.
Эстрогены, или гормоны женственности, не только с точки зрения красоты и фигуры
Вероятно, никакие половые гормоны, кроме прогестерона, не связаны с женственностью так сильно как эстрогены. Именно эстрогены оказывают огромное влияние не только на развитие женских половых признаков, но и на многие ключевые процессы в женском организме.
Эстрогены на самом деле представляют собой группу гормонов, в которую входят следующие соединения:
- эстрон,
- эстрадиол,
- эстриол,
- эстетрол (производится только при беременности).
У женщин эти гормоны вырабатываются в основном в яичниках, а точнее в фолликулах Граафа, а также в желтом теле или плаценте. В меньших количествах они вырабатываются в других частях тела, таких как надпочечники, печень, грудные железы и клетки жировой ткани.
Наиболее важные функции, выполняемые эстрогенами в женском организме, включают влияние на развитие половых признаков уже на уровне развития плода, сразу после рождения и в подростковом возрасте. Это означает, что эти гормоны отвечают за типично женское строение тела и всю фигуру, развитие половых органов, грудных желез или перераспределение жировой ткани, а также за развитие психики и полового влечения.
Кроме того, эстрогены, в том числе:
- регулируют менструальный цикл и фертильность,
- положительно влияют на липидный обмен, повышая уровень «хорошего» холестерина (ЛПВП) и снижая концентрацию «плохого» (ЛПНП),
- увеличивают отложение кальция в костях, стимулируя их рост; таким образом предотвращая остеопороз,
- ускоряют обменные процессы,
- увеличивают увлажнение влагалища,
- повышают свертываемость крови,
- положительно влияют на усвоение белков,
- влияют на рост жировой ткани и ее метаболизм,
- отвечают за соответствующий уровень либидо,
- влияют на эмоциональное состояние,
- повышают возбудимость гладкой мускулатуры матки и маточных труб,
- отвечают за преобразование углеводов,
- стимулируют работу молочной железы,
- регулируют температуру тела,
- влияют на правильную проницаемость клеточных мембран,
- повышают упругость кожи и уменьшают секрецию кожного сала.
Особенно важна физиологическая роль эстрогенов в определенных фазах менструального цикла. Они отвечают за рост слизистой оболочки матки (эндометрия), ее правильное кровоснабжение и питание, тем самым подготавливая ее к имплантации оплодотворенной яйцеклетки.
Это напрямую связано с колебаниями уровня эстрогена в определенные периоды менструального цикла. Наименьшее значение наблюдается во время менструального кровотечения с последующим постепенным увеличением, пока не достигнет пика во время овуляции. Без этого процесса невозможно было бы забеременеть или сохранить беременность.
Эстрогены также играют важную роль в производстве лютеинизирующего гормона (ЛГ), который участвует в овуляции и отвечает за формирование желтого тела .
Эти гормоны облегчают получение оплодотворенной яйцеклетки, а затем помогают плоду расти и развиваться. Но во время самой беременности эстрогены влияют еще и на:
- развитие молочных протоков в молочных железах,
- увеличение груди и округление фигуры,
- улучшение состояния кожи и волос,
- пробуждение материнского инстинкта.
Увеличение груди
Во время беременности уровень эстрогенов постепенно повышается. После родов он резко падает, что может быть связано со значительным снижением настроения молодой мамы (так называемая хандра, которая может быть связана с послеродовой депрессией).
Снижение эстрогена также напрямую связано с менопаузой. В этот период гормональная активность яичников прекращается, что приводит к значительному снижению выработки эстрогенов. Как следствие, появляются типичные симптомы менопаузы и увеличивается риск остеопороза и сердечных заболеваний.
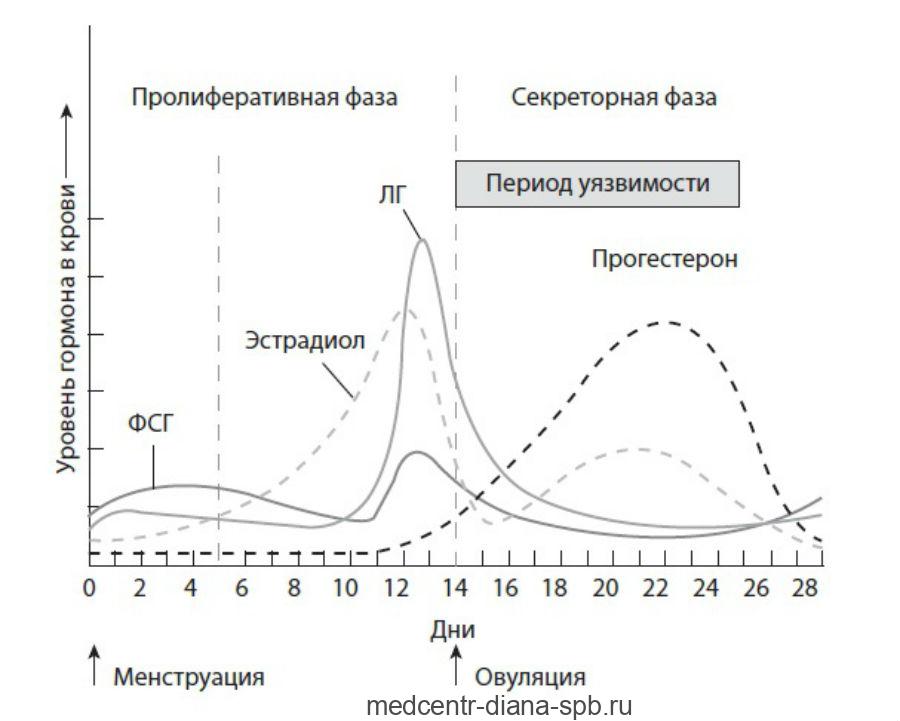
Норма лютеинизирующего гормона
По информации первого раздела понятно, что концентрация ЛГ в крови непостоянна, зависит от фазы цикла. И разумеется, будет различаться норма у женщин по возрасту.
У девочек, не достигших полового созревания, содержание лютропина в сыворотке крови может колебаться от 0,03 до 3,9 мМЕ/мл.
В детородном возрасте, норма у женщин следующая:
- в периоде созревания фолликула (фолликулярная фаза), норма ЛГ в сыворотке составляет 1-8,7 мМЕ/мл;
- фаза овуляции – от 13,2-72 мМЕ/мл;
- лютеиновая фаза (пока работает желтое тело) – 0,9-14,4 мМЕ/мл;
- климакс, постклимактерический период – 18,6-72 мМЕ/мл.
Максимальная концентрация лютеинизирующего гормона у здоровой женщины наблюдается за 12-24 часа перед выходом яйцеклетки. Чем и обусловлены описанные выше эффекты: разрыв фолликула, формирование corpus luteum и синтез прогестерона с эстрогенами.
Как проверяют повышен ли уровень ЛГ?
Как правило, такие анализы назначаются на фоне нестабильного менструального цикла. Поэтому, чтоб уловить момент овуляции (пик уровня ЛГ для конкретной пациентки), пробы крови берут ежедневно, 10 дней подряд, начиная с 8 дня после месячных. Это помогает избежать влияния интерферирующих факторов, вызывающих колебания исследуемого вещества в плазме.
Учитывая большие диапазоны колебаний уровня ЛГ, не следует ориентироваться только на его количество в сыворотке. Большее диагностическое значение имеет отношение концентрации лютропина и фолликулостимулирующего гормона.
Если соотношение ЛГ/ФСГ у взрослой женщины выше, чем 2, то идет речь об относительной лютропинемии. Когда в анализах выявляется превышение ожидаемого количества лютеинизирующего гормона, говорят об его абсолютном повышении.
Прогестерон – гормон, необходимый для выполнения основных задач, овуляции и беременности
Прогестерон, упомянутый в связи с эстрогенами, является не менее важным женским гормоном.
Прогестерон
Прогестерон, когда-то называемый лютеином, секретируется яичниками, а точнее желтым телом на лютеиновой и ранних стадиях беременности, а также плацентой на более поздних стадиях беременности. В меньшей степени он вырабатывается в коре надпочечников и центральной нервной системе.
За что отвечает этот чрезвычайно важный женский половой гормон? Основные задачи прогестерона:
- контроль и регулирование менструального цикла,
- влияние на наступление овуляции,
- подготовка слизистой оболочки матки к поступлению и имплантации оплодотворенной яйцеклетки,
- сохранение беременности на протяжении всего ее срока,
- расслабление увеличивающейся матки во второй половине беременности и торможение ее сокращений,
- поддержание правильного строения и функции шейки матки во время беременности,
- подавление чрезмерного роста эндометрия под действием эстрогенов,
- в сочетании с эстрадиолом, стимулирует молочную железу и подготавливает ее к лактации.
Влияние прогестерона на организм женщины зависит в первую очередь от фазы менструального цикла.
Во время фолликулярной фазы уровень прогестерона низкий, и яичники в основном вырабатывают эстроген. Его уровень повышается в начале овуляции, что является признаком самой овуляции. Наивысший уровень прогестерона достигается, когда яйцеклетка превращается в желтое тело.
Если эмбрион не оплодотворяется и не имплантируется, концентрация прогестерона снижается и наступает так называемая лютеолиз желтого тела. В физиологических условиях резкое снижение уровня прогестерона приведет к менструальному кровотечению.
Нетрудно заметить, что уровень прогестерона постоянно колеблется. Нормы прогестерона на отдельных этапах цикла следующие:
- в фолликулярной фазе: 0,28–0,72 нг / мл,
- в околовуляторной фазе: 0,64–1,63 нг / мл,
- в лютеиновой фазе: 4,71–18,0 нг / мл.
Концентрация прогестерона при беременности разная и составляет:
- в первом триместре: 11,0-44,3 нг / мл,
- во втором триместре: 25,4-83,3 нг / мл,
- в третьем триместре: 58,7–214 нг / мл.
Во время менопаузы низкий уровень прогестерона (по данным анализов).
Как слишком низкий, так и слишком высокий уровень прогестерона может привести к нарушению основных функций организма. Дефицит прогестерона – одна из самых частых причин проблем с фертильностью.
Когда его мало:
- менструация становится нерегулярной, более обильной;
- могут быть сильные боли внизу живота, спазмы матки, кровянистые выделения или вагинальное кровотечение;
- есть проблема с беременностью;
- видны проблемы со слишком сухой кожей и чрезмерным выпадением волос;
- возможно усиление симптомов предменструального синдрома (ПМС);
- беременность может закончиться выкидышем.
Причиной слишком низкого уровня прогестерона может быть дефицит желтого тела или проблемы с плацентой, дисфункция гипофиза или гипоталамуса или отравление при беременности. Если избыток прогестерона не связан с физиологическими изменениями, такими как беременность или лютеиновая фаза, это может указывать на ряд нарушений, в том числе на:
- отказ печени,
- синдром поликистоза яичников,
- надпочечниково-генитальный синдром,
- рак яичников или надпочечников.
Синдром поликистоза яичников
На слишком высокий уровень прогестерона может указывать отек, вызванный задержкой воды в теле или варикозным расширением вен.
Заболевания, связанные с ЛГ
Отклонения от нормы содержания лютеинизирующего гормона в крови связаны с разными патологиями:
- нарушение менструального цикла;
- незначительные менструальные выделения, длительность которых не более 3-х дней;
- остановка развития плода и самоаборт;
- развитие эндометриоза;
- поликистоз яичников;
- маточные кровотечения;
- нарушения сроков полового созревания;
- снижение либидо;
- оволосение у женщин по мужскому типу (подбородок, спина, грудь);
- опухоли гипофиза и другие заболевания этой железы .
Нарушение концентрации лютеинизирующего гормона ЛГ – одна из причин женского бесплодия. Единственной физиологической основанием отклонения от норм является наступление беременности. Контроль лютеинизирующего гормона у женщин проводится перед ЭКО, для определения эффективности назначенной гормональной терапии.
ЛГ: возможные отклонения
Гормональный дисбаланс половых гормонов приводит к серьезным функциональным нарушениям репродуктивной системы и формированию патологических состояний. Повышение нормы ЛГ может быть признаком следующих заболеваний:
- Эндометриоз;
- Истощение яичников;
- Синдром поликистозных яичников;
- Гипофункция яичек и яичников;
- Аменорея;
- Оперативные вмешательства в области гонад;
- Воспалительные заболевания яичек и яичников;
- Новообразования гипофиза;
- Стресс;
- Чрезмерные физические нагрузки;
- Голодание;
- Почечная недостаточность.
Увеличение уровня гормона в норме может регистрироваться во время климакса у женщин и после 60 лет у мужчин.
Снижение нормы лютеинизирующего гормона у женщин может быть признаком наступления беременности, но если она не обнаруживается, то существует высокий риск наличия патологии:
- Ожирение;
- Использование лекарственных препаратов;
- Новообразования в области яичек или яичников;
- Ановуляция;
- Патология гипофиза или гипоталамуса;
- Недостаточность лютеиновой фазы;
- Гиперпролактинемия;
- Стрессовые ситуации;
- Наследственные заболевания;
- Атрофия гонад и т.п.
Гипофункция яичников и снижение нормы лютеинизирующего гормона приводят к недостаточности лютеиновой фазы. Но что это за состояние и чем оно опасно?
Недостаточность лютеиновой фазы в первую очередь означает снижение функциональной активности желтого тела, что приводит к уменьшению концентрации прогестерона. Низкий уровень прогестерона не может полноценно подготовить организм к потенциальной беременности, в результате чего эмбрион не может имплантироваться в эндометрий и выходит с менструальной кровью.
Недостаточность лютеиновой фазы особенно опасна в первые недели беременности, которая возникла вопреки всем ожиданиям. Это вызвано тем, что эмбрион не может прочно закрепиться в эндометрии, и в результате действия различных негативных факторов может возникнуть выкидыш на 2-4 месяце беременности.
Прогестерон норма: у женщин, мужчин и детей
Нормальный уровень прогестерона у мужчин составляет от 0,35 до 0,63 нмоль/л. Незначительное отклонение от этих показателей, как правило, не оказывает существенного влияния на состояние мужского здоровья. Заметные симптомы возникают тогда, когда изменения составляют более 100% (к примеру, когда анализ показывает 1,3 нмоль/л). Стоит учитывать, что синтез гестерогенов может медленно снижаться с возрастом, что является нормальным возрастным перестроением организма.
Прогестерон в женском организме имеет разные нормальные показатели, зависящие от нескольких факторов (менструация, беременность и прочее). Существует 3 фазы менструального цикла:
Фолликулярная — начало менструации, характеризующееся развитием фолликула, из которого в дальнейшем появляется яйцеклетка. Она длится около половины всего цикла. В фолликулярную фазу норма гормона прогестерона составляет от 0,32 до 2,25 нмоль/л.
Овуляторная — наступает после разрыва фолликула и выхода из него яйцеклетки. Это самая короткая фаза, на долю которой приходится 3 дня. В этот период наблюдается повышение нормы прогестерона и он достигает 0,49-9,41 нмоль/л.
Лютеиновая — желтое тело занимает место яйцеклетки, вышедшей из яичника. Она длится от 12 до 14 суток и отличается наиболее активным гормональным синтезом. В лютеиновой фазе нормальный уровень прогестерона у женщин составляет 6,95-56,63 нмоль/л. Такой скачок связан с готовностью организма к беременности. Если оплодотворение не состоялось, то показатель прогестерона снова снижается, а желтое тело погибает через 14 суток.
Прогестерон достаточно часто называют гормоном беременности, так как его нормальная концентрация является обязательным условием для вынашивания ребенка. Его дефицит на ранних сроках может привести к невынашиванию и выкидышам, а повышение — к различным нарушениям здоровья будущей матери и плода. До 16 недели беременности гормон в организме женщины вырабатывается желтым телом, а после — плацентой. Уровень прогестерона начинает постепенно повышаться, достигая следующих отметок:
- Первый триместр: 8,9-468,4 нмоль/л;
- Второй триместр: 71,5-303,1 нмоль/л;
- Третий триместр: 88,7-771,5 нмоль/л;
Важно отметить, что гормон прогестерон имеет свои особенности и у детей. Изначально этот показатель одинаковый как для мальчиков, так и для девочек
Он составляет около 1,1 нмоль/л. Но достигая подросткового возраста, начинается активная гормональная перестройка и формирование репродуктивной функции. Вследствие этого поваляются различия в нормах прогестерона:
- Для мальчиков — от 0,7 до 3,5 нмоль/л.
- Для девочек — от 0,3 до 41 нмоль/л.
Состояния болезни
Избыток
У детей с преждевременным половым созреванием гипофизарного или центрального происхождения уровни ЛГ и ФСГ могут находиться в репродуктивном диапазоне вместо низких уровней, характерных для их возраста.
В репродуктивном возрасте относительно повышенный уровень ЛГ часто наблюдается у пациентов с синдромом поликистозных яичников ; однако для них было бы необычно иметь уровни ЛГ за пределами нормального репродуктивного диапазона.
Стабильно высокие уровни ЛГ указывают на ситуации, когда нормальная ограничивающая обратная связь от гонад отсутствует, что приводит к выработке гипофизом как ЛГ, так и ФСГ. Хотя это типично для менопаузы, это ненормально в репродуктивном возрасте. Там могут быть признаки:
- Преждевременная менопауза
- Дисгенезии гонад , синдром Тернера , синдром Клайнфельтера
- Кастрация
- Синдром Свайера
- Синдром поликистоза яичников
- Некоторые формы врожденной гиперплазии надпочечников
- Тестикулярная недостаточность
- Беременность — BetaHCG может имитировать ЛГ, поэтому тесты могут показать повышенный уровень ЛГ.
Примечание: медицинским препаратом для подавления секреции лютеинизирующего гормона является Бутиназоцин .
Дефицит
Снижение секреции ЛГ может привести к нарушению функции гонад (гипогонадизм). Это состояние обычно проявляется у мужчин как отказ в производстве нормального количества сперматозоидов. У женщин обычно наблюдается аменорея . К состояниям с очень низким уровнем секреции ЛГ относятся:
- Синдром Паскуалини
- Синдром Каллмана
- Подавление гипоталамуса
- Гипопитуитаризм
- Расстройство пищевого поведения
- Триада спортсменок
- Гиперпролактинемия
- Гипогонадизм
- Гонадосупрессивная терапия
- Антагонист ГнРГ
- Агонист ГнРГ (вызывает начальную стимуляцию (обострение) с последующей постоянной блокадой рецептора ГнРГ гипофиза)